La oferta dirigida de la prueba de VIH está recomendada en personas con prácticas de riesgo y en enfermedades indicadoras de VIH. Las oportunidades diagnósticas perdidas (OP) son aquellas donde no se cumplen estas recomendaciones.
ObjetivoConocer el porcentaje de OP según práctica de riesgo (OP dirigidas) y condiciones indicadoras (OP indicadas) en la Comunidad de Madrid.
MétodosSe seleccionaron 109 personas con nuevo diagnóstico de VIH en 7 centros sanitarios (abril 2018-marzo 2019) mediante encuestas telefónicas. Se definió oportunidad diagnóstica como cualquier contacto con el sistema sanitario en el que debería haberse realizado la prueba de VIH. Se calculó la ocurrencia de OP en los 2 años anteriores al diagnóstico de VIH.
ResultadosDe 32 oportunidades diagnósticas dirigidas e indicadas, un 96,9 y un 57,8%, respectivamente, derivaron en OP. Globalmente, el 83,8% de las oportunidades diagnósticas resultaron en OP.
ConclusiónLas OP son una importante área de mejora en el diagnóstico precoz de VIH.
In Spain HIV testing is recommended to people with risk behaviors for HIV and with indicator conditions related to HIV infection. Missed diagnostic opportunities (MO) are defining as situations where these recommendations are not followed.
ObjectiveTo characterize MO due to risk behaviors (directed) and due to indicator conditions (indicated) among people diagnosed with HIV in the Region of Madrid.
MethodsA total of 109 participants newly diagnosed with HIV were recruited from 7 health centers (April 2018-March 2019) by a telephone survey. Diagnostic opportunities were defined as any contact with the healthcare system in which an HIV test should have been carried out. Frequency of MO was calculated within the previous 2 years from HIV diagnosis.
ResultsOf the 32 directed and indicated diagnostic opportunities, 96.9 and 57.8% respectively resulted in MO. Overall, 83.8% of diagnostic opportunities resulted in MO.
ConclusionMO, both directed and indicated, are an important area for improvement to reduce late diagnosis.
La infección por el virus de la inmunodeficiencia humana (VIH) continúa siendo un problema de salud pública en España. Anualmente se notifican 3.500-4.500 nuevos diagnósticos, de los que casi la mitad son diagnósticos tardíos (DT)1.
El impacto del DT sobre la morbimortalidad de los pacientes con VIH y su contribución a las nuevas infecciones ha sido ampliamente descrito2,3. Para mejorar el diagnóstico precoz del VIH, el Ministerio de Sanidad publicó en 2014 una guía con recomendaciones en el ámbito sanitario, que contemplaba la realización de la prueba del VIH en personas con criterios clínicos compatibles con infección por VIH (denominados condiciones indicadoras [CI]) y en aquellas cuyas prácticas podrían suponer un mayor riesgo de adquisición de VIH4. Pese a estas recomendaciones, las oportunidades diagnósticas perdidas (OP), ocasiones en las que personas que cumplen los requisitos mencionados tienen contacto con el sistema sanitario y no reciben la oferta de realización de la prueba de VIH, siguen siendo comunes5,6.
Los nuevos diagnósticos de VIH de la Comunidad de Madrid (CAM) suponen aproximadamente el 23% de los casos totales anuales notificados en España1, y alrededor del 40% se diagnostican con menos de 350CD4/μl7.
El objetivo de este estudio fue analizar las OP para el diagnóstico indicado y dirigido en nuevos diagnósticos de VIH en la CAM.
MétodosEstudio transversal en mayores de 16 años residentes en la CAM diagnosticados de VIH entre el 1 de abril de 2018 y el 31 de marzo de 2019. Los participantes se seleccionaron siguiendo un muestreo por conveniencia entre junio y septiembre de 2019 en el Centro de ITS Montesa, Centro Sanitario Sandoval, H. U. La Paz, H. U. Ramón y Cajal, H. U. Gregorio Marañón, H. U. 12 de Octubre y H. U. Clínico San Carlos. Se excluyeron aquellos cuyo nivel de español impidiese realizar la encuesta.
Se realizó una encuesta telefónica de 34 preguntas, adaptadas de cuestionarios preexistentes6,8. Se recogieron variables: a) sociodemográficas; b) sobre prácticas de riesgo que indican la prueba dirigida (ser gay, bisexual u otros hombres que tienen sexo con hombres [GBHSH], mujeres transexuales que tienen sexo con hombres, haber tenido 3 o más parejas sexuales, realizar trabajo sexual, uso de drogas inyectadas y uso sexualizado de drogas [chemsex]) y su revelación; c) caracterización de la prueba que condujo al diagnóstico, y d) oportunidades diagnósticas (OD) de VIH y OP (considerando la revelación como una variable dicotómica, siendo «sí» si lo había compartido con los diferentes recursos utilizados y «no» si lo había ocultado en alguno de ellos).
Se definió oportunidad diagnóstica como cualquier contacto con un recurso sanitario en los 2 años previos al diagnóstico en el que estaba recomendada la realización de una prueba de VIH5, clasificándose como:
- Oportunidad diagnóstica para la prueba dirigida: si la persona había tenido alguna práctica de riesgo que indicaba la realización de la prueba. En el caso de múltiples contactos, se preguntó por la última vez.
- Oportunidad diagnóstica por CI: consulta por síntomas/signos generales (fiebre de origen desconocido durante más de un mes, diarrea crónica idiopática recurrente y/o durante más de un mes, pérdida de peso injustificada>10%), signos mucocutáneos (herpes zóster, candidiasis o linfoadenopatía idiopática), tuberculosis pulmonar o ITS (hepatitis A, B o C, sífilis, gonorrea, clamidia, herpes genital, virus del papiloma humano, linfogranuloma venéreo, micoplasma genital, tricomoniasis).
- OP: cualquier oportunidad diagnóstica que no derivase en la oferta de la prueba. Se consideró que las oportunidades diagnósticas ocurridas en los 3 meses anteriores al diagnóstico de VIH podrían estar relacionadas con este, por lo que no se tuvieron en cuenta.
Se realizó un análisis descriptivo de aquellos que completaron todo el cuestionario. En los que habían tenido algún contacto con el sistema sanitario en los 2 años previos a su diagnóstico, se realizó un análisis bivariable para analizar si existían diferencias en cuanto a la ocurrencia de OP por identidad de género, edad, región de origen, lugar de residencia, años de residencia en la CAM, nivel de estudios y situación laboral. En las personas que presentaban prácticas de riesgo para la prueba dirigida, se analizó si existía relación entre la revelación de dichas prácticas con las OP. El estudio fue aprobado por el Comité de Ética de la Investigación del Instituto de Salud Carlos III (HIP-CI-CEI-PI-20_2019v3) y fue financiado por Madrid Salud.
ResultadosSe seleccionaron 144 participantes, de los que 111 (77,1%) contestaron todo el cuestionario. Se excluyeron del análisis 2 mujeres transexuales que tenían sexo con hombres debido a su bajo número. La muestra final fue de 109 participantes (tabla 1).
Características sociodemográficas de los participantes (n=109)
| Sexo, n (%) | |
| Hombre | 98 (89,9) |
| Mujer | 11 (10,1) |
| Edad en años, mediana (rango intercuartílico) | 35 (30-45) |
| Grupos de edad en años, n (%) | |
| 20-34 | 54 (49,5) |
| 35-44 | 25 (22,9) |
| 45-54 | 24 (22,0) |
| Más de 54 | 6 (5,5) |
| Región de origen, n (%) | |
| España | 55 (50,5) |
| América Latina y Caribe | 50 (45,9) |
| Otro origen | 4 (3,7) |
| Lugar de residencia, n (%) | |
| Madrid capital | 95 (87,2) |
| Otra ciudad grande de la CAM | 8 (7,3) |
| Ciudad pequeña o pueblo de la CAM | 3 (2,8) |
| Otra comunidad autónoma | 3 (2,8) |
| Años de residencia en la CAMa, n (%) | |
| Nació en la CAM | 22 (20,2) |
| <1 | 10 (9,2) |
| 1-5 | 32 (29,4) |
| 6-10 | 16 (14,7) |
| 11-20 | 20 (18,4) |
| >20 | 6 (5,5) |
| Nivel de estudios, n (%) | |
| Educación primaria o sin estudios | 8 (7,3) |
| Educación secundaria o estudios técnicos | 54 (49,5) |
| Estudios universitarios o más | 47 (43,1) |
| Situación laboral, n (%) | |
| Activo | 82 (75,2) |
| Estudiante | 5 (4,6) |
| Desempleado, jubilado o baja laboral | 22 (20,2) |
CAM: Comunidad Autónoma de Madrid.
Más del 90% presentó alguna práctica de riesgo que recomendaba la prueba dirigida (78,9% eran GBHSH, 74,3% habían tenido 3 o más parejas sexuales, 24,8% practicaban chemsex). El 68,8% presentaron 2 o más de estas prácticas. El recurso sanitario en que más se revelaron fueron los centros de ITS (revelación del 83,8% en GBHSH, 80,0% en personas con≥3 parejas y 68,8% en usuarios de chemsex) y el menor en Urgencias (37,1% GBHSH, 17,2%≥3 parejas, 19,1% chemsex), siendo la más baja la relevación de chemsex en Atención Primaria (AP) (13,6%).
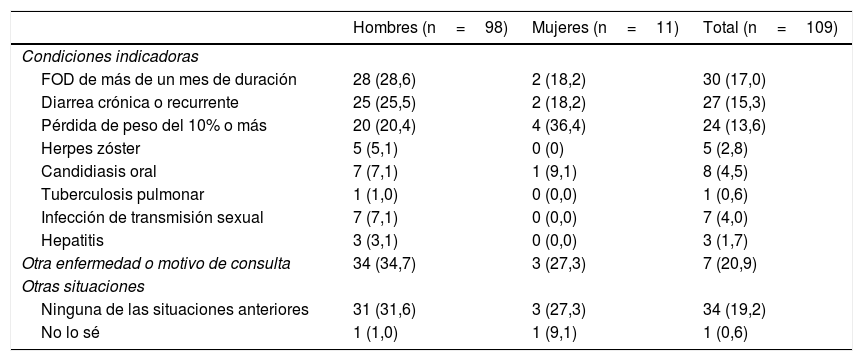
Cincuenta y dos hombres (53,1%) y 5 mujeres (45,5%) fueron diagnosticados de VIH a raíz de una consulta relacionada con una CI (p=0,076) (tabla 2). Los centros de AP fueron el recurso sanitario en que los participantes fueron diagnosticados de VIH más frecuentemente, seguidos de los centros de ITS en los hombres (20,4%).
Motivo de consulta que derivó en el diagnóstico de VIH por sexo. Respuesta múltiple
| Hombres (n=98) | Mujeres (n=11) | Total (n=109) | |
|---|---|---|---|
| Condiciones indicadoras | |||
| FOD de más de un mes de duración | 28 (28,6) | 2 (18,2) | 30 (17,0) |
| Diarrea crónica o recurrente | 25 (25,5) | 2 (18,2) | 27 (15,3) |
| Pérdida de peso del 10% o más | 20 (20,4) | 4 (36,4) | 24 (13,6) |
| Herpes zóster | 5 (5,1) | 0 (0) | 5 (2,8) |
| Candidiasis oral | 7 (7,1) | 1 (9,1) | 8 (4,5) |
| Tuberculosis pulmonar | 1 (1,0) | 0 (0,0) | 1 (0,6) |
| Infección de transmisión sexual | 7 (7,1) | 0 (0,0) | 7 (4,0) |
| Hepatitis | 3 (3,1) | 0 (0,0) | 3 (1,7) |
| Otra enfermedad o motivo de consulta | 34 (34,7) | 3 (27,3) | 7 (20,9) |
| Otras situaciones | |||
| Ninguna de las situaciones anteriores | 31 (31,6) | 3 (27,3) | 34 (19,2) |
| No lo sé | 1 (1,0) | 1 (9,1) | 1 (0,6) |
FOD: fiebre de origen desconocido; VIH: virus de la inmunodeficiencia humana.
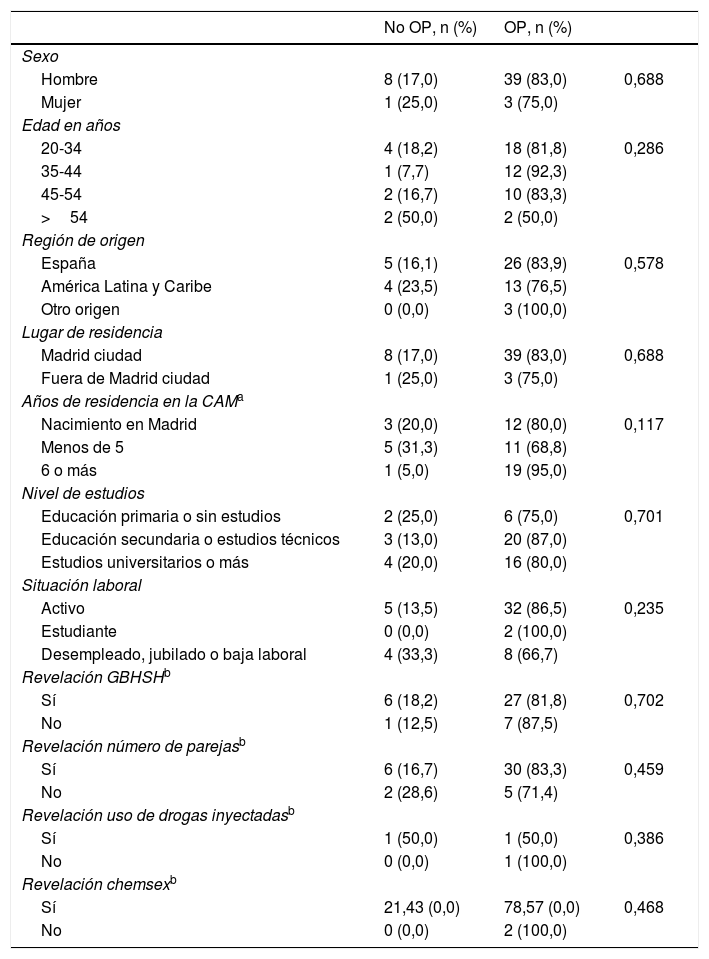
Cuarenta y nueve participantes (45,0%) experimentaron alguna oportunidad diagnóstica. De estos, 41 declararon no haber recibido la oferta de la prueba, lo que supuso un 83,8% (IC 95% 70,3-92,7) de OP para este grupo (88,4% entre hombres y 75,0% entre mujeres, p=0,624). No se observaron diferencias significativas entre quienes experimentaron OP y quienes no. En total hubo 57 OP; 28 personas experimentaron una OP, 10 personas 2 OP y 3 personas 3 OP.
De las 32 oportunidades diagnósticas dirigidas, el 50% ocurrieron en AP. Del total de oportunidades diagnósticas, un 96,9% (IC 95% 83,8-99,9) resultaron en OP para la prueba dirigida (todas entre hombres). La mayor frecuencia de OP para la oferta dirigida se produjo en AP (15 OP, 100%), consultas hospitalarias (6 OP, 100%) y servicios de urgencias (6 OP, 85,7%).
Treinta y cuatro participantes tuvieron 44 oportunidades diagnósticas por CI. Más de la mitad (n=23) tuvieron lugar en AP. El resto ocurrió en Urgencias (n=6), centros de ITS (n=3), consultas hospitalarias (n=1) u otros (n=3). Estas oportunidades diagnósticas derivaron en una OP en un 59,1% (n=26) de los casos (45% entre hombres y 60% entre mujeres). El 60,9% (n=14) de las oportunidades diagnósticas en AP derivaron en una OP, un 72,7% (n=8) de las consultas en otro tipo de recursos, el 50% (3) de las ocurridas en Urgencias y la única oportunidad diagnóstica por CI en una consulta hospitalaria derivó en una OP. Ninguna de las 3 oportunidades diagnósticas por CI ocurridas en centros de ITS derivó en OP.
No se observaron diferencias estadísticamente significativas (tabla 3).
Diferencias entre la ocurrencia de oportunidades por variables de exposición entre participantes que tuvieron algún contacto con el sistema sanitario en los 2 años previos a su diagnóstico de VIH (n=80)
| No OP, n (%) | OP, n (%) | ||
|---|---|---|---|
| Sexo | |||
| Hombre | 8 (17,0) | 39 (83,0) | 0,688 |
| Mujer | 1 (25,0) | 3 (75,0) | |
| Edad en años | |||
| 20-34 | 4 (18,2) | 18 (81,8) | 0,286 |
| 35-44 | 1 (7,7) | 12 (92,3) | |
| 45-54 | 2 (16,7) | 10 (83,3) | |
| >54 | 2 (50,0) | 2 (50,0) | |
| Región de origen | |||
| España | 5 (16,1) | 26 (83,9) | 0,578 |
| América Latina y Caribe | 4 (23,5) | 13 (76,5) | |
| Otro origen | 0 (0,0) | 3 (100,0) | |
| Lugar de residencia | |||
| Madrid ciudad | 8 (17,0) | 39 (83,0) | 0,688 |
| Fuera de Madrid ciudad | 1 (25,0) | 3 (75,0) | |
| Años de residencia en la CAMa | |||
| Nacimiento en Madrid | 3 (20,0) | 12 (80,0) | 0,117 |
| Menos de 5 | 5 (31,3) | 11 (68,8) | |
| 6 o más | 1 (5,0) | 19 (95,0) | |
| Nivel de estudios | |||
| Educación primaria o sin estudios | 2 (25,0) | 6 (75,0) | 0,701 |
| Educación secundaria o estudios técnicos | 3 (13,0) | 20 (87,0) | |
| Estudios universitarios o más | 4 (20,0) | 16 (80,0) | |
| Situación laboral | |||
| Activo | 5 (13,5) | 32 (86,5) | 0,235 |
| Estudiante | 0 (0,0) | 2 (100,0) | |
| Desempleado, jubilado o baja laboral | 4 (33,3) | 8 (66,7) | |
| Revelación GBHSHb | |||
| Sí | 6 (18,2) | 27 (81,8) | 0,702 |
| No | 1 (12,5) | 7 (87,5) | |
| Revelación número de parejasb | |||
| Sí | 6 (16,7) | 30 (83,3) | 0,459 |
| No | 2 (28,6) | 5 (71,4) | |
| Revelación uso de drogas inyectadasb | |||
| Sí | 1 (50,0) | 1 (50,0) | 0,386 |
| No | 0 (0,0) | 1 (100,0) | |
| Revelación chemsexb | |||
| Sí | 21,43 (0,0) | 78,57 (0,0) | 0,468 |
| No | 0 (0,0) | 2 (100,0) |
CAM: Comunidad Autónoma de Madrid; GBHSH: gais, bisexuales y hombres que tienen sexo con hombres; OP: oportunidad perdida; VIH: virus de la inmunodeficiencia humana.
El mayor número de OP ocurrió por fiebre de origen desconocido (23,1%) y diarrea crónica (19,2%) (tabla 2). La frecuencia de OP fue más alta en aquellas CI diferentes de una ITS (78,3 frente al 38,1%) (tabla 3).
DiscusiónEl porcentaje global de OP fue consistente con el hallado en otros países8,9, y las OP por CI (59,1%), similares a las encontradas en GBHSH españoles en 2013 (52,8%)5.
La revelación de prácticas de riesgo fue baja, especialmente en AP, lo que podría reflejar barreras como falta de intimidad, tiempo, competencias culturales o miedo a ser discriminado10,11. Es necesario sensibilizar a los profesionales sanitarios sobre cuestiones relacionadas con la sexualidad. Intervenciones formativas han demostrado tener un impacto positivo en la realización de la prueba en nuestro contexto12.
La frecuencia de OP fue más elevada para las CI distintas de una ITS, sobre todo en condiciones poco específicas como la fiebre de origen desconocido y la diarrea crónica, de forma similar a lo hallado por otros autores6. Esto apunta a la necesidad de mejorar la formación sobre CI para que los profesionales tengan un alto grado de sospecha ante su aparición.
La importancia de la AP se refleja en que es el recurso donde se realizaron más diagnósticos, pero donde sucedió la mayor parte de las OD. Los tipos de recursos con mayor frecuencia de OP fueron los categorizados como «otros», en su mayoría centros privados, por lo que su papel puede ser relativamente importante.
Otros trabajos han encontrado que la revelación de las prácticas de riesgo conlleva una menor tasa de OP13. Nuestro trabajo no ha encontrado esta relación ni ninguna otra. Esto podría deberse al tamaño muestral.
El bajo número de casos en mujeres tampoco permitió hacer un análisis en profundidad en este grupo. No obstante, nuestra muestra representa aproximadamente el 10% de los nuevos diagnósticos reportados anualmente. Solo se recogió información sobre el contacto con un recurso sanitario más reciente para la oportunidad diagnóstica dirigida, lo que podría infraestimar la frecuencia de oportunidad diagnóstica y OP. Otra limitación de nuestro trabajo es el muestreo por conveniencia. Como ventajas, el estudio ha permitido ampliar el conocimiento sobre las OP en la CAM.
Reducir las OP supone una clara oportunidad para mejorar el control de la epidemia de VIH. Esto conlleva también oportunidades de ofrecer consejos preventivos individualizados, promover el uso del preservativo y ofrecer información sobre la profilaxis preexposición o postexposición para aquellos candidatos a su uso14. La utilización de la prueba diagnóstica para vincular a las personas con resultado negativo a medidas preventivas ha sido planteada como una estrategia tan eficaz como la cascada de cuidados15. Ambas estrategias tienen como punto de partida la prueba diagnóstica de VIH a pacientes con prácticas de riesgo. La reducción de las OP es crucial para aprovechar esta oportunidad.
FinanciaciónEste proyecto fue financiado por Madrid Salud.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores de este trabajo agradecen a todos los participantes por compartir su tiempo y su conocimiento, y a Sara del Arco por la ejecución del proyecto.
Miembros del Grupo de Trabajo para el Estudio de las Oportunidades Perdidas Fast-Track Madrid: Teresa Valverde Higueras, Francisco Bru Gorraiz, David Rial-Crestelol, Santos del Campo, Isabel Gutiérrez Cuéllar, Oskar Ayerdi Aguirrebengoa, Vicente Estrada, Ana Delgado, Marta Rava, Asunción Díaz, Cristina Moreno, Inmaculada Jarrín.