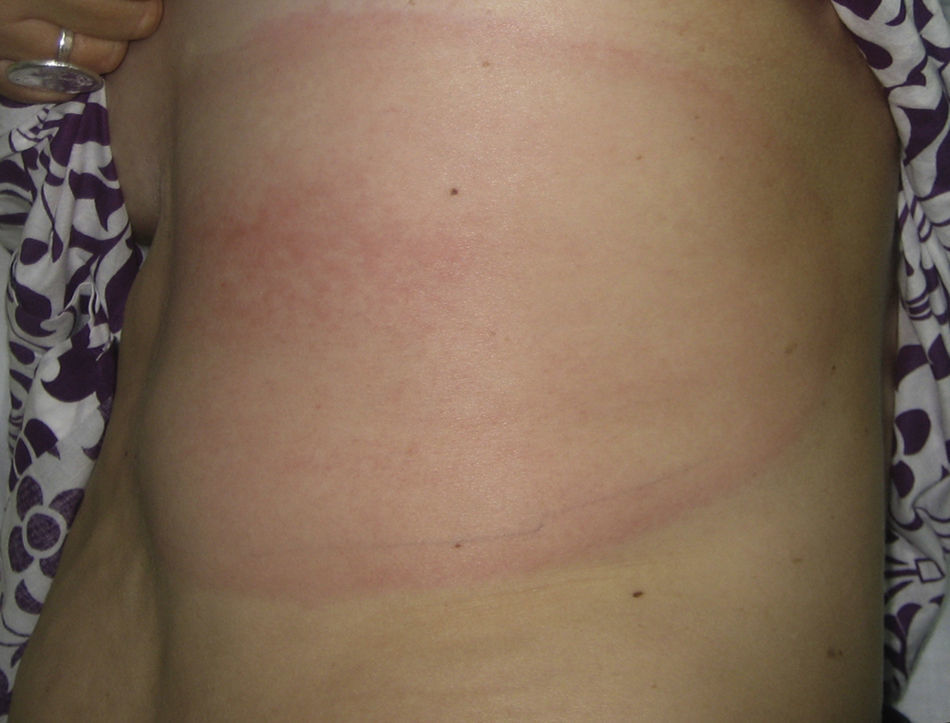
Mujer de 40 años, sin antecedentes de interés, que acudió a consultas de dermatología por una lesión en flanco izquierdo lentamente progresiva desde hacía siete semanas, de crecimiento centrífugo. La lesión comenzó una semana después de un viaje a Croacia, donde visitó lugares de bosque interior. Negaba la presencia de fiebre ni otra sintomatología sistémica. No refería contacto con animales ni traumatismo previo en la zona de la lesión; tan solo una picadura en la parte central de la placa que pasó inadvertida, 10 días antes, sin poder precisar el origen. El resto de la exploración física fue normal. Fue valorada por su médico de familia que con el diagnóstico clínico de morfea localizada no administró ningún tratamiento. Dado el crecimiento de la lesión (unos 3cm a la semana, fig. 1) la paciente fue valorada en nuestro Servicio. Con la sospecha de eritema migratorio se tomó una biopsia cutánea del borde activo para estudio histológico, PCR así como serología para B.burgdorferi, que fueron remitidas al Centro de Rickettiosis y Enfermedades transmitidas por Artrópodos Vectores, Hospital San Pedro-CIBIR (Logroño).
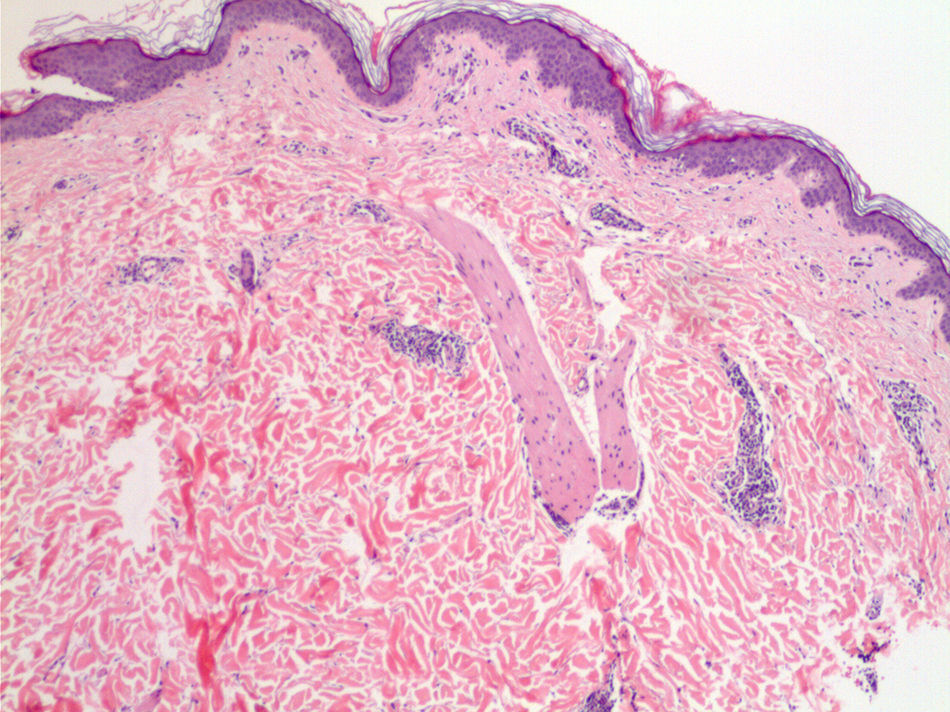
EvoluciónSe instauró tratamiento empírico con doxiciclina a dosis de 100mg cada 12 horas durante 21 días, con desaparición progresiva de la lesión cutánea a partir de la segunda semana. La bioquímica general y hepática así como el hemograma fueron normales. La serología mediante ELISA mostró positividad para anticuerpos IgM frente a B. burgdorferi sensu lato (s.l) y confirmada mediante Western-Blot. Mediante PCR de la biopsia cutánea se identificó la genoespecie B. afzelii. El estudio histológico puso de manifiesto un infiltrado linfocitario perivascular superficial y profundo, compatible con un eritema migratorio (fig. 2). Los anticuerpos anti-IgG se positivizaron 6 semanas más tarde.
ComentarioLa enfermedad de Lyme es una zoonosis causada por la transmisión de B. burgdorferi s.l al ser humano tras la picadura de una garrapata infectada de la especie Ixodes. En EE.UU., B. burgdorferi sensu stricto (s.s.) es la única causa de enfermedad de enfermedad de Lyme mientras que en Europa son B. afzelii, B. garinii, y menos frecuentemente, B. burgdorferi s.s., los agentes productores1. Los países europeos con mayor prevalencia son Alemania, Austria, Eslovenia y Suecia. Aunque la incidencia real en España es difícil de determinar, al no ser una enfermedad de declaración obligatoria, se ha estimado en 0,25 casos por 100.000 habitantes2. Existen diferencias entre comunidades, siendo relativamente frecuente en el norte y menor en otras como Andalucía o Valencia3,4. I. ricinus, la garrapata vector principal de la enfermedad en el Oeste europeo, se encuentra ampliamente distribuida por el Norte de la península, cuya especie circulante en España es B. garinii. Esta especie ha sido cultivada y también repetidamente amplificada en muestras humanas5. B. afzelii no se amplifica en I. ricinus en la Península Ibérica pero es muy frecuente en Centro-Europa y en la mayoría de los casos es importada de viajes a zonas endémicas. Las manifestaciones clínicas se dividen en fase precoz –localizada y diseminada-, que es donde cobran importancia las manifestaciones dermatológicas, y tardía6. La primera y más característica manifestación de la enfermedad precoz localizada es el exantema anular típico denominado eritema migratorio, presente hasta en el 89% de los pacientes6,7. Aparece en el lugar de la picadura 7-14 días después. Puede ser uniformemente eritematoso o en diana con aclaramiento central. Generalmente es asintomático, y en ocasiones pruriginoso o doloroso. Frecuentemente se manifiesta de forma atípica, aparentando un eccema numular, granuloma anular, picaduras de insectos o celulitis. La fase precoz diseminada se caracteriza por el eritema migratorio múltiple. La confirmación se basa en la demostración de anticuerpos frente a B. burgdorferi mediante ELISA y, en caso positivo o dudoso, un Western-Blot por ser más específico8,9. Tras 3-4 semanas la mayoría presentan anticuerpos antiborrelia, pudiendo permanecer las IgM e IgG elevadas durante mucho tiempo. El cultivo no está indicado de rutina8,9. Las pruebas serológicas tienen múltiples limitaciones. En los últimos años la PCR sobre biopsias de piel se ha convertido en una técnica más sensible y específica. La histología del eritema migratorio es inespecífica, pero conviene realizarla, para excluir otras enfermedades. El tratamiento de elección es la doxiciclina (100mg 2 veces al día) o la amoxicilina (niños y embarazadas) durante 14-21 días en las manifestaciones precoces localizadas o durante 1 o 2 meses en la artritis10. Para las manifestaciones neurológicas y el bloqueo AV de alto grado, se prefiere ceftriaxona 2g c/24h durante 2 a 4 semanas vía parenteral2.
El antecedente de picadura de garrapata generalmente está ausente11. Por lo tanto, hay que considerar este diagnóstico ante un eritema anular en un paciente que habite o haya viajado a un área endémica, ya que el reconocimiento y el tratamiento temprano evitarán la evolución a estadios avanzados de la enfermedad. Por otro lado, su distribución geográfica permite sospechar la posibilidad de infecciones por genoespecies diferentes en función de la zona.