Stroke is an important cause of morbidity and mortality in adults and implies high social and healthcare costs due to the consequences it causes. To minimize these, it is important to apply best practice guidelines that ensure evidence-based care and reduce clinical variability. The objective of the study is to evaluate the results of implantation of the Ictus Best Practice Guideline for attending in-hospital stroke patients.
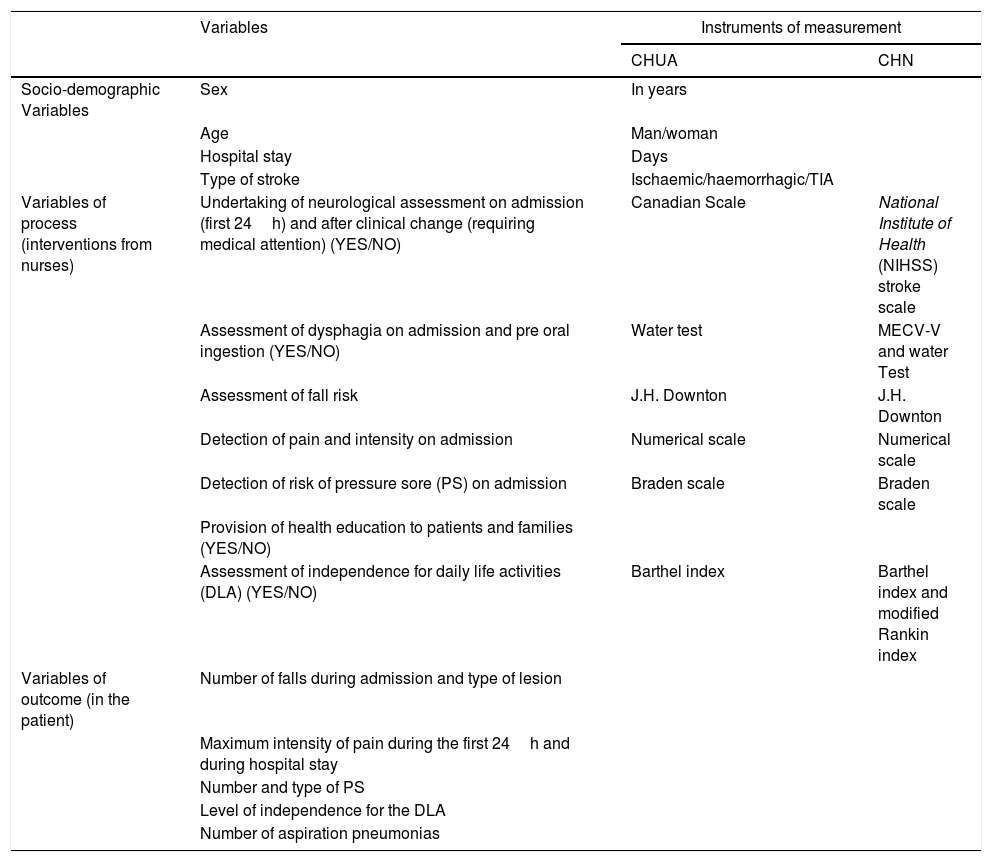
MethodQuasi-experimental pre-post intervention study. Over 18 years of age admitted to the University Hospital Complex of Albacete and Hospital Complex of Navarra with a diagnosis of stroke. Process variables: Neurological assessment (Canadian Scale and the National Institute of Health Stroke Scale), dysphagia assessment (Water Test and the Volume-Viscosity Clinical Exploration Method), risk falls (Downton Scale), pain detection (Numerical Scale), pressure injury risk (Braden Scale), health education. Outcome variables: Aspiration pneumonia, falls, independence of daily life activities (modified Barthel and Rankin index), pressure injuries and pain intensity.
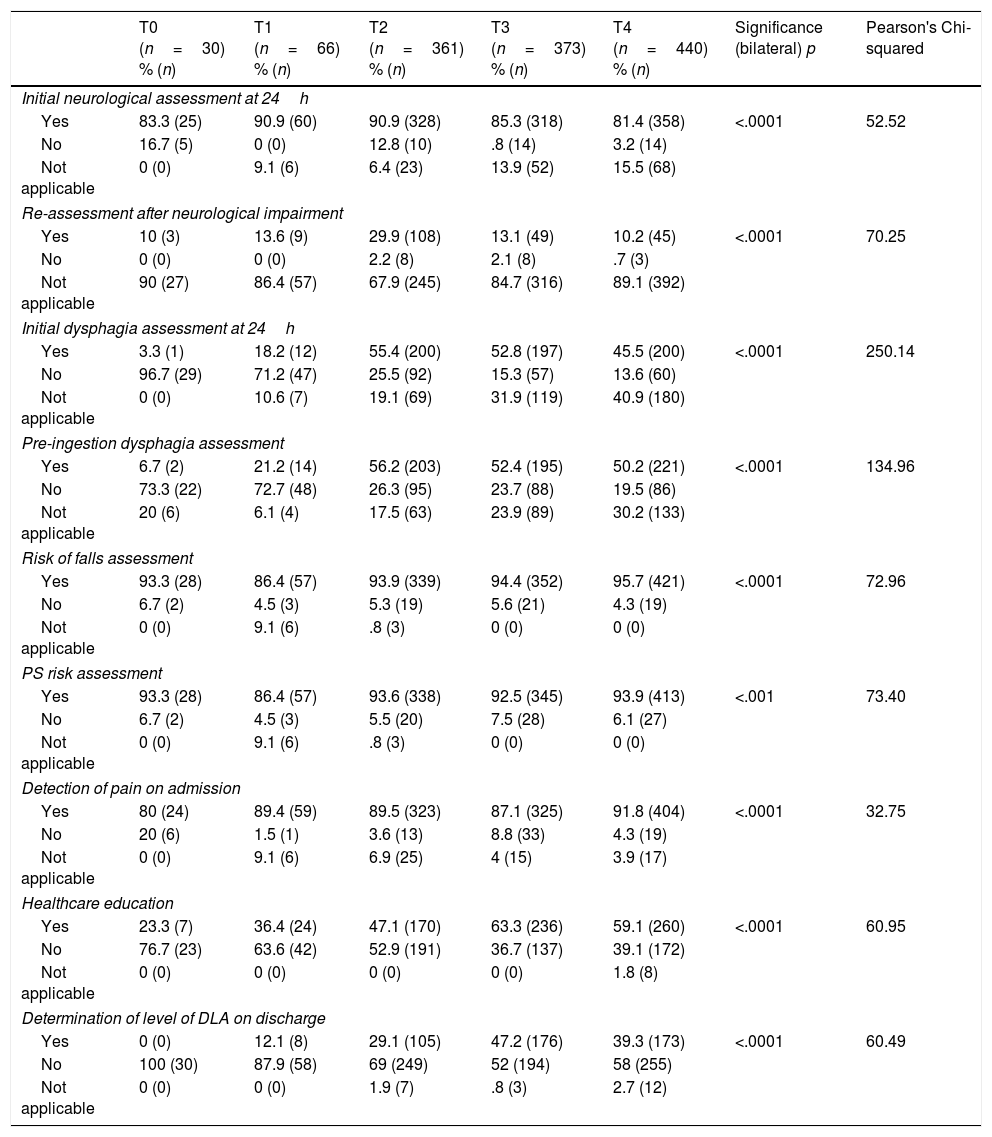
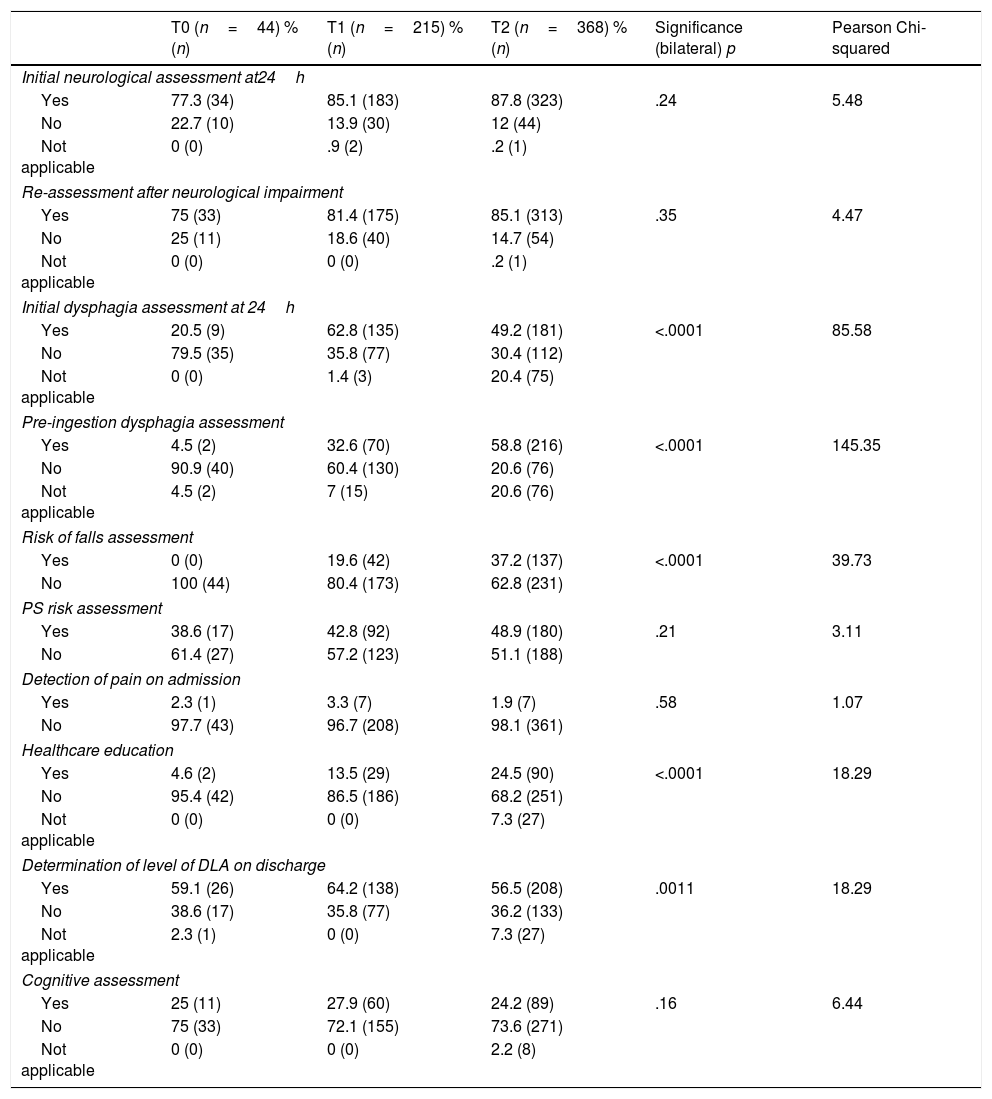
Results1270 patients were evaluated in CHUA and 627 in CHN, most were men and the average age was over 69 years, with a higher incidence of ischaemic strokes. In CHUA 16 pressure sores, 17 falls and 20 cases of aspiration pneumonia were recorded and 15 cases of pressure sores were identified in CHN. An increase of cases could be attributed to the greater number of patients evaluated and the increased nursing awareness about recording adverse events.
ConclusionsApplication of guideline recommendations improved statistically significantly throughout the implementation time. Some possibilities for improvement are detected, so it is necessary to continue working on both the quality of care provided and the health outcomes of patients.
El ictus es causa importante de morbimortalidad en adultos y supone un elevado coste sociosanitario por las secuelas que provoca. Para minimizarlas es importante aplicar guías de buenas prácticas que aseguren cuidados basados en la evidencia y reduzcan la variabilidad clínica. El objetivo del estudio es evaluar los resultados de implantación de una Guía de buenas prácticas para la atención de pacientes con ictus hospitalizados.
MétodoEstudio cuasi-experimental pre/post-intervención. Mayores de 18 años ingresados en el Complejo Hospitalario Universitario de Albacete (CHUA) y Complejo Hospitalario de Navarra (CHN) con diagnóstico de ictus. Variables de proceso: valoración neurológica (Escala canadiense y la National Institute of Health Stroke Scale), valoración de la disfagia (Test del agua y el método de exploración clínica volumen-viscosidad), riesgo de caídas (Escala Downton), detección de dolor (Escala numérica), riesgo de lesiones por presión (Escala Braden) y educación sanitaria. Variables de resultado: neumonía por aspiración, caídas, independencia para las actividades de la vida diaria (índice de Barthel y Rankin modificada), lesiones por presión e intensidad del dolor.
ResultadosSe evaluaron 1.270 pacientes en el CHUA y 627 en el CHN, mayoritariamente hombres mayores de 69 años y con alta incidencia de ictus isquémicos. En el CHUA se registraron 16 lesiones por presión, 17 caídas y 20 casos de neumonías por aspiración. En CHN se identificaron 15 casos de lesiones por presión. El aumento de casos podría atribuirse al incremento de pacientes evaluados y a una mayor concienciación para registrar estos eventos.
ConclusionesLa aplicación de las recomendaciones de la GBP ha mejorado de manera estadísticamente significativa a lo largo del tiempo, existiendo posibilidades de mejora tanto en la calidad de los cuidados prestados como en los resultados en salud de los pacientes.