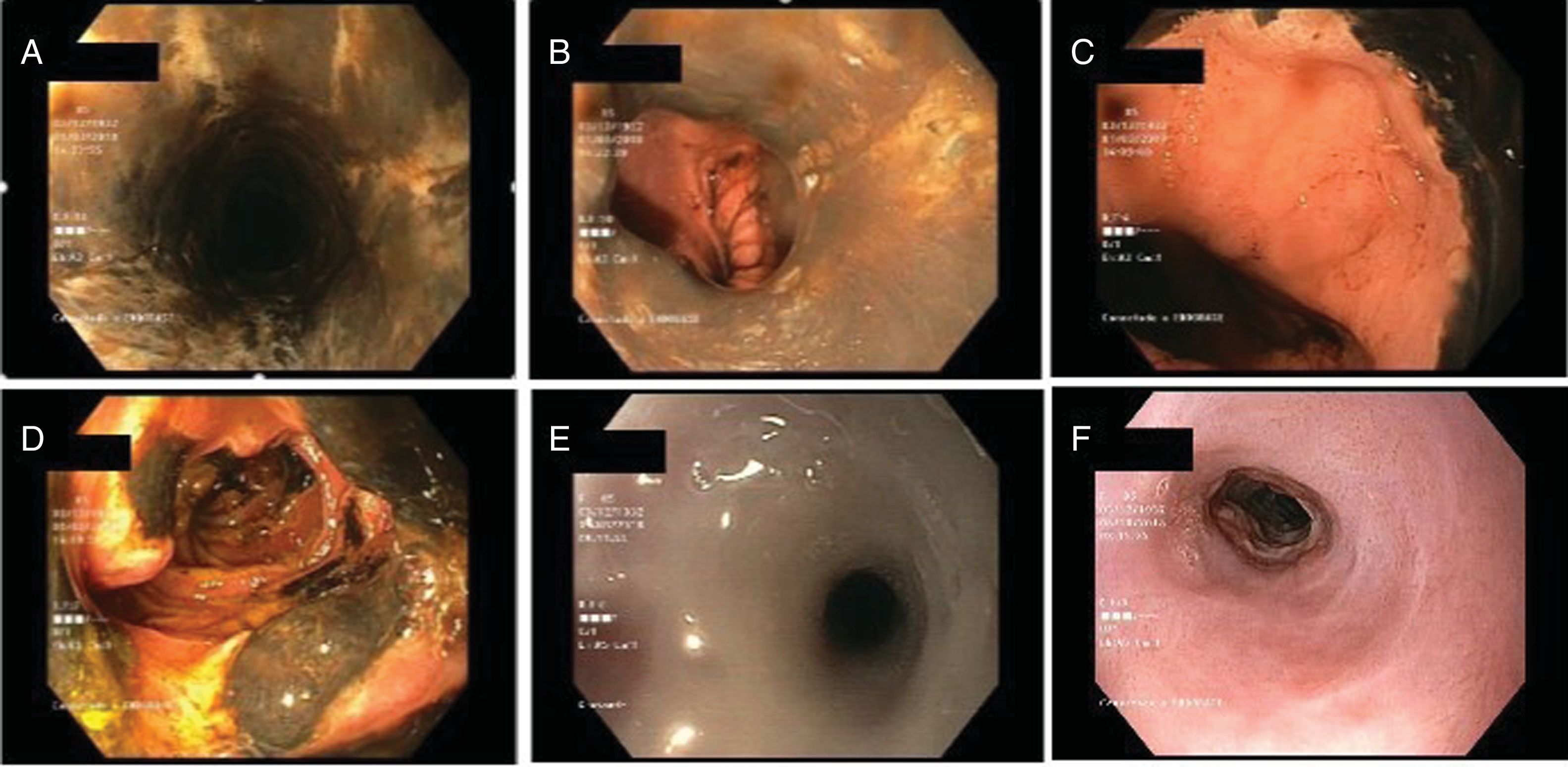
Presentamos el caso de una paciente mujer de 85 años, con antecedentes de hipertensión arterial, diabetes mellitus, dislipemia y tromboembolismo pulmonar, que presenta dolor epigástrico de 3 días de evolución asociado a náuseas y vómitos. Se realiza una analítica, destacando elevación de reactantes de fase aguda, así como una radiografía simple y una TC abdominal, donde se evidencia dilatación gástrica y signos sugestivos de pancreatitis crónica. Se decide ampliar el estudio realizando una gastroscopia, con el hallazgo de una superficie esofágica con decoloración negruzca desde esófago proximal (fig. 1A), que no desprende con el lavado, sugestiva de proceso necrótico, asociada a ulceraciones longitudinales y con cambio brusco en la transición esófago-gástrica (figs. 1B y C), sin evidenciar lesiones a nivel del estómago, presentado nuevamente múltiples úlceras alternando con áreas de necrosis en segunda porción duodenal (fig. 1D). Se toman biopsias que confirman cambios isquémicos necróticos de la mucosa duodenal.
Hallazgos endoscópicos. A) Mucosa de esófago medio con decoloración negruzca y ulceraciones longitudinales. B y C) Stop abrupto a nivel de unión esófago-gástrica. D) Necrosis de segunda porción duodenal. E) Estenosis esofágica infranqueable evidenciada en gastroscopia de control. F) Evolución de estenosis esofágica tras varias sesiones de dilatación endoscópica.
Dados los hallazgos endoscópicos se realizó una nueva TC toraco-abdominal que descartó complicaciones y se inició tratamiento con nutrición parenteral total, omeprazol intravenoso y cobertura antibiótica y antifúngica empírica con meropenem y fluconazol. Evolución clínica posterior satisfactoria, por lo que, tras manejo conservador durante 15 días, se realizó nueva gastroscopia que mostró una mucosa esofágica de aspecto blanquecino, cubierta por fibrina, con disminución de calibre hasta cardias, donde existía una estenosis infranqueable (fig. 1E). Se realizaron varias sesiones de dilatación endoscópica con éxito (fig. 1F).
La necrosis aguda esofágica es una entidad poco frecuente, descrita por primera vez en 1990 por Goldenberg et al.1. Afecta principalmente a varones en la sexta década de la vida2, y su prevalencia e incidencia son bajas, sin poder conocerlas con exactitud, puesto que se trata de una entidad infradiagnosticada3. Su etiología es multifactorial, principalmente secundaria a daño isquémico en pacientes con factores de riesgo cardiovascular y en un contexto de compromiso hemodinámico o situaciones de bajo gasto, entre las que destacan la sepsis, la insuficiencia cardiaca, la hemorragia aguda o el síndrome de respuesta inflamatoria sistémica. La irrigación procedente de ramas del tronco celíaco explica que puedan existir lesiones concomitantes a nivel de esófago distal y duodeno. Otros factores que influyen en el desarrollo de las lesiones son la alteración en los mecanismos defensivos esofágicos y el paso masivo de contenido gástrico hacia el esófago3. En el caso expuesto, se postula una posible reagudización de pancreatitis crónica en paciente de edad avanzada y con factores de riesgo cardiovascular, como posible desencadenante de las lesiones esofágicas y duodenales.
Hasta en el 90% de los casos reportados la manifestación inicial fue una hemorragia digestiva alta3, aunque pueden aparecer otros síntomas como el dolor abdominal, vómitos o incluso cursar de forma asintomática. El diagnóstico se realiza mediante gastroscopia, no siendo imprescindible la toma de biopsias, puesto que las lesiones son muy características e incluyen una mucosa esofágica negruzca, que afecta fundamentalmente al tercio distal (la zona menos vascularizada), con un stop abrupto a nivel de la unión esófago-gástrica2. La afectación concomitante duodenal en forma de necrosis, úlceras o cambios inflamatorios, puede aparecer hasta en un 50% de casos5. Es importante realizar un diagnóstico diferencial con otras entidades, especialmente si existe afectación aislada de esófago medio o proximal, siendo preciso descartar enfermedad infecciosa, melanoma, acantosis nigricans o ingesta de cáusticos4. En el caso expuesto, la paciente negó ingesta de cáusticos y se realizaron serologías virales con resultado negativo.
El manejo en general es conservador e incluye el de la enfermedad de base y medidas de soporte como fluidoterapia, nutrición parenteral total, tratamiento con inhibidores de la bomba de protones a dosis altas y sucralfato5. La utilización de antibioterapia empírica es controvertida y se recomienda si existe evidencia de infección bacteriana o sospecha de perforación. En este caso, tras descartar complicaciones, se optó por manejo conservador.
La mortalidad global puede alcanzar el 32%2 y se asocia principalmente a la presencia de comorbilidades, así como a la gravedad de la enfermedad de base. La complicación más temida es la perforación y aparece en menos de un 7% de los casos, requiriendo habitualmente abordaje quirúrgico, pudiendo plantearse el tratamiento con stent esofágico en casos seleccionados4. Entre las complicaciones más frecuentes destaca el desarrollo de estenosis (25% de los casos)5, que generalmente pueden ser manejadas con dilatación endoscópica.