La yeyunitis ulcerativa se asocia típicamente a la enfermedad celíaca refractaria tipo II. Para su diagnóstico, los síntomas derivados de la malabsorción deben presentarse de forma persistente o recurrente durante al menos 6-12 meses desde el inicio de una dieta exenta de gluten, tras haber descartado otras causas de no respuesta1.
Aunque no es lo más habitual, la yeyunitis ulcerativa puede estar presente en el momento del diagnóstico de la enfermedad.
Presentamos el caso clínico de un varón de 62 años fumador (IPA 20), bebedor de unos 30 g de alcohol al día y con antecedentes de diabetes tipo II no insulinodependiente.
Ingresó en nuestro hospital por presentar un cuadro de 7-8 meses de evolución consistente en incremento en el número de deposiciones (5-6 al día) de consistencia pastosa, persistencia nocturna, sin dolor abdominal ni síndrome febril asociado.
En los análisis practicados presentaba anemia normocítica y disbalance hidroelectrolítico. Las investigaciones dirigidas a discernir las causas de la diarrea pusieron de manifiesto la positividad de los anticuerpos antitransglutaminasa IgA, con un nivel superior a 100 U/mL, anticuerpos antiendomisio IgG+1/160 y genética compatible (HLA DQ2.5 [DQA1*05, DQB1*02]) con enfermedad celíaca.
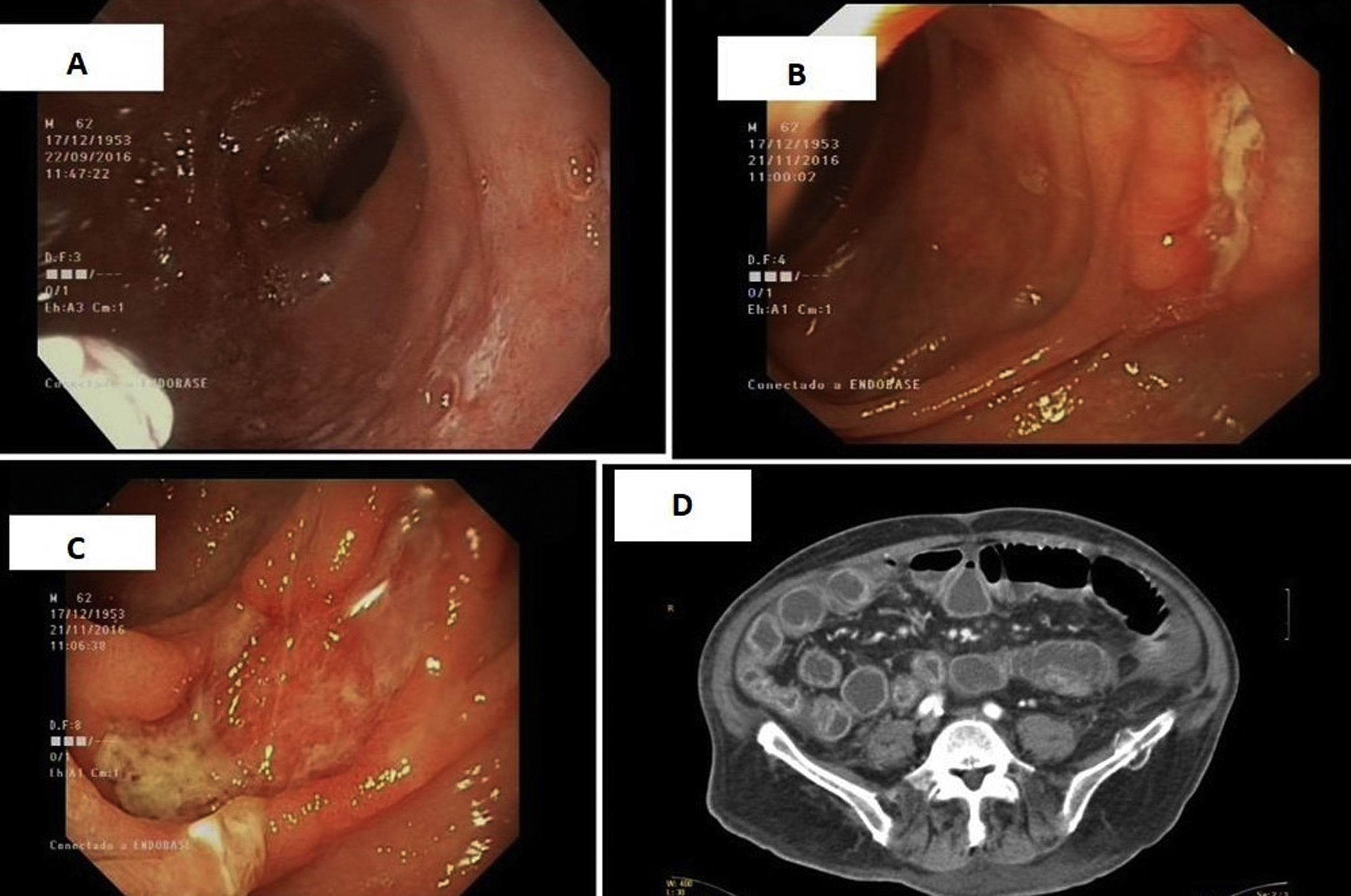
Mediante la gastroscopia (endoscopio de luz blanca y alta definición con «near focus») se evidenció una mucosa bulbar nodular y atrófica que permitía la visualización de pequeños vasos de la submucosa (fig. 1A).
Las biopsias demostraron una relación vellosidad/cripta <2/1 con atrofia vellositaria correspondiente con grado 3b de la clasificación de Marsh.
A pesar de la introducción de dieta libre de gluten, el paciente continuó con diarrea, así como importante pérdida de peso y persistencia de las alteraciones analíticas.
Dado el empeoramiento clínico del paciente, se procedió a la realización de una TC que mostró asas de intestino delgado con marcado realce de la mucosa y engrosamiento de la pared (fig. 1D).
Por este motivo se amplía el estudio mediante cápsula endoscópica, apreciándose multitud de lesiones ulceradas de diferentes tamaños, en la práctica totalidad de yeyuno asociadas a atrofia de la mucosa intestinal (fig. 1B y C). Para la toma de biopsias se realizó enteroscopia. Los hallazgos histológicos revelaron atrofia vellositaria con ulceración de la mucosa e incremento de células inflamatorias en la lámina propia con la que se confirmó yeyunitis crónica activa. Se describe además, incremento del número de una población de linfocitos intraepiteliales con inmunofenotipo aberrante, puesto de manifiesto con la expresión citoplasmática de CD3, y pérdida de expresión de marcadores de superficie como CD3 y CD8 entre otros. Esta población linfocitaria se encontraba en una proporción superior al 20%.
Ante el diagnóstico de yeyunitis ulcerativa en contexto de paciente con enfermedad celíaca, se inicia tratamiento con corticoides a dosis de 1mg/kg día con un total de 70mg/día durante 10 días con pauta descendente posterior.
Tras la mejoría clínica el paciente fue dado de alta para continuar revisión en consultas, pero durante 5 meses se perdió su seguimiento. Volvió a ingresar por reaparición de la clínica, asociando pérdida ponderal, intensa astenia, tos y expectoración. Durante los últimos meses había mantenido la pauta corticoidea a dosis plenas.
Durante el ingreso fue diagnosticado de tuberculosis y aspergilosis pulmonar. A pesar del tratamiento administrado, la evolución fue tórpida con empeoramiento progresivo produciéndose finalmente su fallecimiento.
La enfermedad celíaca refractaria comprende dos subtipos en función de la presencia de linfocitos intraepiteliales aberrantes inferior al 20% (tipo I) o superior (tipo 2) con un curso clínico, tratamiento y pronóstico diferentes. Suele diagnosticarse a partir de los 50 años y su incidencia varía entre el 0,04 (tipo I) al 1,5% (tipo II)2. Como parte del diagnóstico diferencial de esta compleja entidad es importante tener en cuenta a aquellos pacientes con enfermedad celíaca seronegativa, puesto que pueden evolucionar hacia la refractariedad de forma primaria, y se caracterizan por un curso clínico más grave3.
Mientras que el tipo I podría ser indistinguible de la enfermedad celíaca no complicada, el tipo II se da con más frecuencia cuando aparecen signos de desnutrición como consecuencia de la enteropatía pierde proteínas y yeyunitis ulcerativa. Este segundo tipo se asocia a peor pronóstico con una supervivencia a los 5 años de entre el 44-58% sobre todo como consecuencia del alto riesgo de transformación a linfoma T asociado a enteropatía.
La vídeo-cápsula endoscópica juega un papel fundamental en el diagnóstico de esta enfermedad.
El hallazgo de lesiones ulcerativas tanto en duodeno como en yeyuno apoya el diagnóstico de enfermedad celíaca refractaria tipo II, en la que el tratamiento inmunosupresor tiene un papel limitado.
En pacientes estables se recomienda iniciar tratamiento con budesonida (3mg 3 veces al día). Ante la presencia de gravedad, se recomienda prednisona endovenosa (0,5-1mg/kg/día)4.
Debido al riesgo de esteroide dependencia, pueden usarse fármacos como azatioprina o anti-TNF. Sin embargo, y aunque se asocian a mejoría clínica, no son capaces de inducir a una curación mucosa por la ausencia de impacto en la proliferación clonal de linfocitos intraepiteliales. Es por ello, que el tratamiento médico supone un reto clínico, y en muchas ocasiones es preciso el empleo de quimioterápicos como los inhibidores análogos de la purina como cladribina o fludarabina5.
Como conclusión, recalcar la importancia del seguimiento estrecho, idealmente telemático además de presencial, de los pacientes que presentan enfermedad celíaca refractaria por lo complejo que resulta su manejo y lo importante que supone anticiparse a posibles complicaciones como las que sufrió nuestro paciente.