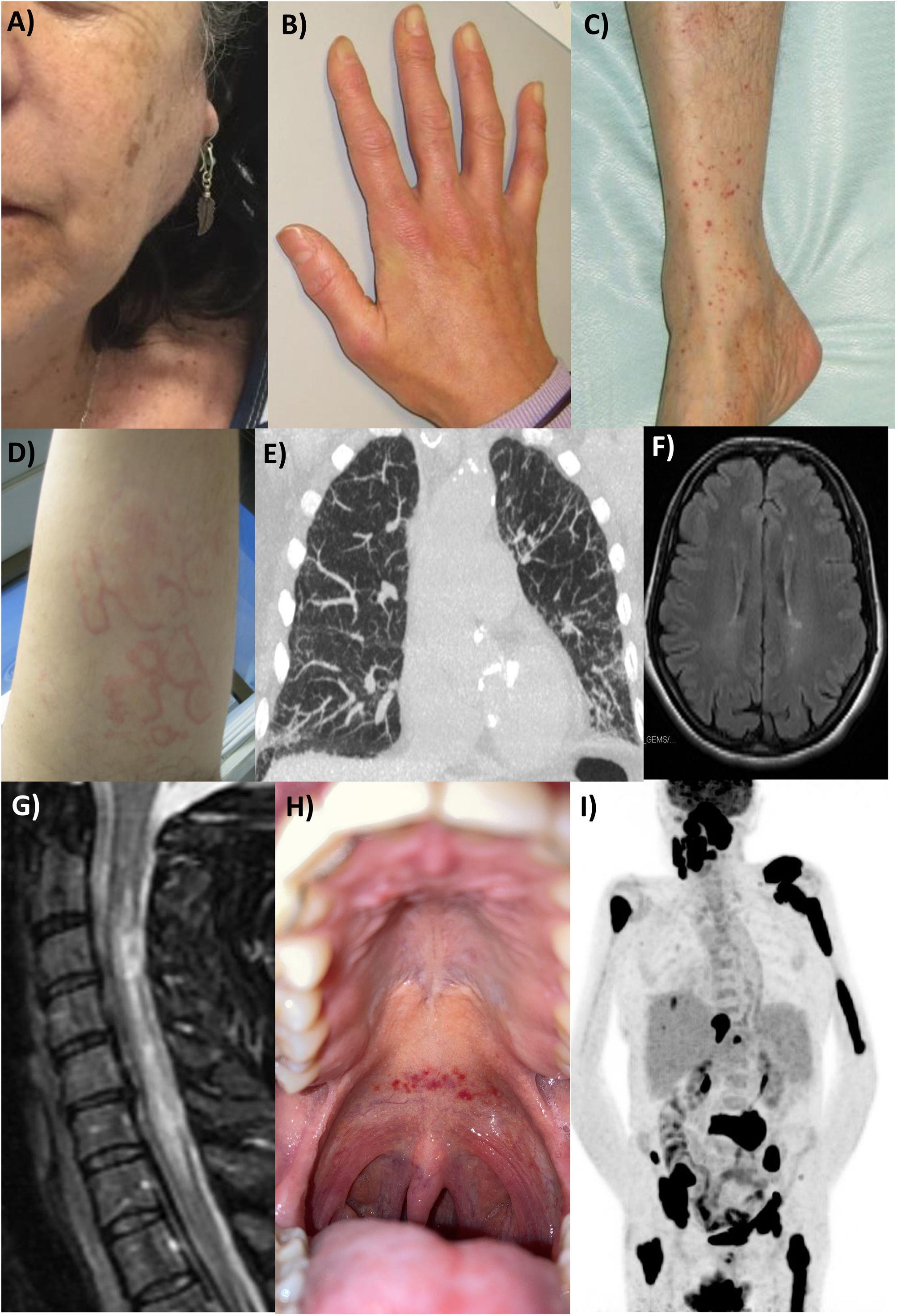
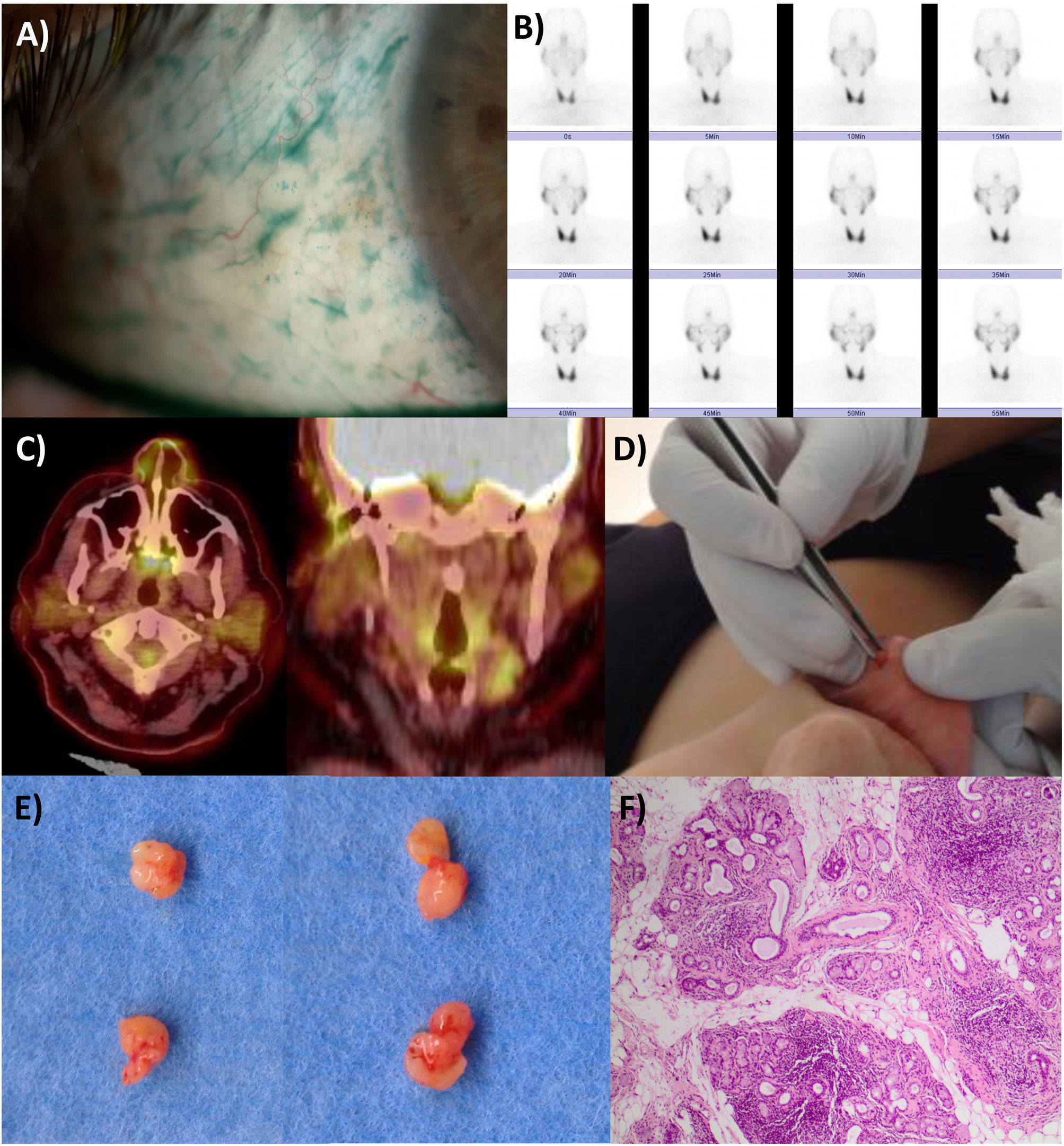
En 1933, el oftalmólogo sueco Hendrik Sjögren fue el primero en plantear que detrás de la sequedad que presentaban varios de sus pacientes podía existir una enfermedad sistémica relacionada con una respuesta inmune anormal. Desde entonces, se utilizó el término síndrome de Sjögren (Sjögren's syndrome, SjS), aunque se consideró como un trastorno menor e infrecuente respecto a otras enfermedades autoinmunitarias sistémicas (EAS) y, consecuentemente, con escaso interés tanto en la investigación clínica como en la evaluación de tratamientos específicos. La irrupción de las nuevas tecnologías a finales del siglo xx impulsó rápidamente el desarrollo de proyectos internacionales de gran impacto y difusión que han cambiado por completo este escenario, y en los últimos 20 años se ha avanzado de forma significativa en conocer los principales determinantes epidemiológicos y los mecanismos patogénicos, aumentar la precisión diagnóstica, y diseñar estrategias terapéuticas específicas e individualizadas. Hoy en día, el SjS es una de las EAS más frecuentes, su afectación es indudablemente sistémica y va más allá de la sequedad, y la identificación de los principales factores pronóstico permite un seguimiento personalizado y, por tanto, un diagnóstico precoz de las principales complicaciones que permite la instauración de intervenciones terapéuticas tempranas que eviten lesiones graves e irreversibles.
In 1933, the Swedish ophthalmologist Hendrik Sjögren was the first to suggest that behind the dryness that several of his patients presented, there could be a systemic disease related to an abnormal immune response. Since then, the term Sjögren's syndrome (SjS) has been used and it has been considered a minor and infrequent disorder compared to other systemic autoimmune diseases (SAD) and, consequently, with little progress both in clinical and therapeutic research. The emergence of new technologies at the end of the 20th century rapidly promoted the development of international projects of great impact and diffusion, which have completely changed this scenario, and in the last 20 years significant progress has been made in understanding the main epidemiological determinants and pathogenic mechanisms to increase the diagnostic accuracy and to design specific and individualized therapeutic strategies. Currently, SjS should be considered one of the most frequent SADs with an undoubtedly systemic phenotype beyond dryness, in which the identification of prognostic factors can allow personalized follow-up and, therefore, early therapeutic interventions that avoid severe, irreversible outcomes.