Objetivo: El parkinsonismo incluye bradicinesia, rigidez, temblor en reposo y pérdida de reflejos posturales. Cuando no se define su etiología, se considera Parkinson idiopático. El propósito de este trabajo fue analizar el perfil clínico-epidemiológico de pacientes con síndrome parkinsónico que acuden a la consulta de neurología del Hospital Universitario "Dr. José Eleuterio González", de la Universidad Autónoma de Nuevo León (UANL).
Material y métodos: Se analizaron los casos con este trastorno que acudieron durante el periodo octubre 2009 - julio 2011. Se analizó mediante estadística descriptiva.
Resultados: Se registraron 77 pacientes con parkinsonismo, 49 (63.63%) hombres y 28 (36.36%) mujeres. El promedio de edad fue 64.3 años (rango 33 a 87 años). En 55 (71.42%) con Parkinson idiopático, siete (9.09%) con parkinsonismo secundario y 15 (19.48%) con parkinsonismo en estudio. La edad al inicio fue 59.96 años, (rango 27 a 85 años). En siete pacientes (9.09%) se registró historia familiar de Enfermedad de Parkinson. El antecedente personal más frecuente fue hipertensión arterial en 24 (31.16%), seguido de tabaquismo en 19 pacientes (24.67%). Siete pacientes (9.09%) tuvieron antecedentes farmacológicos relevantes, dos pacientes presentaron exposición laboral (2.59%), uno a metales pesados y otro a pesticidas. El síntoma inicial más frecuente fue temblor en 46 (59.74%) pacientes. El tratamiento más utilizado fue levodopa en 59 (76.62%) pacientes. Dieciocho pacientes (23.37%) presentaron efectos adversos. no se analizó el apego al tratamiento.
Conclusión: Las características epidemiológicas de los pacientes con síndrome parkinsónico estudiadas en el presente trabajo son similares a las de otras poblaciones descritas. Se requieren más trabajos epidemiológicos en México para su manejo efectivo.
Introduction: Parkinsonism comprises rigidity, resting tremor and postural instability. In case the etiology cannot be defined, it is considered as idiopathic parkinsonism. The purpose of this study was to analyze the clinical and epidemiological profile of out-patients with parkinsonism in the Neurology Department of the Hospital Universitario "Dr. Jose Eleuterio González" of the Universidad Autónoma de Nuevo León (UANL).
Materials and methods: We included cases of parkinsonism seen in the Neurology Outpatient Clinic between October 2009 and July 2011. We analyzed the information and produced descriptive statistics.
Results: Seventy-seven patients fulfilled the criteria: 49 (63.63%) male and 28 (36.36) female, with an average age of 64.3 years (33-87 years). The diagnosis was idiopathic parkinsonism in 55 (71.42%), secondary parkinsonism in seven (9.09%) and parkinsonism not yet classified in 15 (19.48%). Age at onset was 59.96 years (27-85 years). We found family history of Parkinson's disease in seven patients (9.09%). The most frequent comorbidities were arterial hypertension in 24 patients (31.16%) and tobacco use in 19 (24.67%). Seven (9.09%) patients had relevant pharmacologic history, two (2.59%) had occupational risk. The most frequent initial symptom was tremor in 46 (59.74%) patients. The most prescribed drug was levodopa, used in 59 (76.62%) patients. Eighteen (23.37%) patients had adverse effects. Adherence to treatment was not evaluated.
Conclusion: The epidemiological profile of our patients with parkinsonism is similar to that of other populations described in the current literature. More epidemiological studies are required in Mexico for a better understanding of our own patients.
Pagina nueva 1
Introducción
la enfermedad de Parkinson (EP) es el segundo trastorno neurodegenerativo más común, después de la enfermedad de Alzheimer.1 Dentro de los trastornos de movimiento neurodegenerativos, es la primera causa.2 la prevalencia de la EP no se ha estudiado con precisión en México. El Instituto Nacional de Neurología y Neurocirugía (INNN), estima que existen al menos 500 000 pacientes con EP en el país, con una prevalencia de entre 50 y 100 casos por cada 100 000 habitantes,3 por lo cual, la enfermedad se ubica en un valor inferior al de las prevalencias reportadas en el resto del mundo. Estos datos se asemejan a los datos publicados en países asiáticos como China;4,5 en Europa se ha escrito una prevalencia más elevada con respecto a la estimada en México.6 uno de los pocos estudios epidemiológicos existentes sobre la EP en México, se realizó en Tepatitlán, Jalisco, el cual reportó una prevalencia de 2.7 casos por cada 1 000 habitantes,7 lo cual difiere de lo estimado por el INNN.3
El parkinsonismo es un síndrome clínico cuyos datos cardinales son bradicinesia, rigidez muscular, temblor de reposo e inestabilidad postural.8-11 El parkinsonismo puede tener varias causas, y no todos los pacientes con síndrome parkinsónico padecen EP idiopática.12 las manifestaciones de la EP no se limitan a signos y síntomas motores:13,14 también se manifiestan síntomas neuropsiquiátricos15,16 como ansiedad,17 psicosis18 y depresión,19,20 alteraciones del sueño,21,22 fatiga;23 síntomas sensitivos tales como dolor;24,14 manifestaciones dermatológicas, en las que se incluye dermatitis seborreica;25 disfunción autonómica,26-28 misma que puede incluir disfunción eréctil29 y urinaria.30 otras manifestaciones incluyen hipotensión ortostática,31,32 y síntomas gastrointestinales como sialorrea,33 disfagia34 y estreñimiento.14,33
A parte de la importancia de los factores genéticos en la EP, también se han encontrado factores ambientales que modifican el riesgo de desarrollarla.2 Existe la hipótesis de que la exposición a ciertos metales pesados, conlleva a un aumento en el riesgo relativo de EP,35,36 al igual que trabajos que impliquen exposición a plaguicidas como el paraquat.11,37 Sin embargo, en algunos de estos casos, la evidencia es contradictoria.6
En cuanto al estilo de vida, la literatura reporta una asociación inversa entre el tabaquismo y la EP,38 y en algunos estudios se describe un gradiente de dosisrespuesta.6,8,11,39 Sin embargo, existe la opinión de que algunos factores puedan contribuir a este resultado, como un sesgo de causalidad inversa o la presencia de factores confundidores.38 Se han descrito múltiples causas de parkinsonismo secundario,6 una de ellas es debida a la ingesta de medicamentos, como los neurolépticos. El propósito de este trabajo fue analizar el perfil clínico y epidemiológico de pacientes con síndrome parkinsónico, de la consulta del Hospital Universitario "Dr. José Eleuterio González" de la Universidad Autónoma de Nuevo León (UANL).
Materiales y métodos
Con la aprobación del comité de Ética de la Subdirección de Investigación de la Facultad de Medicina, UANL, con el registro NR11-006, se construyó una base de datos a partir de los registros de la consulta del Servicio de neurología del Hospital Universitario, UANL, en Monterrey, Nuevo León, México. Se analizaron los pacientes que acudieron durante el periodo comprendido entre octubre 2009 y julio 2011, con diagnóstico de parkinsonismo idiopático o secundario. El diagnóstico se realizó por medio de los criterios de Uk Parkinsons Disease Society Brain Bank y el Advisory Council of the National Institute of Neurological Disorders and Stroke. Se estableció el diagnóstico de parkinsonismo secundario en aquellos casos en los cuales existía una causa atribuible.
Se obtuvieron datos que incluyeron diagnóstico, edad, sexo, antecedentes heredofamiliares, antecedentes personales patológicos y no patológicos, así como también historial del síndrome parkinsónico: edad de inicio, fecha de diagnóstico, fecha de inicio de tratamiento, síntoma inicial y adicionales, tratamiento previo y actual, reacciones adversas al tratamiento y resultados de estudios de imagen.
La información fue capturada en el programa Microsoft Office Excel 2010. A partir de los datos numéricos se obtuvieron medidas estadísticas como media, desviación estándar y mediana. A partir de los datos de texto se obtuvieron porcentajes, y se elaboraron gráficas representativas.
Resultados
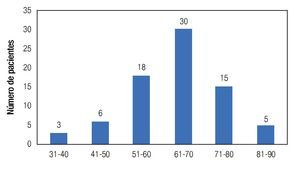
De acuerdo a los criterios establecidos se incluyeron 77 pacientes, de los cuales 55 (71.42%) pacientes tenían diagnóstico de EP idiopática, siete (9.09%) con parkinsonismo secundario y 15 (19.48%) con diagnóstico de parkinsonismo en estudio. cuarenta y nueve (63.63%) pacientes son varones y 28 (36.36%) mujeres. La edad promedio fue de 64.3 ± 11.2 años, con una edad mínima de 33, una máxima de 87 y una mediana de 65 años (Figura 1). En cuanto a los antecedentes heredofamiliares, el más común fue la diabetes mellitus reportada en 25 (32.46%) pacientes, seguida de hipertensión arterial sistémica en 16 (20.77%) pacientes. Se encontró historia familiar de la EP idiopática en siete (9.09%) pacientes.
Figura 1. Distribución de pacientes por grupos de edad.
El antecedente personal patológico más común fue la hipertensión arterial sistémica, reportada en 24 (31.16%) pacientes. Se encontró historia personal de diabetes mellitus en 14 (18.18%) pacientes, mientras que ocho (10.38%) padecen alguna dislipidemia. El tabaquismo fue el antecedente personal no patológico más común, al reportarse en 19 (24.67%) pacientes. Siete (9.09%) pacientes refirieron exposición crónica a humo de biomasas. Quince (19.48%) pacientes tenían antecedentes de ingesta de alcohol. Se encontraron siete (9.09%) pacientes con antecedente de ingesta de medicamentos causantes de síntomas extrapiramidales, siendo el más común la cinarizina en cuatro pacientes. Se documentó en dos (2.59%) pacientes exposición crónica a insecticidas; otros dos (2.59%) contaban con historia laboral relevante. Respecto a la historia del síndrome parkinsónico, el inicio de los síntomas ocurrió a una edad promedio de 59.96 ± 12 años con una mediana de 60 años, y un rango entre 27 y 85 años (Figura 2). El síntoma inicial más común fue el temblor en 46 (59.74%) pacientes. En el 50% de ellos comenzó en las extremidades superiores. En 12 (15.58%) pacientes la enfermedad debutó con bradicinesia (Figura 3). El tratamiento más utilizado en nuestro Servicio fue la levodopa, empleada en 59 (76.62%) pacientes, en combinación con carbidopa, benseracida o entacapona. otros tratamientos frecuentemente prescritos fueron la amantadina, usada en 28 (36.36%) pacientes; el pramipexol, en 26 (33.76%) pacientes; y la rasagilina, en 21 (27.27%) pacientes. Al clasificar a los pacientes en base al número de medicamentos antiparkinsonianos utilizados, se encontró que el 70.12% utilizan dos o más medicamentos. En 18 (23.37%) pacientes se documentaron efectos adversos.
Figura 2. Edad de inicio de síntomas.
Figura 3. Síntoma inicial.
Discusión
El perfil epidemiológico y clínico de los pacientes con parkinsonismo en el Hospital Universitario parece asemejarse en gran medida al de otras poblaciones.5,6,39,40 la distribución por edad y sexo encontrado en la población analizada, es similar a la reportada en la literatura médica mundial.41-45 La relación hombre:mujer en la EP se estima entre 1.46 y 3.3 hombres por cada mujer con la enfermedad.6,39-41,45-47 En poblaciones de diversos orígenes étnicos, como judíos Ashkenazi, asiáticos, lituanos y nigerianos, el inicio de los síntomas parkinsónicos es más común en la séptima década de la vida, lo cual coincide con nuestra población.1,5,6,39,40,48
La causa más común de parkinsonismo, al igual que en nuestra población, es la EP. En una revisión sistemática a nivel mundial, el parkinsonismo fue la causa de la EP en un 63%, con un rango de 42% a 86%.2 La mayoría de los casos de EP son esporádicos.11 Se estima que sólo un 10% tiene un componente genético bien establecido,38 aunque en algunas poblaciones, como la de los judíos Ashkenazi, hasta 35% de los casos cuentan con historia familiar positiva.48,49 la asociación con la hipertensión arterial sistémica en nuestra población es de 31.16%, la cual es superior al 20.4% reportado en un estudio similar en nigeria,39 y al 23.7% en Japón.50
En cuanto a la historia natural del síndrome parkinsónico, nuestra población es semejante a la descripción de la población europea, judía y nigeriana:1,39,48 el temblor en reposo en las extremidades superiores es el síntoma inicial más frecuente.1,5,41,51 las opciones de tratamiento en nuestro medio son limitadas debido a la disponibilidad de los medicamentos y al nivel socioeconómico de los pacientes. Actualmente, se incluyen en el Catálogo de Medicamentos del CAUSES 2011 levodopa-carbidopa, biperideno y trihexifenidilo.52
En los pacientes estudiados en el presente trabajo, el uso de estos dos últimos medicamentos es bajo. Se prefiere agregar medicamentos como la amantadina, pramipexol y rasagilina a una terapia inicial con levodopa. En otras poblaciones se ha descrito de igual manera la levodopa como el tratamiento más utilizado, tanto de primera línea como en general.4,39,48
Conclusiones
Las características epidemiológicas de los pacientes con síndrome parkinsónico estudiadas en el presente trabajo son similares a las de otras poblaciones descritas. Existe la posibilidad de que no haya un registro adecuado de los pacientes debido al poco acceso a los servicios de salud en las zonas rurales, lo que dificulta la investigación epidemiológica de esta enfermedad. Valdría la pena evaluar las repercusiones económicas del síndrome parkinsónico en nuestro país, valorar la inclusión de más opciones de tratamiento en los esquemas de seguridad social, y analizar el efecto del costo de los medicamentos sobre el apego al tratamiento.
En México, el reconocimiento de la EP como problema de salud pública es incipiente. Se requieren más trabajos epidemiológicos en nuestro país, en medios tanto públicos como privados, para establecer y contribuir a los programas de salud pública. Éstos servirán en un futuro próximo para resolver el problema que representará la EP por la transición demográfica que atraviesa nuestro país.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Financiamiento
Los autores no recibieron ningún patrocinio para llevar a cabo este artículo.
Correspondencia:
Dra. Ingrid Estrada Bellmann.
Teléfono: (01 81) 8347 1059.
Correo electrónico: ingridestmann@hotmail.com
Recibido: Junio 2012.
Aceptado: Diciembre 2012