La actinomicosis es una infección subaguda poco frecuente producida por bacterias gram positivas filamentosas anaerobias, generalmente del género Actinomyces. Las formas clínicas más frecuentes son: cervicofacial (40-50%), abdominopélvica (20%) y torácica (15%)1,2.
La ecobroncoscopia (EBUS) lineal es una técnica endoscópica que tiene una elevada rentabilidad en el diagnóstico de la neoplasia pulmonar y de otras enfermedades no neoplásicas. Permite obtener material ganglionar del mediastino, y el análisis citológico in situ es de gran ayuda en la estadificación del cáncer de pulmón. El diagnóstico de la actinomicosis pulmonar a partir de muestras ganglionares mediastínicas obtenidas mediante EBUS lineal se ha descrito con anterioridad3.
El objetivo del presente caso clínico es mostrar la utilidad de la EBUS lineal en el diagnóstico de la actinomicosis pulmonar.
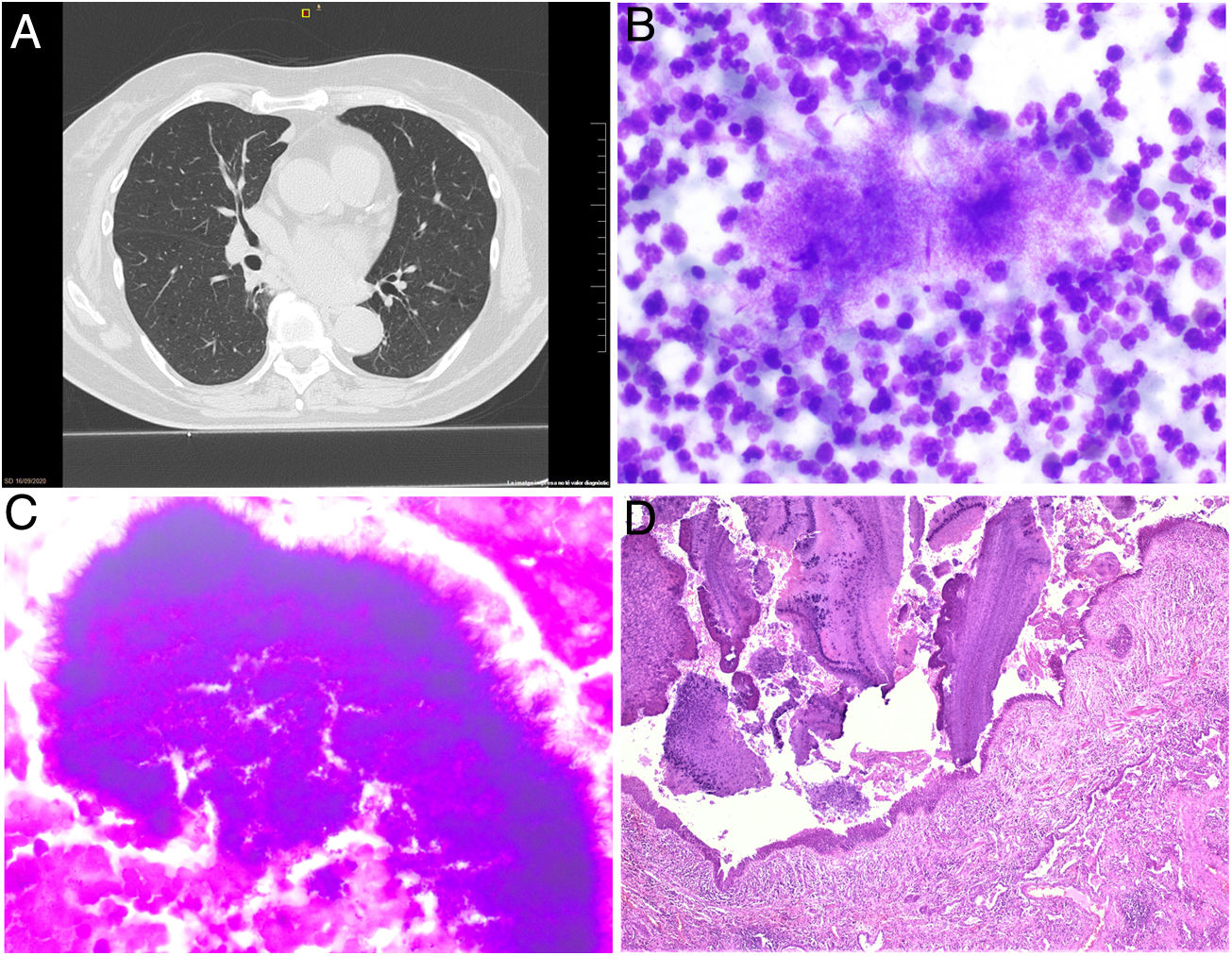
Paciente mujer de 72 años con antecedentes de alergia a tetraciclinas, fumadora activa con una dosis acumulada de 40 paquetes/año que acude al servicio de urgencias por un cuadro de 10 días de evolución consistente en dolor torácico pleurítico y expectoración hemoptoica. En la radiografía de tórax se observó un infiltrado en lóbulo inferior derecho (LID), y ante la sospecha de una neumonía adquirida en la comunidad se inició tratamiento con amoxicilina más azitromicina, y fue dada de alta. A los 5 días presentó un episodio de hemoptisis y se realizó una tomografía computarizada (TC) de tórax (fig. 1A) que mostró una lesión nodular de 22mm a nivel del segmento apical del LID, adenopatías subcarinales y un área en vidrio deslustrado en lóbulo superior derecho (LSD). Se inició tratamiento antibiótico con ceftriaxona y se procedió a su ingreso hospitalario. Durante el ingreso la paciente presentó un episodio de hemoptisis amenazante que requirió una arteriografía bronquial y posterior embolización del tronco bibronquial y de un tronco intercostobronquial derecho. Tras la arteriografía cedió el sangrado lo que permitió la realización de una broncoscopia flexible que mostró un engrosamiento de la mucosa a nivel del segmentario apical del bronquio LID, siendo las biopsias y el cepillado citológico negativos para malignidad. Los cultivos convencionales y para micobacterias del broncoaspirado fueron negativos. Se completó el estudio con una tomografía por emisión de positrones (PET/TAC) que mostró un foco nodular hipermetabólico localizado en el LID con un SUV máximo de 2,5, sin observarse captación en otras localizaciones.
A) TC de tórax. Lesión nodular localizada en el segmento apical del lóbulo inferior derecho. B) Imagen de anatomía patológica de la EBUS lineal: tinción de Diff-Quick (×40) que muestra una infiltración neutrofílica junto a bacterias filamentosas. C) Imagen de anatomía patológica de la EBUS lineal: tinción de Gram (×40) que revela bacterias gram positivas de aspecto filamentoso. D) Imagen de anatomía patológica de la biopsia pulmonar: en la parte superior de la figura se muestran varias colonias de Actinomyces en una cavidad revestida por un tejido epitelial de revestimiento de tipo respiratorio (H&E, ×10).
Ante la sospecha diagnóstica de un carcinoma de pulmón se realizó una EBUS lineal de estadificación durante la cual se puncionaron 11 ganglios de las estaciones 4R, 4L, 7, 11L y 11R. El resultado provisional in situ de las punciones (finalmente confirmado en el dictamen definitivo) fue de ganglio normal con ausencia de malignidad. Ante la falta de diagnóstico de malignidad durante el procedimiento, se decidió realizar una punción pulmonar del nódulo del LID mediante la EBUS lineal. El resultado definitivo de la citología de la punción fue de celularidad inflamatoria (leucocitos polimorfonucleares) y abundante material purulento constituido por bacilos gram positivos con ramificaciones filamentosas compatibles con Actinomyces (figs. 1B y C).
Con el diagnóstico de una actinomicosis pulmonar confirmada histopatológicamente se inició tratamiento oral con amoxicilina 1g/8h y se mantuvo durante 6 meses, no presentando durante el seguimiento nueva clínica bronquial ni nuevos episodios de hemoptisis. Una vez finalizado el tratamiento, la paciente presentó un nuevo episodio de hemoptisis amenazante que requirió de nuevo una embolización de arterias bronquiales. Se realizó una nueva TC de tórax que mostró la presencia de 2 imágenes nodulares (LSD y LID). Ante la persistencia de las lesiones se decidió realizar una videotoracoscopia y resección de los nódulos pulmonares. En los cortes histológicos se observó un parénquima pulmonar de estructura general alterada a expensas de una lesión fibrosa y centralmente cavitada, asociada a un infiltrado heterogéneo, zonas de metaplasia escamosa y abundantes colonias de Actinomyces. El infiltrado celular estaba formado por linfocitos, células plasmáticas, histiocitos y neutrófilos en relación con las colonias de Actinomyces. No se observó malignidad en la muestra estudiada (fig. 1D).
La actinomicosis se produce por una aspiración de material orofaríngeo desde la cavidad oral1,2, con posterior invasión del tejido pulmonar. Los factores de riesgo asociados más frecuentes son el alcoholismo, la diabetes, la enfermedad periodontal, la inmunodepresión y la enfermedad esofágica, aunque hasta en un 50% de los casos la infección se produce en pacientes sin comorbilidades4.
Las características clínicas y radiológicas son inespecíficas, pudiendo cursar como un cuadro inespecífico, hasta producir un cuadro tóxico y hemoptisis que en algunos casos es amenazante o masiva5–7. Desde el punto de vista radiológico se puede presentar como un nódulo pulmonar único o múltiple, una condensación pulmonar cavitada, un derrame pleural o adenopatías mediastínicas8. El diagnóstico diferencial debe establecerse con entidades como la tuberculosis, la neoplasia pulmonar, las metástasis pulmonares, la aspergilosis pulmonar y otras enfermedades granulomatosas9.
El diagnóstico microbiológico es difícil ya que se requiere un medio de cultivo anaeróbico. Las muestras bacteriológicas obtenidas mediante la broncoscopia convencional o incluso a partir de tejidos infectados son estériles hasta en un 50% de los casos4. A menudo, el diagnóstico se establece en base a criterios histopatológicos, de muestras obtenidas mediante resección quirúrgica o bien a partir de biopsias bronquiales o pulmonares dirigidas10,11. La implementación de la EBUS radial con biopsia transbronquial ha demostrado su utilidad en el diagnóstico de la actinomicosis12. La identificación de bacterias gram positivas filamentosas, así como la utilización de técnicas microbiológicas moleculares permite establecer el diagnóstico en un elevado número de casos13. La EBUS lineal con punción transbronquial de las adenopatías mediastínicas se utiliza en la estadificación de la neoplasia de pulmón, y tiene una elevada rentabilidad en el diagnóstico de enfermedades inflamatorias e infecciosas14. Asimismo, la EBUS lineal permite acceder a lesiones pulmonares adyacentes a la vía aérea con un mínimo riesgo de complicaciones.
Durante el seguimiento clínico y finalizado el tratamiento antibiótico la paciente presentó un nuevo episodio de hemoptisis amenazante con persistencia de las imágenes nodulares pulmonares en la TC. Se decidió resección quirúrgica que confirmó el diagnóstico de actinomicosis pulmonar descartándose la neoplasia pulmonar primaria y metastásica.
La actinomicosis pulmonar debe considerarse en el diagnóstico diferencial de los nódulos pulmonares. El presente caso muestra la utilidad de la EBUS lineal en el diagnóstico de las lesiones pulmonares nodulares no neoplásicas, presentando una buena correlación con el análisis histopatológico definitivo.
Consentimiento informadoSe ha recogido en la historia clínica electrónica el consentimiento informado para la publicación de los datos clínicos e imágenes presentes en el artículo.
FinanciaciónEl presente trabajo no ha recibido financiación de ninguna entidad privada o estatal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.