el lupus eritematoso cutáneo (LEC) es una entidad poco común en la infancia y su relación con el lupus eritematoso sistémico (LES) ha sido poco estudiada.
Objetivosel objetivo primario fue identificar los predictores de riesgo para el desarrollo de LES en pacientes pediátricos con LEC y el objetivo secundario fue determinar la incidencia de LES en la población pediátrica con LEC.
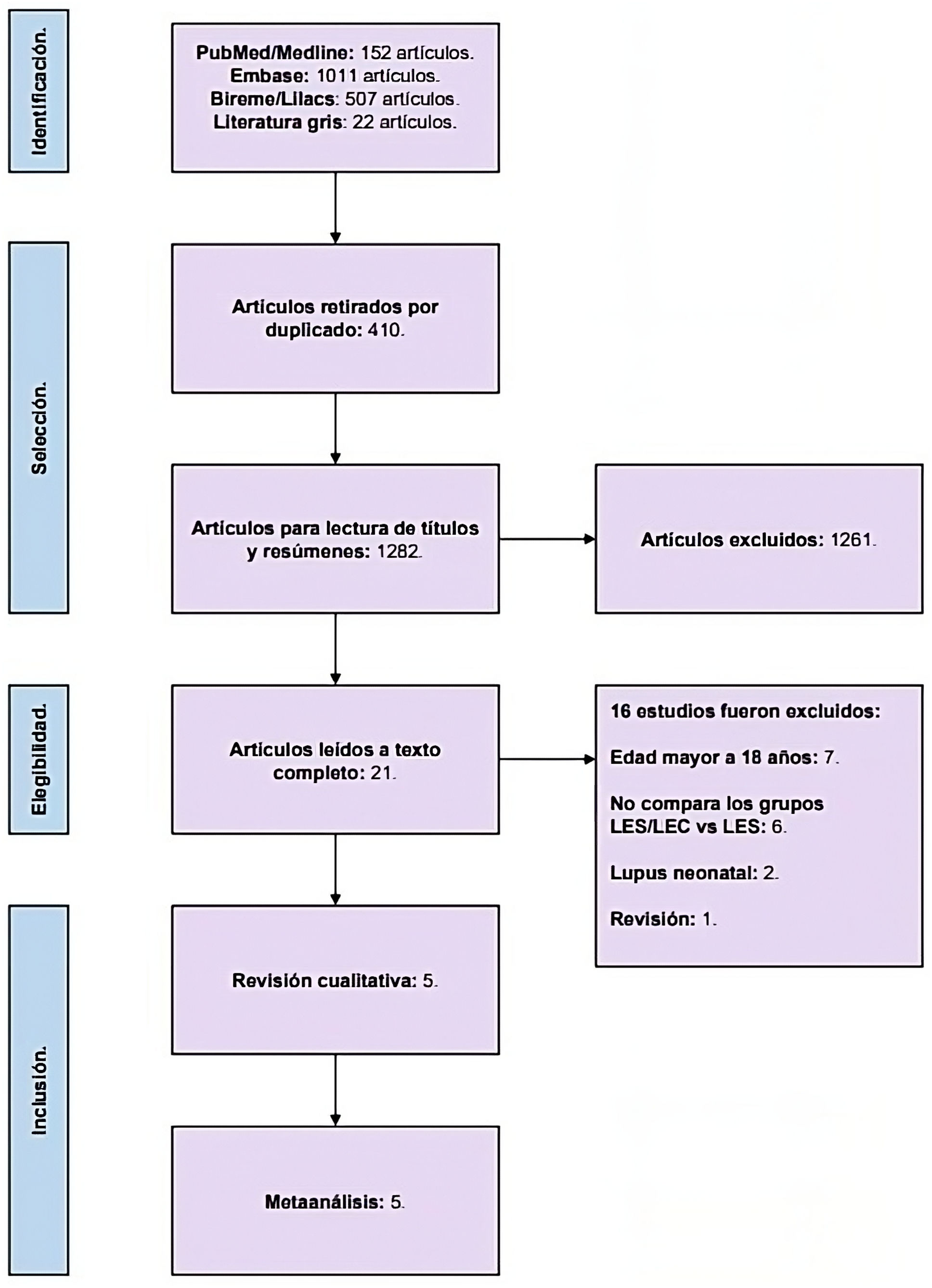
Metodologíarevisión sistemática y metaanálisis. Se incluyeron 5 estudios que proporcionaron datos de 576 pacientes pediátricos con LEC, de los cuales 217 tuvieron LES.
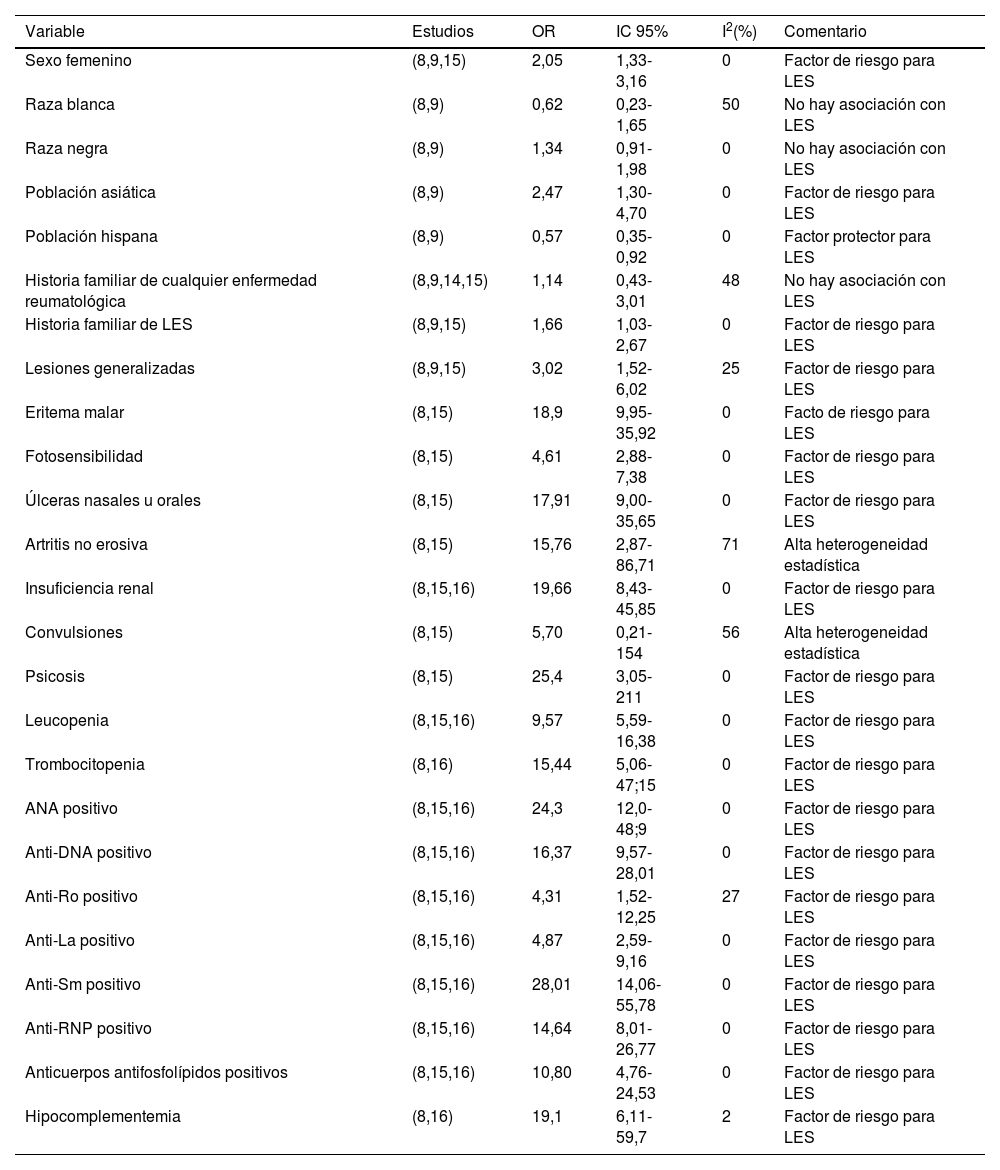
Resultadoslos predictores de LES fueron: sexo femenino OR 2,08 (IC 95%; 1,33-3,25), población asiática OR 2,47 (IC 95%; 1,30-4,70), antecedente familiar de LES OR 1,70 (IC 95%; 1,05-2,76), lesiones generalizadas OR 2,88 (IC 95%; 1,89-4,40), insuficiencia renal OR 18,8 (IC 95%; 7,81-45,3), ANA positivo OR 23,9 (IC 95%; 11,3-50,3), anti-DNA positivo OR 17,6 (IC 95%; 7,35-42,1), anti-Ro positivo OR 3,05 (IC 95%; 1,93-82), anti-La positivo OR 4,73 (IC 95%; 2,48-9,00), anti-Sm positivo OR 26,4 (IC 95%; 13,0-53,6), anti-RNP positivo OR 13,6 (IC 95%; 7,39-25,3), anticuerpos antifosfolípidos positivos OR 10,3 (IC 95%; 4,41-24,12), hipocomplementemia OR 19,1 (IC 95%; 6,11-59,71), leucopenia OR 8,72 (IC 95%; 4,00-19,01) y trombocitopenia OR 15,4 (IC 95%; 5,06-47,7). La incidencia de LES fue del 26% en el seguimiento de 36 a 60 meses.
Conclusioneslos predictores de riesgo descritos deben ser tomados en cuenta para realizar un seguimiento más cercano de la población pediátrica con LEC, permitiendo la identificación oportuna del LES.
Cutaneous lupus erythematosus (CLE) is an uncommon entity in childhood, and its relationship with systemic lupus erythematosus (SLE) has not been extensively studied.
ObjectivesThe primary objective was to identify risk predictors for the development of SLE in pediatric patients with CLE and the secondary objective was to determine the incidence of SLE in pediatric population with CLE.
MethodologySystematic review and meta-analysis. Five studies were included that provided data on 576 pediatric patients with CLE, of whom 217 had SLE.
ResultsPredictors of SLE were: female sex OR 2.08 (95% CI: 1.33-3.25), Asian population OR 2.47 (95% CI: 1.30-4.70), family history of SLE OR 1.70 (95% CI: 1.05-2.76), generalized lesions OR 2.88 (95% CI: 1.89-4.40), renal failure OR 18.8 (95% CI: 7.81-45.3), positive ANA OR 23.9 (95% CI: 11.3-50.3), positive anti-DNA OR 17.6 (95% CI: 7.35-42.1), positive anti-Ro OR 3.05 (95% CI: 1.93-4.82), positive anti-La OR 4.73 (95% CI: 2.48-9.00), positive anti-Sm OR 26.4 (95% CI: 13.0-53.6), positive anti-RNP OR 13.6 (95% CI: 7.39-25.3), positive antiphospholipid antibodies OR 10.3 (95% CI: 4.41-24.12), hypocomplementemia OR 19.1 (95% CI: 6.11-59.71), leukopenia OR 8.72 (95% CI: 4.00-19.01) and thrombocytopenia OR 15.4 (95% CI: 5.06-47.7). The incidence of SLE was 26 % at 36 to 60 months follow-up.
ConclusionsThe described risk predictors should be taken into account to perform a closer follow-up of the pediatric population with CLE, allowing timely identification of SLE.