en el trasplante cardiaco la sobrevida es del 81 al 85% en el primer año; las infecciones y la falla del injerto son las principales causas de mortalidad.
Objetivodeterminar los factores de riesgo asociados a mortalidad al año postrasplante cardiaco en un hospital de alta complejidad del suroccidente colombiano.
Métodoscohorte retrospectiva de pacientes con trasplante de corazón llevado a cabo entre 1996 a 2015. Se obtuvo la información de las características del donante, receptor y procedimiento quirúrgico. Se realizó una regresión de Cox; el evento de interés fue la mortalidad al primer año de seguimiento. En el análisis multivariable se incluyeron variables con p ≤ 0,20 y significancia clínica.
Resultadosse incluyeron 158 pacientes, con mediana de edad de 50 años (RIC: 39-57), 76% hombres. La principal etiología de falla cardiaca fue idiopática (45%). La mediana de tiempo de isquemia fue 187 minutos (RIC: 142-300). La mortalidad fue 24%, y se atribuyó principalmente a infecciones (29%). Fueron factores asociados a mortalidad la cardiopatía congénita como etiología de falla cardíaca (p 0,048), antecedente de diabetes mellitus (p 0,001), cirugía cardiaca previa (p 0,023) tiempo de isquemia mayor a 150 minutos (p 0,038) y relación receptor hombre/donante mujer (p 0,022).
Conclusioneslos factores asociados a mayor mortalidad en el primer año postrasplante cardiaco fueron: etiología de la falla cardíaca por cardiopatía congénita, antecedente de diabetes mellitus, cirugía cardiaca previa, relación receptor hombre con donante mujer, tiempo de isquemia mayor a 150 minutos.
The survival rate in the first year after heart transplant is between 81% and 85%. The main causes of mortality are infections and failure of the graft.
ObjectiveTo determine the risk factors associated with mortality at one year post- cardiac transplant in a high complexity hospital in south-west Colombia.
MethodsA retrospective cohort study was performed on patients with a heart transplant carried out between 1996 and 2015. Information was obtained on the characteristics of the donor, recipient, and surgical procedure. A Cox regression was performed, with the event of interest being mortality in the first year of follow-up. In the multivariate analysis, variables were included that had a P≤ .20 and clinical significance.
ResultsThe study included a total of 158 patients, with a median age of 50 years (IQR: 39-57), of whom 76% were males. The most common origin was idiopathic heart failure (45%). The median time of ischaemia was 187minutes (IQR: 142-300). The mortality was 24% and was mainly due to infections (29%). There were factors associated with the congenital heart failure mortality such as origin of heart failure (P=.048), history of diabetes mellitus (P=.001), previous cardiac surgery (P=.023), ischaemia time greater than 150minutes (P=.038), and the male recipient / female donor ratio (P=.022).
ConclusionsThe factors associated with higher mortality in the first year post-cardiac transplant were: origin of heart failure due to congenital heart disease, history of diabetes mellitus, previous cardiac surgery, the male recipient / female donor ratio, and an ischaemia time greater than 150minutes.
La falla cardiaca es una de las enfermedades más prevalentes en el mundo y pese a que en los últimos años la supervivencia ha mejorado, las tasas de mortalidad absolutas se mantienen alrededor del 20% en el primer año y 50% a los cinco años posteriores al diagnóstico. Es por esto que se han establecido diferentes estrategias de manejo, incluyendo dispositivos cardiovasculares implantables, dispositivos de asistencia mecánica y cirugía cardiovascular, con el fin de optimizar el estado de salud de los pacientes1. Sin embargo, existe un subgrupo de pacientes, que pese a un manejo médico óptimo, progresan y desarrollan síntomas severos, y evolucionan a insuficiencia cardiaca avanzada, refractaria o estadio D, en quienes una de las opciones es el trasplante cardiaco, el cual es considerado el tratamiento más adecuado en estos casos1,2.
Se estima una sobrevida en el primer año postrasplante cardíaco del 81 al 85%; el primer mes postrasplante es el periodo más crítico para mortalidad, cuyas causas, al igual que en el primer año, son las infecciones no relacionadas a citomegalovirus (CMV) y la falla del injerto3. El desenlace a largo plazo después del trasplante ha mejorado con los avances logrados en la selección de los candidatos, en la técnica quirúrgica, la terapia de inmunosupresión y el cuidado postoperatorio1. Dado a lo anterior, en este estudio se analizaron variables propias del donante, del receptor y del procedimiento quirúrgico de los pacientes trasplantados de corazón en un centro de alta complejidad del suroccidente colombiano, con el propósito de identificar factores que influyen en la mortalidad durante el primer año postrasplante.
Materiales y métodosEstudio de cohorte retrospectivo de pacientes sometidos a trasplante cardíaco en la Fundación Valle del Lili, institución de alta complejidad ubicada en Cali, Colombia. En esta institución se creó el registro de trasplante cardíaco (RETRAC) en el año 2015 con seguimiento postrasplante cardíaco de forma prospectiva de los pacientes con información del donante, del receptor, el protocolo pretrasplante, el evento intraoperatorio, el postoperatorio temprano, la estancia hospitalaria postrasplante, las complicaciones hospitalarias y el seguimiento clínico posterior al trasplante.
Antes del año 2015 la recolección de la información fue retrospectiva. Fueron elegibles los pacientes postrasplante cardíaco desde el año 1996 hasta diciembre de 2015 ingresados en el RETRAC y se incluyeron aquellos de 18 años o más, llevados a trasplante cardíaco solo o combinado, con información disponible del protocolo pretrasplante y de seguimiento hasta al menos el primer año postrasplante. Se incluyeron variables sociodemográficas del receptor y del donante, antecedentes médicos, etiología de la falla cardíaca, función renal pretrasplante, información del protocolo de trasplante y estado clínico al momento del trasplante cardíaco; además, se incluyeron variables del intraoperatorio y el postoperatorio inmediato.
Se realizó un análisis univariado de las variables cuantitativas con medidas de tendencia central y dispersión, mediante la prueba estadística de Kolmogorov-Smirnov para establecer la normalidad de las distribuciones; para las variables categóricas se realizaron tablas de frecuencia de acuerdo con el estado vital al año de seguimiento. Se compararon utilizando la prueba t de Student o Wilcoxon-Mann-Whitney de acuerdo con el cumplimiento de supuestos para las variables cuantitativas, y para las categóricas con Chi2 o test exacto de Fisher.
Se clasificó la prioridad del trasplante al momento del llamado, así:
- •
0A: aquellos que tenían soporte circulatorio para descompensación hemodinámica o choque cardiogénico y que incluyeron al menos uso de oxigenación por membrana extracorpórea (ECMO), disfunción primaria del injerto, ventilación mecánica continua, balón de contrapulsación aórtico, asistencias ventriculares de corta duración, en tormenta arrítmica, infusión continua intravenosa hospitalaria de un inotrópico a dosis altas por más de 48 horas (dobutamina a dosis mayor a 7,5 mcg/k/min o milrinona mayor o igual a 0,5 mcg/k/min).
- •
0B: aquellos que requirieron uso de inotrópicos intravenosos durante más de 72 horas, con o sin monitorización hemodinámica invasiva de las presiones de llenado ventricular, levosimendan repetitivo en un plazo menor a dos semanas, intrahospitalario, o infusión continua hospitalaria de inotrópicos intravenosos a cualquier dosis por más de siete días, levosimendan repetitivo en un plazo menor a dos semanas, ambulatorio o paciente sensibilizado en terapia de desensibilización.
- •
Estadio 1: aquellos que no cumplieran ninguna de las anteriores.
Se construyó un modelo de riesgos proporcionales Cox con evento de interés la mortalidad en el primer año de seguimiento. Se descartaron del modelo de regresión aquellas variables que en análisis univariado tuvieron más del 20% de datos perdidos. Inicialmente, se realizó un modelo univariado y posteriormente uno multivariado en el que se incluyeron variables sociodemográficas, factores del donante y del receptor, estado al momento del trasplante y factores posteriores al trasplante que pudieran influir en la mortalidad. Finalmente se construyó un último modelo que incluyó los factores significativos asociados con la mortalidad en el primer año postrasplante con una p<0,20 en el modelo ajustado. Se realizó el diagnóstico del modelo de regresión.
Este estudio tuvo aprobación del comité institucional de ética en investigación biomédica y patrocinio de la Fundación Valle del Lili.
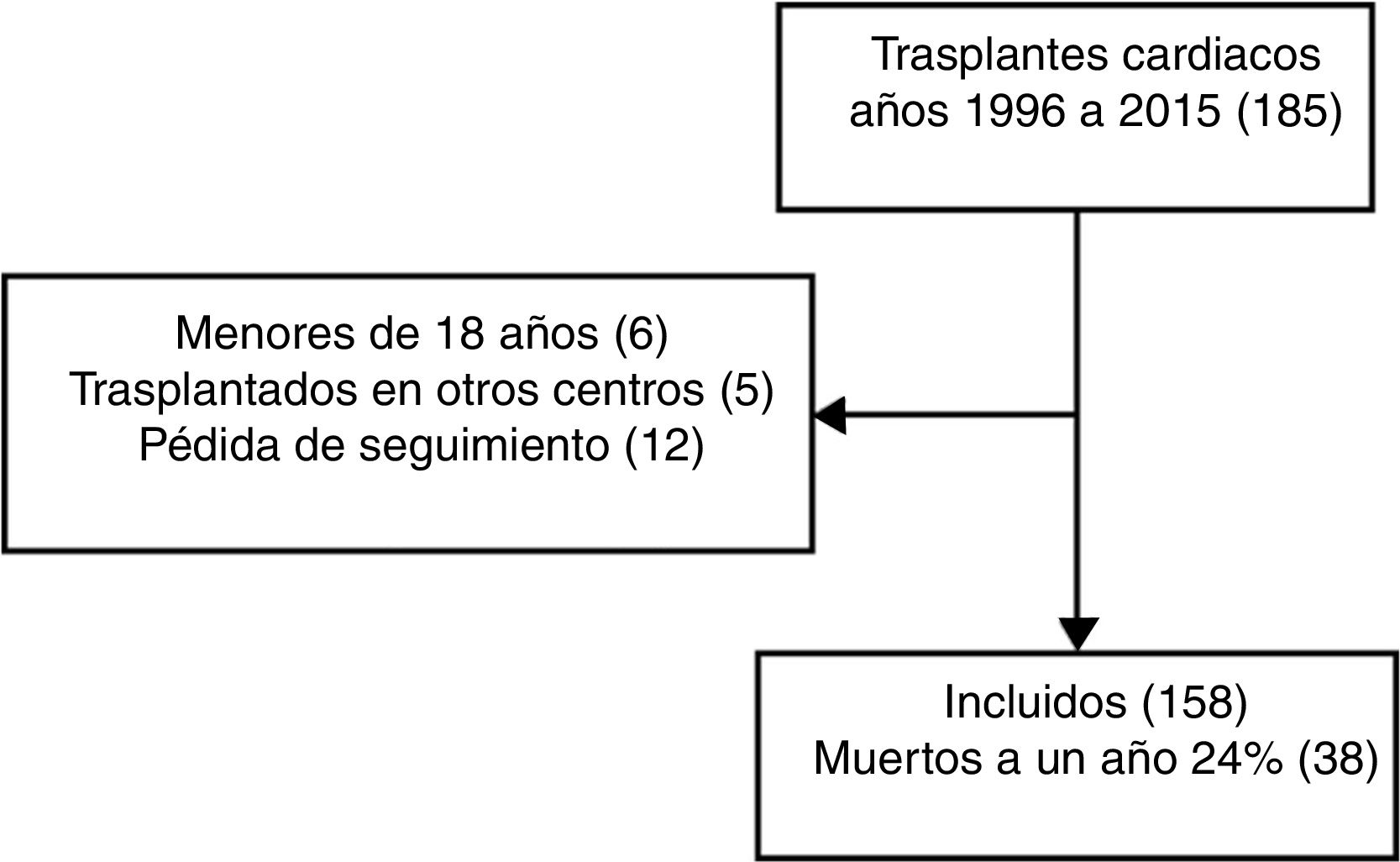
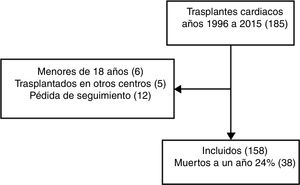
ResultadosHubo 181 trasplantes cardíacos desde el año 1996 al 2015 (fig. 1). Se excluyeron 23 individuos menores de 18 años, trasplantados en otros centros y con pérdida en el seguimiento en el primer año.
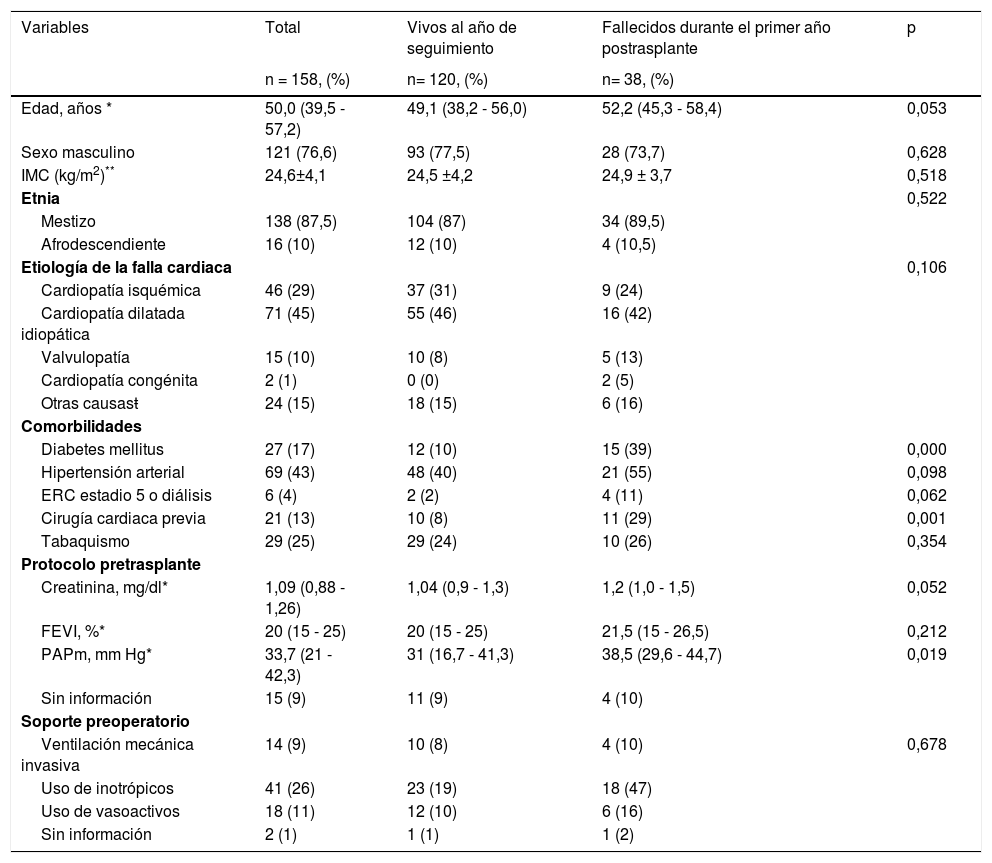
Características de los receptoresLas características de los receptores al momento del trasplante de acuerdo con el estado vital al año de seguimiento se exponen en la tabla 1. La mayoría de los receptores fueron hombres, de raza mestiza, cuya mediana de edad fue mayor en los pacientes fallecidos en el primer año. Las principales etiologías de la falla cardiaca fueron miocardiopatía idiopática y cardiopatía isquémica. Se destacaron como comorbilidades la presencia de hipertensión arterial (43%) y diabetes mellitus tipo 2 (17%). De los pacientes que tenían un diagnóstico previo al trasplante de diabetes mellitus y antecedente de cirugía cardiaca previa el 55% y 52% fallecieron en el periodo evaluado, respectivamente. Adicionalmente, el 8% tenían historia de tromboembolia pulmonar, y 12% accidente cerebrovascular o accidente isquémico transitorio. Por otra parte, el 17% eran portadores de resincronizador cardiaco y 14% de cardiodesfibrilador implantable. Adicionalmente, se tuvieron en cuenta aquellos pacientes que durante el último año previo al trasplante requirieron algún método de soporte cardiorrespiratorio, como ventilación mecánica invasiva, uso de inotrópicos o vasoactivos; de los cuales el 28% y el 24% fallecieron en el primer año postrasplante, respectivamente.
Características de los receptores de trasplante cardíaco
| Variables | Total | Vivos al año de seguimiento | Fallecidos durante el primer año postrasplante | p |
|---|---|---|---|---|
| n = 158, (%) | n= 120, (%) | n= 38, (%) | ||
| Edad, años * | 50,0 (39,5 - 57,2) | 49,1 (38,2 - 56,0) | 52,2 (45,3 - 58,4) | 0,053 |
| Sexo masculino | 121 (76,6) | 93 (77,5) | 28 (73,7) | 0,628 |
| IMC (kg/m2)** | 24,6±4,1 | 24,5 ±4,2 | 24,9 ± 3,7 | 0,518 |
| Etnia | 0,522 | |||
| Mestizo | 138 (87,5) | 104 (87) | 34 (89,5) | |
| Afrodescendiente | 16 (10) | 12 (10) | 4 (10,5) | |
| Etiología de la falla cardiaca | 0,106 | |||
| Cardiopatía isquémica | 46 (29) | 37 (31) | 9 (24) | |
| Cardiopatía dilatada idiopática | 71 (45) | 55 (46) | 16 (42) | |
| Valvulopatía | 15 (10) | 10 (8) | 5 (13) | |
| Cardiopatía congénita | 2 (1) | 0 (0) | 2 (5) | |
| Otras causasŧ | 24 (15) | 18 (15) | 6 (16) | |
| Comorbilidades | ||||
| Diabetes mellitus | 27 (17) | 12 (10) | 15 (39) | 0,000 |
| Hipertensión arterial | 69 (43) | 48 (40) | 21 (55) | 0,098 |
| ERC estadio 5 o diálisis | 6 (4) | 2 (2) | 4 (11) | 0,062 |
| Cirugía cardiaca previa | 21 (13) | 10 (8) | 11 (29) | 0,001 |
| Tabaquismo | 29 (25) | 29 (24) | 10 (26) | 0,354 |
| Protocolo pretrasplante | ||||
| Creatinina, mg/dl* | 1,09 (0,88 - 1,26) | 1,04 (0,9 - 1,3) | 1,2 (1,0 - 1,5) | 0,052 |
| FEVI, %* | 20 (15 - 25) | 20 (15 - 25) | 21,5 (15 - 26,5) | 0,212 |
| PAPm, mm Hg* | 33,7 (21 - 42,3) | 31 (16,7 - 41,3) | 38,5 (29,6 - 44,7) | 0,019 |
| Sin información | 15 (9) | 11 (9) | 4 (10) | |
| Soporte preoperatorio | ||||
| Ventilación mecánica invasiva | 14 (9) | 10 (8) | 4 (10) | 0,678 |
| Uso de inotrópicos | 41 (26) | 23 (19) | 18 (47) | |
| Uso de vasoactivos | 18 (11) | 12 (10) | 6 (16) | |
| Sin información | 2 (1) | 1 (1) | 1 (2) | |
ERC: enfermedad renal crónica; FEVI: fracción de eyección del ventrículo izquierdo; IMC: índice de masa corporal; PAPm: presión media de la arteria pulmonar.
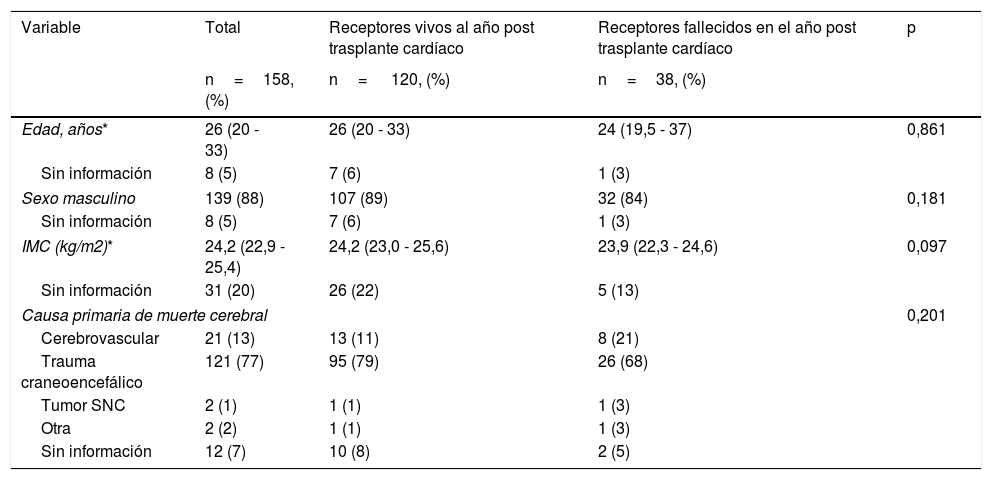
Las características de los donantes se representan en la tabla 2 de acuerdo con el estado vital del receptor al año de seguimiento. La mediana de edad de los donantes fue 26,8 años, siendo mayores aquellos fallecidos en el primer año de seguimiento. Aproximadamente, 9 de cada 10 donantes eran hombres, con una media de peso de 69,6 (± 8,8) y la principal causa de muerte cerebral fue el trauma craneoencefálico, seguido de enfermedad cerebrovascular.
Características de los donantes de trasplante cardíaco
| Variable | Total | Receptores vivos al año post trasplante cardíaco | Receptores fallecidos en el año post trasplante cardíaco | p |
|---|---|---|---|---|
| n=158, (%) | n= 120, (%) | n=38, (%) | ||
| Edad, años* | 26 (20 - 33) | 26 (20 - 33) | 24 (19,5 - 37) | 0,861 |
| Sin información | 8 (5) | 7 (6) | 1 (3) | |
| Sexo masculino | 139 (88) | 107 (89) | 32 (84) | 0,181 |
| Sin información | 8 (5) | 7 (6) | 1 (3) | |
| IMC (kg/m2)* | 24,2 (22,9 - 25,4) | 24,2 (23,0 - 25,6) | 23,9 (22,3 - 24,6) | 0,097 |
| Sin información | 31 (20) | 26 (22) | 5 (13) | |
| Causa primaria de muerte cerebral | 0,201 | |||
| Cerebrovascular | 21 (13) | 13 (11) | 8 (21) | |
| Trauma craneoencefálico | 121 (77) | 95 (79) | 26 (68) | |
| Tumor SNC | 2 (1) | 1 (1) | 1 (3) | |
| Otra | 2 (2) | 1 (1) | 1 (3) | |
| Sin información | 12 (7) | 10 (8) | 2 (5) | |
IMC: índice de masa corporal; SNC: sistema nervioso central.
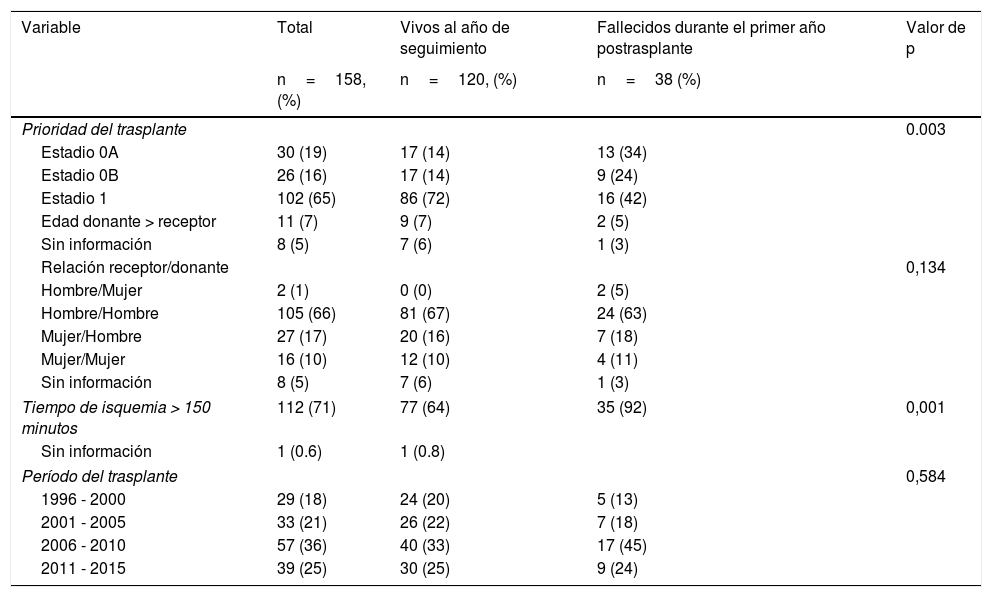
Al momento del trasplante, el 64% de los pacientes se encontraban en lista de espera en estadio 1. Solamente un paciente requirió dispositivo de asistencia circulatoria (balón de contrapulsación aórtica) previo al procedimiento. La mediana de tiempo de isquemia fue 187 minutos (rango intercuartílico, RIC: 142-300) y el 20% egresaron del procedimiento quirúrgico con tórax abierto. La mayoría de los trasplantes hechos tuvieron una relación donante hombre / receptor hombre (tabla 3).
Caracteristicas del procedimiento quirúrgico
| Variable | Total | Vivos al año de seguimiento | Fallecidos durante el primer año postrasplante | Valor de p |
|---|---|---|---|---|
| n=158, (%) | n=120, (%) | n=38 (%) | ||
| Prioridad del trasplante | 0.003 | |||
| Estadio 0A | 30 (19) | 17 (14) | 13 (34) | |
| Estadio 0B | 26 (16) | 17 (14) | 9 (24) | |
| Estadio 1 | 102 (65) | 86 (72) | 16 (42) | |
| Edad donante > receptor | 11 (7) | 9 (7) | 2 (5) | |
| Sin información | 8 (5) | 7 (6) | 1 (3) | |
| Relación receptor/donante | 0,134 | |||
| Hombre/Mujer | 2 (1) | 0 (0) | 2 (5) | |
| Hombre/Hombre | 105 (66) | 81 (67) | 24 (63) | |
| Mujer/Hombre | 27 (17) | 20 (16) | 7 (18) | |
| Mujer/Mujer | 16 (10) | 12 (10) | 4 (11) | |
| Sin información | 8 (5) | 7 (6) | 1 (3) | |
| Tiempo de isquemia > 150 minutos | 112 (71) | 77 (64) | 35 (92) | 0,001 |
| Sin información | 1 (0.6) | 1 (0.8) | ||
| Período del trasplante | 0,584 | |||
| 1996 - 2000 | 29 (18) | 24 (20) | 5 (13) | |
| 2001 - 2005 | 33 (21) | 26 (22) | 7 (18) | |
| 2006 - 2010 | 57 (36) | 40 (33) | 17 (45) | |
| 2011 - 2015 | 39 (25) | 30 (25) | 9 (24) | |
Durante el seguimiento la complicación más frecuente fue infección en un 29%, principalmente de las vías respiratorias (n=30, 33%) y bacteriemias (n=16, 18%). En segundo lugar, el 25% presentó rechazo celular agudo del injerto, teniendo en cuenta pacientes que presentaron rechazo celular 2R o 3R según la clasificación de la Sociedad Internacional para trasplante de corazón y pulmón (ISHLT, su sigla en inglés).
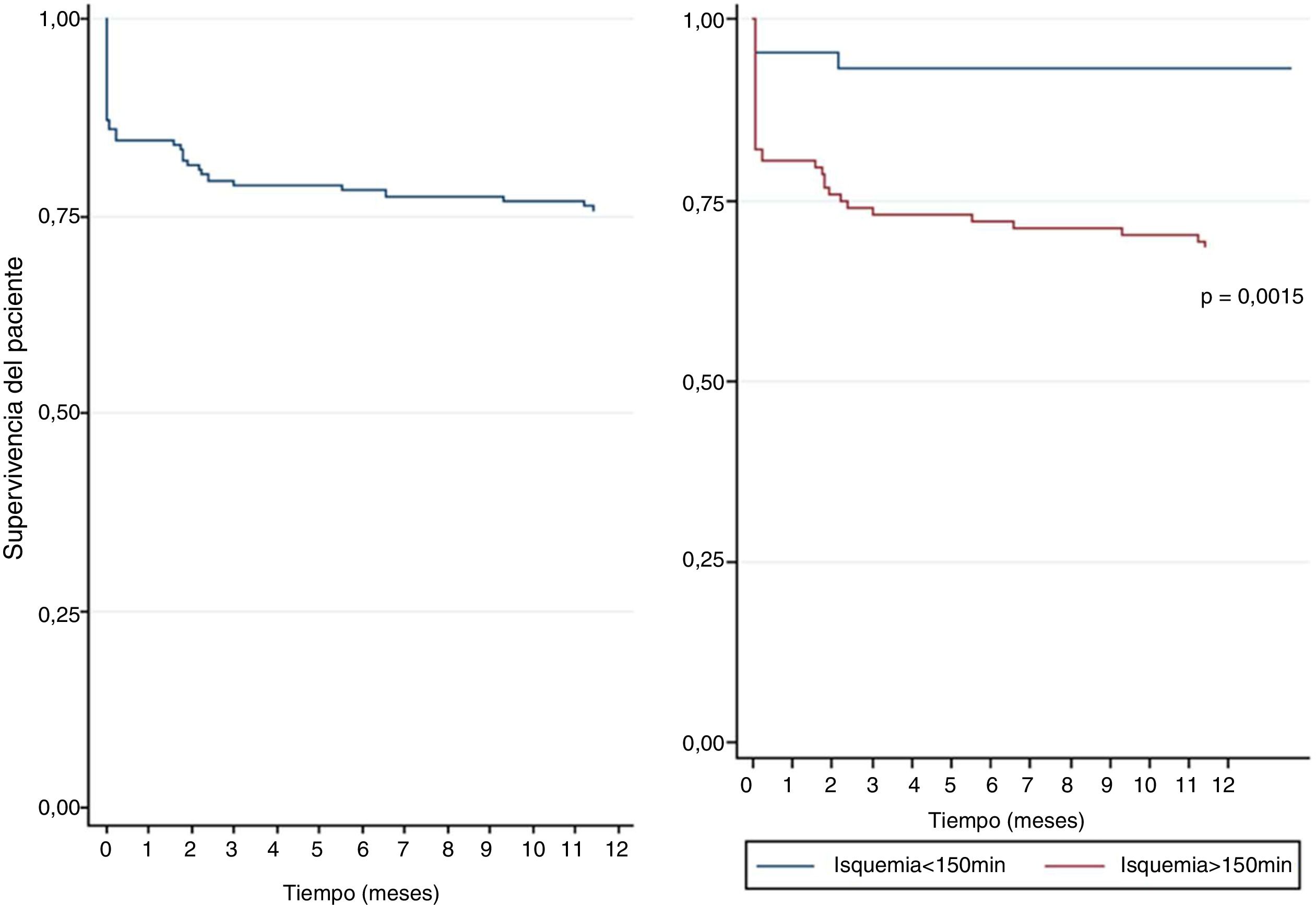
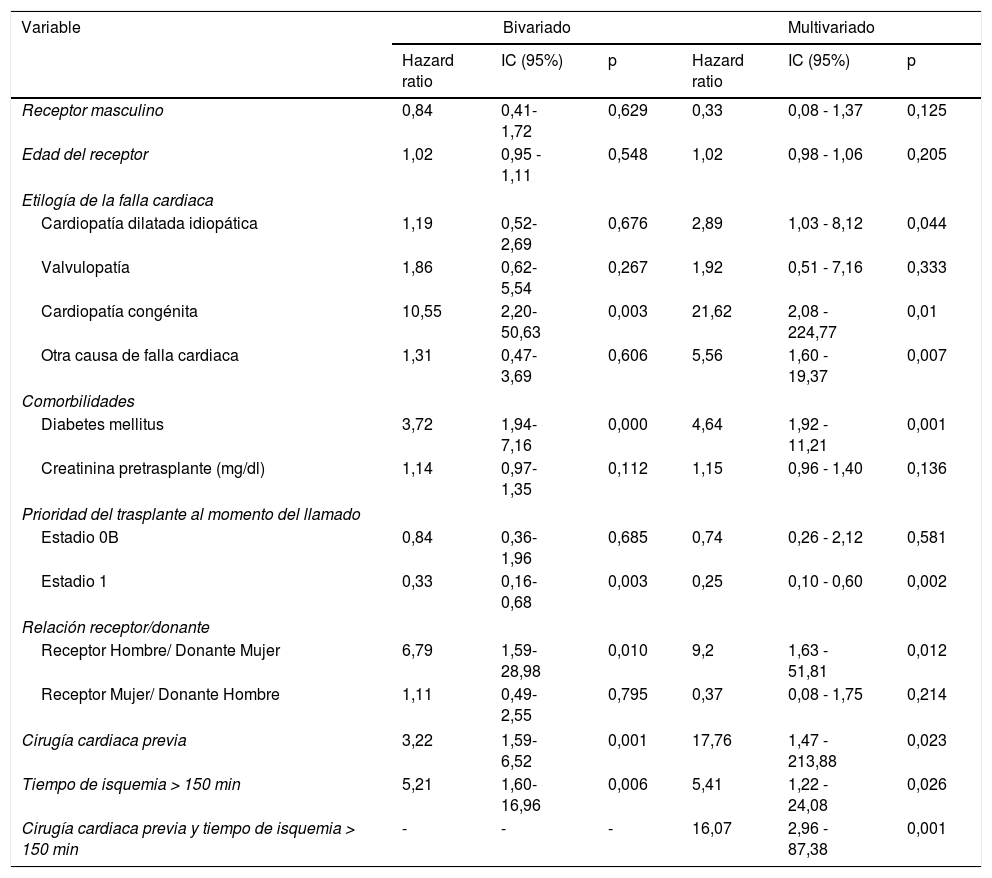
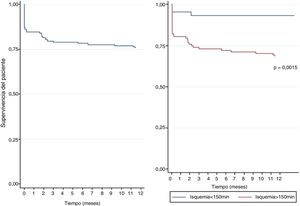
Mortalidad y factores de riesgoSe evidenció una supervivencia en el primer año de seguimiento postrasplante cardíaco del 76%. La mayor mortalidad se presentó en el primer mes del trasplante (fig. 2), obteniéndose una mortalidad del 15,2% en este periodo (n=24). La mortalidad al año de seguimiento postrasplante en aquellos pacientes que sobrevivieron al mes de fue del 11%. Las principales causas de muerte fueron infecciones (29%), seguido de falla multiorgánica (24%) y fallo primario del injerto (13%). En el análisis multivariado (tabla 4) se encontró significancia estadística para mortalidad en el primer año para la etiología de falla cardíaca por cardiopatía congénita, antecedente de cirugía cardiaca previa, diabetes mellitus pretrasplante, tiempo de isquemia mayor a 150 minutos y relación receptor hombre con donante mujer, mientras que, el encontrarse en estadio 1 en lista de espera fue un factor protector de mortalidad (tabla 4).
Curva de sobrevida de Kaplan Meier de los trasplantes cardiacos de 1996-2005 en el primer año de seguimiento.
A la derecha la sobrevida de todos los pacientes a 12 meses de seguimiento, a la izquierda la sobrevida condicionada con el tiempo de isquemia menor y mayor de 150 minutos.
Factores asociados a la mortalidad en el primer año postrasplante
| Variable | Bivariado | Multivariado | ||||
|---|---|---|---|---|---|---|
| Hazard ratio | IC (95%) | p | Hazard ratio | IC (95%) | p | |
| Receptor masculino | 0,84 | 0,41-1,72 | 0,629 | 0,33 | 0,08 - 1,37 | 0,125 |
| Edad del receptor | 1,02 | 0,95 - 1,11 | 0,548 | 1,02 | 0,98 - 1,06 | 0,205 |
| Etilogía de la falla cardiaca | ||||||
| Cardiopatía dilatada idiopática | 1,19 | 0,52-2,69 | 0,676 | 2,89 | 1,03 - 8,12 | 0,044 |
| Valvulopatía | 1,86 | 0,62-5,54 | 0,267 | 1,92 | 0,51 - 7,16 | 0,333 |
| Cardiopatía congénita | 10,55 | 2,20-50,63 | 0,003 | 21,62 | 2,08 - 224,77 | 0,01 |
| Otra causa de falla cardiaca | 1,31 | 0,47-3,69 | 0,606 | 5,56 | 1,60 - 19,37 | 0,007 |
| Comorbilidades | ||||||
| Diabetes mellitus | 3,72 | 1,94-7,16 | 0,000 | 4,64 | 1,92 - 11,21 | 0,001 |
| Creatinina pretrasplante (mg/dl) | 1,14 | 0,97-1,35 | 0,112 | 1,15 | 0,96 - 1,40 | 0,136 |
| Prioridad del trasplante al momento del llamado | ||||||
| Estadio 0B | 0,84 | 0,36-1,96 | 0,685 | 0,74 | 0,26 - 2,12 | 0,581 |
| Estadio 1 | 0,33 | 0,16-0,68 | 0,003 | 0,25 | 0,10 - 0,60 | 0,002 |
| Relación receptor/donante | ||||||
| Receptor Hombre/ Donante Mujer | 6,79 | 1,59-28,98 | 0,010 | 9,2 | 1,63 - 51,81 | 0,012 |
| Receptor Mujer/ Donante Hombre | 1,11 | 0,49-2,55 | 0,795 | 0,37 | 0,08 - 1,75 | 0,214 |
| Cirugía cardiaca previa | 3,22 | 1,59-6,52 | 0,001 | 17,76 | 1,47 - 213,88 | 0,023 |
| Tiempo de isquemia > 150 min | 5,21 | 1,60-16,96 | 0,006 | 5,41 | 1,22 - 24,08 | 0,026 |
| Cirugía cardiaca previa y tiempo de isquemia > 150 min | - | - | - | 16,07 | 2,96 - 87,38 | 0,001 |
IC: intervalo de confianza.
El trasplante cardíaco es la última opción terapéutica para el manejo de aquellos pacientes con síndrome de falla cardíaca que persisten sintomáticos a pesar de tratamiento médico y quirúrgico óptimos. Este ha demostrado tener un impacto significativo en la supervivencia, el estado funcional y la calidad de vida de los pacientes1,4. Se ha reportado una mediana de supervivencia de 11,2 años y 14,1 años condicionada al superar el primer mes postrasplante cardíaco, siendo este el período con mayor tasa de mortalidad5.
En este estudio se encontró una mortalidad en el primer año de seguimiento postrasplante del 24%, similar a lo reportado por el Registro Español de Trasplante Cardiaco xxvii (1984-2015)6. Sin embargo, al compararla con el reporte de 2014 de la ISHLT fue ligeramente mayor, siendo en esta de un 19%3. Entre las causas más comunes de mortalidad se describen las infecciones principalmente de origen respiratorio, que pueden estar relacionadas con la necesidad de mayor dosis de inmunosupresores para el control de la respuesta inmune, seguido por la falla del injerto y rechazo agudo, lo cual es comparable a lo observado en nuestra cohorte7,8.
Se ha reportado una correlación entre ciertas características propias del donante, del receptor y del procedimiento quirúrgico con la mortalidad en el primer año postrasplante. Según el Registro del ISHLT los principales factores son: donante de sexo femenino con receptor masculino, uso de ventilación mecánica invasiva pretrasplante, falla renal pretrasplante con requerimiento de hemodiálisis del receptor, edad aumentada del donante, tiempo de isquemia mayor a 200 minutos, enfermedad cardiaca congénita como causa del trasplante y retrasplante cardíaco9,10. Respecto a lo anterior, los resultados de esta investigación fueron coherentes con lo reportado en la literatura, encontrándose como factores de riesgo la etiología de falla cardíaca por cardiopatía congénita, el antecedente de diabetes mellitus, cirugía cardiaca previa, la relación receptor hombre con donante mujer y el tiempo de isquemia mayor a 150 minutos.
Cardiopatía congénitaEl 3% de los adultos que se someten a trasplante cardiaco tienen cardiopatía congénita como una indicación para el trasplante. El diagnóstico de cardiopatía congénita como etiología de la falla cardiaca se ha reportado en varios estudios como un factor de riesgo para mortalidad posterior al trasplante cardiaco, que podría ser explicado por los cambios irreversibles en la vasculatura pulmonar, mayor riesgo de sangrado secundario a intervenciones quirúrgicas previas y compromiso concomitante de varios órganos11,12. En nuestra cohorte se realizaron dos trasplantes a pacientes con antecedente de cardiopatía congénita y ambos fallecieron en el primer año de seguimiento, lo cual demostró ser factor de riesgo. En un estudio llevado a cabo por Patel et al. a partir del registro “Red unida para compartir órganos” (UNOS, su sigla en inglés) desde 1987 hasta 2006, encontraron que el trasplante cardiaco para los pacientes con cardiopatía congénita tiene una mortalidad a treinta días estadísticamente significativa respecto a aquellos pacientes cuya etiología de la falla cardiaca fue diferente, sin embargo, no hallaron diferencia en la mortalidad a largo plazo12.
Diabetes mellitusLos pacientes con diabetes previa al trasplante tienen tasa de supervivencia menor, pues se ha encontrado que tienen mayor riesgo para el desarrollo de infecciones y de falla renal, los cual podría deberse al uso conjunto de terapia inmunosupresora y corticosteroides, lo que dificulta un control glucémico óptimo13,14.
Un estudio realizado por Russo et al. planteó que los pacientes no diabéticos tienen mejor supervivencia en comparación con los diabéticos; pese al clasificar este último grupo según la severidad de acuerdo con las diferentes complicaciones o comorbilidades (accidente cerebrovascular, insuficiencia renal, enfermedad vascular periférica y obesidad mórbida), el grupo con ausencia de estos factores no mostró diferencia significativa en cuanto a la supervivencia en comparación con los no diabéticos15. En el presente estudio se observó que la supervivencia se ve afectada de forma negativa por diabetes mellitus previo al trasplante; sin embargo, no se tuvo en cuenta la terapia inmunosupresora recibida ni se encontró asociación con otras comorbilidades. Por el contrario, estudios como el de Moro et al., describen que no existe impacto negativo en la supervivencia entre la presencia de diabetes mellitus previa al trasplante, así como en aquellos que la desarrollan posterior a este16.
Cirugía cardiaca previaDe igual forma, se ha descrito que la cirugía cardiaca previa puede contribuir a peores desenlaces asociado a la distorsión de la anatomía. Por nuestra parte evidenciamos que este factor influye en la mortalidad precoz y al primer año de seguimiento, en contraste a lo evidenciado por Aziz y colaboradores, quienes evaluaron en su estudio dos grupos de pacientes, aquellos con historia de cirugía cardiaca previa y pacientes cuyo trasplante correspondió a la primera intervención cardiaca, encontrando tiempos de isquemia prolongados y mayor sangrado postoperatorio en el primer grupo; sin embargo, los resultados a largo plazo fueron similares en ambos grupos, sin obtener diferencias significativas en la mortalidad al año, dos años y 5 años de seguimiento17.
Receptor hombre/donante mujerEl sexo femenino se ha considerado un factor de riesgo importante para el rechazo y la infección posterior al trasplante, presentando una menor supervivencia en el primer año, en comparación con los hombres18,19. No obstante, no se halló diferencia entre los dos géneros para mortalidad en nuestro estudio. De igual forma, se ha reportado que la discrepancia entre el sexo del donante y el receptor juega un papel importante en el desenlace, principalmente cuando se realiza trasplantes con receptor hombre y donante mujer. En nuestra investigación se encontró que hombres receptores de mujeres donantes tuvieron mayor riesgo de muerte en el primer año. Weber y colaboradores, compararon cuatro grupos dependiendo del sexo del donante y receptor, encontrando que la discrepancia de sexo aumenta significativamente el número de rechazos celulares agudos, reduce el aclaramiento de creatinina y reduce la supervivencia en el primer año postrasplante20.
Del mismo modo, Khush y cols., se basaron en el registro de trasplante cardiaco de la ISHLT encontrando que los receptores hombres de donantes mujeres tienen 10% mayor riesgo de mortalidad ajustada comparada con receptores hombres de donantes hombres, con mejores resultados en mujeres donantes con receptores mujeres21.
Tiempo de isquemiaPor otra parte, se ha establecido que un tiempo de isquemia óptimo es aquel menor de 180 minutos y prolongado cuando es mayor a 240 minutos22. Factores como: el centro de rescate del órgano, el transporte hasta el lugar de trasplante, cirugía cardiaca previa y la técnica quirúrgica; pueden influir en un tiempo de isquemia prolongado23.
En este caso, al tratarse de un centro de referencia del suroccidente del país, se realizan trasplantes de órganos rescatados en otros centros a nivel local y nacional, encontrándose que tiempos de isquemia mayores de 150 minutos aumenta el riesgo de mortalidad en el primer año postrasplante. Russo et al. realizaron un estudio basado en el registro UNOS, y concluyeron que el efecto del tiempo de isquemia prolongado (mayor a 4 horas) está relacionado con la edad del receptor y mejor tolerancia en aquellos receptores más jóvenes24. Se ha establecido que tiempos mayores de 200 minutos se relacionan con mayor uso de inotrópicos en las primeras 48 horas, reducción de la fracción de eyección del ventrículo izquierdo en el postoperatorio, estancia hospitalaria prolongada, disfunción del injerto y disminución de la capacidad funcional postoperatoria temprana de los receptores23,25–27.
Una de las principales limitaciones es que se trató de un estudio retrospectivo, en el cual la forma de recolección de la información tanto del donante como del receptor antes del 2011 se encontraba en registros médicos en medio físico, los cuales no tuvieron disponibles todas las variables incluidas en el estudio. Por lo anterior, algunas variables que pudieron influir en el modelo de regresión y que pudieran tener relación con la mayor mortalidad fueron retiradas del análisis multivariado, por esto se evitó incluir variables con datos faltantes en más del 20% de la muestra. Adicionalmente, se trata de un estudio en el que los datos fueron obtenidos de una única institución con un tamaño pequeño de muestra.
ConclusiónEn individuos que se sometieron a un trasplante cardíaco los principales determinantes de mortalidad en el primer año de seguimiento posterior al trasplante cardiaco fueron la etiología de falla cardíaca por cardiopatía congénita, el antecedente de diabetes mellitus, la cirugía cardiaca previa, la relación receptor hombre con donante mujer y el tiempo de isquemia del órgano mayor a 150 minutos.
FinanciaciónEl presente estudio no recibió ninguna ayuda económica específica de agencias de financiamiento en los sectores público, comercial o sin fines de lucro.
Conflictos de interésNinguno.