En nuestro centro, el tratamiento quirúrgico más utilizado en niños con asimetría de longitud de miembros inferiores es la epifisiodesis definitiva percutánea. El objetivo del estudio es describir los resultados hasta la madurez esquelética y las complicaciones en niños con asimetría de miembros inferiores, tratados con epifisiodesis definitiva, en un hospital de pediatría de alta complejidad desde el año 1993, así como analizar variables relacionadas con el porcentaje de corrección.
Materiales y métodosEs un estudio descriptivo y retrospectivo por revisión radiológica e historias clínicas. Se incluyó a todos los pacientes con diagnóstico de asimetría de miembros inferiores posterior a epifisiodesis definitiva como único tratamiento con radiografía hasta la madurez esquelética. Se realizó análisis descriptivo y análisis de regresión entre el porcentaje de corrección (AI – AF/AI) y las variables predictoras de sexo, etiología, asimetría inicial, predicha y en la adultez, edad de inicio del seguimiento y quirúrgica, método de predicción y desarrollo puberal. Se analizaron las complicaciones.
Resultados29 pacientes; 16 varones, y 21 congénitas. Mediana de edad a la cirugía: 12,1 (r: 10,8-13,6) y 13,7 (r: 11,4-15,2) años en mujeres y varones, respectivamente. La asimetría en la adultez fue inferior a 2 cm en el 69%. El rango del porcentaje de corrección fue del 2,6 al 106,5%, lo que se asoció negativamente a la pubertad avanzada (coeficiente: -23,9; p = 0,025) y positivamente a Moseley (coeficiente: 38,9; p = 0,056). Complicaciones: alteración del eje en zona 1 (10%).
DiscusiónLa epifisiodesis definitiva percutánea fue una herramienta eficaz y segura para el tratamiento de asimetrías de longitud de miembros inferiores en nuestros pacientes. Hacemos hincapié en la evaluación del desarrollo puberal durante el seguimiento para optimizar los resultados en la adultez.
Nivel de evidencia clínicaNivel IV.
The most used surgical treatment in children with leg length discrepancy is permanent percutaneous epiphysiodesis. The purpose of this study is to describe the results at skeletal maturity, as well as the complications in children with leg length asymmetry treated with permanent epiphysiodesis, in a high complexity paediatric hospital since 1993, and to analyse the variables related to the percentage of correction.
Materials and methodsDescriptive, retrospective study, including a review of clinical and radiological records. The study included all patients with a diagnosis of lower limb asymmetry, and who had permanent epiphysiodesis as only treatment, as well as an x-ray at skeletal maturity. A descriptive analysis and a regression analysis were performed between the percentage of correction and predictor variables, gender, aetiology, initial and predicted asymmetry, and at adulthood, method of prediction, and pubertal development. Complications were analysed.
ResultsThe study included 29 patients, of which 16 were boys, and 21 were congenital. The median age at surgery was 12.1 (range: 10.8-13.6) and 13.7 (range: 11.4-15.2) years in females and males, respectively. Asymmetry at adulthood was less than 2 cm in 69% of cases. The range of the correction percentage was 2.6 to 106.5%, being associated negatively to the presence of advanced puberty (Coeff= -23.9; P=.025) and positively associated with Moseley (Coeff= 38.9; P=.056). The complications included angular deformity in zone 1 (10%).
DiscussionPermanent percutaneous epiphysiodesis was an effective and safe tool for the treatment of leg length discrepancy in our patients. Emphasis is placed on the evaluation of pubertal development during follow-up in order to optimise results at adulthood.
Level of evidenceIV.
La asimetría o discrepancia de longitud de miembros inferiores es un motivo de consulta frecuente en la edad pediátrica. Si bien el tratamiento depende de la magnitud de la asimetría, la edad del paciente y la etiología, la epifisiodesis o cierre fisario de la pierna larga es el procedimiento quirúrgico más utilizado, aislado o en combinación con técnicas de elongación.
La inhibición del crecimiento fisario puede ser definitiva y provocar el cierre definitivo de la placa fisaria1–3, o transitoria si se emplean dispositivos como grapas, tornillos o placas en ocho4–6.
Las complicaciones posteriores a epifisiodesis, como hematoma, hemartrosis, infección, neuropatía transitoria o permanente, deformidades angulares secundarias a epifisiodesis incompleta y subcorrección o sobrecorrección varían entre el 0 y el 49% dependiendo de la técnica quirúrgica empleada y de la variable de resultado analizada7–10. Los factores involucrados en las complicaciones posteriores a epifisiodesis en la adultez descritos previamente fueron: error en la planificación prequirúrgica, como derivación tardía o incorrecta interpretación de los métodos de predicción del momento de la cirugía; problemas respecto a la técnica quirúrgica empleada e inadecuado seguimiento posquirúrgico monitorizando el cierre simétrico del cartílago de crecimiento8,11,12.
En nuestro hospital, el seguimiento prequirúrgico y posquirúrgico de los niños con asimetría de miembros inferiores se realiza de forma interdisciplinaria entre los servicios de ortopedia y crecimiento y desarrollo. La predicción de la asimetría en la madurez y momento de epifisiodesis se realiza mediante el método de Moseley13 y la técnica quirúrgica empleada para la inhibición del crecimiento de la pierna larga es la epifisiodesis definitiva descrita por Bowen.
Los objetivos de nuestro estudio fueron: describir los resultados en la madurez esquelética y las complicaciones posquirúrgicas en niños con asimetría de longitud de miembros inferiores tratados con epifisiodesis definitiva en un hospital pediátrico de alta complejidad desde el año 1993 hasta septiembre de 2015, así como analizar los factores asociados con el porcentaje de corrección en la adultez como variable de resultado.
Materiales y métodosSe realizó un estudio descriptivo y retrospectivo, por revisión radiológica y de historias clínicas. Se analizaron las bases de datos de los servicios de ortopedia y crecimiento y desarrollo del hospital desde el año 1993 hasta septiembre de 2015. Se incluyó a todos los pacientes con diagnóstico de asimetría de miembros inferiores, a los cuales se les hubiera realizado como único tratamiento quirúrgico epifisiodesis definitiva percutánea según técnica descripta por Bowen de la pierna larga y que contaran con, al menos, dos radiografías de miembros inferiores durante su seguimiento, una previa a la cirugía y otra en el momento de la madurez esquelética. Se consideró madurez esquelética al cierre fisario completo en la radiografía de miembros inferiores. Se excluyó a aquellos pacientes que habían requerido otras cirugías óseas en miembros inferiores o no contaban con radiografías en el momento de la adultez.
Las variables registradas fueron: sexo, etiología de asimetría, asimetría inicial (AI), predicha (AP) y en la adultez (AF), edad de inicio del seguimiento y edad de cirugía, desarrollo puberal avanzado al momento de la cirugía, registro del método de predicción de Moseley y complicaciones. La etiología de las asimetrías se agrupó en congénitas y adquiridas según la clasificación de Tachdjian14. Se definió desarrollo puberal avanzado a estadio de Tanner 4 o mayor, o, en varones, volumen testicular igual o mayor a 15 ml y, en mujeres, existencia de menarquia15.
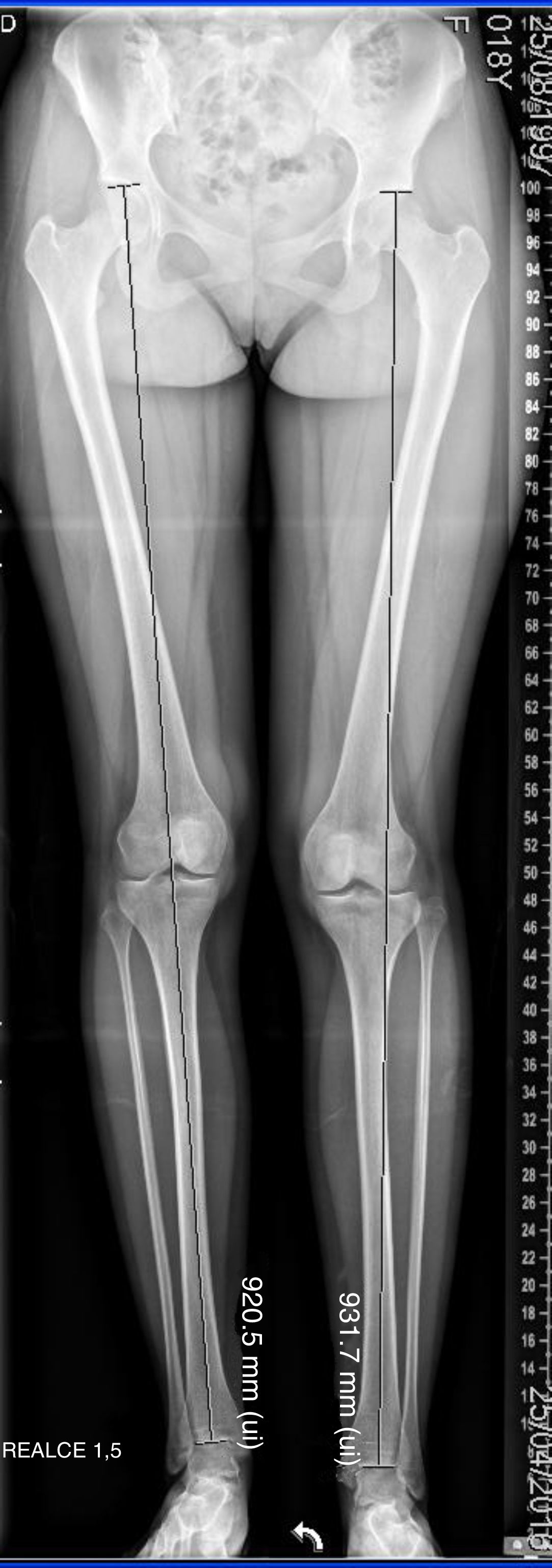
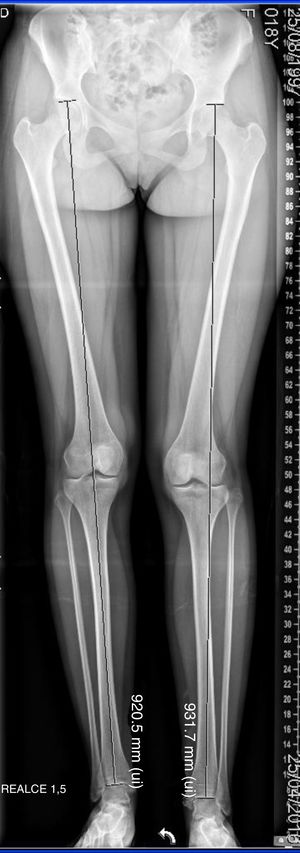
La medición radiológica fue realizada sobre telemetrías de miembros inferiores. La medición de la asimetría inicial (última radiografía previa a la cirugía) y residual (postepifisiodesis en el momento de la madurez esquelética) fue realizada por un único observador entrenado con un error técnico de medición (ETM) de 1,1 mm. En la figura 1 se muestran las reparos radiológicos para la medición de miembros inferiores, siguiendo los criterios descritos por Sánchez16.
Como variables de resultado quirúrgico se calculó la discrepancia de longitud residual (miembro largo - miembro corto) en la adultez, expresada en centímetros (cm). El resultado fue considerado bueno cuando la discrepancia residual fue inferior a 1,5 cm, aceptable entre 1,5 y 2,0 cm y pobre cuando fue superior a 2,0 cm10,20,21. Se calculó el porcentaje de corrección según la siguiente fórmula: [(AI–AF)/AI]*10017, donde AI es asimetría inicial y AF asimetría final.
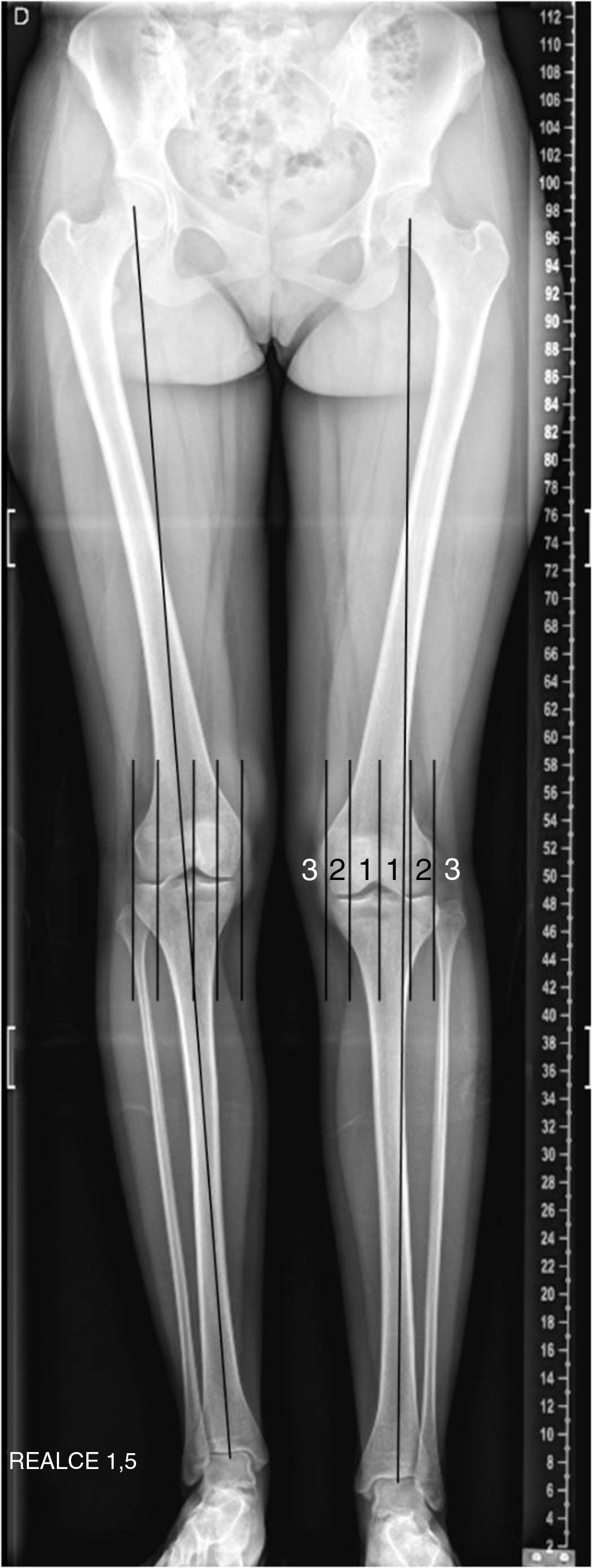
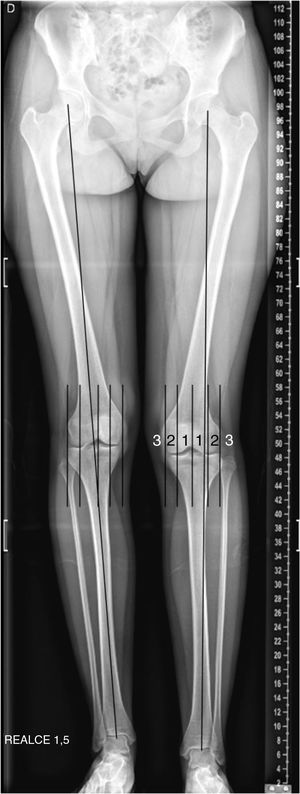
Otro observador entrenado (JC) registró las complicaciones posquirúrgicas. Estas se dividieron en perioperatorias inmediatas y alejadas. Se definió sobre corrección cuando se invirtió la asimetría en la adultez en más de 1 cm18. Para la evaluación de la deformidad angular del miembro operado se utilizaron las zonas o cuadrantes del eje mecánico, como muestra la figura 2.19 Se consideró alteración del eje mecánico como complicación posquirúrgica si la desviación de este no estaba presente en la radiografía inicial o esta había aumentado más de 1 cuadrante o había cambiado de zona.
Para el análisis estadístico descriptivo se utilizaron medidas centrales y de dispersión. Para las variables cuantitativas se calculó la media y desviación estándar, o mediana y rango, y para las variables categóricas, el porcentaje. Se realizó prueba de la mediana o χ2 según las características de las variables. Se realizó análisis de regresión múltiple entre el porcentaje de corrección y las posibles variables pronósticas (sexo, desarrollo puberal, registro de método de predicción, etiología congénita de asimetría, hemihipertrofia idiopática, edad de cirugía, segmento operado, asimetría en la cirugía y asimetría predicha). Se consideró significancia estadística con un valor de p < 0,05.
Se protegió la intimidad de los pacientes acorde a lo establecido por la Ley 25326 de protección de datos personales mediante la disociación de la información20.
Este trabajo formó parte de la beca de programa especial otorgada por el hospital.
ResultadosSe realizó epifisiodesis definitiva en la pierna larga en 228 de 539 pacientes con diagnóstico de asimetría de longitud de miembros inferiores registrados en las bases de datos desde el año 1993 hasta el mes de septiembre de 2015. Noventa y siete de 228 niños fueron excluidos por presentar otro procedimiento quirúrgico y 102 pacientes por ausencia de radiografías en la madurez esquelética. Finalmente cumplieron los criterios de inclusión 29 pacientes: el 55,2% eran niños (n = 16) y el 44,8%, niñas (n = 13). La etiología de las asimetrías fue: el 72,4% congénitas (n = 21) y el 27% adquiridas (n = 8). Como se observa en la tabla 1, los diagnósticos etiológicos fueron múltiples y la causa más frecuente de las asimetrías congénitas fue la hemihipertrofia idiopática (n = 9), y la infecciosa en las adquiridas (n = 3).
Etiología de asimetría de miembros inferiores de los 29 pacientes
| Etiología | % | n |
|---|---|---|
| Congénitas | ||
| Idiopática | 31,0 | 9 |
| Malformativa (pie equinovaro, peroné-cúbito o DDC) | 13,8 | 4 |
| Vascular (KT u otras malformaciones vasculares) | 20,7 | 6 |
| Displasia esquelética o neurofibromatosis | 6,9 | 2 |
| Adquiridas | ||
| Infecciosa (sepsis neonatal o artritis séptica de cadera) | 10,3 | 3 |
| Vascular (poscateterismo y postrombosis) | 6,9 | 2 |
| Enfermedad de Perthes | 6,9 | 2 |
| Neuropatía periférica | 3,5 | 1 |
DDC: displasia del desarrollo de la cadera; KT: síndrome de Klippel-Trenaunay.
La mediana de tiempo de seguimiento hasta el momento de la cirugía fue 3,84 (r: 0,98-11,42) años. La planificación preoperatoria con el método de Moseley se observó en el 79,3% (n = 23) de los casos, 11 mujeres y 12 varones. La mediana de edad de la epifisiodesis definitiva fue 12,1 (r: 10,8-13,6) años y 13,7 (r: 11,4-15,2) años en mujeres y varones respectivamente (p = 0,002). La mediana de seguimiento hasta la adultez fue 4,2 (r: 1,8-8,0) años. La epifisiodesis se realizó en el fémur distal (34,5%), la tibia proximal (3,5%) y en ambos segmentos (tibia distal y fémur proximal; 62%).
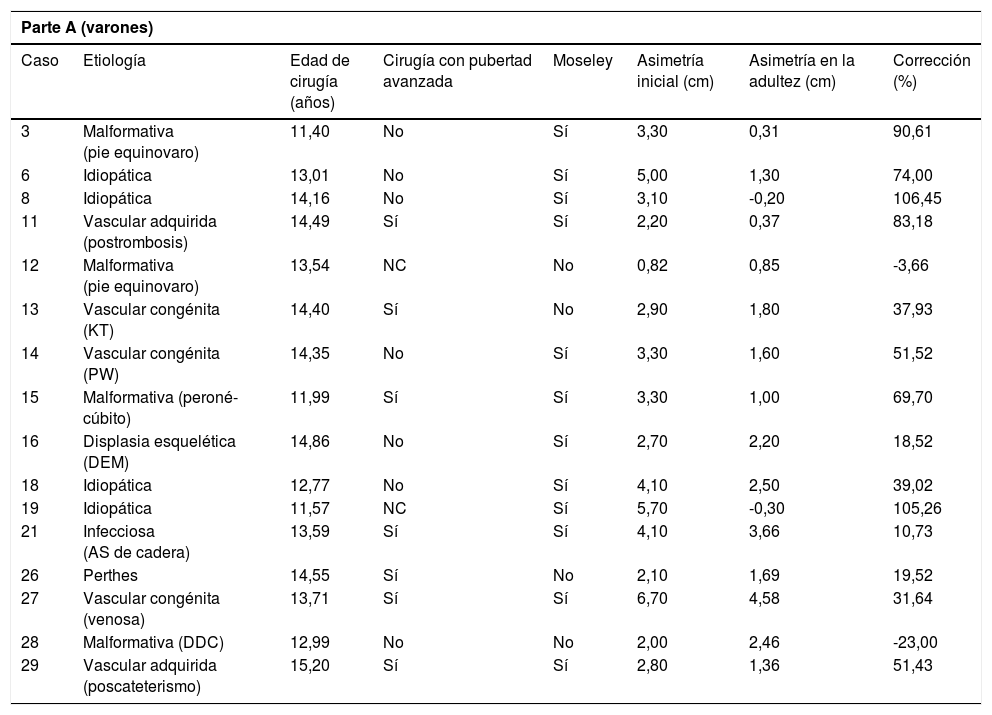
La tabla 2 (parte A para varones y parte B para mujeres) muestra las características y resultados posquirúrgicos de cada uno de los casos que cumplieron los criterios de inclusión. La mediana de la magnitud de la asimetría en el momento de la cirugía fue 3,0 (r: 0,82-6,7) cm; en niñas fue 2,6 (r: 1,86-4,5) cm y en varones, 3,2 (r: 0,82-6,7) cm (p = 0,45).
Características de la muestra
| Parte A (varones) | |||||||
|---|---|---|---|---|---|---|---|
| Caso | Etiología | Edad de cirugía (años) | Cirugía con pubertad avanzada | Moseley | Asimetría inicial (cm) | Asimetría en la adultez (cm) | Corrección (%) |
| 3 | Malformativa (pie equinovaro) | 11,40 | No | Sí | 3,30 | 0,31 | 90,61 |
| 6 | Idiopática | 13,01 | No | Sí | 5,00 | 1,30 | 74,00 |
| 8 | Idiopática | 14,16 | No | Sí | 3,10 | -0,20 | 106,45 |
| 11 | Vascular adquirida (postrombosis) | 14,49 | Sí | Sí | 2,20 | 0,37 | 83,18 |
| 12 | Malformativa (pie equinovaro) | 13,54 | NC | No | 0,82 | 0,85 | -3,66 |
| 13 | Vascular congénita (KT) | 14,40 | Sí | No | 2,90 | 1,80 | 37,93 |
| 14 | Vascular congénita (PW) | 14,35 | No | Sí | 3,30 | 1,60 | 51,52 |
| 15 | Malformativa (peroné-cúbito) | 11,99 | Sí | Sí | 3,30 | 1,00 | 69,70 |
| 16 | Displasia esquelética (DEM) | 14,86 | No | Sí | 2,70 | 2,20 | 18,52 |
| 18 | Idiopática | 12,77 | No | Sí | 4,10 | 2,50 | 39,02 |
| 19 | Idiopática | 11,57 | NC | Sí | 5,70 | -0,30 | 105,26 |
| 21 | Infecciosa (AS de cadera) | 13,59 | Sí | Sí | 4,10 | 3,66 | 10,73 |
| 26 | Perthes | 14,55 | Sí | No | 2,10 | 1,69 | 19,52 |
| 27 | Vascular congénita (venosa) | 13,71 | Sí | Sí | 6,70 | 4,58 | 31,64 |
| 28 | Malformativa (DDC) | 12,99 | No | No | 2,00 | 2,46 | -23,00 |
| 29 | Vascular adquirida (poscateterismo) | 15,20 | Sí | Sí | 2,80 | 1,36 | 51,43 |
| Parte B (mujeres) | |||||||
|---|---|---|---|---|---|---|---|
| Caso | Etiología | Edad de cirugía (años) | Cirugía con pubertad avanzada | Moseley | Asimetría inicial (cm) | Asimetría en la adultez (cm) | Corrección (%) |
| 1 | Perthes | 13,10 | NC | No | 3,80 | 3,70 | 2,63 |
| 2 | Idiopática | 11,47 | Sí (precoz) | Sí | 3,20 | 2,87 | 6,25 |
| 4 | Neuropatía periférica | 12,78 | No | Sí | 2,00 | 0,81 | 59,50 |
| 5 | Idiopática | 11,98 | Sí | No | 1,86 | 1,81 | 2,69 |
| 7 | Vascular congénita (bajo flujo) | 13,55 | Sí | Sí | 2,40 | 1,80 | 25,00 |
| 9 | Vascular congénita (bajo flujo) | 10,77 | Sí | Sí | 4,50 | 3,30 | 26,67 |
| 10 | Infecciosa (sepsis neonatal) | 12,96 | No | No | 3,00 | 3,70 | -23,33 |
| 17 | Idiopática | 12,13 | No | Sí | 3,70 | 1,70 | 54,05 |
| 20 | Idiopática | 12,12 | No | Sí | 3,30 | 2,00 | 39,39 |
| 22 | Vascular congénita | 12,36 | Sí | Sí | 2,60 | 1,40 | 46,15 |
| 23 | Idiopática | 11,93 | No | Sí | 2,30 | 1,12 | 51,30 |
| 24 | NF | 11,09 | No | Sí | 2,50 | 1,33 | 46,80 |
| 25 | Infecciosa (AS de cadera) | 11,87 | Sí | Sí | 2,50 | 1,90 | 24,00 |
AS: artritis séptica; DDC: displasia del desarrollo de la cadera; DEM: displasia epifisaria múltiple; KT: síndrome de Klippel-Trelaunay; NC: dato no consignado; NF: neurofibromatosis; PW: síndrome de Parkes-Weber.
La asimetría en la adultez fue inferior a 2 cm en el 69% de los casos. Ninguno de los casos presentó sobrecorrección superior a 1 cm. La mediana de asimetría a la adultez fue 1,7 (r: -0,3-4,58) cm; en mujeres fue 1,81 (r: 0,81-3,7) cm y en varones, 1,48 (r: -0,3-4,58) cm (p = 0,13).
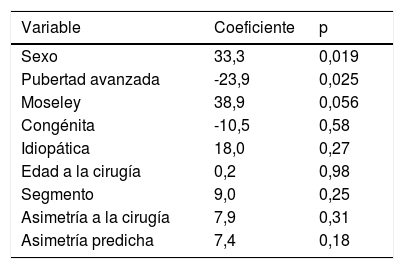
La mediana del porcentaje de corrección fue 43 (r: 2,6 y 106,5)%; en mujeres fue el 33,03% (r: 2,63-59,5) % y en varones, el 51,47% (r: 10,73-106,5). En el análisis univariado, el porcentaje de corrección se asoció significativamente de forma positiva al sexo masculino (coeficiente: 33,3; p = 0,019) y negativamente al desarrollo puberal avanzado al momento de la cirugía (coeficiente: -23,9; p = 0,025; tabla 3). Si bien la asociación no fue significativa, observamos asociación positiva con la planificación del momento de la epifisiodesis mediante Moseley (coeficiente: 38,9; p = 0,056). No encontramos asociación entre el porcentaje de corrección y la etiología de la asimetría (congénita o adquirida), hemihipertrofia idiopática, edad de cirugía, segmento operado, asimetría en el momento de la cirugía o asimetría predicha.
Análisis univariado. Variables asociadas con el porcentaje de corrección
| Variable | Coeficiente | p |
|---|---|---|
| Sexo | 33,3 | 0,019 |
| Pubertad avanzada | -23,9 | 0,025 |
| Moseley | 38,9 | 0,056 |
| Congénita | -10,5 | 0,58 |
| Idiopática | 18,0 | 0,27 |
| Edad a la cirugía | 0,2 | 0,98 |
| Segmento | 9,0 | 0,25 |
| Asimetría a la cirugía | 7,9 | 0,31 |
| Asimetría predicha | 7,4 | 0,18 |
En el 20,7% (n = 6) de los casos no se modificó la asimetría previa a la cirugía y el rango de la asimetría fue de 0,85 a 3,7 cm. El análisis de estos casos, que se describen en la tabla 2, mostró que se realizó epifisiodesis posmenarquia en dos niñas (casos 2 y 5), una de las cuales presentó pubertad precoz; ausencia de predicción por Moseley (casos 1, 5, 10, 12 y 28), y consulta tardía al equipo (casos 1, 5 y 12).
No se registraron complicaciones periquirúrgicas. Se observó deformidad angular del miembro operado en la adultez con MAD en zona 1 en el 10% (n = 3) de los casos, los diagnósticos etiológicos fueron causa vascular (n = 2) e hemihipertrofia idiopática (n = 1).
DiscusiónEn nuestro trabajo observamos asimetría residual en la adultez inferior a 2cm en el 69% de los casos, utilizando epifisiodesis definitiva como único tratamiento de corrección de niños con asimetría de longitud de miembros inferiores. Estos resultados fueron similares a los descritos por otros autores con epifisiodesis definitiva21–23 y con epifisiodesis transitoria24. A diferencia de lo observado por Dewaele, en nuestra muestra no observamos sobrecorrección a la adultez superior a 1 cm25.
La mediana de porcentaje de corrección observada en nuestro estudio fue del 43,0%, ligeramente inferior al 58% descrito por Bayhan et al. empleando epifisiodesis definitiva y similar al 41% observado por el mismo autor con epifisiodesis transitoria17. El rango de porcentaje de corrección en la adultez observado fue amplio, entre el 2,6 y el 106,5%, y fue menor en mujeres y en niños con pubertad avanzada en el momento de la cirugía. Este dato refuerza la importancia de evaluar especialmente el estadio y el ritmo de progresión de la pubertad durante la planificación prequirúrgica en este grupo de pacientes.
El 20,7% (n = 6) de los niños no corrigieron la asimetría inicial. Analizando estos casos, observamos que 2 fueron niñas, en las cuales la epifisiodesis se realizó después de la menarquia, cuando ya había ocurrido el mayor crecimiento de los miembros, teniendo en cuenta que la menarquia es un suceso tardío de la pubertad. En 5 de estos casos, la planificación de la cirugía no incluyó el método de Moseley y en el 50% el ingreso al seguimiento fue simultáneo al momento de la cirugía. Al respecto, Dewaele et al. reportan el 31% de casos en que la primera visita fue tardía y el 42% de errores en la estimación del momento de la cirugía.
En nuestra muestra, no observamos complicaciones periquirúrgicas. En la adultez se observó el 10% de casos con deformidad angular del miembro operado con el eje mecánico en zona 1. Este dato fue inferior al 50% reportado por Gorman24. Si bien fue mayor al 3,3% descrito por Makarov, a diferencia de lo observado por este autor, en nuestra muestra ningún niño requirió cirugía correctora posterior7.
Una de las debilidades de nuestro estudio fue el hecho de que el análisis se realizó en el 22,1% del total de los niños tratados con epifisiodesis definitiva, como único tratamiento. Al ser el hospital un centro de referencia, muchos niños continúan su seguimiento posquirúrgico fuera de la institución y no contamos con radiología en la adultez. Esto podría generar un subregistro de aquellos niños que presentaron mejor porcentaje de corrección posquirúrgica, pero interrumpieron el seguimiento.
Nuestros datos refuerzan la importancia de la planificación prequirúrgica multidisciplinaria que incluya la evaluación periódica del desarrollo puberal, teniendo en cuenta las variaciones del inicio y progresión de la pubertad, la edad ósea especialmente a partir de los 9 años en varones y 8 en mujeres, así como también el seguimiento sistemático de estos niños hasta la edad ósea adulta.
La epifisiodesis definitiva percutánea fue una herramienta útil y segura para la corrección de asimetrías de longitud de miembros inferiores en nuestros pacientes. No observamos complicaciones periquirúrgicas. El porcentaje de corrección se asoció positivamente con la planificación prequirúrgica, en especial con la evaluación del desarrollo puberal. Estos resultados permiten recomendar el seguimiento multidisciplinario y hacer hincapié en la evaluación del desarrollo puberal, además de la edad ósea, y el uso de métodos de predicción, para mejorar los resultados en la adultez.
Cumplimiento de normas éticasTodos los autores declaran que no tienen conflicto de intereses. Este artículo no contiene ningún estudio experimental con participantes humanos o animales realizado por cualquiera de los autores.