La nefritis lúpica (NL) es una consecuencia del lupus eritematoso sistémico (LES). La biopsia renal es un potencial biomarcador de pronóstico de función renal.
ObjetivoCorrelacionar hallazgos histopatológicos y la función renal de los pacientes pediátricos con la NL.
Materiales y métodosEstudio observacional retrospectivo. Se incluyeron pacientes pediátricos con diagnóstico histopatológico de NL. Se excluyeron pacientes sin seguimiento por la institución. Se evaluó la biopsia renal al diagnóstico con la escala modificada de la International Society of Nephrology and the Renal Pathology Society (ISN/RPS). Se usó el índice kappa para determinar el nivel de acuerdo entre la falla renal (tasa de filtración glomerular [TFG] < 60 mL/min/1,73 m2) y la presencia o ausencia de cada índice de la escala modificada de la ISN/RPS.
ResultadosEntre el 2011 y el 2018, 57 pacientes con NL fueron atendidos en la institución, 40 cumplieron con los criterios de inclusión, 10 (25%) eran de sexo masculino. La mediana de edad de diagnóstico de NL fue 12,9 años (IQR 11,1 a 14,9). El tiempo de seguimiento fue de 2,3 años (IQR 1,0 a 5,16). Al diagnóstico, la cariorexis fue la característica de la escala con mayor nivel de acuerdo con la falla renal (k = 0,1873, EE = 0,0759, p = 0,0068) y al último seguimiento lo fue la esclerosis segmentaria global (k = 0,1481, EE = 0,078, p = 0,0287). No hubo diferencia en la TFG al último seguimiento y presencia de proteinuria al diagnóstico (p = 0,3936).
ConclusiónLa biopsia renal puede ser insuficiente para evaluar la predicción de la función renal. El tratamiento de pacientes con NL debe realizarse utilizando otros biomarcadores y signos clínicos. Deben hacerse estudios prospectivos que puedan confirmar esta hipótesis.
Lupus nephritis (LN) is a consequence of Systemic Lupus Erythematosus (SLE). Renal biopsy is a potential prognostic biomarker for renal function.
ObjectiveTo correlate histopathological findings and renal function in children with LN.
Materials and methodsA retrospective observational study was conducted on children with a histopathological diagnosis of NL. Patients with no follow-up registered were excluded. The kidney biopsy at diagnosis was evaluated using the ISN/RPS scale. The kappa index was used to determine the level of agreement between renal failure (Glomerular Filtration Rate [GFR] < 60 mL/min/1.73m2) and presence or absence of each index on the modified ISN/RPS scale.
ResultsA total of 57 patients with NL were treated from 2011 to 2018 at the institution. Of these, 40 (70%) met inclusion criteria, and 10 (25%) were male. The median age of NL diagnosis was 12.9 years (IQR, 11.1-14.9). Follow-up time was 2.3 years (IQR, 1.0-5.16). At diagnosis, karyorrhexis was the characteristic with highest level of agreement with renal failure (k = 0.1873 EE = 0.0759 p = 0.0068) and at the last follow-up, it was global segmental sclerosis (k = 0.1481 EE = 0.078 p = 0.0287). There was no difference in the GFR at the last follow-up and the presence of proteinuria at diagnosis (p = 0.3936).
ConclusionRenal biopsy findings may be an insufficient tool to predict renal function. Treatment and prognosis of patients with NL should be done using other biomarkers and clinical signs. Prospective studies should be performed to confirm this hypothesis.
El lupus eritematoso sistémico (LES) es una enfermedad crónica autoinmune multisistémica de alta morbimortalidad1. Esta tiene una gran variabilidad en su presentación y evolución clínica, lo cual es el resultado de la interacción de factores epigenéticos, inmunológicos, hormonales y ambientales2. El curso clínico de este padecimiento es más severo en pacientes pediátricos que en adultos. La prevalencia de LES es de 70 a 90 por 100.000 individuos, de los cuales 20% son diagnosticados antes de los 18 años3. En Colombia, del 50 al 55% de los adultos y el 75% de los niños con LES sufren nefritis lúpica (NL) en algún momento de su evolución4. En infantes, la relación sexo femenino/masculino es de 4,5/13,5. La edad media de presentación de la NL varía de 12 a 17 años en niños, con menor frecuencia en menores de cinco años3,6,7. De igual manera, la NL afecta más a individuos de raza negra, latinos y asiáticos que a pacientes caucásicos8.
El diagnóstico de NL supone un reto para el equipo clínico. Esta enfermedad puede iniciar como un cuadro similar a la glomerulonefritis aguda, o ser tan severa como la glomerulonefritis rápidamente progresiva con insuficiencia renal9. La supervivencia renal a cinco años de niños con NL ha mejorado notablemente en las últimas décadas y, en la actualidad, oscila entre el 77 y el 93%. Sin embargo, en comparación con los infantes sanos, la tasa de mortalidad observada en esta población es 19 veces mayor10.
Si se tiene en cuenta que la clínica se correlaciona con los patrones de lesión glomerular, la biopsia renal (BR) es de gran importancia en el enfoque diagnóstico de la NL y, con base en ella, se puede guiar el tratamiento y establecer el pronóstico11,12. En 1982, la Organización Mundial de la Salud (OMS) publicó la primera clasificación de NL que se usó hasta el año 2004. Posteriormente, surgió la clasificación de la International Society of Nephrology / Renal Pathology Society (ISN/RPS) que potenció la estandarización y reproducibilidad del diagnóstico para identificar la lesión renal instaurada13. En el 2018, Bajema et al. realizaron una revisión de la clasificación ISN/RPS con la finalidad de reducir definiciones conflictivas y disminuir la variabilidad interobservador14.
Retomando la importancia de la BR en el diagnóstico de la NL, diferentes autores han tratado de establecer la relación entre los hallazgos clínicos, de laboratorio e histológicos en la población adulta y pediátrica con resultados contradictorios. Dasari et al., en una revisión sistemática que incluyó seis estudios, concluyeron que el sistema de clasificación ISN/RPS y los índices de actividad o cronicidad presentan un nivel de acuerdo bajo entre los patólogos, lo que dificulta su uso en la práctica clínica15. Por otra parte, Rijnink et al., en una cohorte de 105 pacientes adultos con NL, propusieron la necrosis fibrinoide, las medias lunas fibrosas y la fibrosis intersticial/atrofia tubular halladas en la biopsia como potenciales biomarcadores que permiten evaluar el riesgo de lesión renal progresiva16. En la actualidad, no existe un consenso sobre el potencial uso de los hallazgos de la BR para predecir la supervivencia renal en pacientes pediátricos con NL. Por ello, este estudio busca correlacionar los hallazgos histopatológicos y la función renal de los pacientes pediátricos con NL.
MétodosCali es la capital del departamento del Valle del Cauca y es la tercera ciudad más poblada de Colombia. La Fundación Valle de Lili es un centro de referencia del suroccidente colombiano, con un cubrimiento aproximado de 10 millones de personas. Cuenta con un servicio de nefrología pediátrica que atiende a 3.000 pacientes por año. Este estudio se realizó siguiendo los lineamientos de la Declaración de Helsinki y fue aprobado por el comité de ética de la institución (#1396).
Grupos de estudio y variables de recolecciónEn este documento se presenta un estudio observacional y retrospectivo. Se incluyeron todos los pacientes con diagnóstico histopatológico de nefropatía lúpica. Se excluyeron aquellos sin seguimiento por la institución o sin disponibilidad de los bloques de tejido renal usados para el diagnóstico. Los datos fueron obtenidos de las historias clínicas de la institución.
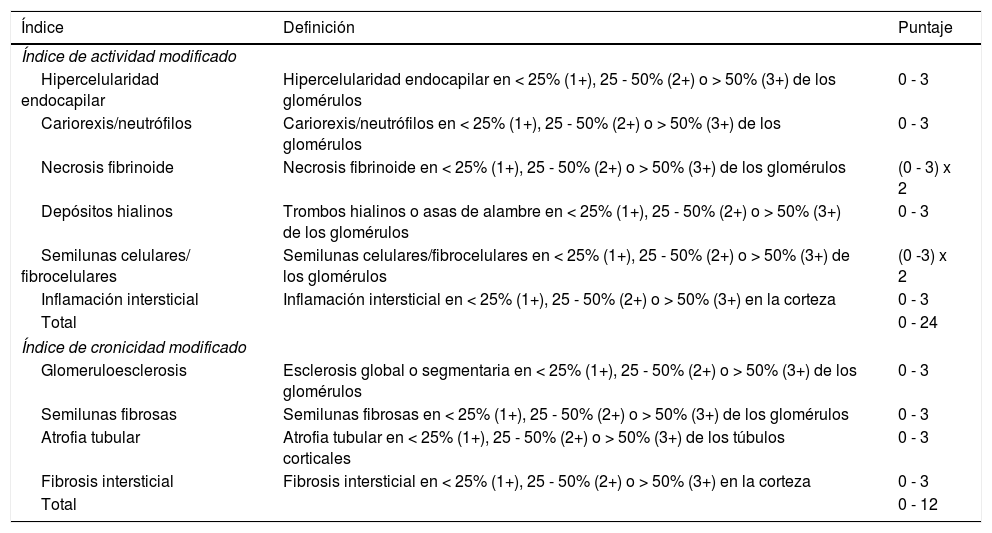
Variables de exposiciónSe recolectaron variables demográficas, características clínicas y resultados histopatológicos de los pacientes con NL. Los bloques obtenidos en la BR fueron analizados por un patólogo, quien los clasificó de acuerdo con los ajustes realizados a la clasificación (ISN/RPS) por Bajema et al. (tablas 1 y 2)14.
Clases de nefritis lúpica revisadas por Bajema et al
| Clase | Definición |
|---|---|
| I | Nefritis lúpica mesangial mínima |
| II | Nefritis lúpica proliferativa mesangial (ajuste de umbral para hipercelularidad mesangial) |
| III | Nefritis lúpica focal (introducción de término hipercelularidad endocapilar, ajuste de definición de semiluna, adhesión y necrosis fibrinoide) |
| IV | Nefritis lúpica difusa (introducción de término hipercelularidad endocapilar, ajuste de definición de semiluna, adhesión y necrosis fibrinoide y eliminación de subdivisiones segmentaria y global) |
| V | Nefritis lúpica membranosa (cambio para realizar en el futuro con respecto a la diferenciación de clase V con y sin hipercelularidad mesangial y extensión de depósitos subendoteliales sin asas de alambre) |
| VI | Nefritis lúpica esclerosante avanzada (sin cambios) |
Adaptado de Bajema et al14.
Índices de actividad y cronicidad revisados por Bajema et al
| Índice | Definición | Puntaje |
|---|---|---|
| Índice de actividad modificado | ||
| Hipercelularidad endocapilar | Hipercelularidad endocapilar en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | 0 - 3 |
| Cariorexis/neutrófilos | Cariorexis/neutrófilos en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | 0 - 3 |
| Necrosis fibrinoide | Necrosis fibrinoide en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | (0 - 3) x 2 |
| Depósitos hialinos | Trombos hialinos o asas de alambre en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | 0 - 3 |
| Semilunas celulares/ fibrocelulares | Semilunas celulares/fibrocelulares en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | (0 -3) x 2 |
| Inflamación intersticial | Inflamación intersticial en < 25% (1+), 25 - 50% (2+) o > 50% (3+) en la corteza | 0 - 3 |
| Total | 0 - 24 | |
| Índice de cronicidad modificado | ||
| Glomeruloesclerosis | Esclerosis global o segmentaria en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | 0 - 3 |
| Semilunas fibrosas | Semilunas fibrosas en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los glomérulos | 0 - 3 |
| Atrofia tubular | Atrofia tubular en < 25% (1+), 25 - 50% (2+) o > 50% (3+) de los túbulos corticales | 0 - 3 |
| Fibrosis intersticial | Fibrosis intersticial en < 25% (1+), 25 - 50% (2+) o > 50% (3+) en la corteza | 0 - 3 |
| Total | 0 - 12 | |
Adaptado de Bajema et al.14
La variable de resultado principal fue la tasa de filtración glomerular (TFG) al momento del diagnóstico y en el último seguimiento. La TFG se calculó utilizando la fórmula de Schwartz para menores de 18 años17. Una vez medida, se categorizó de acuerdo con la clasificación internacional Kidney Disease: Improving Global Outcomes (KDIGO) para evaluar la función renal del paciente18. Se definió falla renal como TFG < 60 mL/min/1,73 m2 o falla renal clasificada como grado IV o V de acuerdo con la escala KDIGO.
La hipertensión arterial se definió como presión arterial sistólica o diastólica por encima del percentil 95 para la edad19 y proteinuria en rango nefrótico (relación proteína creatinina > 2,0). La necesidad de terapia de reemplazo renal, el trasplante y la muerte se tomaron como variables de desenlace secundarias.
Análisis estadísticoLas variables dicotómicas fueron reportadas como porcentajes. Las variables continuas se presentaron como medianas, rangos intercuartílicos o promedios y desviaciones estándar, de acuerdo con la normalidad de su distribución. Se utilizó el coeficiente kappa para determinar el nivel de acuerdo entre la falla renal y la presencia o ausencia de cada característica histopatológica de la escala ISN/RPS, revisada por Bajema et al. Se utilizó la prueba U de Mann-Whitney para determinar diferencias de TFG en el último seguimiento, de acuerdo con la presencia o ausencia de proteinuria en el diagnóstico. El valor p < 0,05 se consideró significativo. Los análisis se llevaron a cabo empleando el paquete estadístico Stata® 14.0 (StataCorp, 2014, College Station TX, EE. UU.).
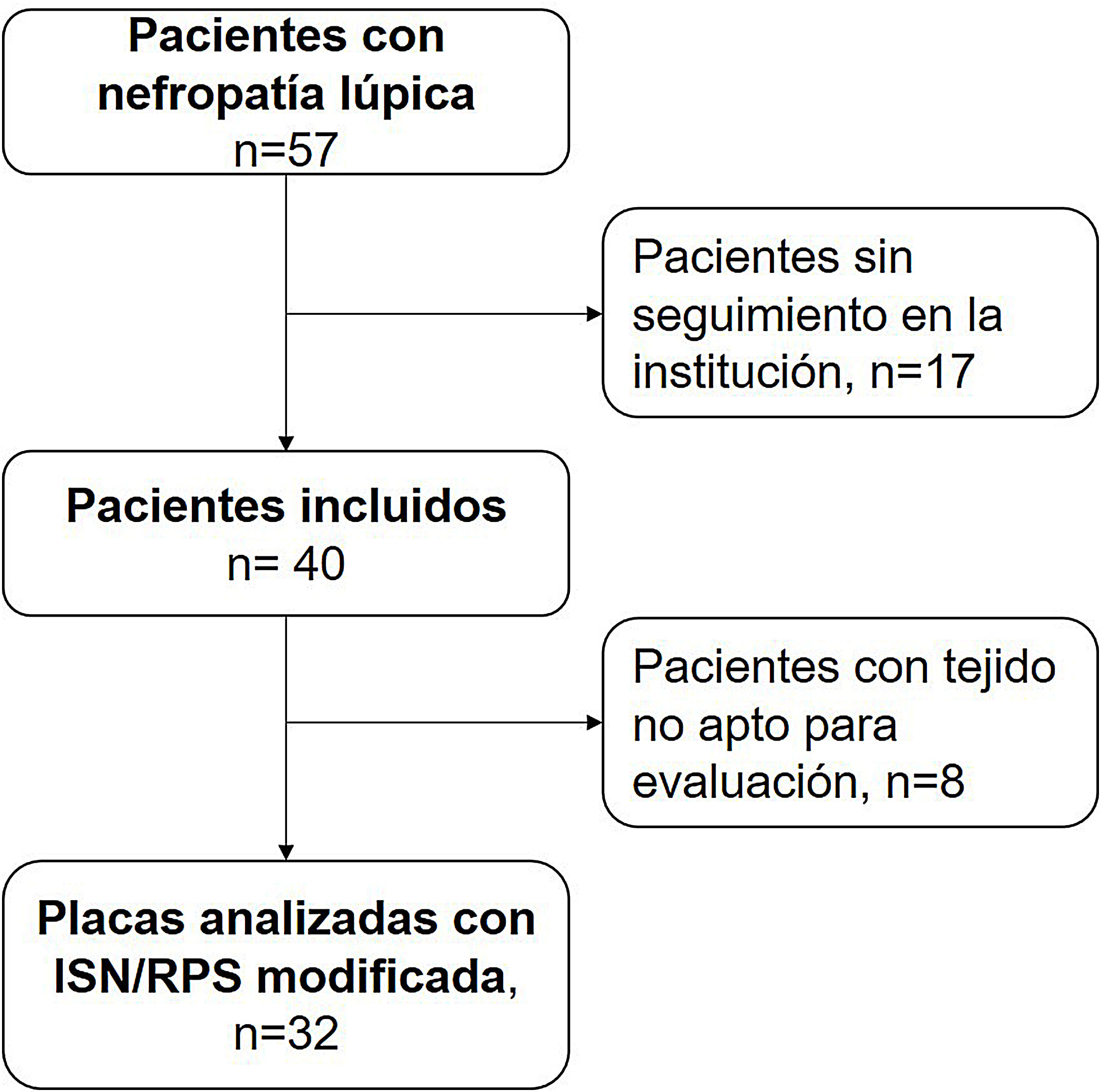
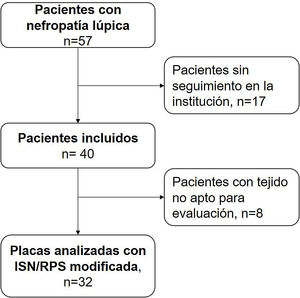
ResultadosEntre los años 2011 y 2018, 57 pacientes pediátricos con nefropatía lúpica fueron atendidos en la institución. De ellos, 17 no tenían tejido histopatológico apto para lectura. La selección de pacientes se describe en la figura 1.
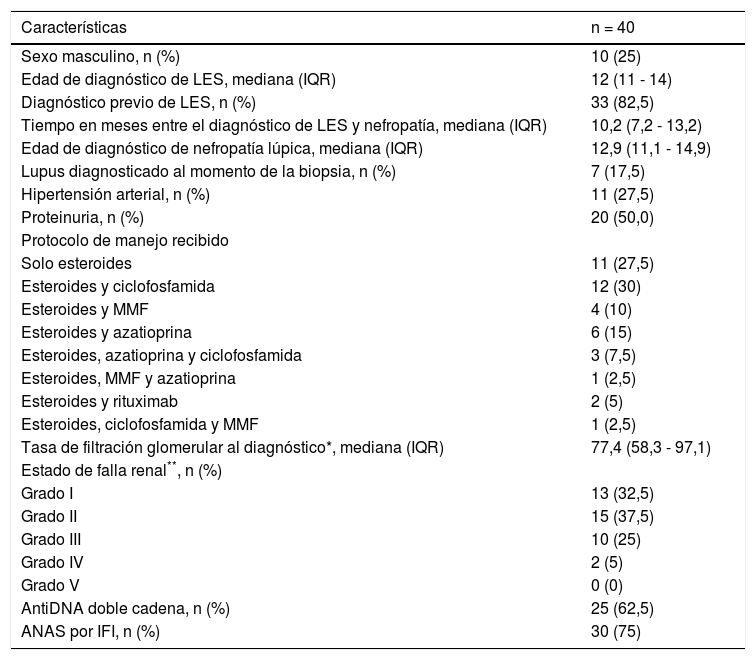
La descripción de los pacientes se encuentra en la tabla 3. De los 40 pacientes, 10 (25%) eran de sexo masculino, la mediana de edad al diagnóstico de LES fue de 12 años (IQR 11 a 14), 7 pacientes (17,5%) fueron diagnosticados con LES al momento de la BR. En los 33 pacientes (82,5%) con diagnóstico previo, el tiempo entre el diagnóstico de LES y el de NL fue de 10,2 meses (IQR 7,2 a 13,2). La mediana de TFG al momento del diagnóstico fue de 77,4 mL/min/1,73 m2 (IQR 58,3 a 97,1). En este mismo momento, 12 pacientes (30,0%) tenían función renal por debajo de 60 mL/min/1,73 m2.
Características clínicas de pacientes con nefritis lúpica
| Características | n = 40 |
|---|---|
| Sexo masculino, n (%) | 10 (25) |
| Edad de diagnóstico de LES, mediana (IQR) | 12 (11 - 14) |
| Diagnóstico previo de LES, n (%) | 33 (82,5) |
| Tiempo en meses entre el diagnóstico de LES y nefropatía, mediana (IQR) | 10,2 (7,2 - 13,2) |
| Edad de diagnóstico de nefropatía lúpica, mediana (IQR) | 12,9 (11,1 - 14,9) |
| Lupus diagnosticado al momento de la biopsia, n (%) | 7 (17,5) |
| Hipertensión arterial, n (%) | 11 (27,5) |
| Proteinuria, n (%) | 20 (50,0) |
| Protocolo de manejo recibido | |
| Solo esteroides | 11 (27,5) |
| Esteroides y ciclofosfamida | 12 (30) |
| Esteroides y MMF | 4 (10) |
| Esteroides y azatioprina | 6 (15) |
| Esteroides, azatioprina y ciclofosfamida | 3 (7,5) |
| Esteroides, MMF y azatioprina | 1 (2,5) |
| Esteroides y rituximab | 2 (5) |
| Esteroides, ciclofosfamida y MMF | 1 (2,5) |
| Tasa de filtración glomerular al diagnóstico*, mediana (IQR) | 77,4 (58,3 - 97,1) |
| Estado de falla renal**, n (%) | |
| Grado I | 13 (32,5) |
| Grado II | 15 (37,5) |
| Grado III | 10 (25) |
| Grado IV | 2 (5) |
| Grado V | 0 (0) |
| AntiDNA doble cadena, n (%) | 25 (62,5) |
| ANAS por IFI, n (%) | 30 (75) |
ANAS: anticuerpos antinucleares; IFI: inmunofluorescencia; IQR: rango intercuartílico; LES: lupus eritematoso sistémico; MMF: mofetil micofenolato.
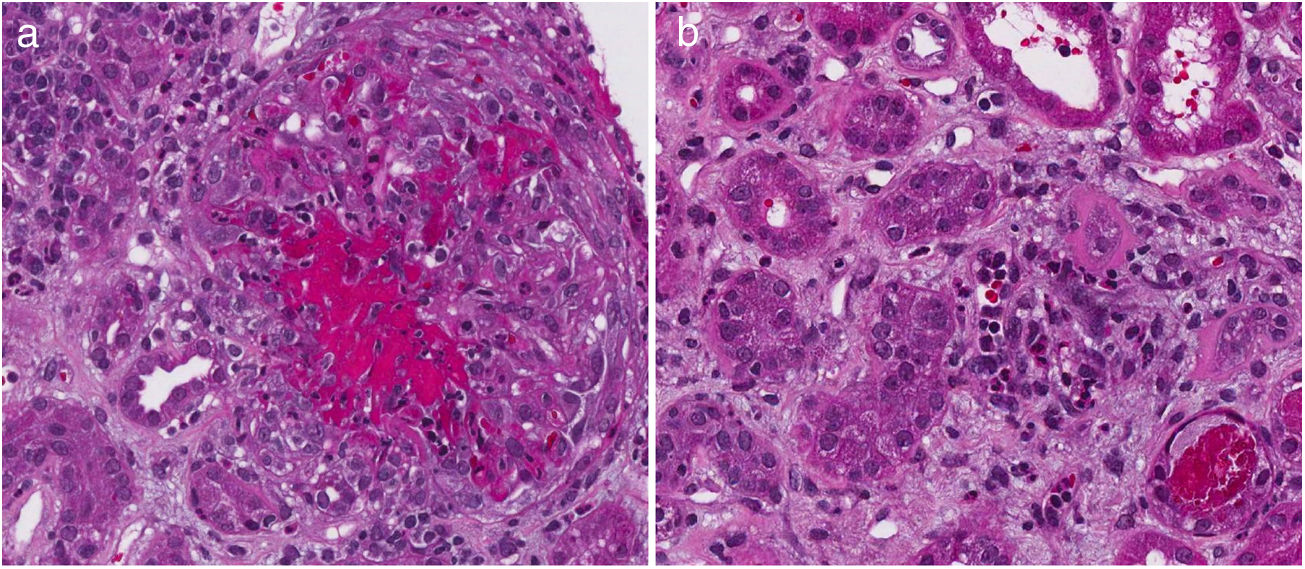
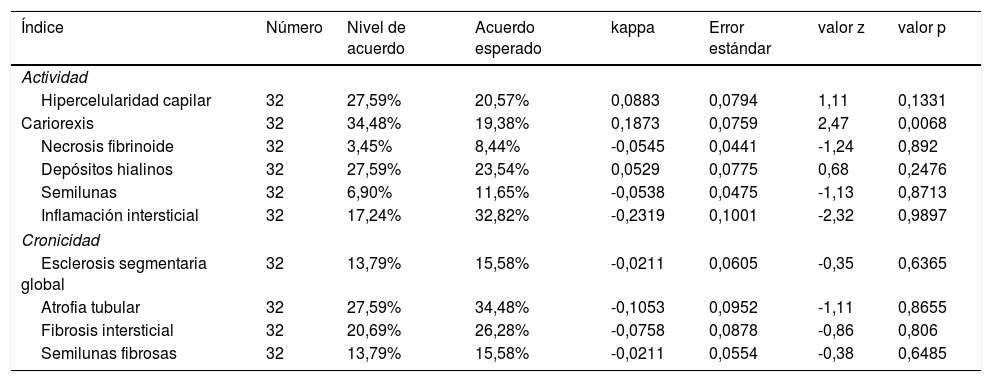
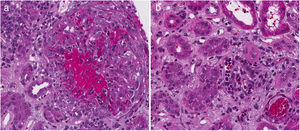
La tabla 4 describe el nivel de acuerdo entre los hallazgos histopatológicos y la TFG al momento del diagnóstico. Treinta y dos pacientes tenían disponibles los bloques histopatológicos y fueron clasificados por un patólogo (CJ). De ellos, 9 (28,1%) presentaban TFG < 60 mL/min/1,73 m2. Todas las características de la escala ISN/RPS ajustada presentaron bajos niveles de acuerdo con la falla renal, sin significancia estadística. En el índice de actividad, la cariorexis, con 34,48%, fue la característica con mayor nivel de acuerdo con la falla renal. No obstante, el coeficiente kappa fue insignificante (k = 0,1873, EE = 0,0759, p = 0,0068). En el índice de cronicidad, la atrofia tubular presentó el mayor porcentaje de acuerdo (27,59%) con coeficiente kappa insignificante (k = -0,1053, EE = 0,0952, p = 0,8655). La figura 2 describe los hallazgos de cariorexis y atrofia tubular vistos en la biopsia.
Nivel de acuerdo entre los hallazgos histopatológicos y la tasa de filtración glomerular al momento del diagnóstico
| Índice | Número | Nivel de acuerdo | Acuerdo esperado | kappa | Error estándar | valor z | valor p |
|---|---|---|---|---|---|---|---|
| Actividad | |||||||
| Hipercelularidad capilar | 32 | 27,59% | 20,57% | 0,0883 | 0,0794 | 1,11 | 0,1331 |
| Cariorexis | 32 | 34,48% | 19,38% | 0,1873 | 0,0759 | 2,47 | 0,0068 |
| Necrosis fibrinoide | 32 | 3,45% | 8,44% | -0,0545 | 0,0441 | -1,24 | 0,892 |
| Depósitos hialinos | 32 | 27,59% | 23,54% | 0,0529 | 0,0775 | 0,68 | 0,2476 |
| Semilunas | 32 | 6,90% | 11,65% | -0,0538 | 0,0475 | -1,13 | 0,8713 |
| Inflamación intersticial | 32 | 17,24% | 32,82% | -0,2319 | 0,1001 | -2,32 | 0,9897 |
| Cronicidad | |||||||
| Esclerosis segmentaria global | 32 | 13,79% | 15,58% | -0,0211 | 0,0605 | -0,35 | 0,6365 |
| Atrofia tubular | 32 | 27,59% | 34,48% | -0,1053 | 0,0952 | -1,11 | 0,8655 |
| Fibrosis intersticial | 32 | 20,69% | 26,28% | -0,0758 | 0,0878 | -0,86 | 0,806 |
| Semilunas fibrosas | 32 | 13,79% | 15,58% | -0,0211 | 0,0554 | -0,38 | 0,6485 |
Se obtuvieron datos del seguimiento de los 40 pacientes. La mediana de seguimiento en ellos fue de 2,3 años (1,0 a 5,16). Al final de este, 6 personas (15,0%) presentaban hipertensión arterial y 15 (37,5%) proteinuria. Seis pacientes (15,0%) requirieron terapia de reemplazo renal y uno necesitó trasplante renal (15,0%). La mediana de TFG en todos los casos fue de 84,4 mL/min/1,73 m2 (67,4 a 97,0). De ellos, 9 personas (22,5%) tenían TFG < 60 mL/min/1,73 m2. No hubo diferencia en la TFG en el último seguimiento entre pacientes con presencia y ausencia de proteinuria al diagnóstico (p = 0,3936).
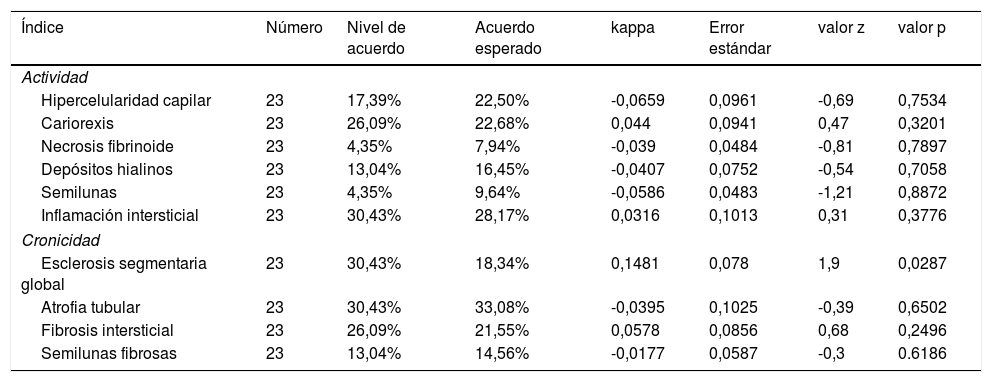
Nivel de acuerdo en el último seguimientoPara el análisis en el último seguimiento se excluyeron los pacientes con falla renal al momento del diagnóstico, calculando los niveles de acuerdo con los 23 casos restantes. La tabla 5 describe el nivel de acuerdo entre los hallazgos histopatológicos y la TFG del último seguimiento. En el índice de actividad, la cariorexis fue la característica con mayor nivel de acuerdo (26,1%), pero con kappa insignificante (k= -0,044, EE 0,0941, p= 0,3201). En el índice de cronicidad, la esclerosis segmentaria global (k = 0,1481, EE = 0,078, p = 0,0287) y la atrofia tubular (k = -0,0395, EE = 0,1025, p = 0,6502) fueron las características con mayor porcentaje de acuerdo (30,4% para ambas variables).
Nivel de acuerdo entre los hallazgos histopatológicos y la tasa de filtración glomerular del último seguimiento
| Índice | Número | Nivel de acuerdo | Acuerdo esperado | kappa | Error estándar | valor z | valor p |
|---|---|---|---|---|---|---|---|
| Actividad | |||||||
| Hipercelularidad capilar | 23 | 17,39% | 22,50% | -0,0659 | 0,0961 | -0,69 | 0,7534 |
| Cariorexis | 23 | 26,09% | 22,68% | 0,044 | 0,0941 | 0,47 | 0,3201 |
| Necrosis fibrinoide | 23 | 4,35% | 7,94% | -0,039 | 0,0484 | -0,81 | 0,7897 |
| Depósitos hialinos | 23 | 13,04% | 16,45% | -0,0407 | 0,0752 | -0,54 | 0,7058 |
| Semilunas | 23 | 4,35% | 9,64% | -0,0586 | 0,0483 | -1,21 | 0,8872 |
| Inflamación intersticial | 23 | 30,43% | 28,17% | 0,0316 | 0,1013 | 0,31 | 0,3776 |
| Cronicidad | |||||||
| Esclerosis segmentaria global | 23 | 30,43% | 18,34% | 0,1481 | 0,078 | 1,9 | 0,0287 |
| Atrofia tubular | 23 | 30,43% | 33,08% | -0,0395 | 0,1025 | -0,39 | 0,6502 |
| Fibrosis intersticial | 23 | 26,09% | 21,55% | 0,0578 | 0,0856 | 0,68 | 0,2496 |
| Semilunas fibrosas | 23 | 13,04% | 14,56% | -0,0177 | 0,0587 | -0,3 | 0.6186 |
La tabla 6 describe a los pacientes con TFG < 60 mL/min/1,73 m2 clasificados por las escalas Bajema y de la OMS. No hubo diferencias significativas entre la clasificación inicial de acuerdo con ambas escalas y la función renal a cuatro años.
Pacientes con TFG < 60 mL/min/1,73 m2 a cuatro años de seguimiento de acuerdo, según la clasificación de biopsia inicial
| Grado reportado en la biopsia de diagnóstico | n = 9 | |
|---|---|---|
| Bajema | OMS | |
| Grado I | 0 | 0 |
| Grado II | 0 | 0 |
| Grado III | 1 | 1 |
| Grado IV | 5 | 5 |
| Grado V | 2 | 3 |
| Grado VI | 1 | 0 |
OMS: Organización Mundial de la Salud
En este estudio retrospectivo, que incluyó a 40 pacientes pediátricos con NL de un país de medianos ingresos, los hallazgos histopatológicos de la BR presentaron un nivel de acuerdo bajo con la función renal al momento de la toma de la biopsia y en el último seguimiento. Lo ideal para basar una decisión clínica guiada por biopsia debe ser la precisión en la evaluación de la histología renal con una concordancia interpatólogo. La BR tiene una implicación importante para establecer un posible pronóstico y tratamiento de la NL, además, es el método idóneo para descartar otras alteraciones como microangiopatía trombótica, podocitopatías, nefritis tubulointersticial o nefrotoxicidad por medicamentos, entidades que también comprometen el riñón en pacientes con lupus20.
Es de considerar entonces que la BR es el método estándar para el diagnóstico de NL y que el compromiso renal se puede clasificar por los hallazgos histopatológicos. Las guías de atención en NL recomiendan establecer el pronóstico y el esquema de manejo de acuerdo con los hallazgos histopatológicos de los pacientes, teniendo en cuenta la diferencia entre las clases no proliferativas y las proliferativas (clase III, IV Y III/IV + V). Sin embargo, es objeto de controversia si se trata de una herramienta igualmente válida para la asociación con el pronóstico renal20.
Diversas investigaciones han tratado de definir las variables clínicas y serológicas como predictoras de pronóstico renal, algunas cohortes describen la presencia de proteinuria < 0,8 g/día a los 12 meses del diagnóstico como marcador de supervivencia renal a 7 años, con independencia de la etnia y la clase histológica en pacientes adultos. A la fecha, ninguno de los resultados clínicos tiene la capacidad de ser un marcador confiable de supervivencia renal a largo plazo21,22. Se cuestiona, entonces, la posibilidad de tener otros biomarcadores (histológicos o moleculares) que, de manera prematura, pueden predecir la sobrevida renal en pacientes con NL.
En nuestro estudio, al momento del diagnóstico, el 28% (n = 9) de los pacientes con bloque histopatológico tenía TFG < 60 mL/min/1,73 m2. Se realizó una correlación con los componentes de la escala ISN/RPS y hubo evidencia de nivel de acuerdo bajo en todas las características histopatológicas para falla renal. En el índice de actividad lo predominante fue la cariorexis (34%) y en cronicidad fue la atrofia tubular (27%), las 2 variables con coeficiente kappa insignificante. En un estudio de 203 pacientes con NL se compararon los factores asociados con la inflamación túbulo-intersticial y fibrosis intersticial o atrofia tubular, y se halló que el 30% de los pacientes, al momento de la biopsia, presentó TFG < 60 mL/min/1,73 m2, de los cuales, el 60% presentó inflamación túbulo-intersticial moderada a severa y el 70% experimentó atrofia tubular moderada a severa, que se relacionan con una pobre respuesta renal en el seguimiento23.
En el seguimiento (mediana de 2,3 años) 9 de 23 pacientes tenían TFG < 60 mil/min/1,73 m2. También, se llevó a cabo la correlación con los ítems de la escala ISN/RPS y hubo evidencia de nivel de acuerdo bajo en todas las características histopatológicas para falla renal. En el índice de actividad, lo predominante fue la cariorexis (26%) y en cronicidad lo fueron la atrofia tubular y la esclerosis segmentaria global (30,4%), las tres variables con coeficiente kappa insignificante. En la literatura son muchos los esfuerzos por hallar variables pronósticas de supervivencia renal, pero pocos los resultados satisfactorios. En cohortes de pacientes europeos adultos con NL (n = 98), divididos en clase proliferativa y no proliferativa, se estudiaron marcadores histológicos predictores para compromiso, de acuerdo con la clasificación ISN/RPS renal, establecido como TFG < 60 mL/min/1,73 m2. Los resultados sobre la supervivencia renal a largo plazo fueron limitados24. Tao et al. valoraron la posible asociación de la presencia de semilunas con ciertas características clínicas en 288 pacientes adultos con NL. A pesar de que la presencia general de semilunas celulares o fibrocelulares (es decir, sin discriminar el porcentaje de compromiso glomerular) se describió en el 50,7% de los pacientes, no se reportan correlaciones positivas entre estas y la disminución > 30% de la TFG, TFG < 15 mL/min/1,73 m2, requerimiento de diálisis al menos por 6 meses o muerte a una mediana de seguimiento de 76,5 meses. Los estudios en población pediátrica son aún más limitados, sin evidencia clara de marcadores histopatológicos que identifiquen un pronóstico renal25.
Este estudio presenta varias limitaciones: la primera, debido a su naturaleza retrospectiva, algunos de los datos no estaban disponibles. La segunda, por el tamaño de muestra a conveniencia, los resultados del estudio pueden no ser extrapolables a otros ambientes clínicos. La tercera, las muestras fueron evaluadas por un solo patólogo (CJ), por lo que no fue posible estimar la variabilidad interobservador para el diagnóstico. A pesar de ello, este estudio tiene fortalezas. Los pacientes están clasificados con la escala de manejo actual (ISN/RPS) revisada por Bajema et al., a diferencia de estudios previos que ofrecen la clasificación con escalas anteriores. En Colombia, Beltrán-Avendaño et al.25 describieron una cohorte de 11 pacientes con nefropatía lúpica y encontraron un compromiso renal al momento de la BR en el 74% de los casos y depuración de creatinina disminuida en el 45%. Los hallazgos histopatológicos se clasificaron de acuerdo con los parámetros de la OMS, pero sin la descripción de estos en relación con la supervivencia renal25. Los estudios previos en pacientes pediátricos en Colombia con NL, como ya se mencionó, han caracterizado clínicamente a esta población y en un estudio se correlacionaron las lesiones observadas en la BR con las manifestaciones clínicas y el tratamiento de la enfermedad. Por lo anterior, el presente estudio tiene una gran fortaleza, pues es el primero que estima el nivel de acuerdo entre las biopsias renales de pacientes pediátricos con NL en Colombia y la función renal, evaluándolo como biomarcador para predecir falla renal en nuestra población.
ConclusiónLos hallazgos de la BR pueden ser insuficientes para evaluar la predicción de la supervivencia de la función renal, por lo que el tratamiento y el pronóstico de los pacientes con NL deben realizarse utilizando otros biomarcadores y signos clínicos. Deben llevarse a cabo estudios prospectivos que puedan confirmar esta hipótesis.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflictos de interesesJaime Manuel Restrepo y Laura Torres-Canchala tienen un vínculo laboral con la institución.
Agradecemos al Centro de Investigaciones Clínicas de la Fundación Valle del Lili por el soporte dado durante todo el proceso.