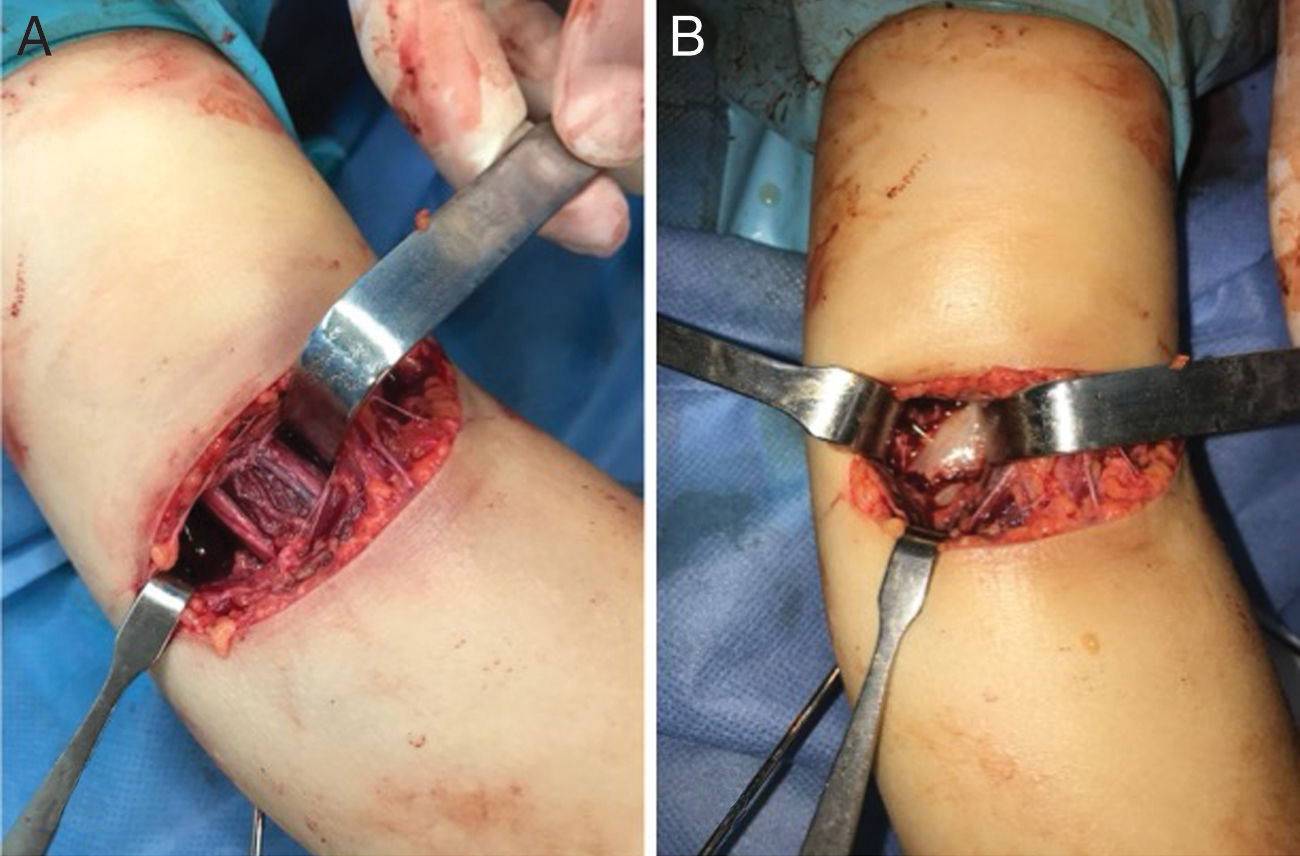
La reducción abierta rara vez es necesaria en las fracturas supracondíleas de húmero pediátrica. Sin embargo, falta evidencia sobre cuál es el abordaje óptimo para obtener resultados satisfactorios. El abordaje anterior facilita una visión directa de la fractura y una excelente exposición de las estructuras neurovasculares, aunque su uso es poco común. El objetivo de este estudio fue revisar las indicaciones, los resultados y las complicaciones asociadas con el abordaje anterior para la reducción abierta de estas fracturas.
MétodosNuestro protocolo se registró en PROSPERO: CRD42023446923. La búsqueda se realizó en MEDLINE/PubMed, Embase, Web of Science, Clinicaltrials.gov y Cochrane Library, desde inicio hasta diciembre de 2023. Se realizó screening por duplicado. Se recogieron datos demográficos, indicaciones para el abordaje abierto, puntuación de Flynn funcional y estética y complicaciones. La calidad de los estudios se evaluó con Methodological Index for Non-Randomized Studies Criteria (MINORS).
ResultadosSe incluyeron 19 estudios que agrupaban a 483 pacientes. Un estudio se clasificó con nivel de evidencia 2, 10 con nivel 3 y 8 con nivel 4. La puntuación media MINORS fue de 13,05±3,47. La indicación principal para el abordaje abierto fue el fracaso de la reducción cerrada, reportada en el 46% de los pacientes. El 97,7 y el 98,6% de los pacientes lograron un Flynn funcional y cosmético satisfactorio, respectivamente. La tasa de lesiones neurovasculares posquirúrgicas fue del 1,4%. Un paciente fue reintervenido.
ConclusionesEl abordaje anterior es seguro y efectivo en el manejo de fracturas supracondíleas de húmero pediátricas, cuando se requiera un abordaje abierto.
Nivel de evidenciaRevisión sistemática de estudios con nivel de evidencia 2-4.
Open reduction is rarely performed in pediatric supracondylar humerus fractures. However, clear evidence is lacking regarding the optimal open approach to achieve satisfactory results. The anterior approach provides direct visualization of the fracture and excellent exposure to neurovascular structures, although its utilization is less common. The objective of this study was to review the indications, outcomes, and complications associated with the anterior approach for open reduction of these fractures.
MethodsOur protocol was registered at PROSPERO: CRD42023446923. MEDLINE/PubMed, Embase, Web of Science, Clinicaltrials.gov, and Cochrane Library were searched from database inception to search date (December 2023) and screened in duplicate for relevant studies. Data were collected regarding patient demographics, indications for open reduction, Flynn's functional and cosmetic outcomes, and complications. Study quality was assessed using the Methodological Index for Non-Randomized Studies Criteria.
ResultsA total of 19 studies involving 483 patients were included. One study was classified as Level 2 evidence, ten as Level 3, and eight as Level 4. The mean MINORS score was 13.05±3.47. The primary indication for open reduction was failed closed reduction, observed in 46% of patients. 97.7% and 98.6% of patients achieved Flynn's functional and cosmetic satisfactory results, respectively. The postsurgical neurovascular injury rate was 1.4%. One patient required reintervention.
ConclusionThe anterior approach is safe and effective for managing pediatric supracondylar humerus fractures requiring open reduction.
Level of evidenceSystematic review of Level 2-4 evidence studies.
Las fracturas supracondíleas de húmero (FSH) son las lesiones traumáticas más frecuentes, y se sitúan alrededor del codo en los niños1. Mientras que las fracturas con desplazamiento nulo o mínimo se manejan normalmente de manera conservadora2, para las fracturas desplazadas el enfoque estándar conlleva reducción cerrada y colocación de clavos percutáneos (CRPP) seguida de inmovilización con yeso posterior durante 3-4 semanas3. Sin embargo, cerca del 13% de las FSH requieren reducción abierta cuando la reducción cerrada es ineficaz4,5, o cuando se presentan factores tales como fractura abierta, lesión neurovascular, síndrome compartimental, fruncimiento de la piel, otras complicaciones del tejido blando o demora en la presentación6,7.
Existen diversos enfoques para la reducción abierta, siendo los abordajes posterior, medial, lateral y anterior los más utilizados. Los cirujanos pueden preferir una técnica en lugar de otra, sobre la base del desplazamiento de la fractura, las lesiones concomitantes, o su propia experiencia y preferencia. Sin embargo, sigue sin definirse el abordaje abierto óptimo para lograr resultados funcionales y cosméticos favorables. Los abordajes lateral, medial y posterior necesitan una identificación menos intrincada de las estructuras neurovasculares, prefiriéndose por su simplicidad. Por contra, a pesar de poder considerarse más complicado técnicamente, el abordaje anterior permite una mayor exposición a las estructuras neurovasculares, no vulnera el periostio posterior, y permite un acceso mejorado para evaluar la interposición potencial al músculo braquial u otras estructuras del sitio de la fractura8,9.
Se han documentado numerosas series de casos y algunos estudios comparativos que delinean la utilización de un abordaje anterior para la reducción abierta de las FSH en los pacientes pediátricos. Sin embargo, a nuestro saber, no se ha realizado ninguna revisión sistemática de la literatura para evaluar las indicaciones, resultados y complicaciones potenciales de este abordaje10,11. Por tanto, nosotros realizamos una revisión sistemática para aportar una visión amplia de los resultados funcionales y estéticos, y las complicaciones asociadas al abordaje anterior para la reducción abierta de las FSH. Conjeturamos que el abordaje anterior originaría resultados satisfactorios y una baja tasa de complicaciones.
Material y métodosEsta revisión fue realizada de acuerdo con Cochrane Handbook for Systematic Reviews of Interventions, y fue reportada conforme a Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA). El protocolo fue registrado en PROSPERO (International Prospective Register of Systematic Reviews) con número de registro CRD42023446923).
Criterios de elegibilidadLos criterios de inclusión se establecieron utilizando el concepto Patient, Intervention, Comparison, Outcome (PICO). Incluyó pacientes esqueléticamente inmaduros operados de fracturas supracondíleas humerales mediante abordaje anterior. Los resultados primarios fueron los resultados de acuerdo con la puntuación de Flynn (tabla 1), que prevalece como sistema dominante en la literatura para la evaluación de resultados del tratamiento de FSH en niños12. Los resultados secundarios fueron las complicaciones postoperatorias. Los criterios de exclusión englobaron los pacientes mayores de 12 años de edad, los abordajes artroscópicos, la demora de la presentación superior a 7 días y los estudios carentes de disponibilidad del texto completo. Excluimos a los pacientes mayores debido a la dificultad relacionada con la madurez ósea, que puede repercutir en la capacidad de manipulación y reducción de la fractura y, por tanto, en la indicación de un abordaje abierto.
Revisamos los estudios con niveles de evidencia I-IV (informes de casos, series de casos, estudios de cohortes y de casos y controles y ECA) que reportaron el abordaje anterior para cirugía de reducción abierta y fijación interna (ORIF) de la FSH pediátrica. Se aceptaron los estudios de cualquier parte del mundo y de cualquier entorno operativo. Excluimos las revisiones sistemáticas, los metaanálisis, las revisiones de la literatura, los informes técnicos, los capítulos de libros, los resúmenes de reuniones y conferencias, y los estudios no realizados en humanos. Los estudios con superposición de datos se manejaron seleccionando solo uno de los estudios, priorizando aquel con mayor nivel de evidencia y menor riesgo de sesgo.
Estrategia de búsquedaLa búsqueda, realizada en diciembre de 2023, cubrió las bases de datos MEDLINE/PubMed, Embase, Web of Science, Clinicaltrials.gov y Cochrane Library. La estrategia de búsqueda incluyó los términos: «Supracondylar humer*», «Gartland», «Children», «Pediatric», «open reduction», «approach». No se aplicaron restricciones sobre la fecha de publicación. La elegibilidad se limitó a los artículos escritos con alfabeto latino. Pueden encontrarse los detalles de la estrategia de búsqueda en el siguiente enlace: https://www.crd.york.ac.uk/PROSPEROFILES/446923_STRATEGY_20230719.pdf
Selección de los estudiosEl software de revisión sistemática Covidence® (Veritas Health Innovation, Melbourne, Australia) facilitó la importación de referencias y la eliminación de duplicados. Dos revisores independientes (DGM y FBC) cribaron las referencias por título, resumen y texto completo. Se excluyeron los artículos que no cumplieron los criterios de inclusión o que carecieron de resúmenes/textos completos accesibles, tras las búsquedas manuales en bases de datos, revistas y Google Scholar®. Las discrepancias fueron resueltas por un tercer revisor superior (FS).
Recopilación de los datosDos revisores independientes (UJA y JMMP) recopilaron los datos, que incluyeron autor y año de publicación, país, diseño del estudio, edad del paciente o edad media, clasificación de Gartland, indicación de reducción abierta, duración del seguimiento, puntuación estética y funcional de Flynn (satisfactoria o insatisfactoria), y las complicaciones que incluyeron lesión neurovascular iatrogénica, tasa de reintervención, calidad de las cicatrices, infección, cúbito varo y pérdida de rango de movimiento. Los resultados insatisfactorios basados en los criterios de Flynn fueron considerados complicaciones. La pérdida de rango de movimiento, no reportada en la puntuación de Flynn, fue convertida a la puntuación de Flynn, considerando el umbral de 15° para definir los resultados satisfactorios o insatisfactorios. El cúbito varo se consideró una puntuación estética de Flynn insatisfactoria. Las discrepancias fueron resueltas por un tercer revisor superior (FS).
Análisis del riesgo de sesgoUtilizamos Methodological Index for Non-Randomized Studies (MINORS). Esta evaluación involucró a 2 revisores independientes (DGM y FBC), resolviéndose las discrepancias por parte de un tercer revisor (FS).
Medidas del resultado y análisis estadísticoLas variables categóricas se resumieron mediante números y porcentajes, y las variables continuas mediante medias y desviaciones estándar o medianas y rangos, según fuera el caso. El software IBM SPSS® Statistics, versión 25.0 facilitó el análisis estadístico. No se realizó metaanálisis debido a la baja calidad del estudio y a los resultados heterogéneos.
ResultadosSelección de estudiosLa búsqueda inicial localizó 1.151 estudios, eliminándose 635 estudios duplicados, y cumpliendo 19 estudios los criterios de inclusión/exclusión (fig. 1)1,8,9,13–28. Un estudio fue excluido debido a la superposición de datos29. Los estudios excluidos de la evaluación de elegibilidad se muestran en el Anexo 1.
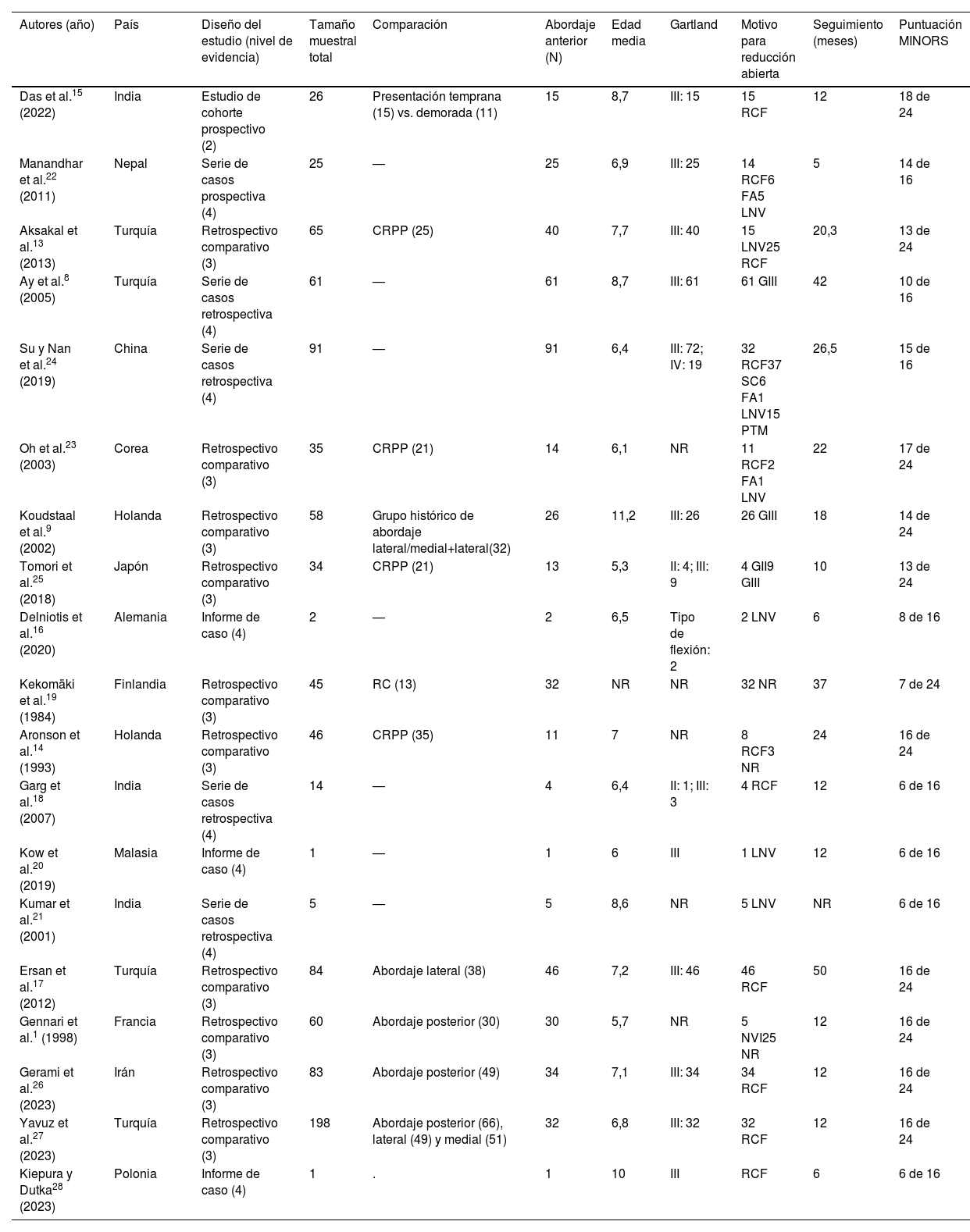
Calidad de los estudiosUn estudio tuvo nivel de evidencia 2; 10 nivel 3 y 8 nivel 4. La puntuación MINORS media fue de 13,05±3,47 (6-19), lo cual indicó una calidad de la evidencia relativamente mala (tabla 2 y Anexo 2).
Características y datos demográficos del estudio
| Autores (año) | País | Diseño del estudio (nivel de evidencia) | Tamaño muestral total | Comparación | Abordaje anterior (N) | Edad media | Gartland | Motivo para reducción abierta | Seguimiento (meses) | Puntuación MINORS |
|---|---|---|---|---|---|---|---|---|---|---|
| Das et al.15 (2022) | India | Estudio de cohorte prospectivo (2) | 26 | Presentación temprana (15) vs. demorada (11) | 15 | 8,7 | III: 15 | 15 RCF | 12 | 18 de 24 |
| Manandhar et al.22 (2011) | Nepal | Serie de casos prospectiva (4) | 25 | — | 25 | 6,9 | III: 25 | 14 RCF6 FA5 LNV | 5 | 14 de 16 |
| Aksakal et al.13 (2013) | Turquía | Retrospectivo comparativo (3) | 65 | CRPP (25) | 40 | 7,7 | III: 40 | 15 LNV25 RCF | 20,3 | 13 de 24 |
| Ay et al.8 (2005) | Turquía | Serie de casos retrospectiva (4) | 61 | — | 61 | 8,7 | III: 61 | 61 GIII | 42 | 10 de 16 |
| Su y Nan et al.24 (2019) | China | Serie de casos retrospectiva (4) | 91 | — | 91 | 6,4 | III: 72; IV: 19 | 32 RCF37 SC6 FA1 LNV15 PTM | 26,5 | 15 de 16 |
| Oh et al.23 (2003) | Corea | Retrospectivo comparativo (3) | 35 | CRPP (21) | 14 | 6,1 | NR | 11 RCF2 FA1 LNV | 22 | 17 de 24 |
| Koudstaal et al.9 (2002) | Holanda | Retrospectivo comparativo (3) | 58 | Grupo histórico de abordaje lateral/medial+lateral(32) | 26 | 11,2 | III: 26 | 26 GIII | 18 | 14 de 24 |
| Tomori et al.25 (2018) | Japón | Retrospectivo comparativo (3) | 34 | CRPP (21) | 13 | 5,3 | II: 4; III: 9 | 4 GII9 GIII | 10 | 13 de 24 |
| Delniotis et al.16 (2020) | Alemania | Informe de caso (4) | 2 | — | 2 | 6,5 | Tipo de flexión: 2 | 2 LNV | 6 | 8 de 16 |
| Kekomäki et al.19 (1984) | Finlandia | Retrospectivo comparativo (3) | 45 | RC (13) | 32 | NR | NR | 32 NR | 37 | 7 de 24 |
| Aronson et al.14 (1993) | Holanda | Retrospectivo comparativo (3) | 46 | CRPP (35) | 11 | 7 | NR | 8 RCF3 NR | 24 | 16 de 24 |
| Garg et al.18 (2007) | India | Serie de casos retrospectiva (4) | 14 | — | 4 | 6,4 | II: 1; III: 3 | 4 RCF | 12 | 6 de 16 |
| Kow et al.20 (2019) | Malasia | Informe de caso (4) | 1 | — | 1 | 6 | III | 1 LNV | 12 | 6 de 16 |
| Kumar et al.21 (2001) | India | Serie de casos retrospectiva (4) | 5 | — | 5 | 8,6 | NR | 5 LNV | NR | 6 de 16 |
| Ersan et al.17 (2012) | Turquía | Retrospectivo comparativo (3) | 84 | Abordaje lateral (38) | 46 | 7,2 | III: 46 | 46 RCF | 50 | 16 de 24 |
| Gennari et al.1 (1998) | Francia | Retrospectivo comparativo (3) | 60 | Abordaje posterior (30) | 30 | 5,7 | NR | 5 NVI25 NR | 12 | 16 de 24 |
| Gerami et al.26 (2023) | Irán | Retrospectivo comparativo (3) | 83 | Abordaje posterior (49) | 34 | 7,1 | III: 34 | 34 RCF | 12 | 16 de 24 |
| Yavuz et al.27 (2023) | Turquía | Retrospectivo comparativo (3) | 198 | Abordaje posterior (66), lateral (49) y medial (51) | 32 | 6,8 | III: 32 | 32 RCF | 12 | 16 de 24 |
| Kiepura y Dutka28 (2023) | Polonia | Informe de caso (4) | 1 | . | 1 | 10 | III | RCF | 6 | 6 de 16 |
CRPP: reducción cerrada y fijación de clavos percutáneos; FA: fractura abierta; FCR: reducción cerrada fallida; G: Gartland; LNV: lesión neurovascular; MINORS: Methodological Index for Non-Randomized Studies; NR: no reportado; PD: presentación demorada; PTM: pacientes con traumatismos múltiples; RC: reducción cerrada; SC: síndrome compartimental;.
Los estudios incluidos fueron realizados entre 1984 y 2023 en 14 países diferentes (tabla 2).
En general, 483 pacientes fueron sometidos a abordaje anterior para ORIF de FSH en los estudios incluidos. La edad media de los pacientes de los estudios incluidos fue de 7 años (5,3-11,2). Las fracturas fueron tipificadas conforme a la clasificación de Gartland en 16 estudios: 5 fracturas (1%) fueron Gartland II, 365 (75,6%) Gartland III, 19 (3,9%) Gartland IV, 2 (0,4%) fueron FSH de tipo flexión y 92 (19%) fueron desconocidas (tabla 2).
El fracaso de la reducción cerrada fue el motivo de la reducción abierta en 222 (46%) pacientes13,17,18,22–24,26–29. La fractura abierta indicó específicamente un abordaje abierto en 14 (2,9%) pacientes23,24. Las lesiones neurovasculares impulsaron un abordaje anterior en 35 (7,2%) pacientes1,13,16,20–22,24. El síndrome compartimental fue citado como causa de reducción abierta en 37 (7,7%) pacientes24. Un artículo mencionó «traumatismo múltiple» como motivo para reducción abierta en una serie de 15 pacientes (3,1%)24. Tres estudios encontraron que el patrón de la fractura (Gartland II, III) motivó la reducción abierta en 100 pacientes (20,7%)8,9,25. En tres estudios1,14,19, el motivo que motivó la reducción abierta se reportó de manera incompleta en 60 (12,4%) pacientes. El seguimiento medio de los pacientes fue de 18,5±8,2 meses. Las características basales y demográficas se muestran en la tabla 2.
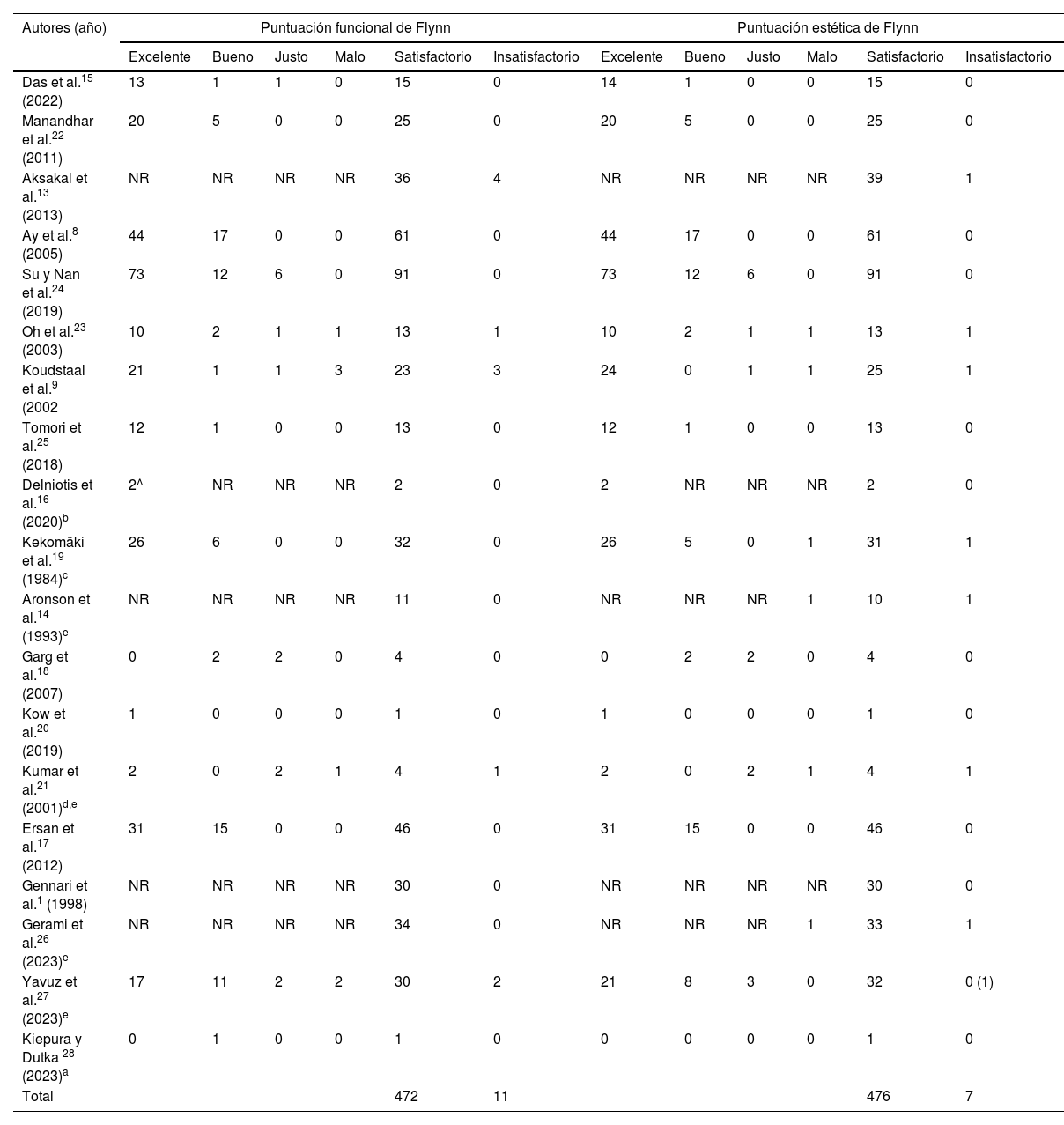
Resultados funcionales y estéticosUtilizando los criterios funcionales de Flynn, 472/483 (97,7%) pacientes lograron un resultado satisfactorio, mientras que 11/483 (2,3%) no lo hicieron. Para los criterios estéticos, 476/483 (98,6%) estuvieron satisfechos, y 10/483 (1,4%) no lo estuvieron. Consúltese la tabla 3.
Resultados funcionales y estéticos en virtud de los criterios de Flynn
| Autores (año) | Puntuación funcional de Flynn | Puntuación estética de Flynn | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Excelente | Bueno | Justo | Malo | Satisfactorio | Insatisfactorio | Excelente | Bueno | Justo | Malo | Satisfactorio | Insatisfactorio | |
| Das et al.15 (2022) | 13 | 1 | 1 | 0 | 15 | 0 | 14 | 1 | 0 | 0 | 15 | 0 |
| Manandhar et al.22 (2011) | 20 | 5 | 0 | 0 | 25 | 0 | 20 | 5 | 0 | 0 | 25 | 0 |
| Aksakal et al.13 (2013) | NR | NR | NR | NR | 36 | 4 | NR | NR | NR | NR | 39 | 1 |
| Ay et al.8 (2005) | 44 | 17 | 0 | 0 | 61 | 0 | 44 | 17 | 0 | 0 | 61 | 0 |
| Su y Nan et al.24 (2019) | 73 | 12 | 6 | 0 | 91 | 0 | 73 | 12 | 6 | 0 | 91 | 0 |
| Oh et al.23 (2003) | 10 | 2 | 1 | 1 | 13 | 1 | 10 | 2 | 1 | 1 | 13 | 1 |
| Koudstaal et al.9 (2002 | 21 | 1 | 1 | 3 | 23 | 3 | 24 | 0 | 1 | 1 | 25 | 1 |
| Tomori et al.25 (2018) | 12 | 1 | 0 | 0 | 13 | 0 | 12 | 1 | 0 | 0 | 13 | 0 |
| Delniotis et al.16 (2020)b | 2^ | NR | NR | NR | 2 | 0 | 2 | NR | NR | NR | 2 | 0 |
| Kekomäki et al.19 (1984)c | 26 | 6 | 0 | 0 | 32 | 0 | 26 | 5 | 0 | 1 | 31 | 1 |
| Aronson et al.14 (1993)e | NR | NR | NR | NR | 11 | 0 | NR | NR | NR | 1 | 10 | 1 |
| Garg et al.18 (2007) | 0 | 2 | 2 | 0 | 4 | 0 | 0 | 2 | 2 | 0 | 4 | 0 |
| Kow et al.20 (2019) | 1 | 0 | 0 | 0 | 1 | 0 | 1 | 0 | 0 | 0 | 1 | 0 |
| Kumar et al.21 (2001)d,e | 2 | 0 | 2 | 1 | 4 | 1 | 2 | 0 | 2 | 1 | 4 | 1 |
| Ersan et al.17 (2012) | 31 | 15 | 0 | 0 | 46 | 0 | 31 | 15 | 0 | 0 | 46 | 0 |
| Gennari et al.1 (1998) | NR | NR | NR | NR | 30 | 0 | NR | NR | NR | NR | 30 | 0 |
| Gerami et al.26 (2023)e | NR | NR | NR | NR | 34 | 0 | NR | NR | NR | 1 | 33 | 1 |
| Yavuz et al.27 (2023)e | 17 | 11 | 2 | 2 | 30 | 2 | 21 | 8 | 3 | 0 | 32 | 0 (1) |
| Kiepura y Dutka 28 (2023)a | 0 | 1 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 1 | 0 |
| Total | 472 | 11 | 476 | 7 | ||||||||
Se reportó un total de 46 complicaciones (9,5%). Once de ellas presentaron restricción del rango de movimiento —ROM— (2,3%). Se reportó cúbito varo en 8 pacientes (1,7%). Siete pacientes (1,4%) experimentaron lesiones neurovasculares posquirúrgicas: 4 (0,8%) en el nervio ulnar, 2 (0,4%) en el nervio interóseo anterior, y uno presentó lesión de la vena cefálica. Quince (2,9%) reportaron infecciones en el tracto del clavo y el sitio, tratándose a todos ellos con antibióticos y retirada del clavo. Tres pacientes (0,6%) presentaron una cicatriz hipertrófica y 2 pacientes presentaron cúbito valgo (0,4%). Un paciente requirió reintervención: desplazamiento de la fractura con inclinación dorsal del fragmento del húmero distal. Se incluyen más detalles en el Anexo 3.
DiscusiónEsta investigación fue realizada para aportar visión general y análisis amplios de los resultados postoperatorios y las complicaciones del abordaje anterior para el tratamiento de las FSH en niños. Las fortalezas de este estudio incluyen su metodología rigurosa y búsqueda amplia, que originaron la inclusión de 19 artículos que englobaron 483 pacientes. El hallazgo más significativo de este estudio fue que el 97,7 y el 98,6% de los pacientes lograron un resultado funcional y estético satisfactorio conforme a los criterios de Flynn, respectivamente, con una tasa de reintervención inferior al 1%.
Los estudios previos han reflejado que las fracturas Gartland III y la demora de las presentaciones están asociadas al fracaso de las reducciones cerradas, siendo necesaria la reducción abierta7,30. La demora de la presentación superior a 7 días ha sido asociada a la incapacidad de lograr una reducción cerrada satisfactoria, incluso en fracturas Gartland II31. Es probable que la dificultad se deba a la formación de callo y al avance de la curación tisular, originando potencialmente peores resultados y complicaciones. En consecuencia, se excluyeron los estudios que incluyeron fracturas tratadas más allá del marco temporal15,32. De manera notable, no se ha documentado el fundamento para la reducción abierta en las revisiones sistemáticas previas sobre FSH pediátricas10,11. En la revisión sistemática realizada por Pretell et al.11, aunque destacaron la ausencia de diferencias estadísticamente significativas en la incidencia de lesiones neurovasculares en diversos abordajes quirúrgicos, no aportaron comentarios sobre las motivaciones específicas de optar por un abordaje abierto. En nuestra revisión, las lesiones neurovasculares fueron el factor determinante tras el 6,7% de los casos que implican el abordaje abierto anterior, de manera similar a la tasa del 5 al 20% reportada en la literatura33,34. Una observación importante de nuestra revisión sistemática es que el fundamento para la adopción del abordaje abierto fue el síndrome compartimental en el 7% de los pacientes, una tasa considerablemente más alta que la incidencia de síndrome compartimental del 0,1 al 0,3% reportada en las FSH35. Pensamos que esto guarda relación con la exposición adecuada de arterias y nervios que ofrece el abordaje, y su versatilidad para extender esta para el tratamiento efectivo del síndrome compartimental, abordando una de las complicaciones más significativas asociadas a estas fracturas36.
Las FSH tratadas quirúrgicamente mediante CRPP han demostrado resultados excelentes37–39. A pesar de que se prefiere este método con respecto a la reducción abierta, una revisión sistemática y metaanálisis reciente ha reflejado que, cuando es necesaria la reducción abierta, tanto la CRPP como la reducción abierta tienen resultados funcionales y estéticos comparables en el tratamiento de las FSH4. Una revisión sistemática y metaanálisis realizada por Irianto et al.10, comparando los resultados de los abordajes lateral y posterior, demostró una tasa de satisfacción funcional del 98% para el abordaje lateral, y del 94% para el abordaje posterior, junto con una tasa de satisfacción estética del 99% para ambos. A nuestro saber, ningún metaanálisis, y oólo una revisión sistemática, han reportado el uso del abordaje anterior para tratar las FSH. La revisión sistemática realizada por Pretell et al. (2010)11 evaluó todos los abordajes, incluyendo el anterior, para tratar las FSH. Aunque el abordaje anterior arrojó buenos resultados, el número limitado de artículos incluidos constituyó una limitación significativa a la hora de interpretar dichos hallazgos8,21. Nuestra revisión reveló una alta tasa de satisfacción en términos de resultados funcionales y estéticos utilizando el abordaje anterior, con una tasa de satisfacción funcional general del 98% y una tasa de satisfacción estética del 99%, de acuerdo con la puntuación Flynn ampliamente utilizada10,40.
Las complicaciones más comunes tras la FSH son la infección, cúbito varo y lesiones neurovasculares41. Nosotros encontramos una tasa de complicaciones generales del 9,5%. Cabe resaltar que incluimos una puntuación Flynn insatisfactoria como complicación, que podría haber contribuido a la elevada tasa. En la literatura, las tasas de infección del sitio del clavo fluctúan entre el 2 y el 10%, en línea con la tasa del 2,9% encontrada en nuestra revisión. Muchos casos se manejan de manera efectiva con antibióticos orales y cuidado de la herida local42. Se han reportado tasas similares para otros abordajes en la revisión sistemática realizada por Pretell et al.11. De manera interesante, se observó una tasa del 9,5% de infección del tracto del clavo en el abordaje abierto medial, en comparación con el 2% para el abordaje lateral. El motivo de esta discrepancia es incierto. Solo el 0,6% de los pacientes desarrollaron cicatrices hipertróficas. A pesar de que ninguna revisión sistemática comparó directamente las tasas de esta complicación estética en los abordajes, la incidencia para el abordaje anterior es probable y significativamente inferior en comparación con los abordajes posterior o lateral43.
La lesión nerviosa es una de las preocupaciones primarias al abordar quirúrgicamente las FSH44–46. Las lesiones neurovasculares fueron infrecuentes, con solo 7 casos de lesiones nerviosas posquirúrgicas reportadas y ningún caso de lesión arterial. Sin embargo, las lesiones nerviosas no deberían atribuirse únicamente al abordaje en sí, sino que podrían estar ligadas a las condiciones preoperatorias o al proceso de fijación con clavos. Una revisión sistemática sobre los métodos de fijación preferentes reflejó que la probabilidad de lesión iatrogénica del nervio y lesión del nervio ulnar fue 1,84 y 5,04 veces mayor, respectivamente, con clavos de entrada medial/lateral en comparación con clavos de entrada lateral aislados38. La tasa de lesión iatrogénica del nervio fue inferior al 1%, lograda con CRPP con entrada lateral y presentada en dicha revisión sistemática es comparable a la presentada en nuestro trabajo. En consistencia con nuestros hallazgos, Pretell et al.11 encontraron tasas más altas de lesiones iatrogénicas del nervio en los abordajes lateral y posterior, en comparación con el abordaje anterior. Esto subraya la importancia de identificar directamente las estructuras neurovasculares para reducir el riesgo de lesiones iatrogénicas neurovasculares a la hora de realizar un abordaje abierto para el tratamiento de las FSH.
A pesar de su metodología rigurosa, búsqueda amplia y alto número de pacientes incluidos, esta revisión está sujeta a diversas limitaciones. En primer lugar, los estudios englobados en esta revisión sistemática se caracterizan principalmente por la evidencia de bajo nivel, donde el 94% de los estudios incluidos fueron clasificados como evidencia de niveles 3 y 4. En segundo lugar, existe potencialmente el sesgo de publicación e idioma, dado que solo se incluyeron las publicaciones en alfabeto latino. En tercer lugar, la realización de un análisis estadístico más amplio que implique variables tales como el tipo Gartland o la indicación de reducción abierta, lo cual podría haber realzado la calidad del estudio, no fue factible debido a la ausencia de los datos individuales de los artículos analizados. En cuarto lugar, la heterogeneidad de las indicaciones e informes de los resultados entre los estudios podría haber influido en los resultados. Además, la variabilidad en cuanto a duración del seguimiento introduce heterogeneidad en los resultados. Tres estudios con periodos de seguimiento inferiores a un año pueden haber subestimado las tasas de complicaciones y reintervenciones. En quinto lugar, la ausencia de estudios comparativos hizo imposible la realización de un metaanálisis. Por último, más de la mitad de los estudios fueron publicados en Asia, incluyendo países en desarrollo, lo cual no es usual en la literatura ortopédica47. Este factor puede influir en los resultados, ya que el contexto hospitalario puede haber carecido de fluoroscopio o brazo en C para evaluar la calidad de la reducción, y comprometer por tanto la calidad de la misma. Además, el reporte de muchos estudios realizados en Europa fue realizado hace más de 20 años, lo cual contribuyó a la heterogeneidad. Sin embargo, pensamos que esto añade valor al presente estudio, ya que permite que los resultados tengan alcance y aplicabilidad globales, con independencia de los recursos hospitalarios o del sistema sanitario.
A nuestro entender, esta ha sido la primera revisión sistemática acerca del abordaje anterior para las FSH. Este estudio ha aportado un matiz sobre las indicaciones, los resultados clínicos y las complicaciones asociadas a este abordaje. De requerirse un abordaje abierto, recomendamos la utilización del abordaje anterior, debido a su capacidad de visualizar directamente el sitio de la fractura, facilitando la reducción y fijación precisas. Además, este abordaje permite la visualización del haz neurovascular anterior, posibilitando su identificación y protección de daños potenciales o reparación al ser lesionado (fig. 2). Los estudios comparativos multicéntricos y prospectivos futuros que comparen el abordaje anterior y demás abordajes son esenciales para determinar el mejor abordaje abierto. Un metaanálisis o metaanálisis de red que compare todos los abordajes podría aportar visiones aún más profundas. Dada la prevalencia de esta fractura y su relativa infrecuencia de ORIF, los registros nacionales dedicados a las FSH pueden ofrecer datos valiosos para la investigación futura.
En conclusión, nuestra revisión sistemática refleja que el abordaje anterior para el manejo de las FSH pediátricas que requieren reducción abierta ofrece altas tasas de resultados funcionales y estéticos satisfactorios, con un riesgo mínimo de lesiones neurovasculares y bajas tasas de reintervención.
Nivel de evidenciaNivel de evidencia IV.
Consideraciones éticasLos autores declaran que ninguna consideración ética es aplicable al presente artículo. Los autores declaran que no existen conflictos éticos con respecto a la elaboración de este estudio.
FinanciaciónEsta investigación no ha recibido ninguna subvención específica de entidades financieras de los sectores público, comercial o sin ánimo de lucro.
AutoríasTodos los autores contribuyeron a la concepción y diseño del estudio. La estrategia de búsqueda y el análisis estadístico fueron realizados por SE. La selección de los estudios y el análisis de sesgos fueron realizados por DGM y FBC. La recopilación de los datos fue realizada por JMMP, UJA y YLT. Las discrepancias y los conflictos y la confección de la metodología fueron realizados por FS. El primer borrador del documento fue redactado por DGM. La supervisión y orientación fueron realizadas por EGF. Todos los autores comentaron las versiones previas del documento. Todos los autores leyeron y aprobaron el documento final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Declaración de IA generativa y tecnologías asistidas por IA en el proceso de redacciónDeclaramos que no se han utilizado IA generativa ni tecnologías asistidas por IA durante el proceso de redacción.