Revisión retrospectiva de pacientes con diagnóstico de síndrome del túnel del tarso (STT) tratados quirúrgicamente.
MétodoSerie retrospectiva de pacientes con diagnóstico de STT operados entre los años 2005 y 2020 en un mismo centro. Se analizan variables como edad, género, lado, nervio o rama afectada, clasificación, tipo de estudio imagenológico, resultado biopsia, tasa de infección, tasa recurrencia, secuelas, entre otras.
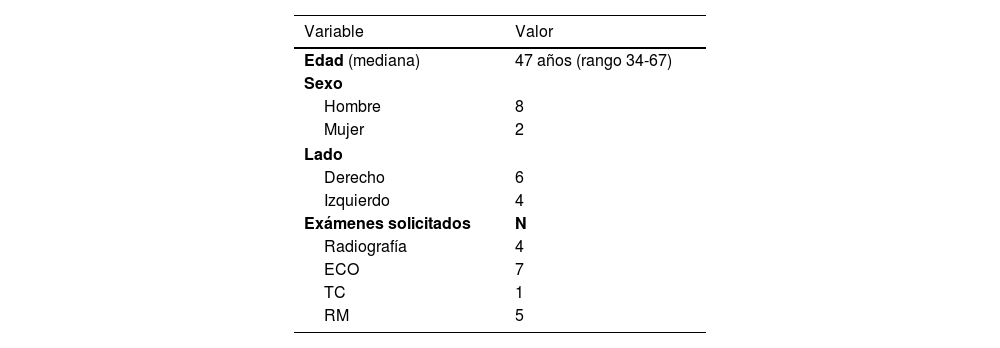
ResultadosSe incluyen ocho hombres y dos mujeres con edad promedio de 47 años (rango 34-67) y seguimiento promedio de 62,2 meses (rango 2-149). Todos los casos se relacionan con una compresión intrínseca. La causa más frecuente fue la presencia de quiste (40%), seguida de adherencias perineurales (20%). El nervio tibial posterior fue el más afectado (50%) y 30% la rama plantar medial. La ecografía (70%) y resonancia magnética (50%) fueron los estudios más solicitados. No hubo casos de infección postoperatoria. Hubo tres pacientes que presentaron recurrencia de la lesión requiriendo una nueva cirugía.
ConclusionesEl STT es una neuropatía que compromete al nervio tibial posterior o a algunas de sus ramas. En general su causa es la compresión del nervio por distintas estructuras como músculos accesorios, gangliones, entre otras. El diagnóstico es eminentemente clínico apoyándose en estudio por imágenes. El tratamiento quirúrgico presenta mejores resultados cuando la causa es una compresión intrínseca, aunque se describen tasas variables de recurrencia.
Retrospective review of patients with a diagnosis of Tarsal Tunnel Syndrome (TTS) treated surgically.
MethodsRetrospective series of patients with diagnosis of TTS operated between 2005 and 2020 in the same center. Variables such as age, sex, side, affected nerve or branch, classification, type of imaging study, biopsy result, infection rate, recurrence rate, sequelae, among others, were analyzed.
ResultsWe included 8 men and 2 women with an average age of 47 years (range 34-67) and an average follow-up of 62.2 months (range 2-149). All cases were related to intrinsic compression. The most frequent cause was the presence of cyst (40%) followed by perineural adhesions (20%). The Posterior Tibial Nerve was the most affected (50%) and 30% the Medial Plantar Branch. Ultrasound (70%) and MRI (50%) were the most requested studies. There were no cases of postoperative infection. There were 3 patients who presented recurrence of the lesion requiring a new surgery.
ConclusionsTTS is a neuropathy involving the posterior tibial nerve or some of its branches. In general, it is caused by compression of the nerve by different structures such as accessory muscles and ganglions, among others. The diagnosis is eminently clinical, supported by imaging studies. Surgical treatment presents better results when the cause is an intrinsic compression, although variable recurrence rates are described.
El síndrome del túnel del tarso (STT) es una neuropatía que compromete al nervio tibial posterior (NTP) o algunas de sus ramas: rama plantar medial (NPM), rama plantar lateral (NPL) o rama calcánea medial (NCM). Kopell y Thompson1 describen esta patología en 1960 y posteriormente, en 1962 y 1967, Keck2 y Lam3 ratifican su descripción y características. Respecto a la patogénesis, en un 60 a 80% de los casos es posible identificar la etiología4–7. En general su causa es la compresión nerviosa por estructuras como músculos accesorios, lipomas, tumores, quistes o gangliones, fragmentos óseos, entre otras6–14.
La clínica de este síndrome es variada, siendo su presentación típica un cuadro que puede ser tanto agudo como crónico caracterizado por la presencia de hipoestesia y dolor de la planta del pie, parestesias de la zona distal de los dedos, metatarso y/o talón. Se ha descrito también dolor irradiado hacia la cara posterior de la pierna, el cual empeora al pasar largos periodos en bipedestación15–17. El diagnóstico es eminentemente clínico apoyándose en estudio por imágenes y/o electrofisiológicos6,18. El tratamiento quirúrgico presenta mejores resultados cuando la causa es una compresión intrinseca18–20. El propósito del estudio es presentar los resultados y seguimiento en una serie de pacientes con STT operados en nuestra institución.
Material y métodoEste estudio cuenta con la aprobación del Comité de Ética de nuestra institución.
Serie retrospectiva de pacientes mayores de 18 años con diagnóstico de STT operados entre los años 2005 y 2020. Se revisan sus registros médicos, así como estudios imagenológicos, resultados de exámenes, entre otros. En total 10 pacientes cumplen los criterios señalados. El grupo está compuesto por ocho hombres, dos mujeres con edad promedio de 47 años (rango 34-67).
El diagnóstico de STT se realizó clínicamente (historia clínica, signos y síntomas, más examen físico), apoyado por estudio imagenológico y/o electromiografía (EMG). Se identifica el nivel de compresión del nervio o sus ramas, según los parámetros anteriormente descritos.
Todos los casos fueron operados. La cirugía consistió en realizar abordaje medial de tobillo siguiendo el trayecto del NTP, apertura de retináculo flexor, identificación del NTP y sus ramas, así como paquete vascular y tendones flexores. Se describen los hallazgos intraoperatorios como tipo de lesión y zona de compresión. En los casos que corresponde, se registra el resultado del estudio histopatológico del tejido resecado. Se realiza seguimiento clínico e imagenológico describiendo tasa de infección, recurrencia y/o secuelas, según sea el caso.
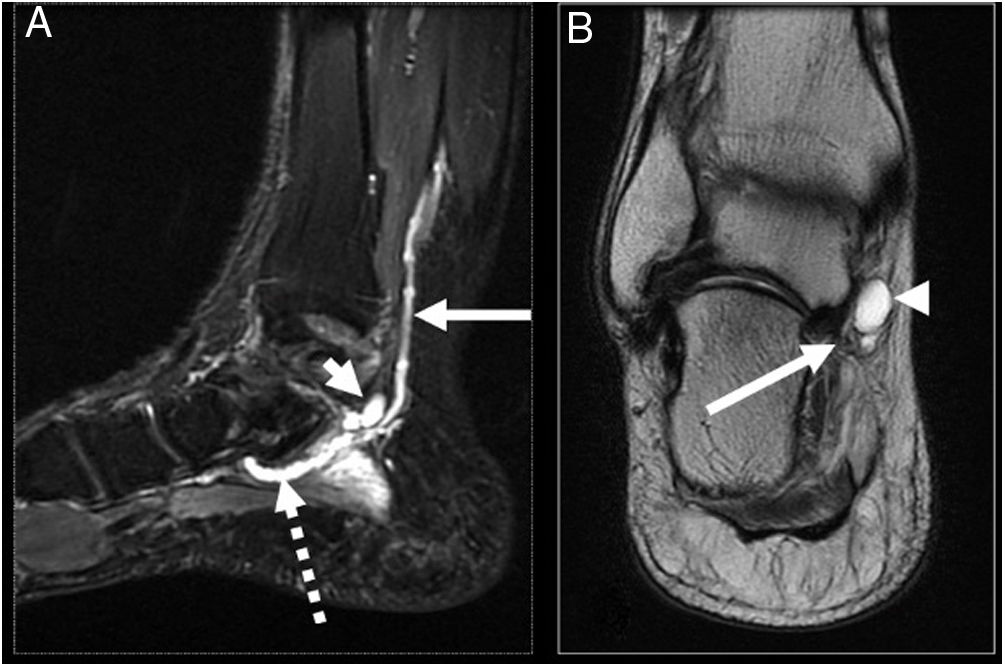
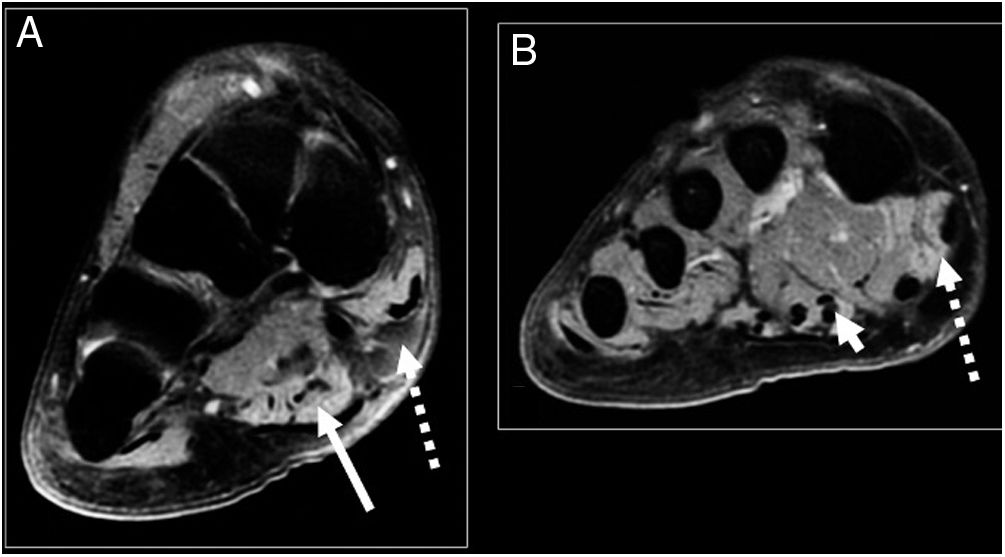
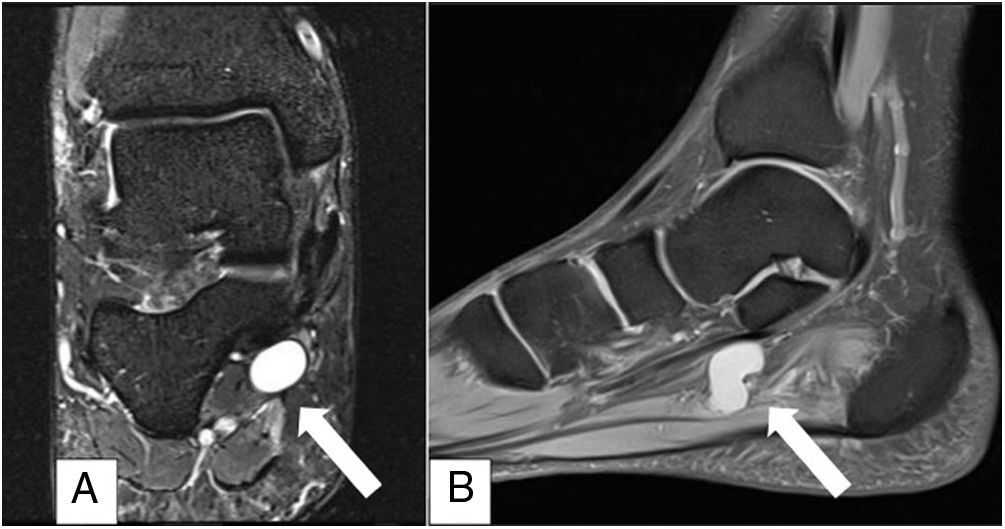
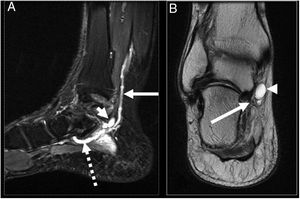
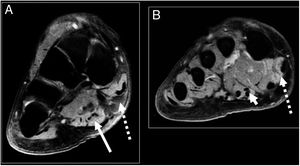
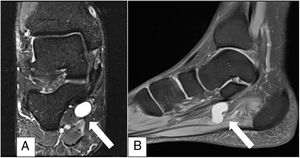
A modo de ejemplo se presenta caso de paciente masculino de 53 años, sano, que consulta por dolor en cara medial de tobillo derecho de cuatro meses de evolución asociado con aumento de volumen en la zona, parestesia e hipoestesia en zona plantar medial del pie derecho. Examen físico destaca aumento de volumen inframaleolar medial, sensible a la palpación, signo de Tinel +, hipoestesia ambas ramas plantares mayor a medial. El estudio de resonancia magnética (RM) (figs. 1 y 2) muestra una lesión redondeada, quística asociada con estructuras cordonales vasculares en relación con NTP. La EMG se informa con signos compatibles con STT.
Imagen A: Corte coronal T2 FS donde se observa edema por denervación abductor del hallux (flecha discontinua) y flexor corto de los ortejos (flecha continua). Imagen B: corte coronal T2 FS: edema por denervación del abductor del hallux (flecha discontinua) y primer lumbrical (punta flecha).
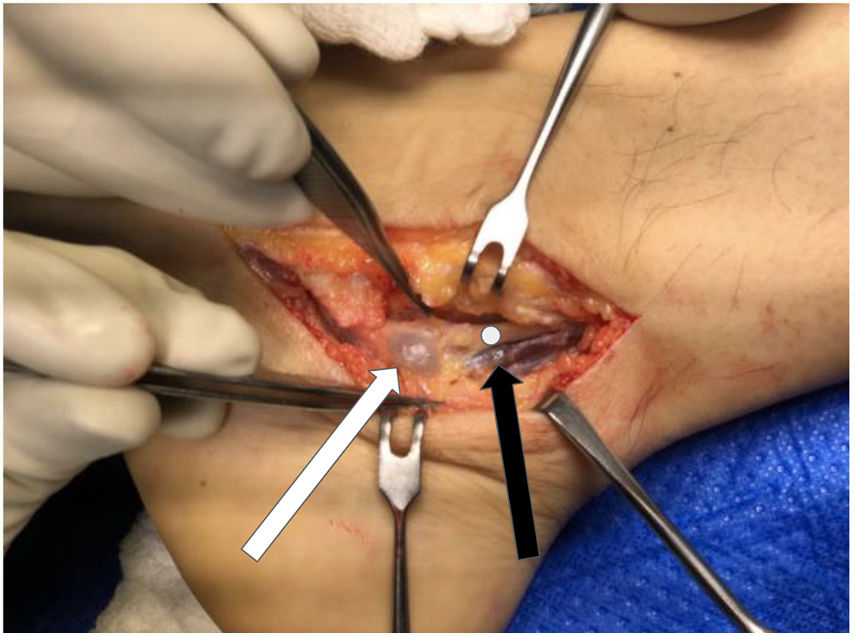
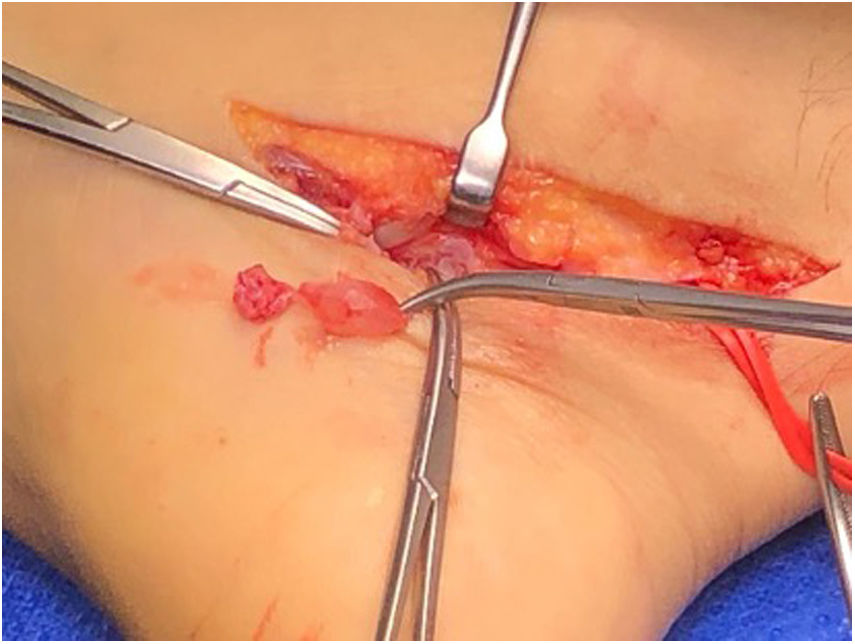
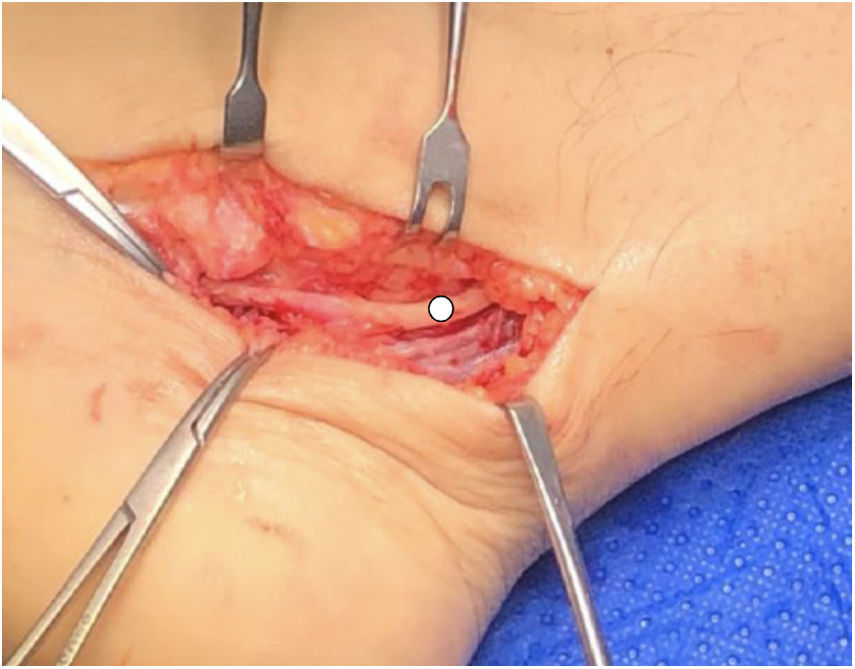
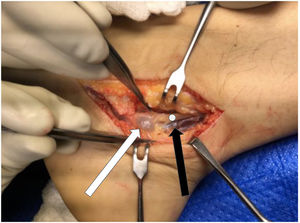
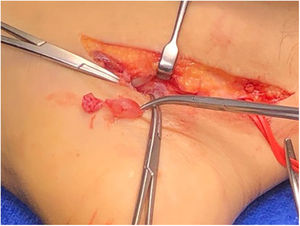
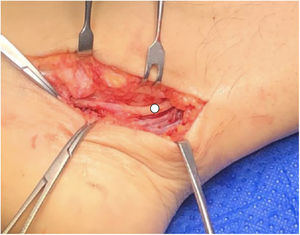
Se realiza abordaje medial siguiendo trayecto de NTP, al abrir retináculo flexor se observa formación redondeada quística más várices en la zona (fig. 3). Se reseca la lesión quística, la cual se envía a biopsia liberando completamente NTP y ramas PL y PM (figs. 4 y 5), no apreciando otras zonas de compresión. Paciente es dado de alta con uso de bota cam y descarga. Estudio histopatológico es concordante con ganglión.
En total fueron 10 pacientes operados, seis con lesión en lado derecho y cuatro al lado izquierdo. Los estudios imagenológicos más utilizados fueron ecotomografía (ECO) (siete casos) y RM (cinco casos) (tabla 1). En cuatro casos se realiza EMG que muestran signos compatibles de STT. Respecto a la causa de STT, cuatro casos se relacionan con presencia de quiste sinovial, dos casos por adherencias cicatriciales (cirugías previas), un caso de arteritis, un caso várices perineurales, un caso de compresión en fascia abductor del hallux y un caso por fragmento óseo. En cinco casos se observa afectación del NTP, dos casos rama plantar lateral y tres casos en nervio plantar medial. No hubo casos de infección postoperatoria.
En nuestra serie, dos pacientes habían sido operados previamente en otro centro evolucionando con mala respuesta clínica: uno con diagnóstico de fascitis plantar y otro paciente con STT izquierdo.
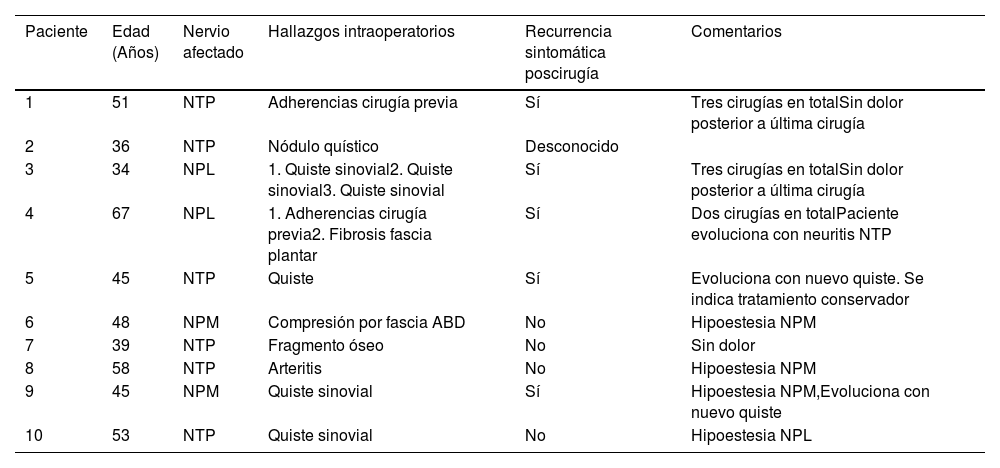
El seguimiento promedio fue de 63,2 meses (rango 2-149). Al tiempo de seguimiento, cinco pacientes presentan recurrencia de la lesión operada 3 de los cuales requieren nueva cirugía. En promedio, la siguiente cirugía se realizó a los 3,7 años (rango 6 meses-11 años). La tabla 2 muestra resumen de los casos operados.
Resumen de los casos operados
| Paciente | Edad (Años) | Nervio afectado | Hallazgos intraoperatorios | Recurrencia sintomática poscirugía | Comentarios |
|---|---|---|---|---|---|
| 1 | 51 | NTP | Adherencias cirugía previa | Sí | Tres cirugías en totalSin dolor posterior a última cirugía |
| 2 | 36 | NTP | Nódulo quístico | Desconocido | |
| 3 | 34 | NPL | 1. Quiste sinovial2. Quiste sinovial3. Quiste sinovial | Sí | Tres cirugías en totalSin dolor posterior a última cirugía |
| 4 | 67 | NPL | 1. Adherencias cirugía previa2. Fibrosis fascia plantar | Sí | Dos cirugías en totalPaciente evoluciona con neuritis NTP |
| 5 | 45 | NTP | Quiste | Sí | Evoluciona con nuevo quiste. Se indica tratamiento conservador |
| 6 | 48 | NPM | Compresión por fascia ABD | No | Hipoestesia NPM |
| 7 | 39 | NTP | Fragmento óseo | No | Sin dolor |
| 8 | 58 | NTP | Arteritis | No | Hipoestesia NPM |
| 9 | 45 | NPM | Quiste sinovial | Sí | Hipoestesia NPM,Evoluciona con nuevo quiste |
| 10 | 53 | NTP | Quiste sinovial | No | Hipoestesia NPL |
NTP: nervio tibial posterior; NPM: nervio plantar medial; NPL: nervio plantar lateral; ABD: abductor del hallux.
El STT es una neuropatía que compromete el NTP o algunas de sus ramas. La causa logra identificarse en el 60 a 80% de los pacientes4–7, clasificándose en causas intrínsecas o extrínsecas14,18,19, aunque también se han descrito causas idiopáticas12,18,21.
En nuestro estudio, la sensación de hipoestesia asociado con grados variables de dolor plantar fueron los motivos más frecuentes de presentación, lo que concuerda con lo señalado en la literatura15–17.
El tratamiento del STT puede ser conservador o quirúrgico5,14,22. Cuando la causa es la ocupación del túnel, el tratamiento quirúrgico presenta mejores resultados comparado con el tratamiento por causas idiopáticas5,14,18–20. Gangliones, lipomas, músculos accesorios, secuelas de fracturas, várices son algunas de lesiones descritas que ocupan el espacio anatómico donde se encuentra el NTP o sus ramas, generando la sintomatología ya descrita6,14. Schmidt-Hebbel et al.10 presentan el caso de un paciente con STT provocado por la presencia de músculo flexor largo de los dedos accesorio bilateral con buena evolución posterior a su resección. Badr et al.5 describen la presencia de músculo soleo accesorio como causa de compresión nerviosa en paciente de 13 años. En nuestra serie, la causa más frecuente de compresión fue la presencia de quiste (cuatro pacientes). En 1991, en la serie de Takakura et al.12, 18 de 50 pies operados se relacionan a la presencia de ganglión. Nagaoka y Satou13 publican en 1999 una serie de 29 pacientes operados por compresión asociada con ganglión con seguimiento promedio de 27,5 meses. Por otra parte, Sammarco y Chang22 publican el 2003 una serie de pacientes operados, en la que la causa más frecuente fue la presencia de cicatrices perineurales.
La descompresión del túnel se asocia con tasas variables de disminución o resolución de los síntomas, variando entre 44 y 96% de éxito18–20,22. Nagaoka y Satou13 describen excelentes y buenos resultados en los 29 pies tratados quirúrgicamente por causa de ganglión. Los autores13 describen cinco casos de recidiva de la lesión, de los cuales uno requirió nueva cirugía. Por otra parte, Pfeiffer y Cracchiolo23 reportan 44% de éxito posterior a descompresión del túnel. En nuestra serie, tres casos presentaron recidiva de la lesión, por lo que es necesario realizar una nueva cirugía: dos pacientes con adherencias perineurales sintomáticas y un paciente con nuevo quiste. Kawakatsu et al.9 reportan el caso de un paciente que presenta tres tipos de gangliones en un periodo de 12 años de seguimiento siendo operado en las tres ocasiones. Algo similar presentamos en nuestra casuística: paciente es operado el año 2006 resecando lesión compatible con ganglión. Transcurridos tres años, consulta por nuevo aumento de volumen diagnosticándose ganglión túnel tarso. Se realiza segunda cirugía con nueva resección del quiste. Paciente evoluciona favorablemente hasta el año 2019, cuando consulta por sintomatología compatible con STT. Estudio por imágenes muestra nuevo quiste, esta vez más distal, en relación con rama medial plantar (fig. 6) requiriendo una tercera cirugía. A los nueve meses de seguimiento posterior a su ultima cirugía, paciente refiere no tener dolor. Es posible que la recidiva se deba a la presencia de tejido remanente del ganglión, con lo cual, con el tiempo, desarrolle nuevamente una lesión sintomática.
En la revisión realizada por McSweeney y Cichero18, los autores destacan que la causa más frecuente de recurrencia de los síntomas obedece a una liberación proximal incompleta, además de propia cicatriz de la zona intervenida. Tanto el retináculo flexor como la fascia del abductor del hallux son áreas estenóticas que pueden generar esta patología24. Por ello, autores como Hong et al.24 y Heimkes et al.25 recomiendan realizar la liberación de la fascia del abductor como una manera de mejorar los resultados en los pacientes operados. En nuestra casuística, al tiempo de seguimiento reportado, tres pacientes evolucionan con persistencia de hipoestesia del NPM y 2 del NPL. Una posible causa de dicha persistencia podría explicarse por una liberación incompleta de dichos puntos estenóticos.
El presente estudio presenta algunas limitaciones. Corresponde a una revisión retrospectiva de una serie acotada de casos donde no todos los pacientes fueron estudiados con EMG, por lo que no es factible mostrar eventuales patrones electrofisiológicos asociados con STT. Por otra parte, no utilizamos alguna escala clínica de valoración de la gravedad del STT, como la publicada en el trabajo de Takakura et al.12
ConclusiónEl tratamiento quirúrgico del STT presenta mejores resultados cuando la causa es una compresión intrínseca, aunque se describen tasas variables de recurrencia. Una disección y liberación cuidadosa de NTP y sus ramas, además de una resección completa de la lesión asociada, cuando corresponda, son factores que se asocian con mejores tasas de éxito postoperatoria en esta patología.
Nivel de evidenciaNivel de evidencia IV.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.