El neumoencéfalo es una complicación poco frecuente pero grave de la cirugía de la columna vertebral, su manejo y fisiopatología no es ampliamente conocida. La incidencia de neumoencéfalo sintomático a tensión, secundario a una artrodesis vertebral posterior es desconocida.
Caso clínicoPresentamos el caso de una paciente mujer de 41 años de edad, con diagnóstico de discopatía L3-L4, L4-L5 y hernia discal izquierda L4-L5. Se realizó una artrodesis vertebral posterior L3-L5, discectomías L3-L4 y L4-L5 y liberación de la raíz L5 izquierda, sin complicaciones aparentes. Transcurridas 24h después de la cirugía, la paciente inicia cuadro de cefalea generalizada de fuerte intensidad, rigidez de nuca y disartria. Se realizan TAC y RMN que muestran un enorme neumoencéfalo en el espacio subaracnoideo, a predominio del lóbulo frontal izquierdo, sin desplazamiento de la línea media, con origen en el conducto raquídeo lumbar. La paciente fue tratada de forma conservadora, presentando a partir de las 72h mejoría neurológica progresiva, hasta la normalización clínica y radiológica después de 7 días.
DiscusiónEl neumoencéfalo es una complicación rara pero potencialmente grave de la cirugía de columna, relacionada en la mayoría de los casos con desgarro dural accidental durante la cirugía. La mayoría de las colecciones son pequeñas, se comportan de forma benigna, y responden al tratamiento conservador. En un gran número de pacientes, puede comportarse como cualquier lesión ocupante de espacio, por lo que se necesita un alto grado de sospecha clínica para hacer el diagnóstico y tratamiento oportuno, y prevenir la morbimortalidad no deseadas.
Pneumocephalus is an uncommon but serious complication of spinal surgery and its management and pathophysiology is not widely recognized. The incidence of symptomatic tension pneumocephalus secondary to posterior spinal arthrodesis is unknown.
Case reportThe case is reported of a rare case of a 41 year old woman with diagnosis of L3-L4, L4-L5 disc disease and left disc herniation L4-L5. A posterior spinal arthrodesis L3-L5, L3-L4 and L4-L5 discectomies and release of the left L5 root, was performed without apparent complications. Twenty-four hours after surgery the patient developed generalized headache, neck stiffness, and dysarthria. MRI and CT scans revealed a huge pneumocephalus in the subarachnoid space, predominantly in the left frontal lobe without midline shift, which originated in the lumbar spinal canal. The patient was treated conservatively, with progressive neurological improvement after 72hours, and clinical and radiological normalization after 7 days.
DiscussionPneumocephalus is a rare but potentially serious complication of spine surgery related in most cases with inadvertent dural tear during the operation. Most collections are small, behave benign, and respond to conservative therapy. In the present case, an inadvertent dural tear, produced a pneumocephalus. A high degree of suspicion is needed to make the diagnosis, prompt treatment, as well as remedying the source of air to prevent unwanted morbidity and mortality.
El neumoencéfalo, también conocido como aerocele intracerebral o neumatocele se define como la presencia de gas dentro de cualquiera de los compartimentos intracraneales (intraventricular, intraparenquimatoso, subaracnoideo, subdural y epidural)1. El primer caso de neumoencéfalo fue descrito por Lecat en 1866, pero el término neumoencéfalo fue utilizado por primera vez por Wolff en 1914, para describir esta infrecuente condición2,3. El neumoencéfalo se asocia generalmente a lesiones de la bóveda craneal tras traumatismos, a traumatismo facial y como consecuencia de procedimientos de neurocirugía u otorrinolaringología para el tratamiento de tumores de la base del cráneo. Es poco común después de una cirugía de columna, y en contadas ocasiones puede ocurrir de forma espontánea4. Gran diversidad de factores pueden contribuir al desarrollo de un neumoencéfalo, entre ellos, la posición de la cabeza en la cirugía, la duración de la cirugía, el uso de óxido nitroso durante la anestesia, la hidrocefalia, la osmoterapia intraoperatoria, la hiperventilación, la anestesia espinal, el barotrauma, la fuga continua de líquido cefalorraquídeo (LCR) a través del drenaje lumbar, la anestesia epidural, las infecciones y las neoplasias. La presentación clínica puede ser muy variada, dependiendo del tamaño y tensión del mismo, e incluye cefalea, náuseas, vómitos, convulsiones, mareos y depresión del estado neurológico que puede causar la muerte4. En la práctica clínica es fundamental saber diferenciar un «sencillo neumoencéfalo» de uno a tensión. Este último se refiere a una colección de aire a una presión más baja que la presión atmosférica exterior, permitiendo mediante un mecanismo de válvula, la entrada de aire impidiendo que este escape, creando así una presión diferencial y una cascada de efectos adversos en el paciente1.
La incidencia de neumoencéfalo secundario a una artrodesis vertebral posterior es desconocida. Existen pocos informes publicados de neumoencéfalo a tensión después de una cirugía de columna vertebral1–3.
Caso clínicoPaciente mujer de 41 años de edad, sin antecedentes patológicos relevantes, operada en otro centro en 2007 de una hernia discal L4-L5 que afectaba a la raíz L5 izquierda (discectomía lumbar L4-L5), que acudió a nuestro hospital en octubre de 2009 con una historia de radiculopatía L3-L4 izquierda desde noviembre de 2008. Se le realizó una resonancia magnética que mostró una protrusión posterolateral izquierda de los discos L3-L4 y L4-L5, que reducía el espacio foraminal de las raíces L3 y L4 izquierdas.
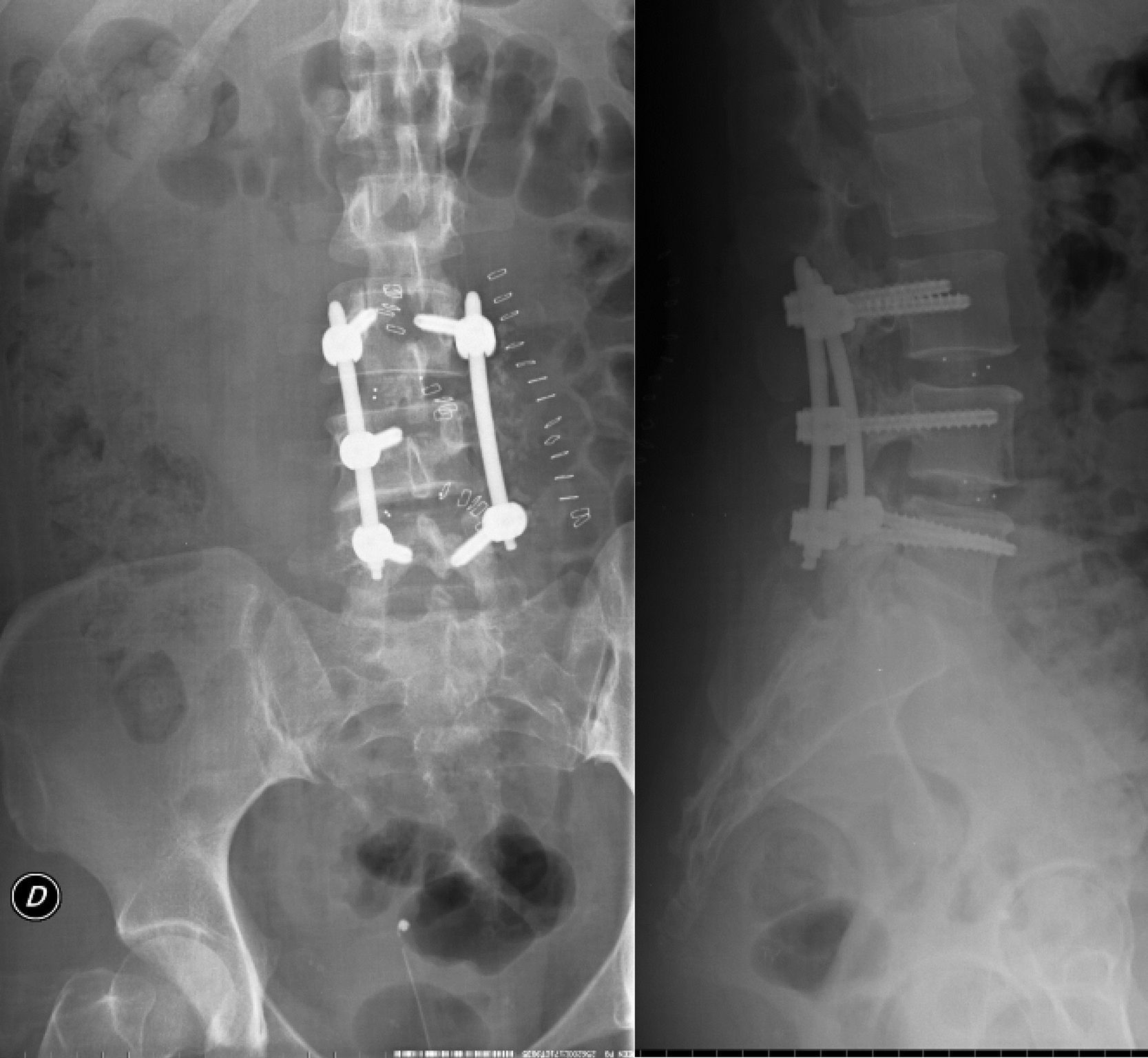
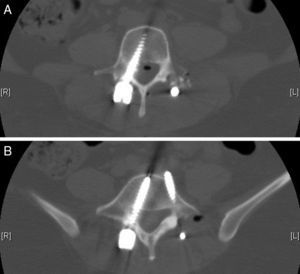
Tras este diagnóstico se le realizó después de la valoración preanestésica rutinaria un procedimiento de fusión intersomática posterolateral a nivel L3-L5, con enfoque mini-open (percutáneo) en el lado izquierdo y procedimiento abierto en el derecho, utilizando para ello 2 tornillos pediculares de 6×40mm en L3, un tornillo pedicular derecho de 6×40mm en L4 y 2 tornillos pediculares de 6×40mm en L5 (fig. 1). No hubo ninguna complicación aparente durante la cirugía. Se utilizó un sistema de drenaje con succión de vacío en la zona del abordaje abierto del área quirúrgica, y se observó gasto de líquido de aspecto sanguinolento en leve-moderada cantidad desde el inicio del postoperatorio, compatible con la evolución normal de este tipo de cirugías. La paciente se recuperó sin complicaciones en el período postoperatorio inmediato, pero presentó hipoestesia y paresia en la metámera L5 derecha. Transcurridas 24h, la paciente desarrolló un cuadro de cefalea frontal y retro-orbital constante, de fuerte intensidad, que empeoraba con la posición vertical, acompañada de fotofobia, rigidez de nuca y disartria, sin otros signos o síntomas neurológicos asociados.
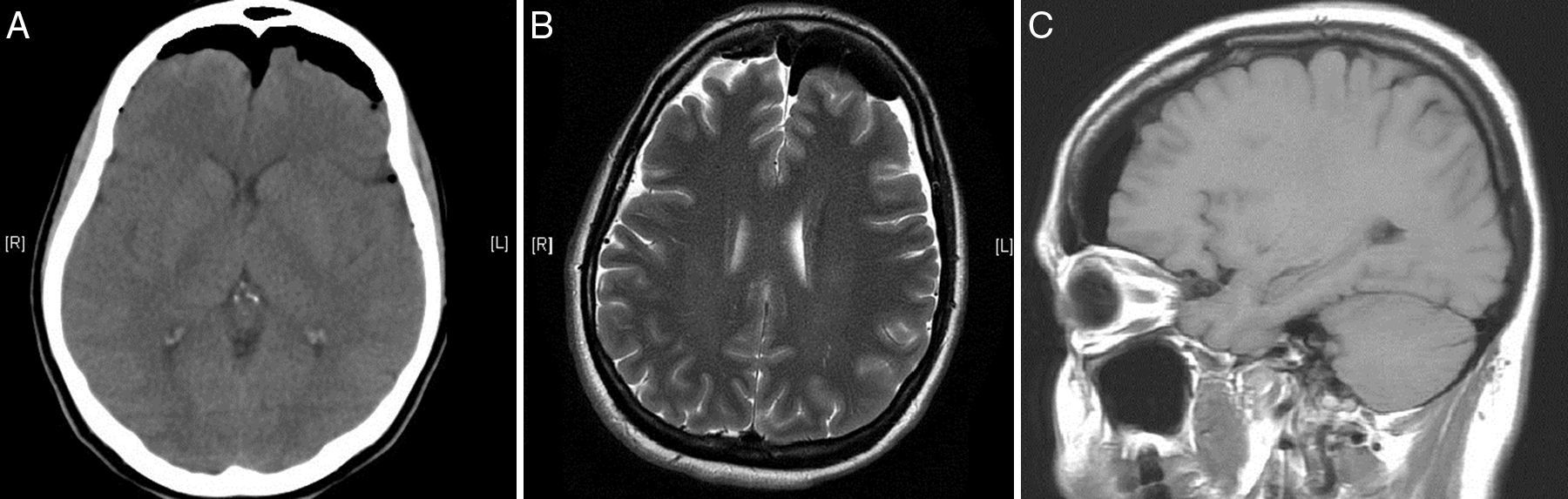
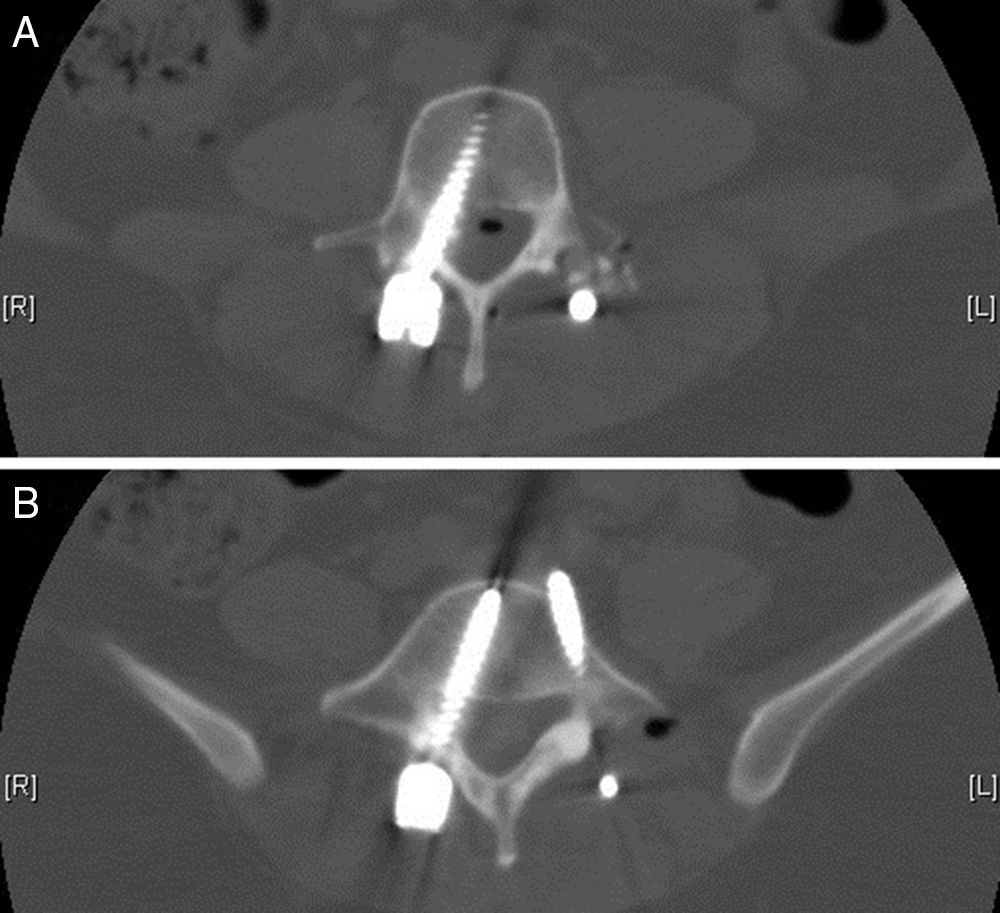
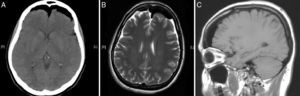
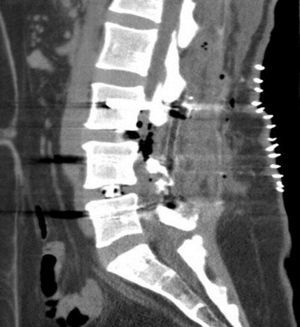
Se le realizaron de forma urgente tomografía axial computarizada (TAC) y resonancia magnética nuclear (RMN) de columna vertebral y cráneo (figs. 2 y 3), mostrando imágenes aéreas en el espacio subaracnoideo bifrontal (de predominio izquierdo) adyacente a la arteria cerebral media izquierda. Sistema de cisternas y ventricular de tamaño y morfología normal sin desplazamiento de la línea media. No se detectaron signos de isquemia o hemorragia parenquimatosa. Círculo de Willis con vasos permeables de tamaño y morfología dentro del rango normal. Burbujas de aire en el espacio epidural del canal espinal lumbar, cambios postoperatorios en relación con fusión L3-L5, medialización de los tornillos derechos de L4 y L5 (fig. 4), sin evidencia de hematomas o colecciones significativas en el área quirúrgica.
Conclusiones del TAC y RMN de cráneo y columna vertebral: neumoencéfalo subaracnoideo bifrontal a predominio izquierdo, proveniente del canal espinal lumbar; medialización de los tornillos derechos L4 y L5. No se observaron defectos anatómicos que pudieran haber causado el neumoencéfalo.
TratamientoReposo en cama, analgésicos, antieméticos e hiperhidratación fue el tratamiento empleado, además de la interrupción del drenaje de succión. Se realizó valoración neurológica continua y nuevo TAC de cráneo, que no mostraron cambios en las primeras 48h. A partir de las 48h, la paciente inicia una mejoría clínica y radiológica progresiva hasta la desaparición completa de los síntomas neurológicos asociados al neumoencéfalo una semana después, con normalización de las imágenes a los 9 días.
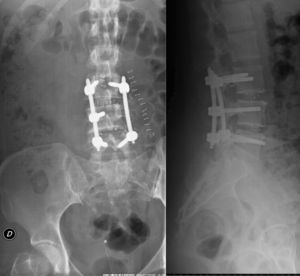
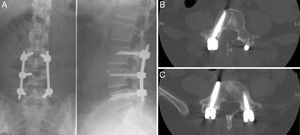
Dos semanas después de la recuperación de la paciente, una nueva cirugía fue realizada, esta vez, bajo control electrofisiológico. Mediante un abordaje lumbar posterior derecho de Wiltse se procedió a la retirada de los tornillos pediculares L4 y L5 derechos, y nueva colocación de los mismos (fig. 5) bajo monitorización electrofisiológica (2 tornillos nuevos de 6×40mm), hemilaminectomía derecha L4-L5 y búsqueda de señales de daño dural. Se encontró una lesión de la duramadre a nivel del hombro de la raíz L5 derecha de aproximadamente 0,5mm de longitud, por donde se produjo la entrada del aire que condujo al neumoencéfalo, y una lesión intradural severa de la raíz L5 derecha, sin respuesta electrofisiológica, por lo que se procedió a su liberación hasta nivel extraforaminal y al sellado del defecto dural con un adhesivo de fibrina Tissucol® (Baxter, Illinois, UEE. UU.). El período postoperatorio transcurrió sin incidentes. La paciente presentó una recuperación progresiva y completa de déficit sensorial y una recuperación parcial de la paresia L5 después de 6 meses.
DiscusiónUn gran número de etiologías pueden conducir a la formación de un neumoencéfalo, las más importantes están clasificadas y resumidas en la tabla 1.
Etiología del neumoencéfalo
| 1. Defectos en la bóveda craneal |
| PosquirúrgicosCraneotomía, inserción de derivaciones ventriculares, drenaje de hematomas subdurales crónicos, cirugía en senos paranasales endoscópica o transesfenoidal |
| PostraumáticosFractura abierta con laceración dural, fractura de senos paranasales o de la base del cráneo |
| Defectos congénitos de la bóveda craneal o del Tegmen tympani |
| Tumores |
| 2. Infecciones por microorganismos productores de gas |
| 3. Barotrauma |
| 4. Complicación de otros procedimientos invasivos |
| Anestesia espinal, punción lumbar, ventriculostomía |
| 5. Complicación de cirugía de columna |
Las craneotomías representan la causa más frecuente de esta enfermedad, cierta cantidad de neumoencéfalo es un resultado inevitable de esta intervención5,6. Reasoner et al.5 informaron que el 66% de los estudios de TAC poscraneotomía mostraban entre un 5-10% del volumen intracraneal ocupado por aire en al menos un corte axial de TAC. Aunque típicamente asintomático, los neumoencéfalos de mayor volumen han sido implicados en síntomas como letargia postoperatoria, cefalea, confusión, hemiparesia y parálisis del VI par craneal.
Con menor frecuencia el neumoencéfalo puede presentarse como complicación de una cirugía o de fracturas de senos paranasales, cirugía o fracturas de la base del cráneo, inserción de una derivación ventrículo-peritoneal, fracturas de cráneo con laceraciones durales, después del drenaje de hematomas subdurales, así como consecuencia de diferentes tipos de tumores de esta región anatómica1,3.
Distintos procedimientos diagnósticos, habitualmente inocuos, como la punción lumbar, ventriculostomía y la anestesia espinal pueden provocar el paso de aire por vía intratecal y conducir a un importante neumoencéfalo7. El barotrauma secundario a rápidos cambios de la presión del aire puede convertir casos benignos subclínicos de neumoencéfalo en casos sintomáticos de neumoencéfalo a tensión que requieren tratamiento y evacuación urgente8.
La incidencia reportada de fístulas de LCR postoperatorias, como complicación de una cirugía de columna, puede llegar a alcanzar el 5%. Sin embargo, los casos complicados con neumoencéfalo son raros y su frecuencia desconocida1–3.
El neumoencéfalo es una complicación poco frecuente, pero grave de la cirugía de la columna vertebral, y su manejo y fisiopatología no son bien conocidos1–3.
En el presente caso, la fisiopatología del neumoencéfalo solo puede explicarse por el uso de un sistema de drenaje con vacío después de una artrodesis lumbar posterior que permitió la entrada de aire en el espacio subaracnoideo a través de un defecto dural iatrogénico que pasó inadvertido durante la cirugía. Se han descrito casos en los que la formación de un mecanismo tipo válvula, a partir de un sistema de drenaje, permite la entrada, pero no la salida del aire del espacio subaracnoideo craneal/espinal, en el postoperatorio de pacientes que se encuentran en posición decúbito de más de 30°1.
Desde un punto de vista técnico, consideramos que un cierre dural hermético, con diferentes métodos quirúrgicos como el uso de adhesivos tisulares de fibrina, albúmina, colágeno y los pegamentos de glutaraldehído, minimizan el riesgo de esta complicación9,10.
En la práctica clínica habitual, el neumoencéfalo de origen espinal suele estar asociado con fracturas causadas por un trauma espinal, lesiones penetrantes, tumores, infecciones o causas iatrogénicas, incluyendo como ya se han comentado, algunos métodos diagnósticos y terapéuticos7.
En la mayoría de los pacientes con neumoencéfalo, un tratamiento conservador que consiste en reposo en cama, hiperhidratación, analgésicos, sedantes y antieméticos, suele resultar adecuado, y los síntomas se resuelven de forma progresiva entre una a 3 semanas1–3.
ConclusionesEl neumoencéfalo es una complicación rara pero potencialmente grave de la cirugía de columna, relacionada en la mayoría de los casos, a desgarro dural accidental durante la cirugía. La mayoría de estas colecciones de aire son pequeñas, se comportan de forma benigna, y responden a la terapia conservadora, sin embargo, en algunos casos puede comportarse como cualquier lesión ocupante de espacio. Se necesita un alto grado de sospecha clínica para hacer el diagnóstico y tratamiento oportunos, evitar la progresión de la colección, y así prevenir la morbimortalidad no deseadas.
El complejo campo de la cirugía de columna ha sido un área particularmente difícil para el desarrollo de un consenso que describa de manera constructiva estos sucesos no deseados/no previstos, que surgen durante o después de la intervención quirúrgica. Consideramos de importancia capital realizar mayores esfuerzos por comprender la fisiopatología de las complicaciones de la cirugía de columna, para de esta forma poder minimizar al máximo su incidencia y divulgar su conocimiento.
Nivel de evidenciaNivel de evidencia V.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.