La polimedicación se ha constituido en un problema de salud pública de primer orden en países desarrollados. Como respuesta para su abordaje destaca la deprescripción, cuyo éxito dependerá en gran medida de las actitudes y creencias de los pacientes hacia el número de fármacos que están tomando y su predisposición a iniciar dicho proceso. Para explorar dichos factores, unos investigadores han desarrollado el cuestionario revised Patients’ Attitudes Towards Deprescribing (rPATD), originalmente en lengua inglesa. El objetivo del presente estudio es la validación al castellano del cuestionario rPATD en su modalidad para pacientes y cuidadores.
Material y métodosSe realizará una primera fase de validación cualitativa y una segunda de análisis de sus características psicométricas, mediante un estudio observacional descriptivo de validación de un instrumento de medida. Se seleccionarán mediante muestreo consecutivo 120 sujetos (pacientes polimedicados y cuidadores) de tres centros de salud, se les suministrará el cuestionario y se recogerán datos clínicos y sociodemográficos. Se evaluará la factibilidad, la fiabilidad (mediante consistencia interna y fiabilidad intraobservador) y la validez (aparente, de constructo y de criterio) del cuestionario.
Resultados esperadosSe espera obtener un cuestionario que sirva de herramienta al clínico a la hora de identificar pacientes con una predisposición favorable a la deprescripción y que permita aportar la perspectiva del paciente a este proceso.
ConclusionesEl empleo del cuestionario rPATD, solo o integrado en otras intervenciones más complejas, puede suponer una mejora en la calidad de la asistencia al paciente polimedicado.
Polypharmacy has become a priority public health problem in developed countries. In response to its approach, deprescription stands out. Its success will depend largely on the attitudes and beliefs of patients towards the number of drugs they are taking and their willingness to initiate a process of deprescription. To explore these factors, researchers have developed the revised Patients’ Attitudes Towards Deprescribing (rPATD) questionnaire, originally in English. The objective of this study is the validation into Spanish of rPATD questionnaire, both older adults and caregivers versions.
Material and methodsA first qualitative validation phase and a second phase of analysis of its psychometric characteristics will be carried out through an observational descriptive study of validation of a measurement instrument. One hundred and twenty subjects (polymedicated older adults and caregivers) from three health centers will be selected by consecutive sampling. The questionnaire will be provided and clinical and sociodemographic data will be collected. Feasibility, reliability (through internal consistency and intraobserver reliability) and validity (apparent, construct and criterion) of the questionnaire will be evaluated.
Expected resultsIt is expected to obtain a questionnaire that will serve as a tool for the clinician to identify patients with a favorable predisposition to deprescription and that will allow to contribute the patient's perspective to this process.
ConclusionThe use of the rPATD questionnaire, alone or integrated into other more complex interventions, may lead to an improvement in the quality of care for the polymedicated patients.
La polimedicación es la toma simultánea de múltiples fármacos en un mismo paciente de forma continuada1. En los últimos años se está produciendo un incremento notable en la proporción de pacientes polimedicados2. En España, se estima una prevalencia de polimedicación en pacientes mayores de 65 años entre el 42 y 61%, con un consumo promedio de ocho medicamentos por paciente3,4. Hasta un 20% de esas prescripciones podrían ser inadecuadas5.
Los motivos que explican estos hechos son complejos y se atribuyen, entre otros factores, al aumento en la expectativa de vida, la intensificación en la farmacoterapia, la expansión del mercado de fármacos preventivos, unido al aumento de prevalencia de pacientes con multimorbilidad1. Esto hace que la población principalmente afectada, aunque no de forma exclusiva, sea la población anciana multimórbida. Además, en este subgrupo los cambios fisiológicos que se producen dan como resultado alteraciones en la farmacocinética y farmacodinamia, aumentando la frecuencia de interacciones medicamentosas y efectos adversos. Por otro lado, el consecuente aumento de complejidad terapéutica conlleva una disminución en la adherencia y un mayor número de errores en la toma de medicación6. El estudio sobre la seguridad de los pacientes en atención primaria de salud (estudio APEAS) estimó que el 48,2% de los efectos adversos ligados a la asistencia sanitaria están causados por la medicación y que el 59,1% de estos fueron evitables7.
La polimedicación se ha relacionado con mayor riesgo de sufrir caídas en ancianos, mayor morbilidad crónica, peor funcionalidad física, deterioro en la calidad de vida y en la autopercepción de salud y se ha demostrado como un factor de riesgo de mortalidad independiente en ancianos a corto y medio plazo8. Además, este fenómeno tiene una considerable repercusión en el consumo de recursos sanitarios, tanto directamente –la receta farmacéutica se sitúa en el 16,9% del gasto sanitario en 20179–, como por el incremento de otros costes sanitarios consecuencia de la propia polimedicación –aumento en el riesgo de hospitalización, en el tiempo de ingreso y en el número de reingresos10–.
Se han propuesto diferentes estrategias para realizar el abordaje del paciente polimedicado11. En la búsqueda de un modelo de intervención que tenga en consideración su contexto sociofamiliar, la situación funcional y clínica del paciente, y que se adapte a su realidad y a sus expectativas de vida, surge el concepto de deprescripción, definido como un proceso de retirada de una medicación inadecuada, supervisado por un profesional sanitario con el objetivo de manejar la polifarmacia y mejorar resultados12.
El éxito de la deprescripción se enfrenta a barreras que dependen del propio sistema sanitario y social, del médico, del paciente y de la relación entre ambos13. Dos revisiones de la literatura ponen de manifiesto la importancia de la implicación del paciente en la toma de decisiones en la deprescripción14,15. Los pacientes generalmente sobrestiman el efecto de los fármacos y subestiman sus daños, por lo que al implicar a los pacientes en esta toma de decisiones aumenta su información sobre beneficios y daños y, como resultado, tienden a escoger opciones más conservadoras, facilitando el proceso16,17.
Muchos de los pacientes ancianos y sus cuidadores no se han planteado la posibilidad de la deprescripción, y la mayoría incluso desconocen este término18, por lo que evidencias recientes aconsejan a los clínicos informar a los pacientes sobre la opción de deprescribir y que estos expresen sus preferencias al respecto con el objetivo de poder discutir las diversas opciones con sus beneficios y sus riesgos19,20.
Sin embargo, en la práctica clínica la toma de decisiones compartida en este contexto no es fácil de realizar. Los médicos pueden ser reacios a iniciar conversaciones sobre deprescripción por sospechar una falsa percepción de dependencia de los fármacos por parte de los pacientes, o por creer que el paciente podría interpretar el intento de deprescripción como un abandono de la atención sanitaria21. La actitud de los ancianos puede ser contradictoria, ya que pueden presentar una predisposición tanto a tomar más fármacos como a tomar menos22. Entre los factores dependientes de los pacientes destacamos el grado de confianza que tienen con respecto al consejo médico, los sesgos cognitivos que los llevan a escuchar solo la información positiva y a la preferencia por el statu quo, las dificultades en el procesamiento de la información, o la falta de herramientas que exploren su percepción frente a la deprescripción23,24.
Con el objetivo de explorar las creencias de los pacientes en relación con el número de fármacos que están tomando o estarían dispuestos a tomar y bajo qué circunstancias estarían dispuestos a iniciar un proceso de deprescripción, así como identificar si existen factores que influyen sobre estas creencias para discriminar entre individuos susceptibles o no a la deprescripción, investigadores de la University of Sydney desarrollaron en un primer momento el cuestionario Patients’ Attitudes Towards Deprescribing (PATD)25 –Actitudes de los Pacientes Hacia la Deprescripción–, y posteriormente su versión revisada (rPATD)26.
El cuestionario rPATD ha sido generado a partir del cuestionario PATD, de una revisión de la literatura, de opiniones de expertos y de grupos focales formados por pacientes y cuidadores. Cuenta, a diferencia del original, con dos modalidades, una destinada a pacientes y otra a cuidadores, con 22 y 19 ítems, respectivamente, y una escala de Likert con cinco niveles de respuesta para evaluar el grado de acuerdo con cada ítem. Esta versión revisada amplía la mirada a todo el espectro del constructo teórico e incluye una escala numérica para cada uno de los cuatro factores que el cuestionario analiza: carga que supone la medicación para el paciente, idoneidad percibida de la misma, la preocupación sobre el posible cese de la medicación y la implicación en la toma de decisiones. El cuestionario, además, incluye dos preguntas generales que no se clasifican en ninguno de los cuatro factores previos (ítems 1 y 7 de la modalidad para pacientes e ítems 1 y 6 de la modalidad para cuidadores). La versión original ha sido desarrollada en inglés y, posteriormente, ha sido validado en diferentes idiomas27,28. Hasta el momento no ha sido objeto de validación al castellano.
ObjetivosEl objetivo general del estudio es llevar a cabo la validación al castellano del cuestionario rPATD.
Los objetivos secundarios son:
- -
Realizar una validación cualitativa, mediante un proceso de traducción-retrotraducción y adaptación transcultural, para obtener la primera versión en castellano.
- -
Evaluar la factibilidad del cuestionario rPATD adaptado al castellano.
- -
Analizar la fiabilidad (consistencia interna y fiabilidad intraobservador) del cuestionario rPATD adaptado al castellano.
- -
Analizar la validez (validez aparente, de constructo y de criterio) del cuestionario rPATD adaptado al castellano.
- -
Conocer el perfil sociodemográfico de los pacientes polimedicados del medio del estudio.
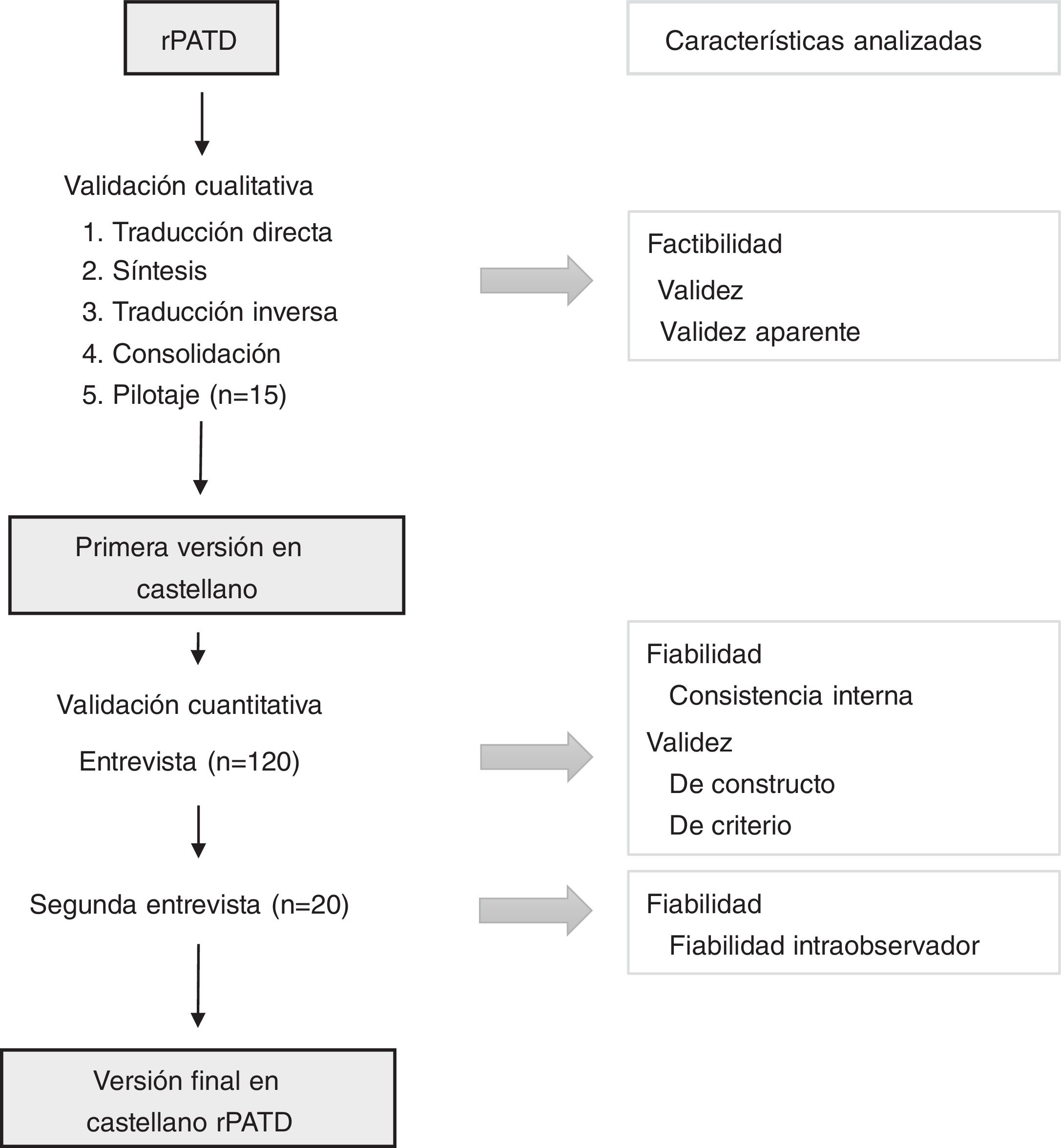
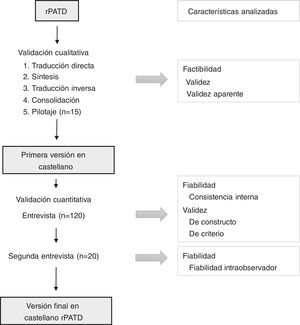
En el presente proyecto de investigación se plantea la validación al castellano del cuestionario rPATD a través de dos etapas: una primera de validación cualitativa y una segunda de análisis de sus características psicométricas29 (fig. 1).
La validación cualitativa del cuestionario comprende la traducción del mismo al castellano, la evaluación de su factibilidad, esto es, su sencillez y facilidad a la hora de emplearlo en la práctica clínica diaria, y la evaluación de su validez aparente, es decir, el grado en que los ítems parecen medir lo que se proponen. Se desarrollará mediante un método estructurado en cinco etapas que tendrá en cuenta los principios de buenas prácticas para el proceso de traducción y adaptación cultural, elaborados por el grupo de trabajo de la International Society for Pharmacoeconomics and Outcomes Research (ISPOR)30.
En primer lugar, tras contactar con la autora del cuestionario original y obtener la autorización para su validación al castellano, se realizará la traducción directa del mismo por parte de dos traductores profesionales. En la segunda etapa, el equipo investigador analizará las discrepancias entre ambas traducciones para obtener una versión de síntesis. En la tercera, se llevará a cabo una traducción inversa de la versión de síntesis en castellano al inglés, por parte de dos traductores profesionales diferentes, y se señalarán los ítems que no tengan una equivalencia completa con la versión original. Se propondrá, en caso de que los hubiera, una redacción alternativa de consenso para someterla de nuevo a un proceso de traducción inversa.
En la cuarta etapa, de consolidación, la versión de síntesis se someterá a la valoración por parte de un grupo multidisciplinar de expertos: un lingüista, un médico especialista en medicina familiar y comunitaria, uno en medicina interna, uno en geriatría y gerontología y uno en farmacología clínica, un experto en salud pública, un farmacéutico de atención primaria y uno de atención hospitalaria y un enfermero. Cada uno de los mismos deberá valorar, en una escala del 1 al 10, el grado de comprensibilidad de cada ítem y la equivalencia del ítem de la versión de síntesis con la de la versión original para comprobar la validez aparente. Se calculará la media aritmética de las puntuaciones. Para aquellos ítems cuya media no supere los 7,5 puntos, el equipo investigador planteará una versión alternativa a evaluar por el grupo de expertos.
Por último, se llevará a cabo un pilotaje sobre un grupo de 15 sujetos que cumplan los criterios de selección del estudio, con el fin de evaluar el tiempo de ejecución del cuestionario, las reacciones al cumplimentar el mismo, detectar posibles errores, valorar la compresión de los ítems, evaluar el grado de calidad de la traducción y valorar propuestas alternativas de redacción. Una vez en este punto, se obtendrá la primera versión en castellano del cuestionario.
Validación cuantitativaLa validación cuantitativa comprende el análisis de la fiabilidad y de la validez del cuestionario.
La fiabilidad evalúa el grado de precisión del cuestionario, valorando si los ítems que miden un mismo atributo presentan homogeneidad entre ellos, así como el grado de cohesión de los mismos (consistencia interna) y la variación de los resultados al aplicar el mismo cuestionario a los mismos sujetos en ocasiones diferentes en el tiempo (fiabilidad intraobservador).
La validez analiza la capacidad del cuestionario de medir aquello para lo que se ha diseñado. La validez aparente ya ha sido evaluada en la etapa de validación cualitativa. En este momento se medirá el grado en que el cuestionario refleja la teoría del fenómeno que se quiere medir (validez de constructo) y la comparación a través de hipótesis predefinidas con un instrumento de referencia y con validez demostrada en nuestro medio (validez de criterio). En el caso del presente estudio, de forma similar a la validación original del cuestionario, la validez de criterio se analizará a través de la comparación con la subescala preocupación de la versión española del Beliefs about Medicines Questionnaire (BMQ)31, que evalúa las creencias de los pacientes acerca de sus fármacos.
DiseñoEstudio observacional descriptivo de validación de un instrumento de medida para la evaluación de las características psicométricas del cuestionario.
Participantes y criterios de selecciónEl estudio se desarrollará en el ámbito de la atención primaria. Los sujetos procederán de tres centros de salud urbanos de la Zona Básica de Salud Málaga.
Los criterios de inclusión serán: 1) sujetos mayores de edad; 2) estar en tratamiento con cinco o más fármacos (principio activo) de forma crónica (duración igual o superior a seis meses consecutivos), incluyendo medicamentos de venta libre, colirios y cremas; 3) aceptar participar en el estudio mediante la firma del consentimiento informado. Los criterios de exclusión serán: 1) mujeres embarazadas; 2) sujetos que por discapacidad física y/o intelectual no sean capaces de completar el cuestionario y no sea posible contactar con el cuidador principal; 3) sujetos a los que la barrera idiomática no les permita completar el cuestionario.
Tamaño muestralNo existe un consenso para el cálculo de tamaño muestral en estudios de traducción y validación de cuestionarios. De forma genérica, se ha estipulado que el tamaño muestral adecuado para este tipo de estudios debe tener al menos cinco participantes por cada variable (ítem)32. Dado que el cuestionario rPATD cuenta con 19 y 22 ítems en cada una de sus modalidades, el tamaño muestral mínimo debería situarse entre 95 y 110. Para no comprometer la viabilidad del estudio se ha estipulado un tamaño muestra total de 120 sujetos, en consonancia con estudios de validación de cuestionarios similares33,34. De estos, 60 serán pacientes (para la modalidad de pacientes del cuestionario) y 60 cuidadores de pacientes polimedicados (para la modalidad de cuidadores).
Selección de la muestraLa selección de la muestra se realizará a través un muestreo consecutivo sobre los pacientes o cuidadores que acudan a consulta programada de medicina de familia en cada uno de los centros participantes en el estudio, entendiendo como consulta programada aquella concertada previamente entre médico y usuario para el control, manejo o cuidado de cualquier problema de salud. Se seleccionarán la totalidad de los sujetos que cumplan los criterios de selección desde el día establecido como inicio de la recogida de datos hasta completar el tamaño muestral. Se estratificará la muestra por cada uno de estos centros.
De esta forma, la muestra para pacientes se establecerá sobre los sujetos que sean capaces de completar el cuestionario por sí mismos. En caso de que el sujeto no pueda rellenar el cuestionario por discapacidad física y/o intelectual, se solicitará al cuidador principal que complete la modalidad para cuidadores, estableciéndose de este modo la muestra para cuidadores.
Variables del estudio y recogida de datosLas variables recogidas en el estudio se agruparán en variables sociodemográficas, clínicas, relativas al cuestionario rPATD y relativas al cuestionario BMQ (tabla 1). La recogida de datos se realizará por el equipo investigador. Una vez firmado el consentimiento informado, se suministrará el cuestionario en su modalidad para pacientes o cuidadores, según corresponda, para que el sujeto lo complete. Dado que el cuestionario es autocumplimentado, en ambos casos será el sujeto de estudio el que lo complete. Asimismo, se llevará a cabo la entrevista para la recogida del resto de sociodemográficas. Paralelamente, se revisarán las historias clínicas electrónicas y se solicitará al paciente o cuidador que lleve consigo la medicación actual para comprobar la concordancia entre la medicación prescrita, la medicación que toma y otros medicamentos que no figuren en el módulo informático de prescripción (método de la Bolsa Marrón)35. Para analizar la fiabilidad intraobservador, se volverá a realizar una segunda entrevista a las cuatro semanas de la primera para administrar el cuestionario de nuevo a un subgrupo de 20 sujetos extraídos mediante muestreo aleatorio simple de la muestra total.
Variables recogidas en el estudio
| Variables sociodemográficas |
| Centro de salud |
| Edad |
| Sexo |
| Nacionalidad |
| Nivel de estudios |
| Ingresos económicos domésticos mensuales |
| Manejo de la medicación |
| En modalidad cuidadores: |
| Edad del cuidador |
| Sexo del cuidador |
| Relación del paciente con el cuidador |
| Lugar de residencia del paciente |
| Variables clínicas |
| Antecedentes de diabetes mellitus |
| Antecedentes de hipertensión arterial |
| Antecedentes de dislipemia |
| Antecedentes de cardiopatía isquémica y/o insuficiencia cardíaca |
| Antecedentes de accidente cerebrovascular |
| Antecedente de proceso neoplásico |
| Antecedente de enfermedad mental (incluyendo ansiedad y/o depresión) |
| Antecedente de artrosis y/o en enfermedad reumática |
| Antecedente de enfermedad respiratoria |
| Antecedente de enfermedad nefrourológica (incluido insuficiencia renal) |
| Antecedente de enfermedad hepática |
| Antecedente de enfermedad gastrointestinal |
| Antecedente de deterioro cognitivo/demencia |
| Número de fármacos en módulo informático de prescripción |
| Número de principios activos en módulo informático de prescripción |
| Número de principios activos por categorías, según sistema de clasificación ATC |
| Número de fármacos que toma el paciente |
| Variables relativas al cuestionario rPATD |
| Cada uno de los ítems que conforman la modalidad para pacientes y para cuidadores del cuestionario rPATD. |
| Tiempo en finalizar el cuestionario. |
| Variables relativas al cuestionario BMQ |
| Puntuación de la subescala de preocupación del cuestionario BMQ |
Clasificación ATC: clasificación anatómica, terapéutica, química de fármacos; rPATD: revised Patients’ Attitudes Towards Deprescribing; BMQ: Beliefs About Medicines Questionnaire.
- •
Estadística descriptiva: en las variables cuantitativas se emplearán medidas de tendencia central, de dispersión y de posición; en las cualitativas se calcularán las frecuencias absolutas y relativas. Todos los datos se presentarán con intervalos de confianza del 95%.
- •
Análisis de características psicométricas: en cuanto al análisis de la fiabilidad del cuestionario, para la consistencia interna se calculará el coeficiente alfa de Cronbach (se considerará aceptable un valor ≥ 0,7). Para el análisis de la fiabilidad intraobservador, se calculará el coeficiente gamma rank de correlación para cada factor y el coeficiente kappa de Cohen para cada ítem individual (considerándose aceptables valores ≥ 0,6)29.
Para la validez de constructo se realizará un análisis factorial que comprobará que cada uno de los ítems pertenece a cada uno de los cuatro factores establecidos en el cuestionario original. Para el análisis de la validez de criterio, se comprobará la existencia de una correlación estadísticamente significativa entre los ítems contenidos en los factores carga, preocupación sobre el cese e idoneidad del cuestionario a validar y la puntuación obtenida en la subescala preocupación del BMQ a través del coeficiente gamma rank de correlación.
El cálculo estadístico se realizará con el programa IBM Statistical Package for Social Sciences Statistics versión 22.0 para Windows (IBM Corp, Armonk, NY). En todos los análisis se establece el nivel de significación estadística en un valor de p < 0,05.
Consideraciones éticasEl proyecto de investigación del presente estudio ha sido aprobado por el Comité de Ética de la Investigación Provincial de Málaga y ha sido autorizado por el Distrito Sanitario Málaga-Guadalhorce. Se llevará a cabo conforme al código ético de la OMS (Declaración de Helsinki). La utilización de los datos se realizará cumpliendo la legislación vigente (Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y garantía de los derechos digitales). Todos los sujetos deberán aceptar y firmar el consentimiento informado.
Resultados esperadosSe espera obtener un cuestionario que, tanto en su modalidad para pacientes como para cuidadores, tras el proceso de validación, presente una factibilidad, fiabilidad y validez similares a las del cuestionario original.
El hecho de permitir identificar aquellos pacientes que tienen una predisposición favorable a la deprescripción podría ser útil para iniciar la negociación de un proceso de retirada de fármacos. Además, poder obtener una puntuación por cada uno de los cuatro factores puede proporcionar información más detallada sobre los diferentes aspectos de la deprescripción y servir de guía al médico sobre lo que cada paciente puede precisar en este proceso. El rPATD, administrado solo o integrado dentro de otras intervenciones más complejas, puede suponer una mejora en la adecuación, la adherencia y la conciliación de la medicación del paciente polimedicado.
Por otro lado, poder discriminar entre individuos sobre los que la deprescripción sea más o menos aceptada puede ser de ayuda a la hora de diseñar y ejecutar campañas dirigidas tanto a pacientes como a profesionales, y colaborar de esta forma a mejorar la calidad asistencial y de la prestación farmacéutica para pacientes multimórbidos y polimedicados.
El cuestionario rPATD está siendo empleado en la actualidad en su versión original para diversos estudios que evalúan actitudes de los pacientes hacia la polimedicación y la deprescripción en general36, así como de forma dirigida a grupos farmacológicos concretos en países de lengua inglesa37. Además, se ha desarrollado una versión modificada del cuestionario adaptada a pacientes con deterioro cognitivo38. De esta forma, los resultados obtenidos con la versión en castellano del cuestionario permitirán establecer comparaciones entre subgrupos poblacionales, tanto del mismo entorno como de países extranjeros.
DiscusiónLa deprescripción se ha reconocido como una intervención adecuada para reducir la polimedicación y mejorar los resultados en salud. Por este motivo, a pesar de ser un término relativamente reciente en la literatura médica, el interés por la misma ha sido exponencial en los últimos años39, con especial énfasis en especialidades generalistas como son la medicina de familia y la geriatría y gerontología40. A pesar de que la deprescripción como proceso está ampliamente desarrollada, se ha profundizado poco sobre la importancia del contexto del paciente y la relevancia en la toma compartida de decisiones. Ello se acompaña de un argumento ético fundamental: respetar la autonomía del paciente exige una discusión detallada sobre los beneficios y riesgos de la toma medicamentos41.
El cuestionario rPATD constituye un paso más en lo que algunos autores han denominado el arcoíris de la deprescripción: un marco conceptual en forma de arcos concéntricos, con cinco determinantes que se deben tener en cuenta en el proceso de deprescripción: el plano clínico, psicológico, social, económico y físico, situándose en el centro del arco el propio paciente42.
En cuanto al diseño del estudio, se ha establecido la toma de forma crónica de cinco o más fármacos como definición de paciente polimedicado, y por tanto, como criterio de inclusion; en contraposición a pacientes que toman uno o más fármacos empleados en la validación del cuestionario original. Este cambio se justifica por ser la definición más aceptada en la literatura médica, con un mayor valor predictivo para efectos adversos relacionados con los medicamentos43, y con base en que las poblaciones de estudio no son idénticas, existiendo una mayor prevalencia de polimedicación en España que en el medio en el que se validó el artículo original3,44.
Se primó que la administración del cuestionario fuera presencial y en sujetos en el ámbito de la comunidad y que entran en contacto con el sistema sanitario frente a la administración online y en pacientes que vivían en residencias del estudio de validación original.
Además, es importante tener en cuenta una serie de sesgos asociados al empleo de cuestionarios durante la ejecución del proyecto. El más común es el sesgo por diseño inapropiado de las preguntas, motivo por el que cobra especial relevancia el pilotaje previo del cuestionario. El sesgo de la respuesta invariable, debido a la tendencia del individuo a responder siempre de la misma manera, se intentará minimizar mediante el diseño adecuado de las preguntas, evitando emplear la misma estructura y orden de palabras en las sucesivas cuestiones.
Otra serie de sesgos condicionan las respuestas de cada ítem: el sesgo de aversión por puntos extremos o de tendencia central, que se produce cuando los entrevistados evitan las categorías extremas y tienden a dar respuestas intermedias por la dificultad o temor a realizar juicios absolutos; el sesgo de aquiescencia, que indica una tendencia a responder afirmativamente a los ítems de un cuestionario, independientemente del contenido de la pregunta; o el sesgo espacial de respuesta, que hace que el individuo tenga preferencia por un polo de respuesta (a favor o en contra), independientemente del contenido. Las instrucciones previas al cuestionario, de forma similar al cuestionario original, incidirán en que no existen opciones correctas ni incorrectas y que las respuestas deben reflejar únicamente la opinión personal.
ConclusionesLa deprescripción, al igual que cualquier intervención, se ve sometida a factores que la dificultan (barreras) y favorecen (facilitadores). Una barrera fundamental es aquella asociada con las creencias y actitudes de los pacientes hacia sus fármacos y hacia la posibilidad de dejar de tomarlos. El cuestionario rPATD explora dichos factores y, validado al castellano, puede convertirse en una herramienta que ayude a que la deprescripción sea un proceso más adaptado a las necesidades del paciente, a sus circunstancias y a su contexto familiar, comunitario y social.
FinanciaciónEl presente trabajo ha sido financiado por la Beca Isabel Fernández de ayuda a la realización de tesis doctorales de la Sociedad Española de Medicina Familiar y Comunitaria (convocatoria 2017) y la Beca Isabel Fernández de ayuda a tesis doctorales de la Sociedad Andaluza de Medicina Familiar y Comunitaria (convocatoria 2017).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A Emily Reeve por su colaboración a lo largo del diseño del proyecto.