The aim of our study was to evaluate sentinel lymph node biopsy (SLNB) as a diagnostic test for assessing the presence of residual metastatic axillary lymph nodes after neoadjuvant chemotherapy, replacing the need for a lymphadenectomy in negative SLNB patients.
Material and methodsA multicentre, diagnostic validation study was conducted in the province of Tarragona, on women with T1–T3, N1–N2 breast cancer, who presented with a complete axillary response after neoadjuvant chemotherapy. Study procedures consisted of performing a SLNB followed by lymphadenectomy.
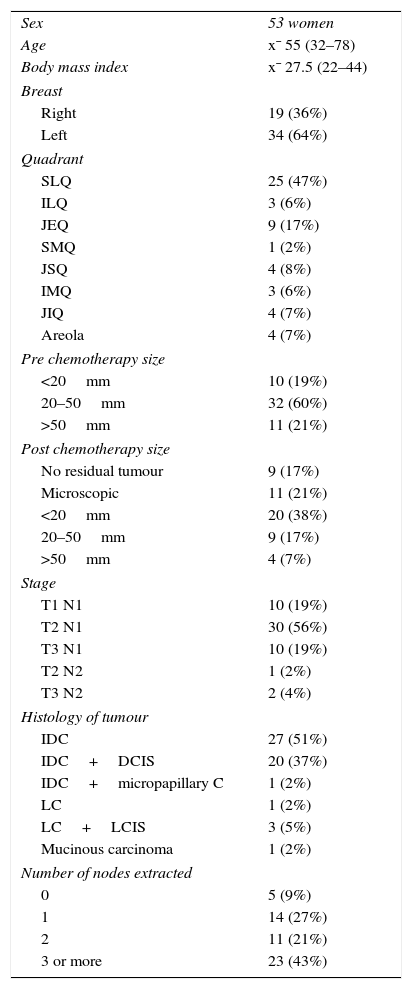
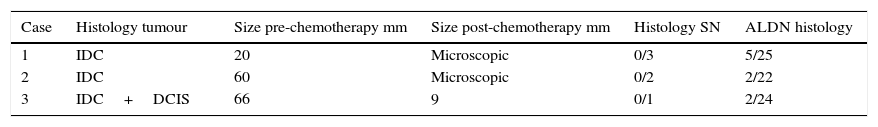
ResultsA total of 53 women were included in the study. Surgical detection rate was 90.5% (no sentinel node found in 5 patients). Histopathological analysis of the lymphadenectomy showed complete disease regression of axillary nodes in 35.4% (17/48) of the patients, and residual axillary node involvement in 64.6% (31/48) of them. In lymphadenectomy positive patients, 28 had a positive SLNB (true positive), while 3 had a negative SLNB (false negative). Of the 28 true positive SLNB, the sentinel node was the only positive node in 10 cases. All lymphadenectomy negative cases were SLNB negative. These data yield a sensitivity of 93.5%, a false negative rate of 9.7%, and a global test efficiency of 93.7%.
ConclusionsSLNB after chemotherapy in patients with a complete axillary response provides valid and reliable information regarding axillary status after neoadjuvant treatment, and might prevent lymphadenectomy in cases with negative SLNB.
El objetivo de nuestro estudio fue evaluar los resultados de los ganglios obtenidos mediante biopsia selectiva del ganglio centinela (BSGC) en mujeres T1-T3/N1-N2 que después de la neoadyuvancia presentaron una axila N0.
Material y métodosSe realizó un estudio multicéntrico de validación diagnóstica en la provincia de Tarragona. Incluimos a mujeres afectadas por cáncer de mama en estadio T1-T3, N1-N2, que presentaron una respuesta axilar completa después de la quimioterapia neoadyuvante. El procedimiento consistió en la realización de la BSGC seguida de la linfadenectomía. El análisis estadístico consistió en la evaluación de la validez de la BSGC mediante la linfadenectomía como gold standard.
ResultadosSe incluyeron 53 mujeres. La tasa de detección quirúrgica fue del 90,5% (en 5 pacientes no se encontró el ganglio centinela). El análisis histopatológico de la linfadenectomía mostró remisión completa de los ganglios axilares en el 35,4% (17/48) de las pacientes y enfermedad residual en los ganglios axilares en el 64,6% (31/48) de ellas. En 28 pacientes existía afectación residual en el ganglio centinela, en el 20% (10/48) de las cuales esta se localizaba únicamente en el ganglio centinela, estando el resto de la linfadenectomía libre de enfermedad. En 3 pacientes el ganglio centinela era negativo pero existía enfermedad en la linfadenectomía, resultando falsos negativos. Así, obtenemos una sensibilidad del 93,5%, una tasa de falsos negativos del 9,7% y una eficiencia de prueba global del 93,7%.
ConclusionesLa BSGC, después de la quimioterapia en las pacientes que han presentado una respuesta axilar completa, proporciona información válida y fiable sobre el estado axilar después del tratamiento neoadyuvante, y podría evitar la linfadenectomía en casos con ganglio centinela negativo.
Artículo

Revista Española de Medicina Nuclear e Imagen Molecular (English Edition)