Se entiende osificación heterotópica (OH) como la formación ectópica de hueso maduro en los tejidos blandos adyacentes a zonas previamente lesionadas. La OH es una de las causas de rigidez articular del codo postraumática, con una prevalencia que oscila según series entre el 3 y el 45%. En su patogénesis se postula la diferenciación de células mesenquimales pluripotenciales en osteoblastos, siendo estos los causantes de la formación de hueso ectópico; sin embargo, se desconocen las causas que provocan esta reacción. Recientemente, diversos estudios de series de casos retrospectivos mediante análisis uni y multivariante han intentado encontrar factores de riesgo (FR) y parámetros predictores de la formación de OH, así como de su repercusión clínica.
Material y métodosPresentamos un análisis retrospectivo de los casos de OH en codo tratados quirúrgicamente en nuestro centro entre los años 2005 y 2015. Se recogieron variables demográficas, antecedentes personales, evento traumático inicial, clínica, tiempo desde el traumatismo hasta el diagnóstico de la OH, tiempo desde el diagnóstico de OH hasta la cirugía escisional, seguimiento, recurrencia, y grados de movilidad en precirugía escisional y al final del seguimiento. Con ello pretendemos mostrar nuestra experiencia en el tratamiento quirúrgico de esta patología.
ResultadosObtuvimos 4 casos con un tiempo medio de seguimiento de 40 meses. En 2 casos el evento traumático fue la luxación de codo, y en los otros 2, la ruptura del tendón del bíceps en su inserción distal. Tres de ellos debutaron clínicamente con limitación en la movilidad articular, y uno con déficit motor a nivel radial. Todos los casos fueron varones con una edad media de 48 años. El tiempo medio transcurrido desde el evento traumático hasta el diagnóstico de OH fue de 4 meses, realizándose el tratamiento quirúrgico escisional tras el diagnóstico igualmente a los 4 meses aproximadamente como media. Tres de los 4 casos recidivaron, apareciendo nuevas calcificaciones con repercusión clínica y funcional.
ConclusiónNuestros resultados convergen con los de la literatura en cuanto a FR y resultados funcionales; sin embargo, llama la atención el alto índice de recidiva en nuestra serie, con una tasa del 75% frente al 10-24% descrito en la literatura.
Heterotopic ossification (HO) is understood as mature ectopic bone formation adjacent to previously injured soft tissues. HO is one of the causes of elbow post-traumatic stiffness with a prevalence ranging between 3% to 45%. In its pathogenesis differentiation of mesenchymal stem cells into osteoblasts has been postulated, however aetiology remains still unknown. Recently retrospective case series studies using uni and multivariate analysis have been developed in order to find risk factors and predictive parameters of HO formation as well as its clinical impact.
Material and methodsWe present a retrospective analysis of cases of HO in elbow treated surgically in our center from 2005 to 2015. Medical history, traumatic event, sign and symptoms, time from trauma to the diagnosis of HO, time from HO diagnosis to excision surgery, follow up, recurrence, and degrees of mobility pre excisional surgery and at the end of follow up were collected. Our goal is to show our experience in the surgical treatment of this pathology.
Results4 cases were obtained with an average follow-up time of 40 months. In two cases traumatic event was elbow dislocation and the other two distal biceps tendon rupture. Three of these present limitation in joint mobility and the other one radial nerve palsy. All cases were men with a mean age of 48 years. The average time since the traumatic event to the diagnosis of HO was 4 months, performing the excisional surgery in the first 4 months after diagnosis equally. Three cases presented recurrence with clinical and functional impact.
ConclusionOur results are similar with those of the literature related to risk factors and functional outcomes, however we highlight the high recurrence rate in our series, with a rate of 75% compared to 10%-24% reported in the literature.
Se entiende osificación heterotópica (OH) como la formación ectópica de hueso maduro en los tejidos blandos adyacentes a zonas previamente lesionadas1. La OH es una de las causas de rigidez articular del codo postraumática, con una prevalencia que oscila según series entre el 3 y el 45%. Este amplio rango de cifras es debido a la variabilidad en la definición de OH, incluyendo algunos estudios pequeñas cantidades de OH en ligamentos y músculos clínicamente irrelevantes2,3. Estudios que incluyeron la relevancia clínica en la definición de OH, mediante la medición de la disminución del rango de movilidad, determinaron una prevalencia entre el 7-20% de los pacientes tratados quirúrgicamente después de un evento traumático en el codo4,5. Morrey y Harter diferenciaron entre OH, miositis osificante y calcificaciones periarticulares, consistiendo las 2 primeras en la formación de hueso ectópico maduro (en el caso de la miositis de localización muscular), y la última en depósitos de pirofosfato cálcico periarticular de morfología varia sin formar una estructura trabecular. Es importante diferenciar estas entidades para no sobrediagnosticar el fenómeno de la OH6.
En su patogénesis se postula la diferenciación de células mesenquimales pluripotenciales en osteoblastos, siendo estos los causantes de la formación de hueso ectópico; sin embargo, se desconocen las causas que provocan esta reacción. Recientemente, diversos estudios de series de casos retrospectivos mediante análisis uni y multivariante han intentado encontrar factores de riesgo y parámetros predictores de la formación de OH, así como de su repercusión clínica. En la tabla 1 mostramos los resultados de algunos de esos estudios.
Factores de riesgo de OH
| Autores/año | N.o pacientes | Factores de riesgo/parámetros |
|---|---|---|
| Guo et al., 20157 | 457 | Inmovilización codo mayor 3 semanas |
| Salazar et al., 20148 | 46 | Hipertensión arterial Obesidad |
| Wigger et al., 20149 | 96 | Luxación codo Complejidad de fractura Tiempo desde el traumatismo hasta la cirugía Número de cirugías en las primeras 4 semanas |
| Koh et al., 201310 | 77 | Tiempo desde el trauma hasta la escisión de OH |
| Lee et al., 20131 (review) | 384 | Baja movilidad articular previa escisión OH No inicio de RHB precoz pasiva tras escisión OH Retraso mayor a un año desde establecimiento OH a su escisión |
| Abrams et al., 201211 | 55 | Fracturas de húmero distal |
Se muestran los estudios y los factores de riesgo y parámetros que resultaron estar relacionados con la aparición de OH, así como de su pronóstico en cuanto a resultados clínicos.
Factores de riesgo, como el sexo, la edad o la artrosis, que han sido asociados a la formación de OH en cadera tras fracturas o artroplastias12, no pueden ser relacionados con la formación de OH en codo.
Se ha descrito en la literatura que el comienzo de la OH postraumática en el codo empieza a las 2 semanas aproximadamente después del traumatismo. Abrams et al.11 demuestran que en el 86% de los casos de su serie (47 de 55 pacientes) existen signos incipientes de OH en controles radiológicos realizados a las 2 semanas postraumatismo, estando presentes, en ese momento cronológico, dichos signos en el 100% de los casos que requirieron de cirugía escisional posterior (8 pacientes).
Hastings y Graham desarrollaron una clasificación para la OH en el codo13 basada en la presencia radiológica de calcificaciones y fundamentalmente en la limitación en el grado de movilidad de dicha articulación secundaria a la calcificación, asignando a la misma 3 grados, como se muestra en la tabla 2.
Clasificación Hastings y Graham para la OH en codo
| Clasificación Hastings y Graham | ||||||
|---|---|---|---|---|---|---|
| Grado I | Grado II | Grado III | ||||
| No causa limitación funcional | IIA | IIB | IIB | IIIA | IIIB | IIIC |
| Limitación Ext-flex >–30° a <130° | Limitación Prono-sup <50° a <50° | Limitación en ambos planos | Anquilosis ext-flex | Anquilosis prono-sup | Anquilosis ambos planos | |
Se han intentado establecer métodos profilácticos para evitar la aparición de la OH, con resultados limitados, mediante AINES (indometacina 75mg/día/6semanas) y radioterapia preoperatoria, o bien en las primeras 48h tras la cirugía14,15.
Material y métodosPresentamos un análisis retrospectivo de los casos de OH en codo tratados quirúrgicamente en nuestro centro entre los años 2005 y 2015. Se recogieron variables demográficas, antecedentes personales, evento traumático inicial, clínica, tiempo desde el traumatismo hasta el diagnóstico de la OH, tiempo desde el diagnóstico de OH hasta la cirugía escisional, seguimiento, recurrencia, y grados de movilidad en precirugía escisional y al final del seguimiento.
Con ello pretendemos mostrar nuestra experiencia en el tratamiento quirúrgico de esta patología.
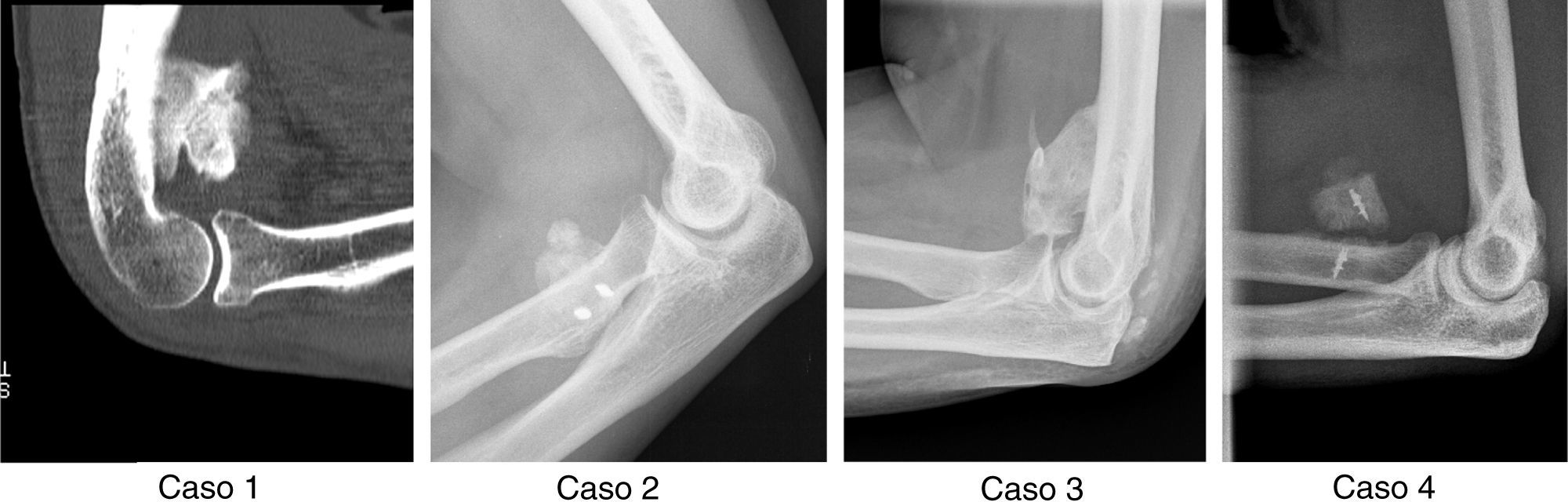
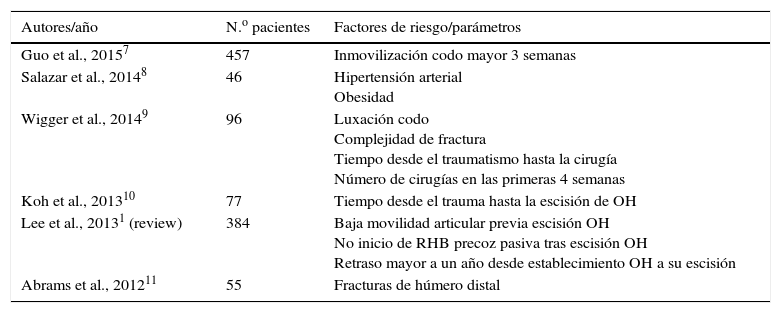
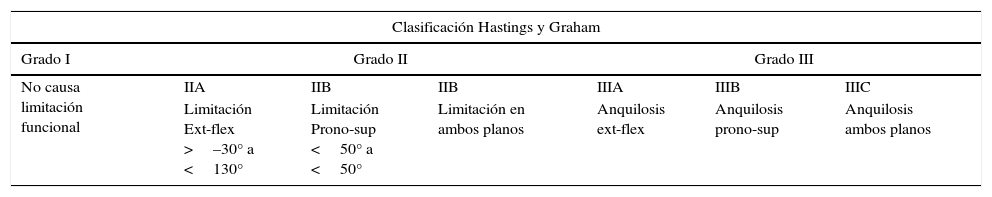
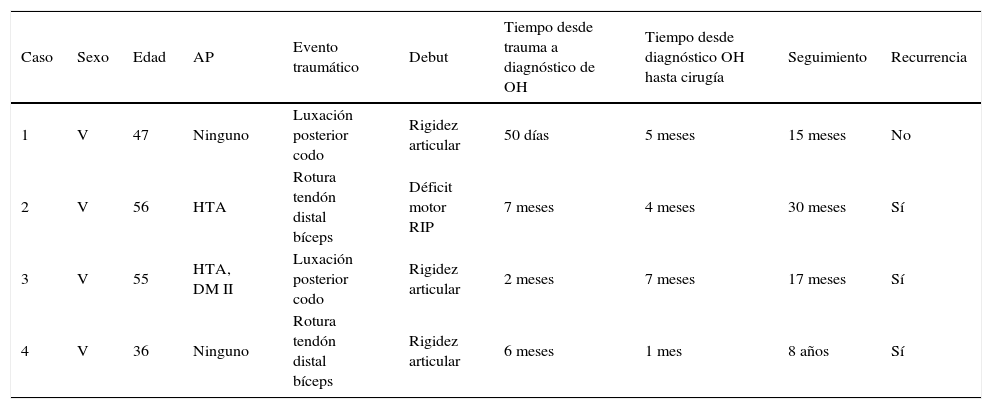
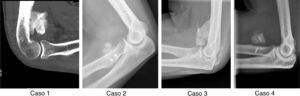
ResultadosObtuvimos 4 casos con un tiempo medio de seguimiento de 40 meses. En 2 casos el evento traumático fue la luxación de codo, y en los otros 2, la rotura del tendón del bíceps en su inserción distal. Tres de ellos debutaron clínicamente con limitación en la movilidad articular, y uno con déficit motor a nivel radial. Todos los casos fueron pacientes varones con una edad media de 48 años. El tiempo medio transcurrido desde el evento traumático hasta el diagnóstico de OH fue de 4 meses, realizándose el tratamiento quirúrgico escisional tras el diagnóstico igualmente a los 4 meses aproximadamente como media. Tres de los 4 casos recidivaron, apareciendo nuevas calcificaciones con repercusión clínica y funcional. En la tabla 3 se muestran los datos citados detallados en cada caso (fig. 1).
Datos detallados de cada caso
| Caso | Sexo | Edad | AP | Evento traumático | Debut | Tiempo desde trauma a diagnóstico de OH | Tiempo desde diagnóstico OH hasta cirugía | Seguimiento | Recurrencia |
|---|---|---|---|---|---|---|---|---|---|
| 1 | V | 47 | Ninguno | Luxación posterior codo | Rigidez articular | 50 días | 5 meses | 15 meses | No |
| 2 | V | 56 | HTA | Rotura tendón distal bíceps | Déficit motor RIP | 7 meses | 4 meses | 30 meses | Sí |
| 3 | V | 55 | HTA, DM II | Luxación posterior codo | Rigidez articular | 2 meses | 7 meses | 17 meses | Sí |
| 4 | V | 36 | Ninguno | Rotura tendón distal bíceps | Rigidez articular | 6 meses | 1 mes | 8 años | Sí |
AP: antecedente previo; DMII: diabetes mellitus tipo 2; HTA: hipertensión arterial; OH: osificación heterotópica; RIP: rama nervio interóseo posterior; V: varón.
Los datos de repercusión clínica y resultados clínicos finales al final del seguimiento se muestran en la tabla 4. En los casos de afectación de movilidad articular, 2 de ellos tuvieron limitación en el rango articular de flexo extensión (tipo IIA de la clasificación de Hastings) y otro en pronosupinación (tipo IIB de la clasificación de Hastings). El caso que resta debutó con afectación neurológica con déficit de extensión del tercer y cuarto dedos de la mano.
Clasificación, repercusión clínica y resultados finales
| Caso | Clasf. Hastings | Flex-ext. pre-IQ | Flex-ext. final | Ganancia | Pronosup. pre-IQ | Pronosup. final | Ganancia |
|---|---|---|---|---|---|---|---|
| 1 | IIA | 105°/–70° | 130°/0° | 25°/70° | 75°/75° | 75°/75° | 0°/0° |
| 2 | – | 140°/0° | 140°/0° | 0°/0° | 80°/80° | 80°/80° | 0°/0° |
| 3 | IIA | 90°/–30° | 84°/–39° | –6°/–9° | 60°/80° | 68°/80° | 8°/0° |
| 4 | IIB | 120°/0° | 120°/0° | 0°/0° | 20°/80° | 28°/80° | 8°/0° |
Solo uno de los casos no recidivó, consiguiendo una mejora en balance articular de 95° en flexo-extensión. Los otros 2 casos consiguieron ganancias articulares postoperatorias prácticamente completas, pero dada la recidiva de la calcificación volvieron a situaciones similares con ganancias de rango articular mínimas. En el caso con afectación neurológica (rotura y reinserción de tendón distal de bíceps), se practicó la exéresis de la OH y la neurólisis de la rama del nervio interóseo posterior afecta, consiguiendo mejorías clínicas progresivas que se truncaron tras la recidiva de la calcificación, volviendo a la situación inicial. Ello requirió de una nueva cirugía con exéresis de la calcificación, desanclaje del tendón distal de bíceps y tenodesis del mismo al músculo braquial. Actualmente se halla en fase de recuperación. Este caso recibió terapia profiláctica tras la primera cirugía de exéresis mediante indometacina 75mg/día/6semanas.
DiscusiónLlama la atención el alto índice de recidiva en nuestra serie, con una tasa del 75% frente al 10-24% descrito en la literatura10, lo cual implica que nuestros resultados finales se vean afectados seriamente. Sin embargo, en el caso de no recidiva la ganancia articular en flexo extensión de 95° está por encima de las ganancias medias descritas en la literatura1. Tradicionalmente muchos autores recomendaban esperar 12-18 meses desde el diagnóstico de la OH hasta el momento de su escisión. Sin embargo, actualmente se ha descrito que retrasos mayores a un año repercuten negativamente en los resultados finales1. Igualmente, Koh et al.10 han establecido el punto de corte de 19 meses desde el traumatismo inicial hasta la exéresis de la OH como cifra a partir de la cual los resultados finales empeoran. Curiosamente, en nuestra serie todos los casos han cumplido estas 2 últimas recomendaciones, siendo los tiempos medios transcurridos desde el evento traumático hasta la exéresis de OH de 8 meses, realizándose el tratamiento quirúrgico escisional tras el diagnóstico de la misma como media aproximadamente a los 4 meses.
En cuanto al tratamiento profiláctico, uno de los casos (caso 2) recibió profilaxis con indometacina tras la exéresis de la OH, recidivando y teniendo que ser reintervenido a los 9 meses.
El 50% de nuestros casos presentaban HTA, antecedente determinado según algunos autores como factor de riesgo8.
Como traumatismo inicial, 2 casos fueron luxaciones de codo, situación frecuentemente descrita en la literatura, y ambos fueron tratados con inmovilización mediante fijador externo durante 6 semanas. Recientemente, se han cifrado las 3 semanas de inmovilización como factor de riesgo para desarrollar OH7, el cual no se ha cumplido en nuestros 2 casos.
En los 2 casos restantes, la OH apareció posteriormente a la reinserción de tendón distal del bíceps tras su rotura. Existe un caso descrito de OH tras reinserción de tendón distal de bíceps mediante técnica endobutton (Smith and Nephew Endoscopy, Andover, MA)16 sin presentar recidiva. Nuestros casos fueron tratados mediante anclaje con arpón óseo a nivel de la tuberosidad bicipital del radio, recidivando ambos.
La limitación de nuestro estudio es su naturaleza retrospectiva, así como el tamaño reducido de la muestra al ceñirnos únicamente a los casos de OH tratados quirúrgicamente. Con él no pretendemos establecer por tanto cifras ni conclusiones, pero sí queremos mostrar y contrastar nuestros datos y resultados con los de la literatura más actual.
ConclusiónSi bien no podemos establecer conclusiones sólidas dada la naturaleza de nuestro estudio y su tamaño muestral, nuestros resultados convergen con los de la literatura en cuanto a factores de riesgo y resultados funcionales finales tras la cirugía escisional. Sin embargo, llama la atención el alto índice de recidiva en nuestra serie, con una tasa del 75% frente al 10-24% descrito en la literatura, por lo que creemos que es necesario seguir profundizando en la investigación clínica sobre la etiología y causas de recidiva de este fenómeno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.