O tumor odontogénico queratoquístico (TOQ), classificado pela WHO em 2005, é uma lesão odontogénica intraóssea benigna uni ou multiquística que apresenta um revestimento epitelial estratificado escamoso paraqueratinizado com comportamento infiltrativo e potencialmente agressivo. Este artigo tem como objetivo a apresentação de uma abordagem conservadora de um caso clínico de uma paciente de género feminino de 35 anos, com expansão da cortical óssea inferior esquerda e com diagnóstico histopatologicamente confirmado de TOQ.
Keratocystic odontogenic tumor (KCOT) was reclassified by the World Health Organization (WHO) in 2005, as a benign odontogenic lesion, uni or multicystic, which presents a squamous stratified parakeratinized epithelial lining associated with an infiltrative and potentially aggressive behaviour. Due to KCOT recurrence rates, many therapeutic approaches have been suggested. The main purpose of this paper is to present a conservative approach of a case of a thirty‐five year old female patient, with cortical bone expansion in the posterior area of the left side mandible and a histophatologically confirmed diagnosis of KCOT.
O tumor odontogénico queratoquístico (TOQ), classificado pela WHO em 2005, é uma lesão odontogénica intraóssea benigna uni ou multiquística que apresenta um revestimento epitelial estratificado escamoso paraqueratinizado com um comportamento infiltrativo e potencialmente agressivo1–7. Relativamente a esta entidade estão descritas elevadas taxas de destruição tecidular local, capacidade de penetração do epitélio no tecido conjuntivo subjacente, presença de figuras mitóticas na camada suprabasal e associação com uma mutação do gene supressor tumoral, PTCH, no cromossoma 9q22.3‐q31. No que diz respeito à sua etiologia, a teoria mais aceite é que esta neoplasia tenha origem na lâmina dentária ou nos seus remanescentes, que inclui a lâmina dentária pré‐funcional, que está mais frequentemente presente na região posterior dos maxilares, onde a ocorrência da lesão é também mais frequente8. Duas variantes são descritas de acordo com a associação a manifestações sistémicas: o tumor queratoquístico solitário (não associado a qualquer manifestação sistémica) e o tumor queratoquístico associado a indivíduos com a síndrome de Gorlin‐Goltz1–3,9. Estas lesões caracterizam‐se, na maioria dos casos, por lesões assintomáticas, sendo frequentemente achados radiográficos em exames de rotina ou aquando da ocorrência de infeção secundária2–4,10–13.
A tumefação é o principal sintoma destes pacientes, seguido de dor, alterações da sensibilidade nervosa, bem como trismus ou celulite1,3,7,10–12,14,15.
Radiograficamente os TOQ apresentam‐se como lesões radiolúcidas ovoides bem definidas, podendo ser uni ou multiloculares, com limites corticais regulares ou de aparência irregular1,3,4,6,7,10,11,15,16. É fundamental compreender que a aparência clínica e radiográfica do TOQ não é considerada patognomónica da lesão, podendo ser semelhante à de outros quistos ou tumores. Assim, o seu diagnóstico definitivo depende da análise histológica da lesão3,4,11.
As características particulares desta lesão neoplásica têm gerado controvérsia na comunidade científica sobre quais as abordagens cirúrgicas indicadas para o sucesso no tratamento do tumor.
Devido à sua elevada taxa de recorrência têm sido sugeridas uma variedade de abordagens cirúrgicas. A marsupialização e a descompressão são técnicas que permitem a diminuição da pressão intraluminal da cavidade. A marsupialização consiste na remoção cirúrgica de uma parede do corpo da lesão seguida da sutura dos bordos do tumor à mucosa adjacente. Cria‐se assim uma janela cirúrgica que comunica com a cavidade oral, permitindo que esta seja posteriormente irrigada de forma regular pelo paciente17–19.
A descompressão/marsupialização, curetagem e enucleação simples são considerados métodos cirúrgicos mais conservadores que têm em consideração as características de lesão quística do TOQ, o que permite a manutenção das estruturas anatómicas adjacentes ao TOQ18,20–24. Por outro lado, a enucleação associada a terapias adjuvantes (ostectomia periférica, irrigação com solução de Carnoy e/ou nitrogénio líquido) e resseção em bloco (marginal ou segmentar) são considerados métodos mais agressivos que se caracterizam por uma abordagem que tem em consideração a natureza neoplásica da lesão19,23–26. Apesar de ter sido descrita por vários autores, a malignização deste tipo de lesões em carcinoma de células espinhosas é uma situação rara19,27–34.
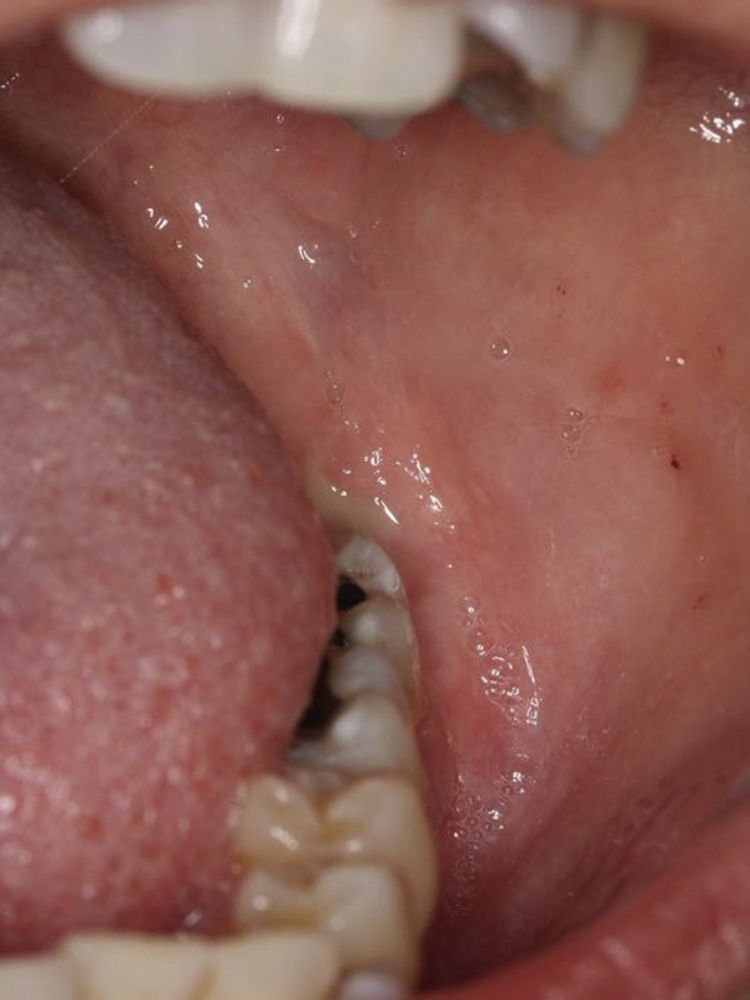
Caso clínicoPaciente de 35 anos de idade, género feminino, leucodérmica e saudável. Referenciada pelo médico dentista generalista, sem histórica clínica relevante e sem qualquer tipo de sintomas. No exame clínico intraoral foi observada a ausência do 3.° molar esquerdo inferior e uma ligeira expansão da cortical.
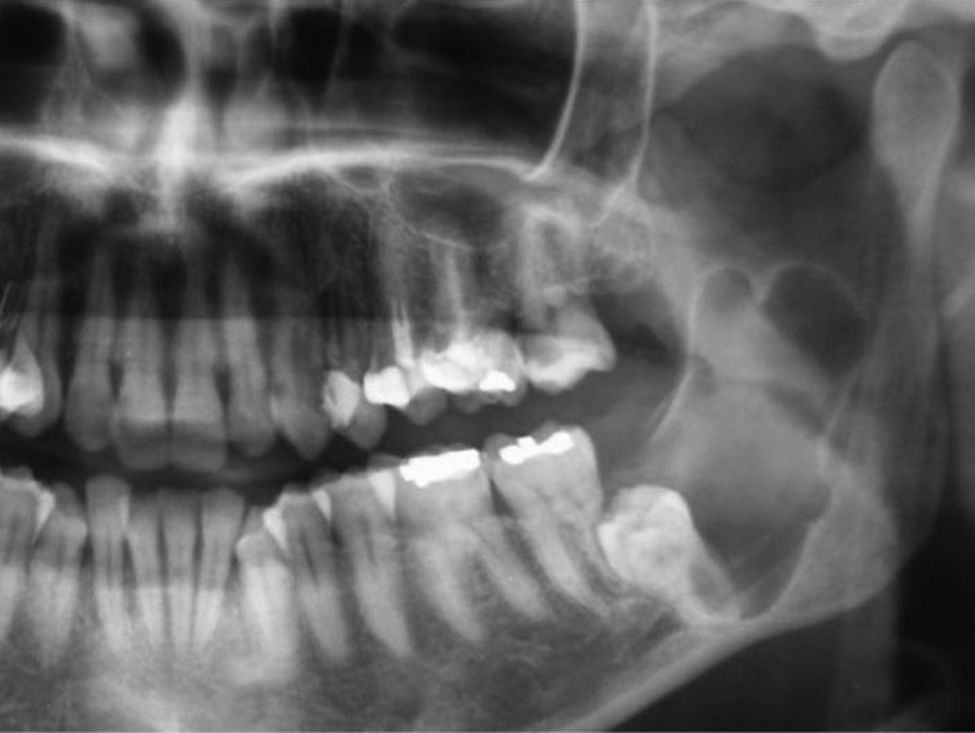
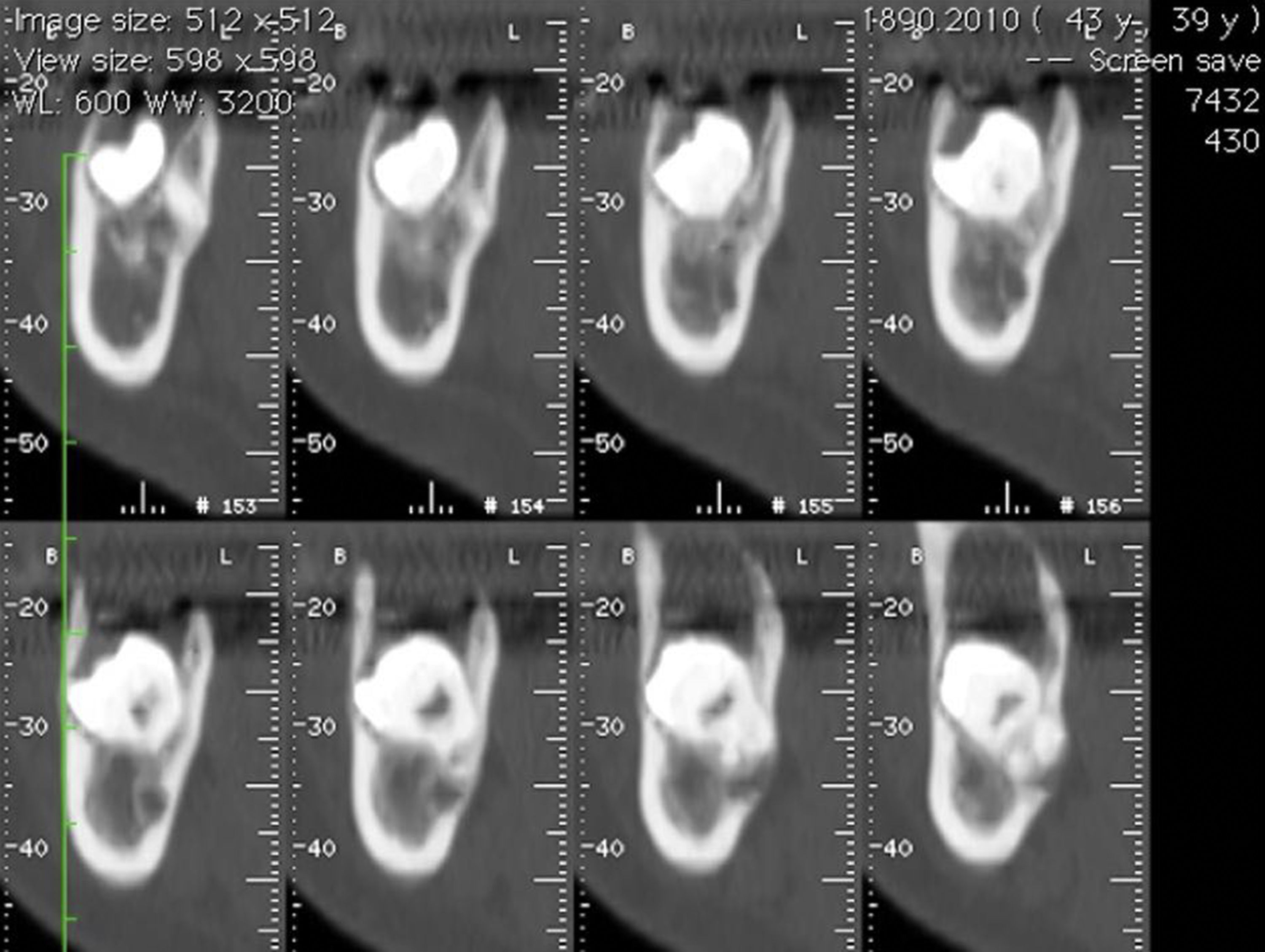
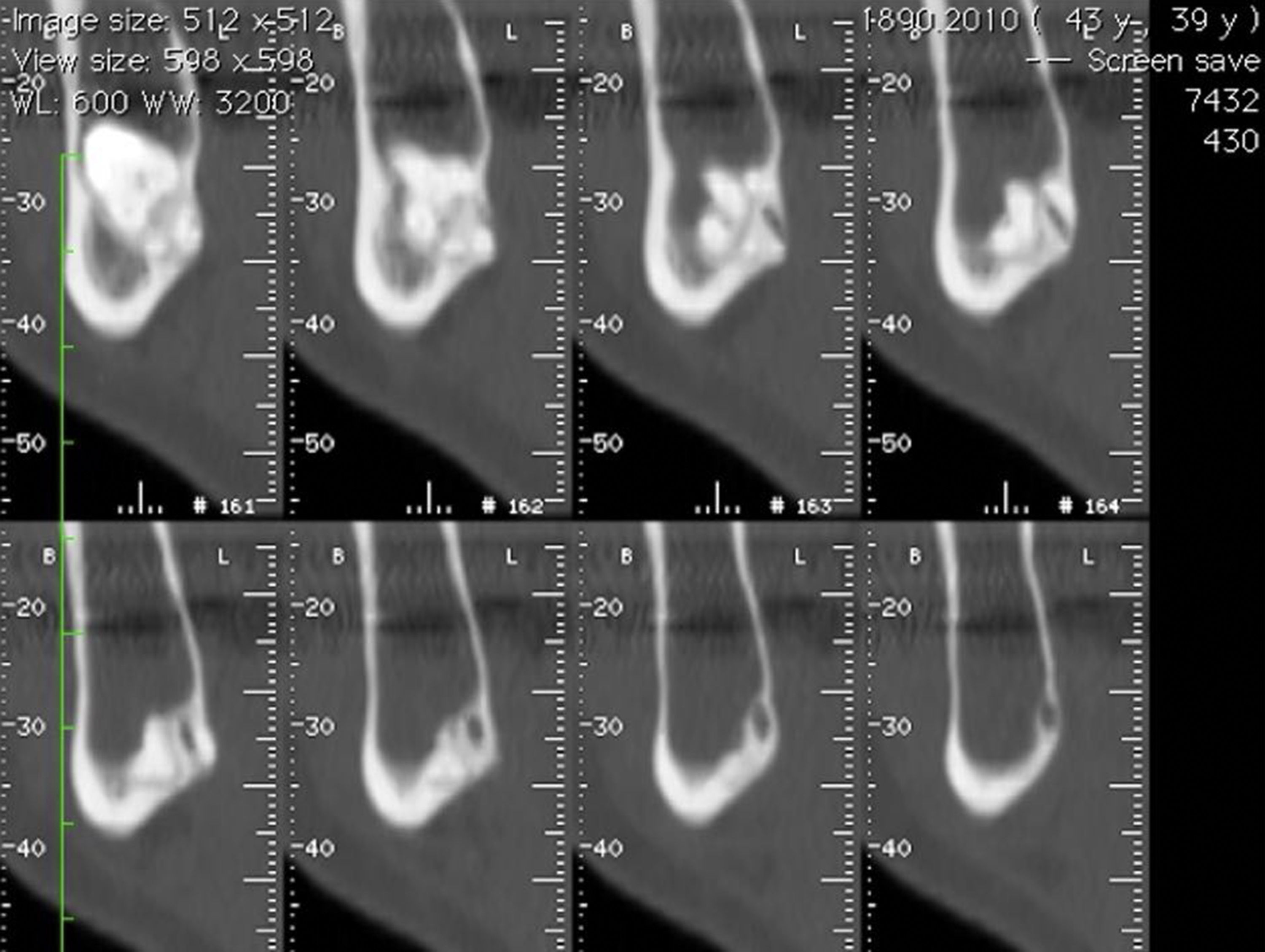
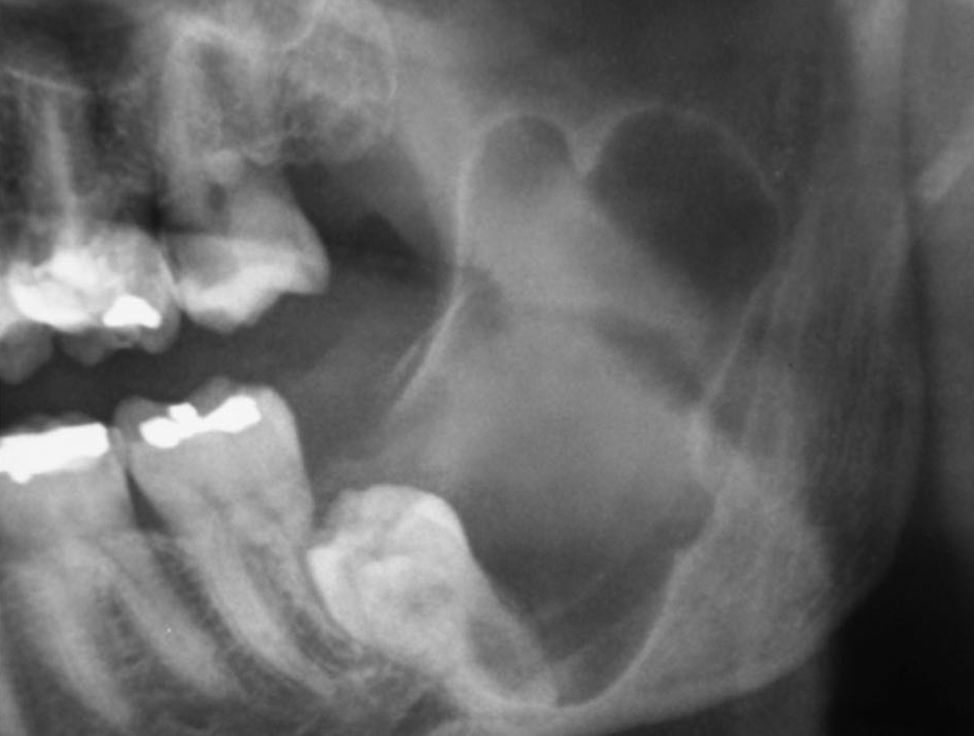
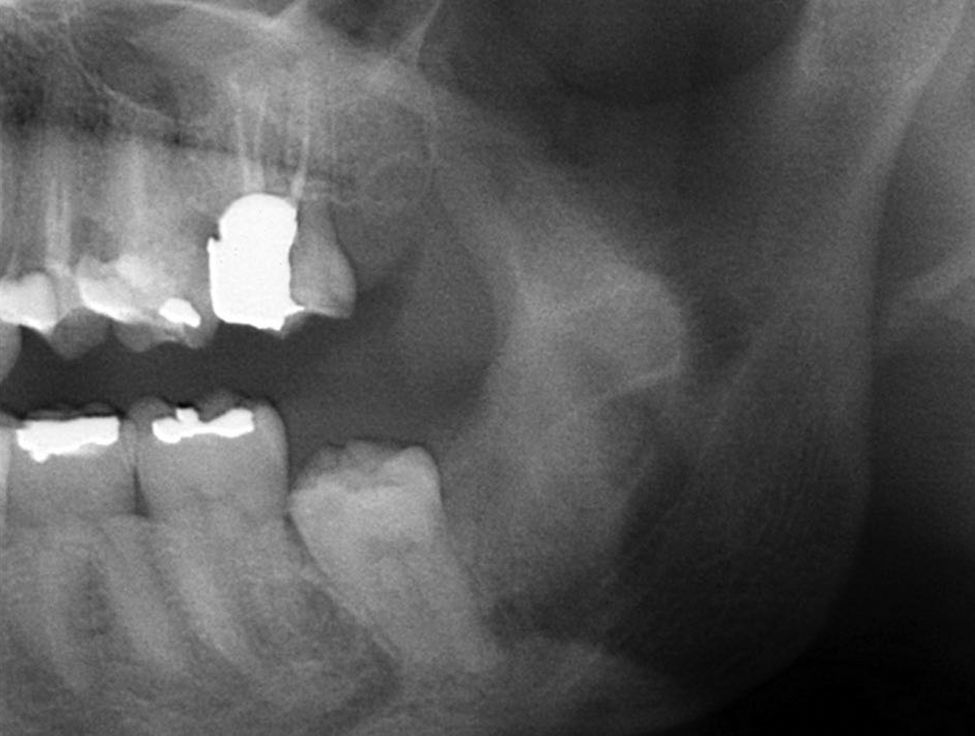
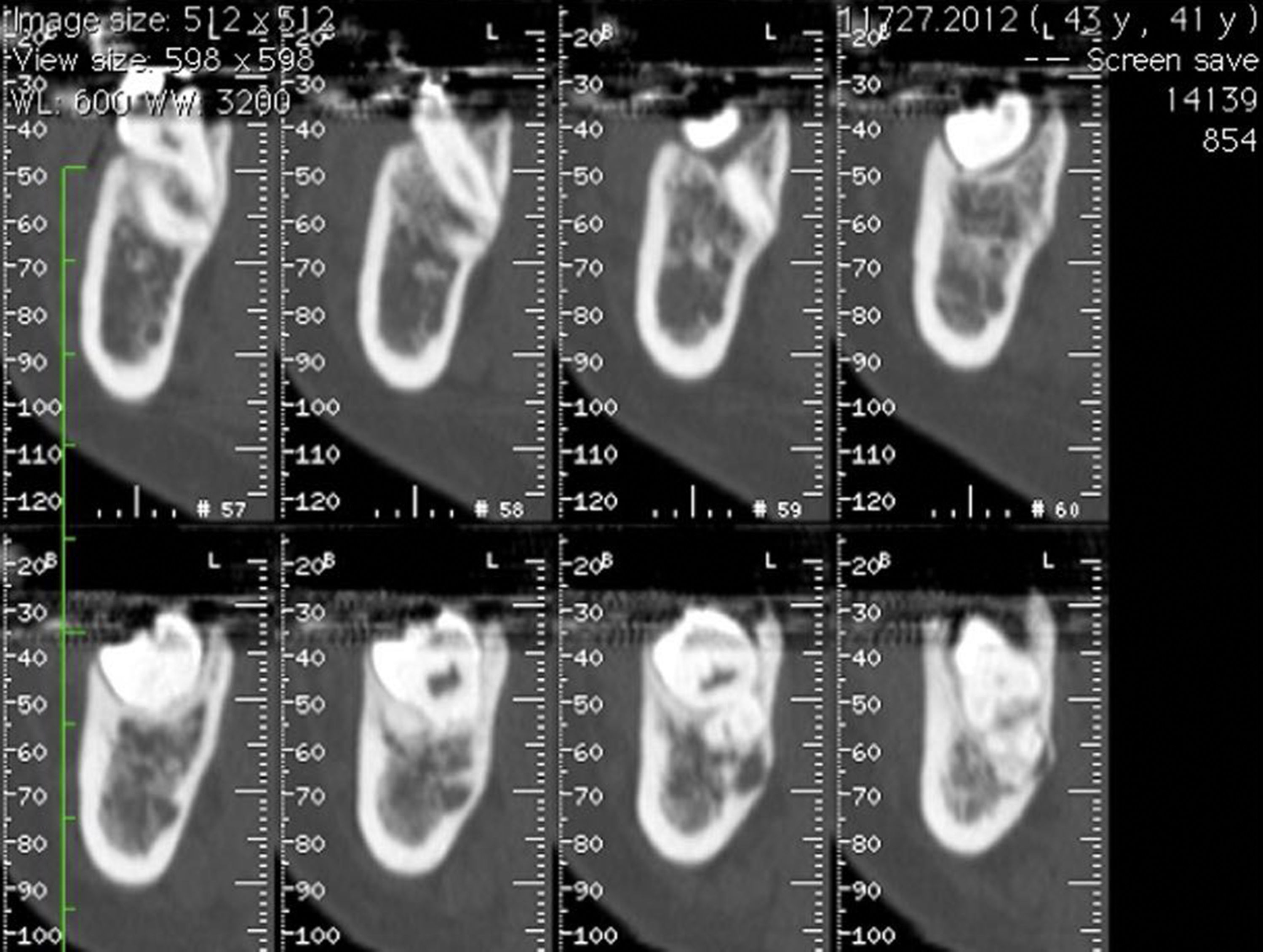
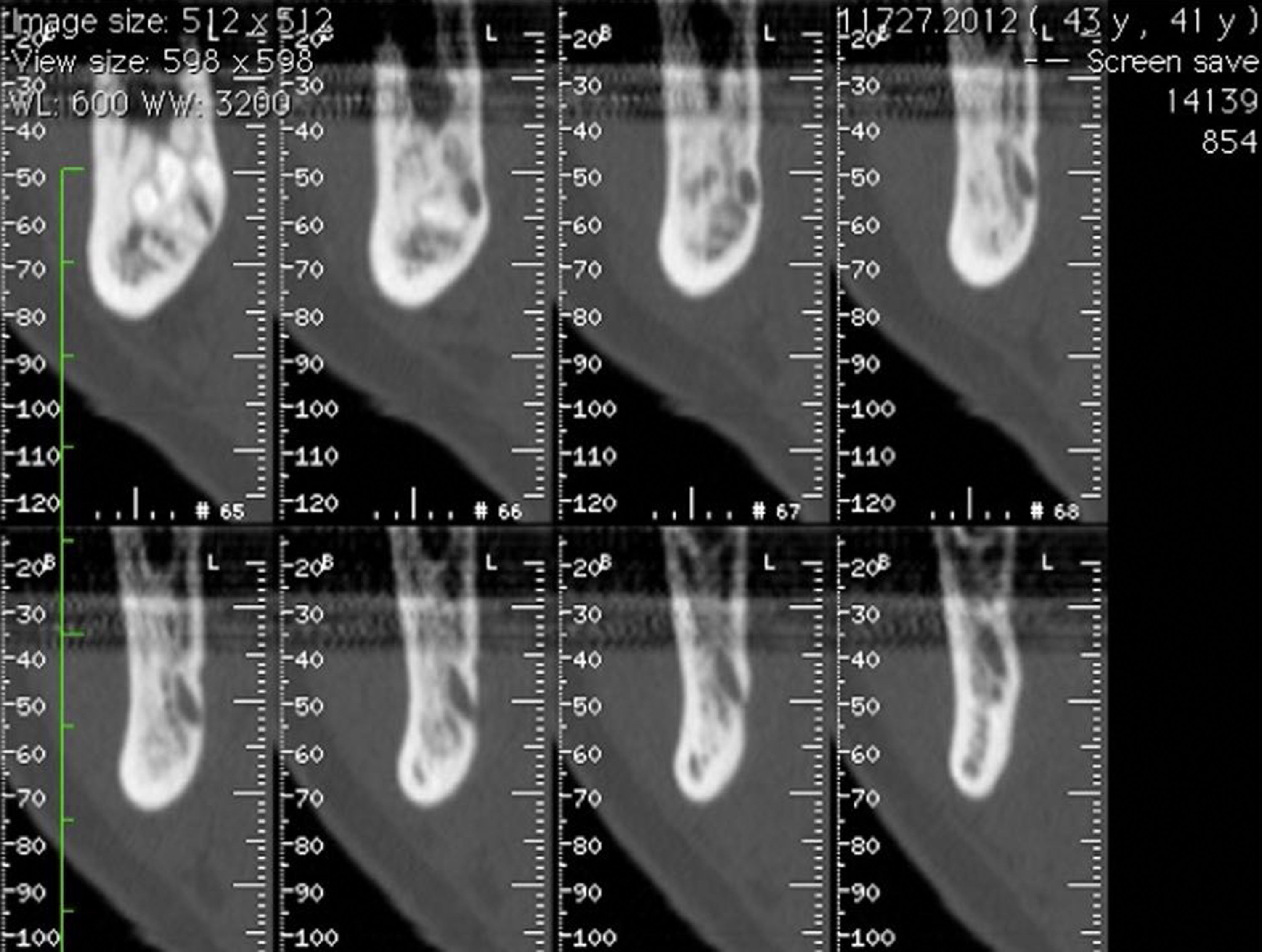
Na ortopantomografia (OPG) verificou‐se a presença de uma lesão unilocular radiolúcida, com bordos regulares e bem definidos na zona do corpo e ramo mandibular esquerdo e deslocamento do 3.° molar inferior (fig. 1). A tomografia computorizada (TC) demonstrou expansão da cortical óssea na mesma zona (figs. 2 e 3).
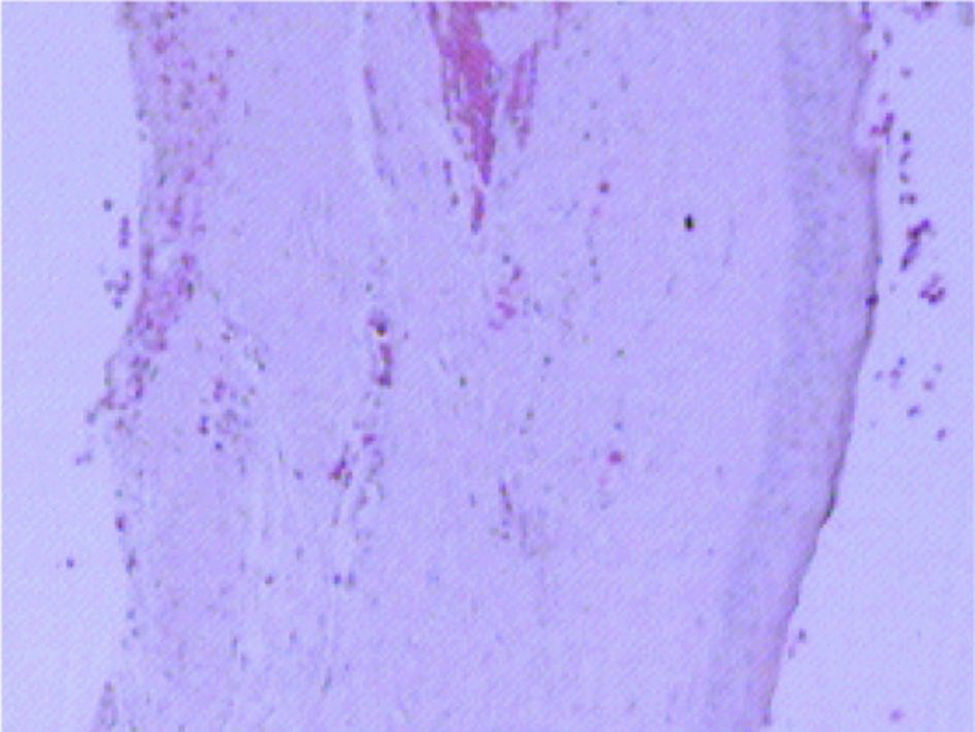
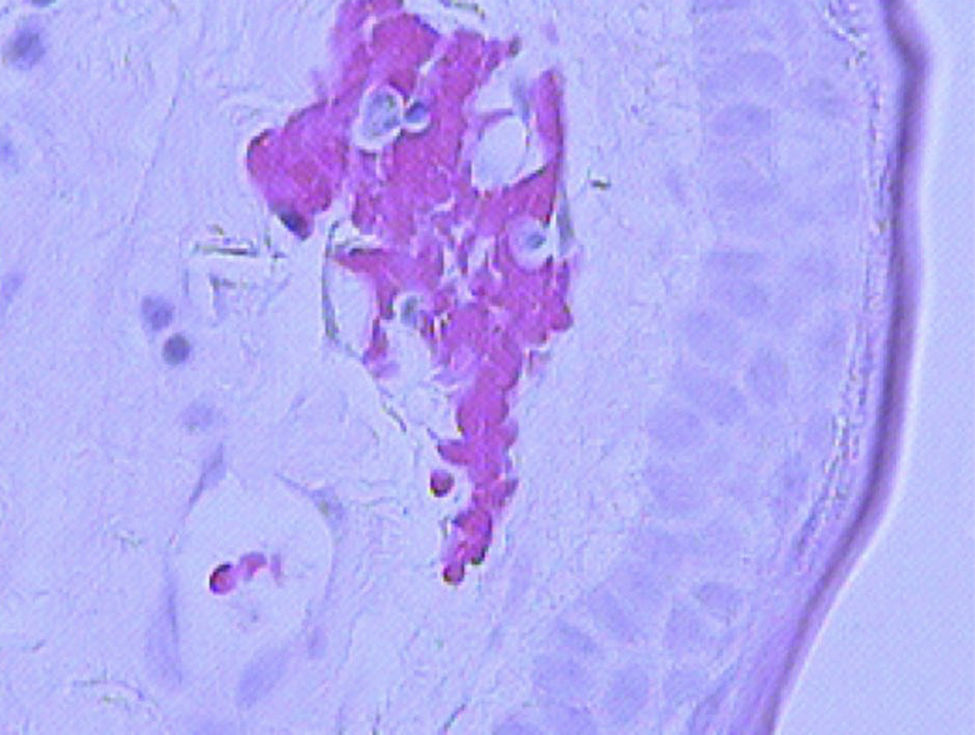
De forma a excluir outras lesões quísticas dos maxilares, foi realizada uma biópsia incisional confirmando desta forma o diagnóstico provisório de TOQ. Foram biopsados 2 fragmentos demonstrativos da parede do quisto, com 6,5 e 6,2mm, respetivamente, e enviados para análise. As amostras analisadas demonstraram presença, na parede do quisto, de tecido fibroso com inflamação crónica inespecífica e revestida por epitélio estratificado pavimentoso com superfície paraquertatinizada e ondulada, confirmando assim o diagnóstico provisório de TOQ (figs. 4 e 5).
Lâmina histológica da lesão vista ao microscópio ótico com coloração de hematoxilina‐eosina (HE) com aumento de 200×. A lâmina mostra a parede do quisto constituído por tecido fibroso com tecido inflamatório inespecífico, revestido por epitélio estratificado pavimentoso com superfície paraqueratinizada e ondulada.
Lâmina histológica da lesão vista ao microscópio ótico com coloração de hematoxilina‐eosina (HE) com aumento de 400×. A lâmina mostra a parede do quisto constituído por tecido fibroso com tecido inflamatório inespecífico, revestido por epitélio estratificado pavimentoso com superfície paraqueratinizada e ondulada.
Desta forma foram excluídas outras lesões radiolúcidas com características clínicas semelhantes como ameloblastoma e quisto dentígero.
Devido à extensão do tumor o plano de tratamento foi definido em 2 fases cirúrgicas: numa primeira fase procedeu‐se à marsupialização e numa segunda fase protocolou‐se enucleação em conjugação com um método adjuvante.
O local a intervencionar foi anestesiado com solução injetável de articaína com vasoconstritor a 4% (Laboratórios Normon, S.A., Madrid, Espanha) através da anestesia locorregional.
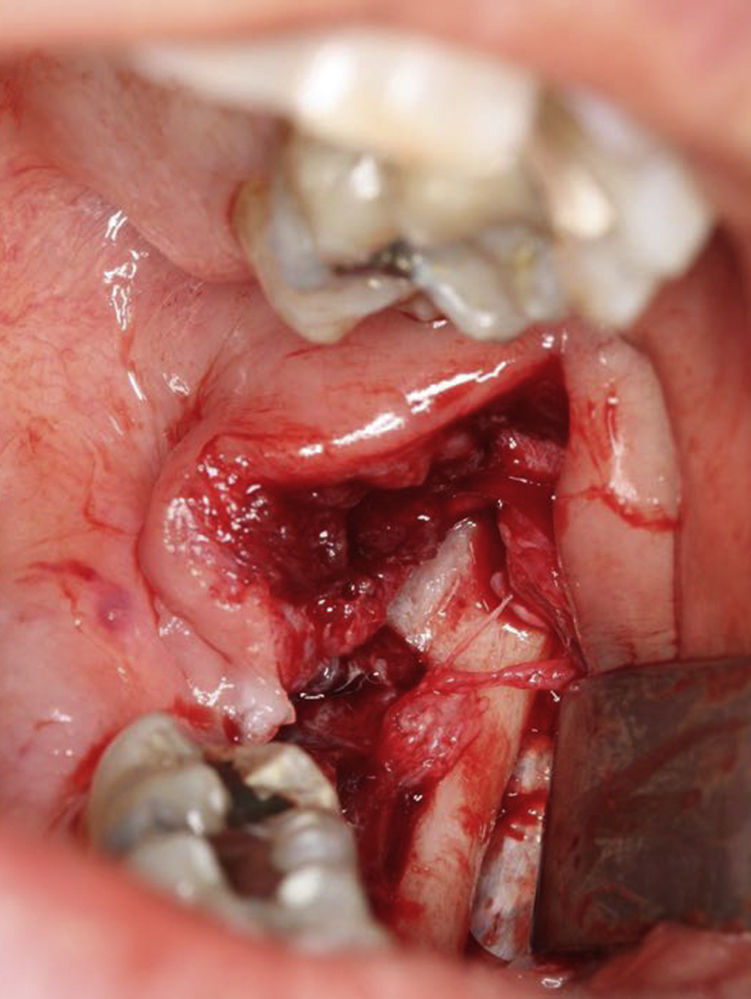
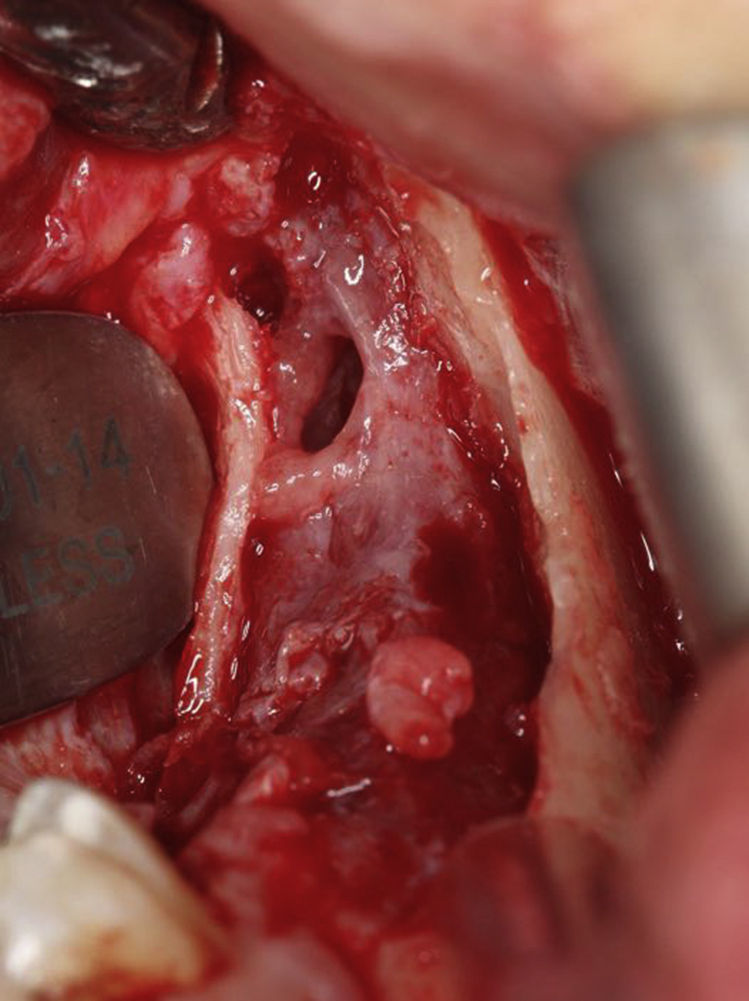
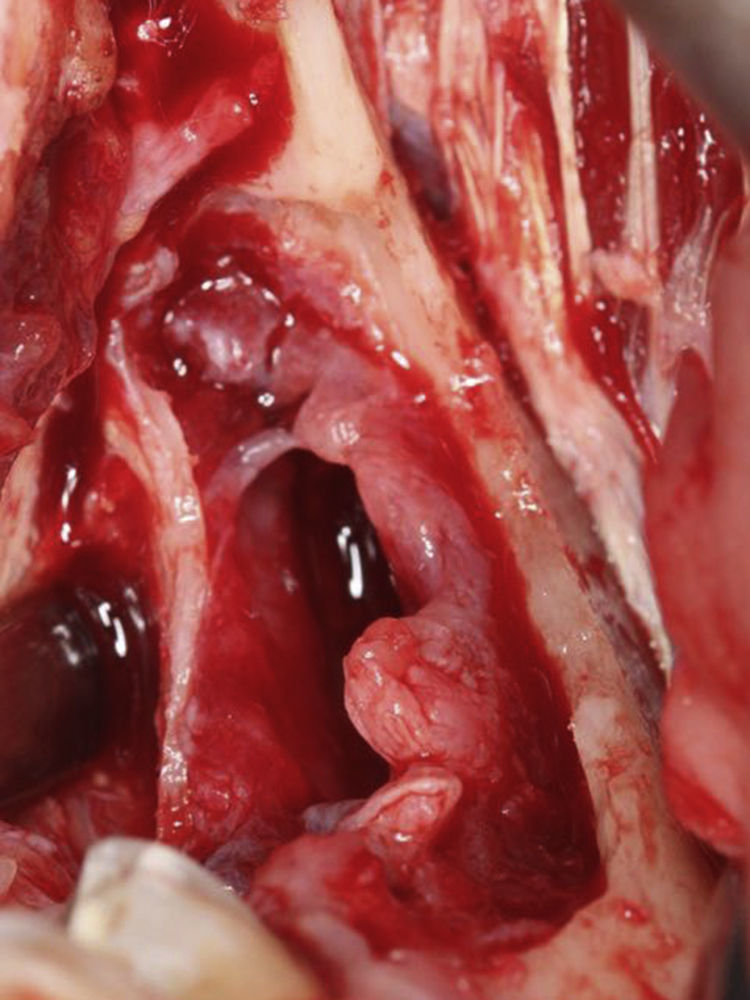
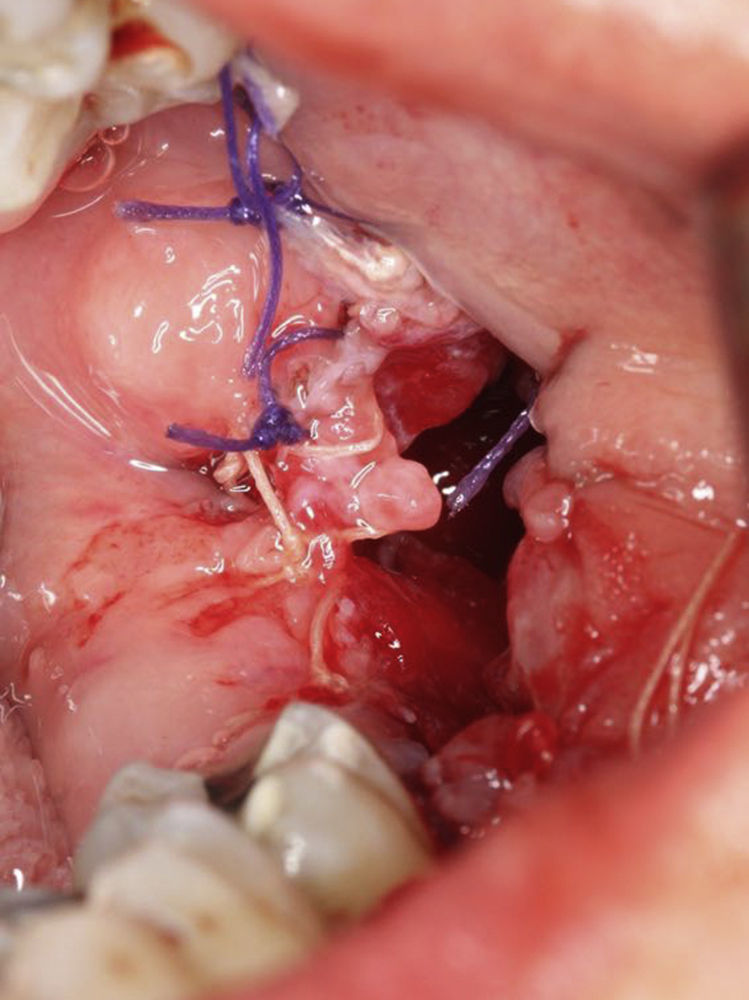
Após a incisão com bisturi com lâmina 11 (B. Braun, Tuttlingen, Alemanha) e destacamento dos tecidos envolventes, foi criada uma janela cirúrgica de modo a aceder à parede do tumor sendo esta posteriormente suturada com sutura de poliglactina 910 de 5‐0 (Vicryl®, Ethicon, Livingston, Escócia) à mucosa oral. Desta forma estabeleceu‐se uma via de comunicação entre o tumor e cavidade oral de forma a permitir à paciente proceder a irrigações diárias com soro fisiológico durante um período mínimo de 6 meses (figs. 6‐10). Durante esta fase foi feito um controlo semanal para verificar que a comunicação estabelecida com a lesão não encerrava.
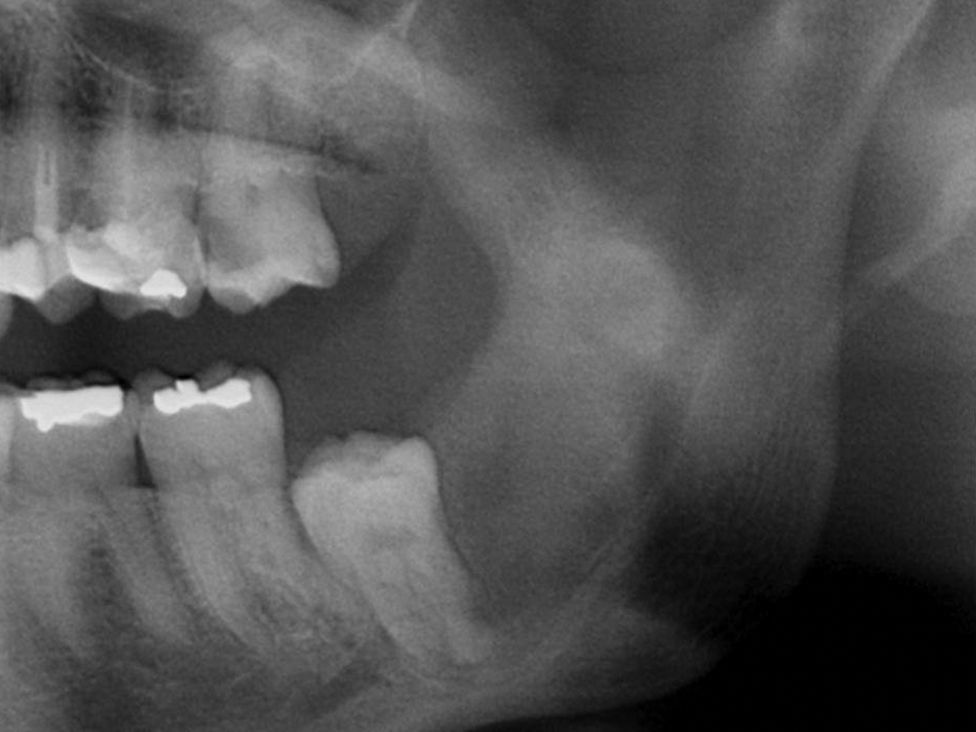
Passados doze meses foi realizada nova OPG para verificar o tamanho da lesão. Radiograficamente verificou‐se a ausência de margens corticalizadas e a diminuição significativa da radiolucidez da lesão, sendo essa compatível com a sua regressão e possível regeneração óssea. Na TC é evidente uma diminuição da expansão da cortical (figs. 11 e 12).
Após análise cuidada do exame complementar optou‐se por não se realizar uma segunda fase cirúrgica, onde estava incluída a enucleação da lesão.
O controlo realizado através de OPG e TC 2 anos após a primeira cirurgia não demonstrou sinais de recorrência, sendo ainda evidenciado um grau significativo de regeneração óssea (figs. 13‐15).
O TOQ é uma lesão odontogénica intraóssea benigna com comportamento agressivo. São normalmente considerados achados radiográficos devido, na maioria dos casos, à ausência de sintomas. O diagnóstico definitivo deste tipo de lesões dos maxilares com aparência radiográfica radiolúcida deve ser feita através da histologia da lesão. Assim sendo, inicialmente, e de forma a excluir outro tipo de lesão dos maxilares, como o ameloblastoma e quisto dentígero, e definir um plano de tratamento específico, deve ser feita uma biópsia incisional3,4,11.
A biopsia incisional é um meio utilizado para confirmação de diagnóstico. Aproximadamente 71% das vezes que é executada confirma o diagnóstico final35.
O TOQ é um tumor dos maxilares que ainda não reúne consenso clínico relativamente à forma de atuação.
A técnica de marsupialização, por sua vez, foi descrita por Partsch, no ano de 1892, e é considerada uma técnica cirúrgica conservadora na abordagem de lesões dos maxilares. Estudos referem uma resolução total da lesão com estes métodos, sem cirurgia adicional, através de alterações histológicas do epitélio tumoral, o qual é progressivamente substituído por epitélio oral normal com a consequente perda das características agressivas intrínsecas do tumor (como a inibição da IL‐1 e da produção da CK‐10)2,18,36–39. Este processo torna o epitélio menos friável e mais espesso18,37,40,41.
Apesar disto, a marsupialização é considerada, pela maioria dos autores, como uma terapia insuficiente e não definitiva no tratamento do TOQ, dado que o epitélio odontogénico permanece in situ na cavidade da lesão, o que permite a continuidade da proliferação epitelial e, consequentemente, possibilita futuras recorrências19,39,42,43.
Atualmente, a principal indicação deste método é em abordagens terapêuticas combinada: a marsupialização e posterior enucleação do tumor. A marsupialização vai permitir uma redução da dimensão e volume de TOQ extensos, preservando estruturas vitais aquando da exérese da mesma38,39,44. A enucleação, por sua vez, baseia‐se na remoção completa da lesão tumoral quística da cavidade óssea, com ausência de remanescentes macroscópicos da lesão20,21,23. Desta forma, é possível a realização de um exame histopatológico adequado19,39. No entanto, a excisão deste tipo de tumores numa só peça cirúrgica e curetagem torna‐se difícil devido ao revestimento epitelial fino e friável do tumor e por este estar, na maioria dos casos, bem aderido ao osso ou tecidos moles adjacentes19,21,22. Para além disso, é um procedimento associado a uma maior taxa de morbilidade para o paciente.
Em casos de TOQ o clínico deve ter em consideração que são tumores que têm taxas de recorrência que podem variar entre os 2,5‐62% devido ao elevado potencial proliferativo da camada basal18,45–47. Na literatura existe evidência de recorrência até aos 9 anos após a primeira cirurgia, sendo importante um follow‐up longo e rigoroso nos pacientes que apresentaram lesões deste tipo. Segundo estudos anteriores, estas taxas de recorrência são superiores em casos em que se utiliza apenas um tipo de modalidade terapêutica (marsupialização e enucleação), sendo que as menores taxas de recorrência estão associadas a casos onde foram aplicadas várias modalidades terapêuticas adjuvantes23,47–49.
Neste caso clínico, devido à regressão total da lesão após a marsupialização, optou‐se por não se proceder à enucleação da lesão, evitando‐se assim um procedimento mais mutilante para a paciente. Contudo, devido ao facto de ter sido aplicada apenas uma modalidade terapêutica na abordagem deste caso, é de salientar a necessidade de um follow‐up rigoroso da paciente, com consultas anuais para avaliar a zona intervencionada.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com os da Associação Médica Mundial e da Declaração de Helsinki.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declararam não haver conflito de interesses.