Special Issue: Lecciones aprendidas del COVID-19
Más datosEl objetivo de este estudio fue describir el conocimiento y el uso reportado del paquete de medidas ABCDEF en las unidades de cuidados intensivos (UCI) de adultos de la República Argentina durante la pandemia por SARS-CoV-2.
MétodosSe realizó un estudio cualitativo a través de una encuesta nacional dirigida a profesionales de la salud.
ResultadosSe recibieron 396 cuestionarios completos de profesionales de 21 provincias argentinas y la Ciudad Autónoma de Buenos Aires. El 66% de los participantes contestaron que conocen el paquete y lo aplican con diferentes grados de implementación. El 42,9% informó que usa al menos una herramienta validada para evaluar el dolor. Más de la mitad de los encuestados afirman realizar vacaciones de sedación y pruebas de ventilación espontánea diariamente. Las escalas de sedación fueron utilizadas por el 66,6% de los participantes en forma rutinaria. El 62% utiliza herramientas validadas para la detección de delirium. Respecto de la movilización temprana y ejercicio de los pacientes, el 91,8% de los profesionales entrevistados comunicaron que realizan rehabilitación neuromuscular en su UCI. Finalmente, solamente el 6,8% informó que su unidad estaba abierta las 24horas para las visitas familiares. Las principales barreras a la aplicación del paquete de medidas fueron los recursos humanos y hospitalarios limitados, la resistencia al cambio, la falta de información y el aislamiento por COVID-19.
ConclusiónEl 66% de los participantes contestó que conoce el paquete y lo aplica con diferentes grados de implementación.
The aim of this study was to assess the knowledge and use of the ABCDEF bundle in intensive care units (ICU) in Argentina during the COVID-19 pandemic.
MethodsA nationwide online survey was conducted on physicians, nurses, and physiotherapists.
Results396 complete questionnaires were received from professionals from 21 Argentine provinces and the Autonomous City of Buenos Aires. Sixty-six percent of the participants answered that they knew the bundle and applied it with different degrees of implementation. A total of 42.9% reported using at least one validated tool to assess pain. Spontaneous awakening trials and spontaneous breathing trials are performed by the majority of the respondents. Sedation scales were used by 66.6% of the participants routinely. Delirium monitoring was implemented by 62%. Regarding early mobilization and exercise of patients, 91.8% of the professionals interviewed reported that they perform neuromuscular rehabilitation in their ICU. Finally, only 6.8% reported that their unit was open 24hours for family visits. Main barriers for bundle implementation were limited human and hospital resources, resistance to change, lack of information, and isolation due to COVID-19.
Conclusion66% of the participants answered that they know the package and apply it with different degrees of implementation.
Los pacientes críticamente enfermos a menudo experimentan consecuencias negativas luego de su internación en la unidad de cuidados intensivos (UCI). El dolor ineficazmente tratado, la sedación excesiva, el desarrollo de delirium, la inmovilidad prolongada y el aislamiento social son factores de riesgo para el desarrollo de debilidad muscular adquirida en la UCI, discapacidad motora, deterioro cognitivo y síndrome post-UCI (del inglés, Post-intensive care syndrome [PICS])1–4.
Mediante el paquete de medidas ABCDEF (por sus siglas en inglés, A: Evaluar, prevenir y tratar el dolor; B: Vacación de sedación y pruebas de ventilación espontánea; C: Elección de sedantes y analgésicos; D: Evaluar, prevenir y tratar el delirium; E: Movilización precoz y ejercicio; y F: Inclusión y empoderamiento de la familia)5, desarrollado por la Sociedad Americana de Cuidados Críticos, se ha propuesto reducir estas complicaciones y mejorar la evolución de los pacientes críticamente enfermos. La aplicación completa del paquete de medidas ABCDEF mostró mejoras clínicamente significativas en los resultados, incluida la supervivencia y los días libres de ventilación mecánica invasiva6,7. Asimismo, las guías PADIS8 (por sus siglas en inglés, P: Dolor; A: Agitación y sedación; D: Delirium; I: Movilización y rehabilitación; y S: Alteración del sueño), publicadas inicialmente en 2013 y actualizadas en 2018, complementan, amplían y actualizan las sugerencias prácticas para el tratamiento del dolor, la agitación, el delirium, la inmovilidad y la privación de sueño en pacientes adultos en la UCI.
Sin embargo, el escenario actual de la pandemia por coronavirus (COVID-19), con una alta carga laboral para el personal de salud y recursos sanitarios finitos, sumado a los requerimientos de aislamiento del personal y de los pacientes/familiares, supone un desafío adicional para su implementación y adherencia, especialmente en los países en vías de desarrollo9–11. El objetivo de este estudio es describir el conocimiento y el uso reportado del paquete de medidas ABCDEF, en las UCI de adultos argentinas, durante la pandemia por SARS-CoV-2.
MetodologíaDiseñoSe realizó un estudio observacional, cuantitativo, de corte transversal, a través de una encuesta. Para la construcción del cuestionario se revisó la bibliografía disponible utilizando la Biblioteca Nacional de Medicina de los Estados Unidos (MEDLINE) bajo los términos MeSH: «ABCDEF bundle», «pain», «sedation», «delirium», «critical care» y «surveys and questionnaires».
Se identificaron las principales herramientas de monitoreo del dolor8, delirium12,13 y sedación14. También, se analizaron las encuestas realizadas previamente a profesionales de la salud sobre el paquete de medidas ABCDEF15–17. En base a estos antecedentes bibliográficos, un equipo interdisciplinario, que incluyó intensivistas y kinesiólogos expertos en cuidados críticos, confeccionó el cuestionario.
Construcción del cuestionarioEl cuestionario incluyó dos secciones. La primera sección buscó describir el conocimiento y la aplicación del paquete de medidas ABCDEF. Incluyó 23 preguntas cerradas y semicerradas relativas a los siguientes dominios: 1) analgesia y sedación, 2) delirium, 3) movilización temprana y ejercicio, y 4) participación familiar en los cuidados.
La segunda sección tuvo como objetivo identificar barreras a la aplicación del paquete de medidas ABDCEF percibidas por los participantes. Incluyó una pregunta abierta, para ser respondida en texto libre. Luego de redactado el cuestionario final, se evaluó la validez del contenido mediante el panel de expertos que participó en su diseño, y se lo sometió a una prueba piloto en un único centro. Durante la misma se realizaron entrevistas cognitivas, de acuerdo con lo sugerido por Wild et al.18, para identificar las dificultades que perciben mientras lo completan, aplicando la técnica propuesta por Streiner19 de pensar los ítems en voz alta. Finalmente, y en base a estas modificaciones, se confeccionó el cuestionario final.
El cuestionario aplicado en esta investigación se encuentra disponible como material suplementario (anexo).
Destinatarios de la encuestaLa población objetivo de este trabajo fueron profesionales de la salud, que se desempeñan en UCI de adultos de Argentina (médicos, enfermeros, kinesiólogos, terapistas ocupacionales, farmacéuticos y nutricionistas). Considerando la naturaleza multidisciplinaria del trabajo en UCI, creemos fundamental conocer la opinión y mirada de todas las profesiones involucradas en el cuidado del paciente crítico.
Administración de la encuestaEl cuestionario se distribuyó por correo electrónico, con una carta de presentación y el enlace adjunto a la plataforma Google Forms. El mismo se envió entre el 1 de octubre y el 15 de noviembre de 2020. Para mejorar la tasa de respuesta, se envió un recordatorio por correo electrónico a los 15 días del primer contacto. La encuesta fue anónima, abierta y de participación voluntaria.
Se invitó a todos los profesionales incluidos en la base de datos de la Fundación de Cuidados Críticos del Hospital Italiano y la Clínica Basilea. También se invitó a los directores de los comités científicos de la Sociedad Argentina de Terapia Intensiva (SATI).
Análisis estadísticoSolamente los cuestionarios completos fueron incluidos en el análisis final. Las variables continuas con distribución normal se presentan como media y sus respectivos desvíos estándar. Las variables no normales se presentan como mediana y rango intercuartílico. Las variables categóricas se presentan como porcentaje. Para la comparación de variables categóricas se realizó el test de Fisher. Para el análisis se utilizó el software STATA, versión 13.
Consideraciones éticasEl estudio se ajustó a la Ley nacional de Protección de Datos Personales 25.326 para resguardar la identidad y los datos de los participantes, garantizando absoluto anonimato y confidencialidad de la información. No intervinieron pacientes en forma directa ni indirecta. Antes de completar la encuesta se solicitó autorización a los profesionales participantes para la publicación de los datos. Se recibió aprobación del Comité de Ética e Investigación del Hospital Italiano de Buenos Aires para el desarrollo del estudio bajo el número de protocolo 3036.
ResultadosSe enviaron 3.878 cuestionarios, de los cuales se recibieron 396 cuestionarios completos (tasa de respuesta del 10,2%). Solo los cuestionarios completos fueron incluidos en el análisis.
Recibimos respuestas de profesionales que trabajan en 21 de las 23 provincias argentinas y en la Ciudad Autónoma de Buenos Aires (CABA). La mayoría de los encuestados fueron enfermeros (41,2% [163]), seguido de médicos. Presentaron una mediana de edad de 40 años (rango intercuartílico, 35-48). El 54,5% (216) reportó trabajar en una institución pública. Las características de los respondedores y de las unidades participantes se listan en la tabla 1.
Características generales de los centros y profesionales participantes
| n=396 | |
|---|---|
| Profesionales | |
| Edad en años, mediana (RIQ) | 40 (35-48) |
| Profesión, n (%) | |
| Enfermería | 163 (41,2%) |
| Medicina | 142 (35,9%) |
| Kinesiología | 87 (22%) |
| Otras profesionesa | 4 (1%) |
| Región, n (%) | |
| CABA | 161 (40,7%) |
| Centro | 161 (40,7%) |
| Patagonia | 23 (5,8%) |
| Noreste | 22 (5,5%) |
| Cuyo | 15 (3,7%) |
| Noroeste | 14 (3,5%) |
| Financiamiento, n (%) | |
| Público | 216 (54,5%) |
| Privado | 180 (45,5%) |
| Cuenta con residencia de UTI, n (%) | |
| Sí | 240 (60,6%) |
| No | 156 (39,4%) |
| Número de camas, n (%) | |
| Menos de 5 camas | 22 (5,6%) |
| De 5 a 10 camas | 103 (26%) |
| De 11 a 15 camas | 81 (20,5%) |
| De 16 a 20 camas | 88 (22,2%) |
| De 21 a 25 camas | 37 (9,3%) |
| Más de 25 camas | 65 (16,4%) |
Centro: Provincia de Buenos Aires, Córdoba y Santa Fe. Patagonia: Chubut, La Pampa, Río Negro, Santa Cruz, Neuquén, Tierra del Fuego, Antártida e Islas del Atlántico Sur. Noreste: Chaco, Corrientes, Entre Ríos y Misiones. Cuyo: La Rioja, Mendoza, San Luis y San Juan. Noroeste: Jujuy, Salta, Santiago del Estero y Tucumán. No se recibieron respuestas de las provincias de Formosa y Catamarca.
CABA: Ciudad Autónoma de Buenos Aires; RIC: rango intercuartílico; UTI: unidad de terapia intensiva.
El 65,7% (260) de los encuestados refirió conocer el paquete de medidas ABCDEF y el 62,1% (246) refirió conocer las sugerencias de las guías PADIS. No se encontraron diferencias estadísticamente significativas entre las instituciones con financiamiento estatal vs. privado respecto del conocimiento del paquete de medidas ABCDEF (p=0,45), ni en el conocimiento de las guías PADIS (p=0,64). Tampoco hubo diferencias en el conocimiento del paquete de medidas ABCDEF en unidades que cuentan con residencia en terapia intensiva vs. unidades sin residencia (p=0,19). Sin embargo, observamos un conocimiento de las guías PADIS significativamente superior en las unidades con residencia (p=0,025).
Analgesia y sedaciónEl 42,9% (170) de los encuestados informó que usa al menos una escala validada para evaluar la presencia e intensidad del dolor. Asimismo, el 60,6% (240) informó que no cuenta con un protocolo escrito y en vigencia para el manejo de la analgesia.
El 66,6% (264) de los participantes utiliza herramientas validadas para monitorizar la sedación. Asimismo, el 45,5% (180) reportó no tener protocolo de sedación en su UCI.
La tabla 2 lista los resultados sobre la observación de los puntos A, B y C del paquete de medidas ABCDEF.
Resultados sobre la observación de los puntos A, B y C del paquete de medidas ABCDEF
| n=396 | |
|---|---|
| Analgesia, n (%) | |
| Evaluación del dolor | |
| Examen clínico y control de signos vitales | 226 (57,1%) |
| Herramientas validadas | 170 (42,9%) |
| CPOT | 89 (22,5%) |
| Escala visual análoga/Escala numérica | 81 (20,5%) |
| Primera elección para manejo del dolor agudo (bolos) | |
| Fentanilo | 184 (46,5%) |
| Morfina | 81 (20,5%) |
| AINE | 54 (13,6%) |
| Tramadol | 43 (10,9%) |
| Paracetamol | 34 (8,6%) |
| Primera elección para manejo del dolor agudo (infusión contínua) | |
| Fentanilo | 234 (59,1%) |
| Morfina | 79 (19,9%) |
| Tramadol | 51 (12,9%) |
| Remifentanilo | 28 (7,1%) |
| AINE | 4 (1%) |
| Sedación, n (%) | |
| Evaluación del nivel de sedación | |
| Herramientas validadas | 264 (66,6%) |
| RASS | 235 (59,3%) |
| Escala de Ramsay | 21 (5,3%) |
| Escala de sedación agitación de Riker | 8 (2,0%) |
| No realiza ningún monitoreo | 76 (19,1%) |
| Examen clínico y control de signos vitales | 56 (14,1%) |
| Vacación de sedación y pruebas de ventilación espontánea | |
| Vacación de sedación diaria | 255 (64,4%) |
| Prueba de ventilación espontánea diaria | 290 (73,2%) |
AINE: antiinflamatorios no esteroideos; CPOT: Critical-Care Pain Observation Tool; RASS: Richmond Agitation-Sedation Scale.
El 55,5% (220) de los encuestados reportó el uso de herramientas validadas para la medición del delirium, y el 9,3% (37) informó que no realiza ningún monitoreo.
Movilización temprana y ejercicioEl 91,8% (362) de los encuestados declaró que se realizan ejercicios de rehabilitación muscular en su UCI.
Participación familiar en los cuidadosEl 47,7% (189) de los profesionales reportaron que la UCI en la que trabajan no admitía visitas en ningún momento del día. Solo el 6,8% (27) expuso que trabaja en una UCI de puertas abiertas (las visitas familiares no tienen restricción horaria). La tabla 3 lista los resultados sobre la observación de los puntos D, E y F del paquete de medidas ABCDEF.
Resultados sobre la observación de los puntos D, E y F del paquete de medidas ABCDEF
| n=396 | |
|---|---|
| Delirium | |
| Evaluación del delirium, n (%) | |
| Herramientas validadas | 220 (55,5%) |
| CAM-ICU | 203 (51,3%) |
| ISDSC | 17 (4,3%) |
| Examen clínico y control de signos vitales | 139 (35,1%) |
| Ningún monitoreo | 37 (9,3%) |
| Medidas no farmacológicas para prevención de delirium, n (%) | |
| Reducción de luces | 145 (36,6%) |
| Reducción del impacto sonoro | 94 (23,7%) |
| Evitar restricción física y contenciones | 77 (19,4%) |
| Reducción de catéteres, sondas y otros dispositivos invasivos | 36 (9,1%) |
| No implementa ninguna medida | 44 (11,2%) |
| Manejo farmacológico del episodio de delirium hiperactivo, n (%) | |
| Haloperidol | 282 (71,2%) |
| Quetiapina | 198 (50%) |
| Dexmedetomidina | 183 (46,2%) |
| Lorazepam | 127 (32,1%) |
| Risperidona | 96 (24,2%) |
| Levomepromazina | 66 (16,7%) |
| Olanzapina | 33 (8,3%) |
| Ácido valproico | 12 (3%) |
| No indica ningún fármaco | 3 (0,8%) |
| Movilización temprana y ejercicio | |
| Tipo de ejercicio de rehabilitación, n (%) | |
| Realiza rehabilitación neuromuscular | 362 (91,8%) |
| Movilidad pasiva | 278 (70,2%) |
| Fisioterapia activa | 194 (49%) |
| Movilizarse y caminar | 126 (31,8%) |
| Cicloergometría | 15 (3,8%) |
| Estimulación neuromuscular eléctrica | 12 (3%) |
| No realiza ningún ejercicio | 34 (8,5%) |
| Evaluación de la debilidad muscular adquirida en UCI, n (%) | |
| Examen físico | 245 (61,9%) |
| Escala Medical Research Council | 107 (27%) |
| No realiza evaluaciones | 38 (9,6%) |
| Participación familiar en los cuidados | |
| Horarios de visitas, n (%) | |
| No se admiten visitas en ningún momento del día | 189 (47,7%) |
| Se admiten visitas menos de 2 horas al día | 152 (38,4%) |
| Se admiten visitas menos de 6 horas al día | 28 (7,1%) |
| Visitas sin restricción horaria (UCI de puertas abiertas) | 27 (6,8%) |
CAM-ICU: Confusion Assessment Method for the Intensive Care Unit; ICDSC: Intensive Care Delirium Screening Checklist; UCI: unidad de cuidados intensivos.
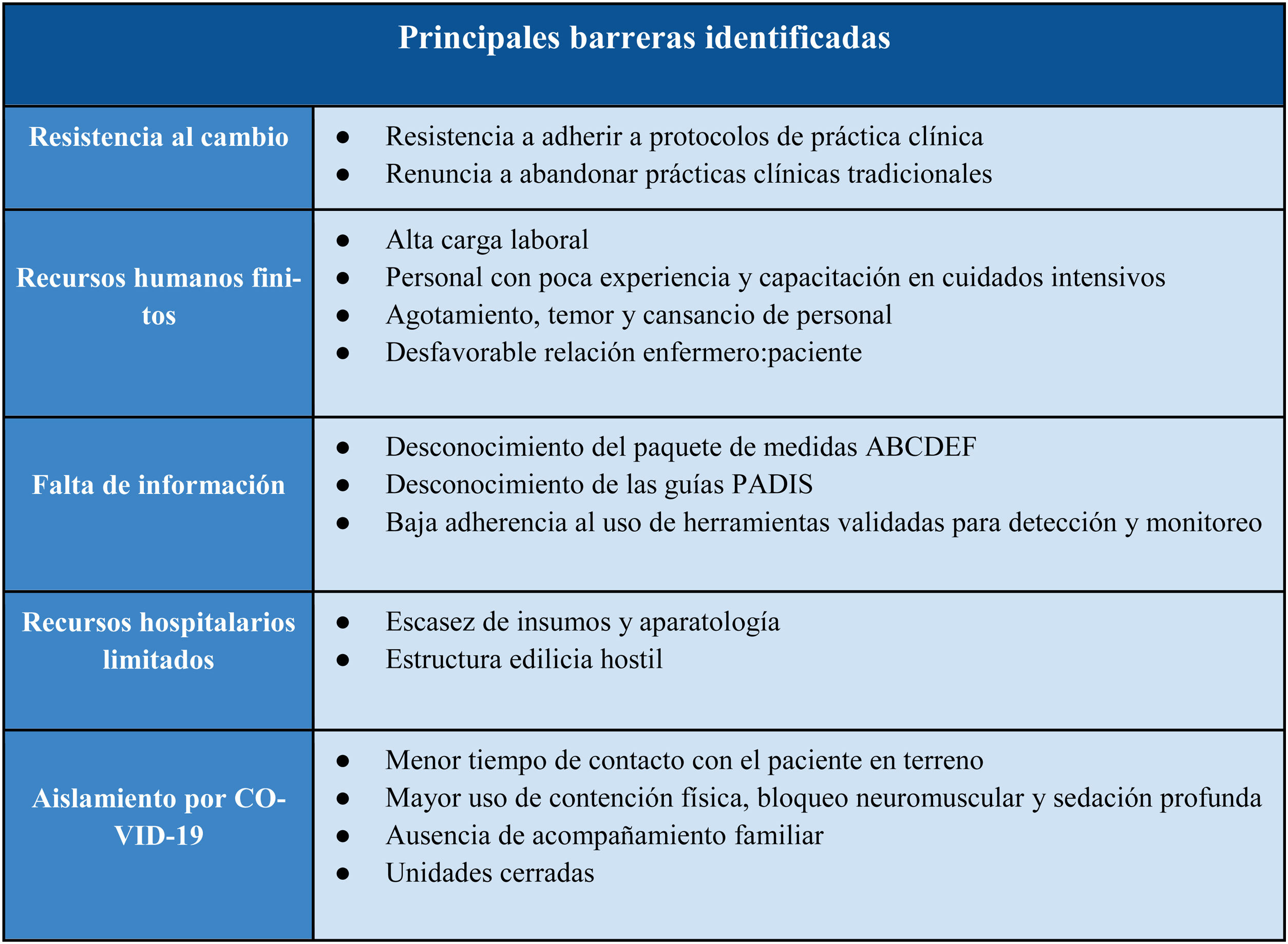
En la figura 1 se enumeran las principales categorías identificadas como barreras a la aplicación del paquete de medidas ABCDEF.
DiscusiónEste trabajo evaluó el conocimiento y la aplicación del paquete de medidas ABCDEF durante la pandemia de COVID-19. De los 396 participantes de 21 provincias argentinas y la Ciudad Autónoma de Buenos Aires, el 66% declaró conocer el paquete y aplicarlo con diferentes grados de implementación, similar a lo declarado en un reporte previo en Argentina en un escenario no pandémico17. A la fecha, no existen reportes que evalúen la adherencia al paquete de medidas en otras regiones de Latinoamérica, sin embargo, la literatura mundial reconoce los desafíos actuales que interfieren con su implementación. En un estudio internacional de prevalencia desarrollado por Liu et al.20, las tasas de implementación de los diferentes elementos del bundle fueron menores en los sectores dedicados a la atención de pacientes con COVID-19.
En nuestro estudio, respecto del ítem A del paquete de medidas sobre el manejo del dolor, observamos que no contar con protocolos y escalas validadas como referencia puede favorecer la aplicación de criterios heterogéneos a la hora de indicar fármacos o estrategias de manejo, y fue referido como una de las principales barreras a la hora de implementar el bundle ABCDEF, como ha sido reportado en trabajos previos21. Además, el uso de algoritmos para guiar la sedación y la analgesia demostró reducir los días de ventilación y la estadía hospitalaria22. En línea con esto, en nuestro trabajo, la mayoría de los respondedores informa que utiliza alguna de las herramientas propuestas, aunque con frecuencia variable.
Otro punto saliente en el paquete de medidas ABCDEF es la vacación de sedación y las pruebas de ventilación espontánea diarias, con el objetivo de reducir la dosis total de sedantes y no retrasar el proceso de weaning23. Estas han demostrado en encuestas previas, al igual que en nuestro caso, ser de utilización variable, y tampoco están exentas de barreras para su implementación. Nuevamente, la ausencia de protocolos de práctica clínica, la alta carga laboral y los recursos humanos limitados representan desafíos para su adherencia.
En el caso del delirium, el paquete propone la prevención y manejo no farmacológico. Solo el 11,4% de los encuestados declaró no implementar medidas de prevención no farmacológica, con una creciente identificación del delirium como un problema activo y recurrente en UCI. Por otra parte, para el manejo del episodio agudo de delirium hiperactivo, el 32,1% de los profesionales informó que utiliza benzodiacepinas para el control de síntomas, similar a lo reportado por Ceraso et al. en 201024. Sin embargo, su uso en pacientes críticos está asociado con un aumento de los episodios de delirium, síntomas de trastorno por estrés postraumático, ansiedad, depresión y disfunción cognitiva25.
Destacamos la importancia otorgada al componente E sobre movilización precoz y ejercicio. La mayoría de los encuestados (91,8%) declararon que se realizan ejercicios de rehabilitación muscular temprana en su unidad. La debilidad adquirida en la UCI es una complicación frecuente pero prevenible en pacientes críticos, estimándose una pérdida de entre el 1% y el 3% de la fuerza muscular por cada día de hospitalización26. Asimismo, la población de pacientes con COVID-19 se expone a un mayor riesgo de desarrollarla por el aumento en el uso de sedación profunda y bloqueantes neuromusculares, así como un menor tiempo de contacto con el paciente, lo que podría retrasar el momento de inicio de la rehabilitación27.
Finalmente, el componente F (inclusión y empoderamiento de la familia) fue el que encontró menor adherencia entre los respondedores. Durante este relevamiento, el 6,8% de los participantes expuso que trabaja en una UCI de puertas abiertas, es decir, que no limita el acompañamiento familiar durante ningún momento del día. Si bien una política de visitas más restrictiva puede ser explicada en parte por el contexto sanitario actual, justificada en la circulación comunitaria del virus y el mayor riesgo de exposición para pacientes y cuidadores, un estudio realizado por el mismo equipo investigador en el año 2019 informó que únicamente el 16% de las UCI argentinas permitían visitas las 24horas durante los 7 días de la semana17, cifra significativamente menor que los resultados comunicados en la encuesta internacional realizada por Morandi et al. (35% global y 23% a nivel sudamericano)16. Existe creciente evidencia que respalda la práctica de una política de visitas flexible, con beneficios reportados en la frecuencia y duración de delirium28, mayor satisfacción de los pacientes y familiares29, con menor ansiedad y depresión durante la internación30.
Encontramos que algunos encuestados informaron que relegaron las recomendaciones del bundle por barreras externas a las decisiones del profesional asistencial, tales como la limitada cantidad de recursos hospitalarios y el poco personal sanitario disponible en quien sostener el aumento de la demanda laboral durante la pandemia31. Sin embargo, otras barreras tales como la resistencia colectiva al cambio y la falta de consenso entre pares para poder desarrollar protocolos de práctica clínica son desafíos a resolver inherentes al equipo de salud en su conjunto y a su comunicación interna como grupo de trabajo32.
Por otra parte, el aislamiento y la alta complejidad propia del paciente crítico con COVID-19 fue informada como una barrera que impide la actividad continua en el terreno por tiempos prolongados. Cabe destacar que la dinámica laboral puede ser dificultosa frente al miedo al contagio, el agotamiento de cada profesional ante el aumento del número de pacientes o el propio cansancio y estrés del entorno social33,34. Finalmente, las modificaciones en la tarea asistencial ante un contexto sanitario adverso plantearon nuevos desafíos a las barreras cotidianas propias de cada centro médico, por lo que es comprensible que los resultados evaluados puedan no ser los mismos que en un escenario epidemiológico diferente.
Nuestro trabajo tiene varias limitaciones y puntos destacables. Entre las limitaciones destacamos que dependemos de la confiabilidad del autorreporte de cada profesional y además que, al no identificar por centro, puede haber más de un participante de una misma institución, por lo que se obtienen respuestas iguales o similares. Otra limitación es la falta de una base de datos de profesionales y centros de cuidados críticos en Argentina, con el consiguiente riesgo de sesgo de selección. Entre los puntos destacables creemos haber obtenido representatividad de nuestro país incluyendo a casi todas las provincias, además de profesionales que representan todas las especialidades incluidas en el equipo de cuidados críticos.
En conclusión, creemos que la encuesta describe adecuadamente el conocimiento y el uso del paquete ABCDEF en nuestro medio, lo que puede ser de utilidad para planificar futuras investigaciones y estrategias mejoradas de implementación.
Conflicto de interesesNinguno para declarar.