Special Issue: Lecciones aprendidas del COVID-19
Más datosLa inclusión de los sistemas de soporte ventilatorio no invasivo en el manejo del síndrome de dificultad respiratoria aguda (SDRA) en adultos durante la actual pandemia, ha sido un salvavidas ante la carencia de recursos en la presente situación sanitaria internacional. Sistemas como la cánula nasal de alto flujo (CNAF) han demostrado no ser solo un sistema ventilatorio temporal a la espera de una ventilación mecánica invasiva, sino, muy por el contrario, se ha evidenciado que es una herramienta de terapia efectiva en el SDRA.
ObjetivoDescribir una guía fácil para el manejo de cánulas de alto flujo en pacientes hospitalizados con neumonía grave por criterios de la Sociedad Torácica Americana (ATS) secundaria a SARS-CoV-2-COVID-19.
Materiales y métodosEl presente es un estudio observacional prospectivo monocéntrico, en el que se incluyeron a 59 pacientes, todos con diagnóstico de neumonía severa relacionada con el SARS-CoV-2 entre enero y abril de 2021. Los pacientes fueron manejados inicialmente en Unidad de Cuidados Intermedios con CNAF.
ResultadosSe pudo demostrar que existe una correlación estadísticamente significativa entre edad > 65 años y frecuencia respiratoria ≥ 28 con la mortalidad, así mismo, entre edad > 50 años, NEWS > 6 y nuevamente frecuencia respiratoria ≥ 28 con el fracaso en el tratamiento.
ConclusionesLa CNAF en el contexto de insuficiencia respiratoria relacionada a SARS-CoV-2, debe convertirse en una alternativa viable de manejo en particular en entornos con acceso limitado a los recursos de la Unidad de Cuidados Intensivos.
The inclusion of non-invasive ventilatory support systems in the management of ARDS in adults during the current pandemic, has been a lifeline given the lack of resources in the current international health situation. Systems such as the high flow nasal cannula have proven not to be just a temporary ventilatory system while awaiting invasive mechanical ventilation, on the contrary it has been shown that the high flow nasal cannula is an effective therapy tool in ARDS.
ObjectiveTo provide an easy guideline for the management of high-flow cannulas in hospitalized patients with severe pneumonia due to ATS criteria secondary to SARS COV2-COVID 19.
Materials and methodsThis is a prospective, single-centre observational study, including 59 patients, all with a diagnosis of SARS-CoV-2-related pneumonia between January and April 2021. The patients were initially managed in an intermediate care unit with high nasal cannula flow (HFNC).
ResultsWe were able to show that there is a statistically significant correlation between age > 65 years and respiratory rate ≥28 and mortality; likewise, between age > 50 years, NEWS > 6 and again a respiratory rate ≥28 with treatment failure.
ConclusionsHFNC in respiratory failure related to coronavirus disease 2019 should become a viable management alternative, particularly in settings with limited access to intensive care unit resources, taking the indications into account and recognizing that a high percentage of patients who receive it can be successfully weaned without the need for invasive mechanical ventilation.
Varios casos de neumonía de etiología desconocida se describieron en diciembre del año 2019 en la ciudad de Wuhan, provincia de Hubei en China, asociados con trabajadores y visitantes habituales del mercado mayorista de pescados y mariscos de Wuhan. Debido a la velocidad de la propagación de la enfermedad, la Organización Mundial de la Salud (OMS) declaró la pandemia por COVID- 19, el 11 de marzo del 20201–4.
El virus se caracteriza por la presencia de estructuras en forma de corona en su superficie conocido como proteína spike, el cual contiene un dominio de unión al receptor de la enzima convertidora de la angiotensina humana 2 (ECA2) promoviendo la fusión de la membrana y permitiendo el ingreso del virus a la célula por endocitosis. Esta proteína se relaciona con la respuesta inmunogénica, siendo el objetivo en la mayoría de las vacunas5,6.
El SARS-CoV-2 se propaga principalmente por el contacto cercano entre personas a través de pequeñas partículas líquidas expulsadas por una persona infectada. Esta enfermedad en la mayoría de los casos tiene un curso asintomático o leve, sin embargo, un porcentaje de los casos pueden tener un curso severo4,7,8.
La progresión de la enfermedad se divide en tres fases: la fase de infección temprana, la fase pulmonar y la tormenta de citocinas. Es conocido que el inflamasoma NLRP3, el cual es un componente del sistema inmune innato, juega un papel fundamental en la fisiopatología ya que media la activación de la caspasa -1 y la secreción de citocinas proinflamatorias.
La severidad de la enfermedad está asociada con la presencia de comorbilidades en los pacientes infectados por SARS- CoV-2, dentro de las cuales, la hipertensión, diabetes mellitus, falla cardiaca, falla renal y la obesidad, son las más importantes y reportadas en diferentes publicaciones2,9.
Se estima que de 22% de los pacientes que se presentan al hospital con una enfermedad severa, entre 46 a 50% de estos padece de obesidad, definida como índice de masa corporal (IMC) ≥30 kg/m210,11.
Una de las complicaciones más graves en pacientes con infección por SARS-CoV-2 es la falla respiratoria aguda hipoxémica, y dentro de las estrategias planteadas como tratamiento de soporte respiratorio no invasivo está la terapia con cánula nasal de alto flujo (CNAF), el cual es un sistema que a través de la humidificación activa permite la entrega de tasas de flujo hasta de 60 L/min, en concentraciones de oxígeno que van desde 21 hasta 100%. Dentro de los efectos fisiológicos está la reducción del espacio muerto, el aumento de la reclutabilidad pulmonar con la consiguiente disminución del trabajo respiratorio3,5,6,8,12–14.
Roca et al. crearon y validaron el índice de ROX como una herramienta para predecir el fracaso a la CNAF, la cual permite identificar a los pacientes con alto riesgo de intubación. Las variables respiratorias que se incluyen para el cálculo de este índice son la saturación, la fracción inspirada de oxígeno y la frecuencia respiratoria6,13,15.
El objetivo de este estudio es describir una guía fácil para el manejo de cánulas de alto flujo en pacientes hospitalizados con neumonía grave por criterios de la ATS secundaria a SARS-CoV-2-COVID-19, y describir la experiencia y resultados con este protocolo en una clínica de 4̊ nivel en la ciudad de Bogotá, Colombia.
Materiales y métodosEstudio observacional prospectivo monocéntrico que incluyó a 59 pacientes, todos con diagnóstico de neumonía relacionada con el SARS-CoV-2 entre enero y abril de 2021. Los pacientes fueron manejados inicialmente en Unidad de Cuidados Intermedios con CNAF. El fracaso en el tratamiento se definió como una combinación de la necesidad de intubación (manejo en la Unidad de Cuidados Intensivos) o la muerte durante el tratamiento con CNAF. Las variables clínicas se recogieron dentro de las primeras 24 horas de ingreso y los siete días posteriores. Las variables categóricas son expresadas como frecuencias y porcentajes y adicionalmente, se realizó un análisis de correlación bivariada de Pearson (haciendo uso del software estadístico IBM SPSS Statistics 22), estableciendo como nivel de significancia un valor de p = < 0,05. El presente manuscrito se realizó adoptando los principios establecidos en la Declaración de Helsinki y en la Resolución 008430 de Octubre 4 de 1993.
¿Como manejar una cánula de alto flujo?El primer paso es la selección del paciente correcto, actualmente las indicaciones son:
- •
Falla respiratoria hipoxémica aguda16,17.
- •
Paciente en periodo post-extubación con alto riesgo de falla a la extubación (pacientes > 65 años, con falla en la extubación y la causa de intubación fue una falla cardiaca descompensada)16,17.
- •
Postoperatorio de pacientes con alto riesgo de falla a la extubación (obesos sometidos a cirugía cardiaca o torácica)16,17.
- •
Inicio temprano de cánula de alto flujo (quien cumple dos de los siguientes tres criterios: < 50 años, PAFI entre 200 y 300, ser mujer)12.
Selección de la interfaz correcta (talla de la cánula S, M o L), idealmente el diámetro de los vástagos debe ser menor o igual a 50% del área de las narinas del paciente.
Se recomienda el inicio de CAF a bajos flujos 30 a 40 L/min, con titulaciones de 5 L cada cinco a 10 minutos hasta conseguir el objetivo de 60 L/min, o el máximo flujo tolerable por el paciente.
La fracción inspirada de oxígeno debe ser titulada mediante la SO2, como meta mantener una saturación de oxígeno > 90%.
Por otra parte, la temperatura objetivo es de 37°C para la administración del gas, la cual debe iniciarse y mantenerse, por el alto riesgo de condensación e infección con neumonía asociada al dispositivo.
En las primeras 24 a 48 horas, se debe suspender la vía oral y no se debe bañar al paciente (periodo de estabilización).
Una vez el paciente se encuentre estable, se puede reiniciar la vía oral y los baños, pero se debe llevar a una FiO2 de 100%, y regresar a los niveles basales 10 a 15 minutos después de culminado el procedimiento.
Ajustar parámetros en función de la frecuencia respiratoria (FR) 25-30 rpm, SaO2 (> 90%), comodidad y tolerancia referida por el paciente.
Otro punto fundamental es garantizar la humedad a través del suministro de agua, se recomienda utilizar bolsas de agua estéril de 3.000 mL, con el objetivo de evitar que el sistema se quede sin agua y secundario a esta condensación del circuito.
Establecer monitorización de signos vitales de forma individual y continua, incluido el cálculo del índice de ROX a las dos, seis y 12 horas de iniciada la terapia y luego cada 24 horas.
Realizar control de gases arteriales a las dos y 24 horas de iniciada la terapia de alto flujo, con el objetivo de determinar fracaso terapia a CAF, valorado por presión arterial de oxígeno < 55, y alteraciones en el pH (< 7,25) en paciente con presión arterial de CO2 (> 55).
Se recomienda el uso de una mascarilla quirúrgica como medida de seguridad por disminución de la aerosolización y riesgo de infección en el personal de salud, al igual que la evidencia disponible indica que el uso de la mascarilla quirúrgica mejora la entrega de oxígeno y aumenta los índices de oxigenación desde los primeros 30 minutos de uso en pacientes con COVID -19 que reciben terapia con CNAF13,21,22.
La aplicación de posición prono en pacientes con SDRA moderado y severo quienes se encuentran bajo ventilación mecánica, en el estudio PROSEVA del grupo del doctor Guerin, disminuyó la mortalidad23 cuando se realizó en el paciente correcto y en el momento adecuado, es por esto el gran interés que se ha tornado el prono vigil y falla respiratoria hipoxémica aguda. En el estudio llevado a cabo por el grupo de Scaravilli et al.24,25 se evidenció una mejoría en los índices de oxigenación en los pacientes con prono vigil llevados de tres a máximo ocho horas, y una posible disminución en la mortalidad. Por otra parte, en 2020 el grupo de Ding et al. en su estudio26 realizado antes del inicio de la pandemia, demostró que en pacientes con SDRA moderado a severo, el inicio temprano de prono vigil disminuyó la necesidad de intubación orotraqueal. Es por todo esto que nosotros recomendamos iniciar prono vigil desde el ingreso a Unidad de Cánulas una vez que el paciente se encuentre con flujo y FiO2 en metas, como mínimo tres horas, según tolerancia, o llevar al decúbito lateral derecho o izquierdo, evitando al máximo el decúbito supino.
Realizar lavados nasales 24 horas después del inicio de CAF en todos los pacientes cada ocho horas.
¿Como realizar el retiro de la terapia de alto flujo?19Para el retiro y destete de la CAF se recomienda hacerlo progresivamente tras la mejoría clínica y estabilidad durante al menos 24-48 horas, manteniendo siempre los flujos altos, e iniciando primero con la FiO2 hasta niveles inferiores o iguales de 50%.
Después de alcanzar nuestro objetivo de FiO2, se continúa con la reducción del flujo y está se realiza lentamente de 5 L a 10 L cada seis a ocho horas, considerando la estabilidad clínica del paciente, con objetivo de valores de flujos entre 20 L/min -30 L/min, y después de conseguir adecuados índices de oxigenación, con una FiO2 menor a 40% y manifestando estabilidad, se podría retirar definitivamente la CNAF o intercalar con un sistema de oxigenación convencional.
Por último, se recomienda una vigilancia de 12 a 24 horas del retiro de la CAF, para dar egreso de la institución.
¿Cuáles son las contraindicaciones de la CAF?27–29Estas las dividimos en dos grandes grupos, relativas y absolutas, y son:
Relativas:- 1.
Pacientes con falla respiratoria hipercápnica (tipo II)
- 2.
Lesión nasal o cirugías nasales recientes
- 3.
Epistaxis severa
- 1.
Paciente con inminencia de falla respiratoria
- 2.
Exacerbaciones de enfermedad pulmonar obstructiva crónica (EPOC con inminencia de falla respiratoria
- 3.
Alteraciones severas del control respiratorio con alto riesgo de apneas
- 4.
Deterioro del nivel de conciencia
- 5.
Estados de choque
- 6.
Indicación de intubación endotraqueal absoluta
Hemos dividido el fracaso en tres subgrupos (respiratorios, cardiovasculares o neurológicos), y si el paciente cumple con un criterio de cualquiera de los grupos, debe llevarse a ventilación mecánica invasiva.
Signos de falla respiratoria a pesar de la suplencia de oxígeno:
- •
Frecuencia respiratoria > 35 por minuto
- •
Falta de mejoría de signos de fatiga de musculatura respiratoria
- •
Incremento y mal manejo de las secreciones bronquiales
- •
Acidosis respiratoria definida como pH < 7,25 y PaCO2 > 55 mmHg.
- •
SpO2 < 90% por más de cinco minutos (descartando problemas de señal en su medición) recibiendo la máxima suplencia posible de soporte respiratorio CAF.
- •
Una presión arterial de oxígeno < 55, en cual quien momento después de haber completado por lo menos dos horas de iniciada la CAF.
Signos cardiovasculares:
- •
PAS < 90 mmHg o PAM < 60 mmHg, o una disminución de la presión arterial sistólica de 40 mmHg en pacientes con antecedentes de hipertensión arterial crónica.
- •
Requerimiento de soporte vasopresor (noradrenalina > 0,10 μg/kg/min, o sus equivalentes de adrenalina o dopamina).Hipoperfusión tisular definida como:
- •
Llenado capilar > 10 segundos; Mottling score ≥4.
- •
Lactato arterial ≥ 4 mmol/L en presencia de cualquier signo clínico de hipoperfusión (llenado capilar > 3 segundos; Mottling score ≥ 2).
- •
Deterioro de conciencia (Glasgow ≤12 puntos)
El estudio incluyó un total de 59 pacientes. El grupo de pacientes estuvo conformado en su mayoría por hombres (41 individuos correspondientes 69,5% del total). El promedio de edad fue de 60,5, con una mediana de 61 años, encontrándose todos los individuos entre 25 y 90 años. De los pacientes incluidos 39% tenían edad de 65 años o más (tabla 1). El peso promedio de los sujetos incluidos fue 78,6 kg, siendo esta variable mayor en los hombres que en las mujeres (83,2 vs. 68,1 kg, respectivamente). Tan solo 30,5% de los pacientes se encontraba eutrófico de acuerdo con la clasificación de IMC, mientras que el 69,5% presentaba exceso de peso. Otras de las comorbilidades más frecuentes fueron hipertensión arterial y diabetes mellitus. Las características demográficas de los pacientes se encuentran descritas en la tabla 1.
Características demográficas de los pacientes
| Característica | n = 59 |
|---|---|
| Edad | |
| Edad en años, mediana (Q1, Q3) | 60,5 (25, 90) |
| Edad en años, mediana Hombres | 58,5 |
| Edad en años, mediana Mujeres | 65 |
| Peso | |
| Peso en kg, mediana (Q1, Q3) | 78,6 (52, 120) |
| Peso en kg, mediana Hombres | 83,2 |
| Peso en kg, mediana Mujeres | 68,1 |
| Clasificación nutricional por IMC | |
| Peso adecuado, no. (%) | 18 (30,5) |
| Sobrepeso, no. (%) | 25 (42,4) |
| Obesidad I, no. (%) | 13 (22,0) |
| Obesidad II, no. (%) | 3 (5,1) |
| Comorbilidades más frecuentes | |
| Exceso de peso, no. (%) | 41 (69,5) |
| Hipertensión arterial, no. (%) | 14 (23,7) |
| Diabetes Mellitus, no. (%) | 10 (16,9) |
| Hipotiroidismo, no. (%) | 6 (10,1) |
Respecto a las variables clínicas y de seguimiento en el total de pacientes manejados con CNAF se observa que los valores de ferritina, PCR, LDH, pH, HCO3, lactato y PaO2Fio2 disminuyen en el tiempo asociado al manejo. Todos los resultados son descritos en la tabla 2.
Variables clínicas y de seguimiento en el total de pacientes manejados con CNAF
| n = 59 | ||
|---|---|---|
| Promedio al ingreso | Promedio día 5-7 hospitalización | |
| Hb (g/dL) | 15,0 | |
| Hematocrito (%) | 43,5 | |
| Escala NEWS | 5,8 | |
| Ferritina | 1.984,4 | 1518,7 |
| PCR | 135,2 | 57,5 |
| LDH | 417,8 | 304,3 |
| Dímero D | 1.328,6 | 1.314,1 |
| pH | 7,46 | 7,43 |
| PCO2 | 31,4 | 36,6 |
| HCO3 | 28,8 | 26,2 |
| PO2 | 58,3 | 63,3 |
| Lactato | 1,52 | 1,4 |
| PaO2Fio2 | 138,5 | 106,2 |
| Bilirrubinas totales (mg/dL) | 0,55 | 0,53 |
| Creatinina (mg/dL) | 0,96 | 0,9 |
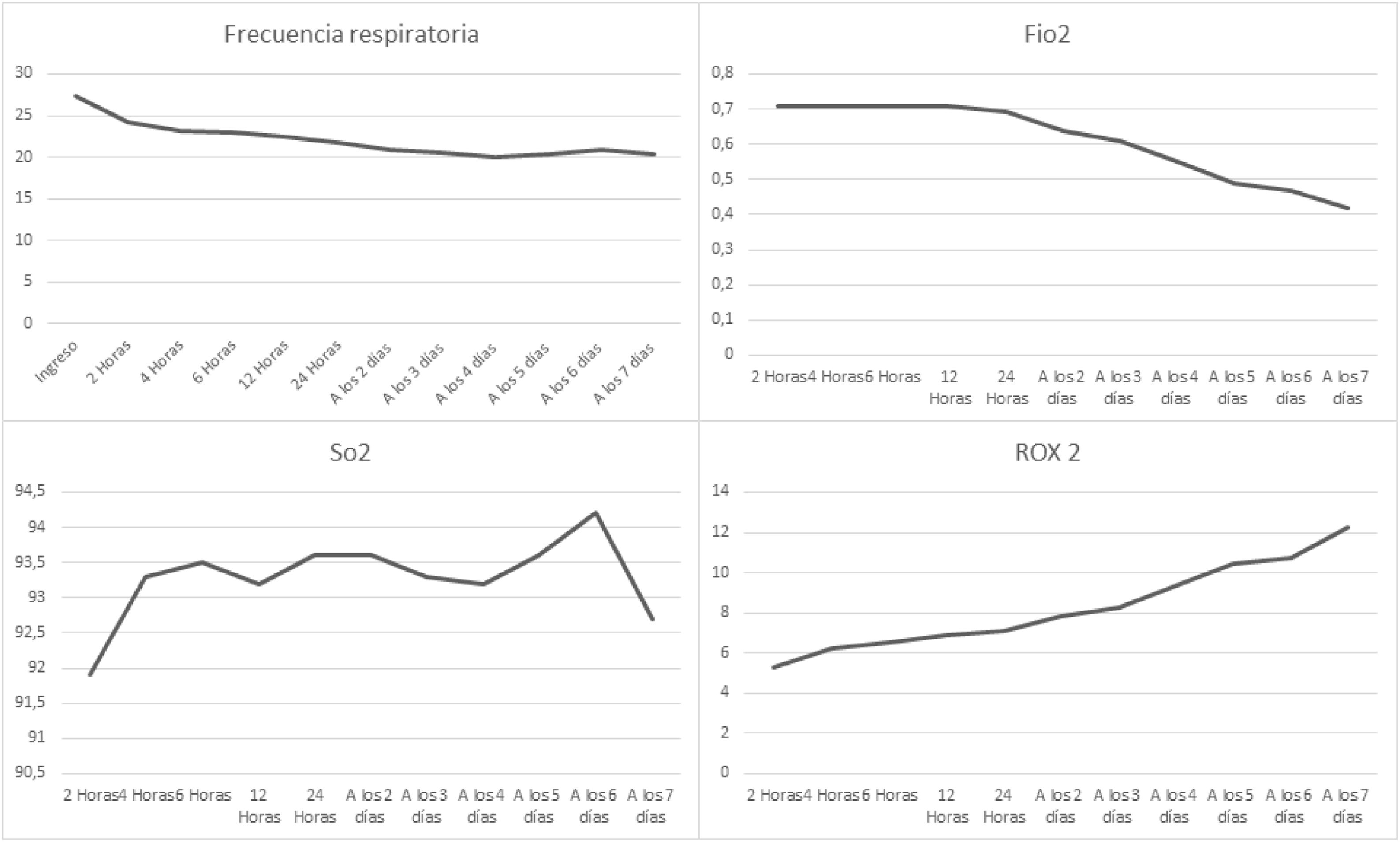
Por su parte, los resultados muestran que al momento del ingreso la media de frecuencia respiratoria fue de 27,4 L/min, la cual fue disminuyendo posterior al inicio del manejo con CNAF (dos horas: 24,3 L/min, cuatro horas: 23,1 L/min, 24 horas: 21,7 L/min y a los dos días alcanzando una media de 20,9 L/min). La mediana de FiO2 al ingreso fue de 0,71 en los 59 pacientes incluidos, teniendo una reducción progresiva a partir de las 24 horas de manejo con la CNAF. Mientras que los valores del índice ROX fueron incrementándose en el tiempo, iniciando con un valor promedio de 5,31 (cuatro horas: 6,2, 24 horas: 7,09, a los dos días: 8,23, a los cinco días: 10,42 y alcanzando un valor de: 12,23 al séptimo día de seguimiento). El comportamiento de los parámetros ventilatorios se puede observar en la figura 1.
En cuanto a los desenlaces clínicos, en la tabla 3 se muestra que 39% (n = 23) de los pacientes con neumonía grave relacionada con el SARS-CoV-2 manejados con CNAF tuvo fracaso en el tratamiento, de este grupo 12 pacientes presentaron mortalidad asociada, con una mortalidad total de 23,7% (n = 14) (tabla 3).
En el análisis de las características clínicas de los pacientes de acuerdo con el desenlace clínico, de acuerdo con los resultados se puede demostrar que existe una correlación estadísticamente significativa entre edad > 65 años y frecuencia respiratoria ≥28 con la mortalidad, asimismo, entre edad > 50 años, NEWS > 6 y nuevamente frecuencia respiratoria ≥ 28 con el fracaso en el tratamiento. Todos los resultados están descritos detalladamente en la tabla 4.
Características clínicas de los pacientes de acuerdo con el desenlace clínico
| Total (n = 59) | Supervivencia (n = 45) | Mortalidad (n = 14) | Valor p | Éxito en el tratamiento (n = 36) | Fracaso de tratamiento (n = 23) | Valor p | |
|---|---|---|---|---|---|---|---|
| Género | no. (%) | ||||||
| Masculino | 41 (69,5) | 31 | 10 | NS | 25 | 16 | NS |
| Femenino | 18 (30,5) | 14 | 4 | NS | 11 | 7 | NS |
| Distribución por grupos de edad | |||||||
| <50 años | 14 (23,7) | 14 | 0 | NS | 12 | 2 | NS |
| 50-65 años | 22 (37,3) | 20 | 2 | NS | 13 | 9 | p < 0,05 |
| > 65 años | 23 (39,0) | 11 | 12 | p < 0,01 | 11 | 12 | p < 0,05 |
| Promedio de edad | 55,5 | 76,7 | 56,6 | 66,7 | |||
| PAFI | |||||||
| PAFI < 100 | 18 (30,5) | 11 | 7 | NS | 9 | 9 | NS |
| PAFI 100-200 | 35 (59,3) | 29 | 6 | NS | 23 | 12 | NS |
| PAFI > 200 | 6 (10,2) | 5 | 1 | NS | 4 | 2 | NS |
| Promedio de PAFI | 149,5 | 114,9 | 143,2 | 130,5 | |||
| PO2 | |||||||
| PO2 < 55 | 25 (42,4) | 18 | 7 | NS | 15 | 10 | NS |
| PO2 55-60 | 7 (11,8) | 4 | 3 | NS | 2 | 5 | NS |
| PO2 > 60 | 27 (45,8) | 23 | 4 | NS | 19 | 8 | NS |
| Promedio de PO2 | 58,4 | 56,8 | 58,5 | 57,9 | |||
| Clasificación por IMC | |||||||
| IMC: Peso adecuado | 18 (30,5) | 14 | 4 | NS | 11 | 7 | NS |
| IMC: Exceso de peso | 41 (69,5) | 31 | 10 | NS | 25 | 16 | NS |
| Promedio de IMC (kg/m2) | 28,2 | 26,7 | 27,9 | 27 | |||
| Escala NEWS | |||||||
| NEWS ≤ 6 | 38 (64,4) | 31 | 7 | NS | 29 | 9 | NS |
| NEWS > 6 | 21 (35,6) | 14 | 7 | NS | 7 | 14 | p < 0,01 |
| Promedio de valor escala NEWS | 5,6 | 6,71 | 5,0 | 6,8 | |||
| Escala ROX | |||||||
| ROX ≤ 2,5 | 3 (5,0) | 1 | 2 | NS | 2 | 1 | NS |
| ROX > 2,5 | 56 (95,0) | 44 | 12 | NS | 34 | 22 | NS |
| Promedio de valor escala ROX | 5,9 | 3,73 | 5,4 | 4,2 | |||
| Frecuencia Respiratoria | |||||||
| FR < 28 | 25 (42,4) | 24 | 1 | NS | 19 | 6 | NS |
| FR ≥ 28 | 34 (57,6) | 21 | 13 | p < 0,01 | 17 | 17 | p < 0,05 |
| Promedio de FR | 26 | 32 | 27 | 29 | |||
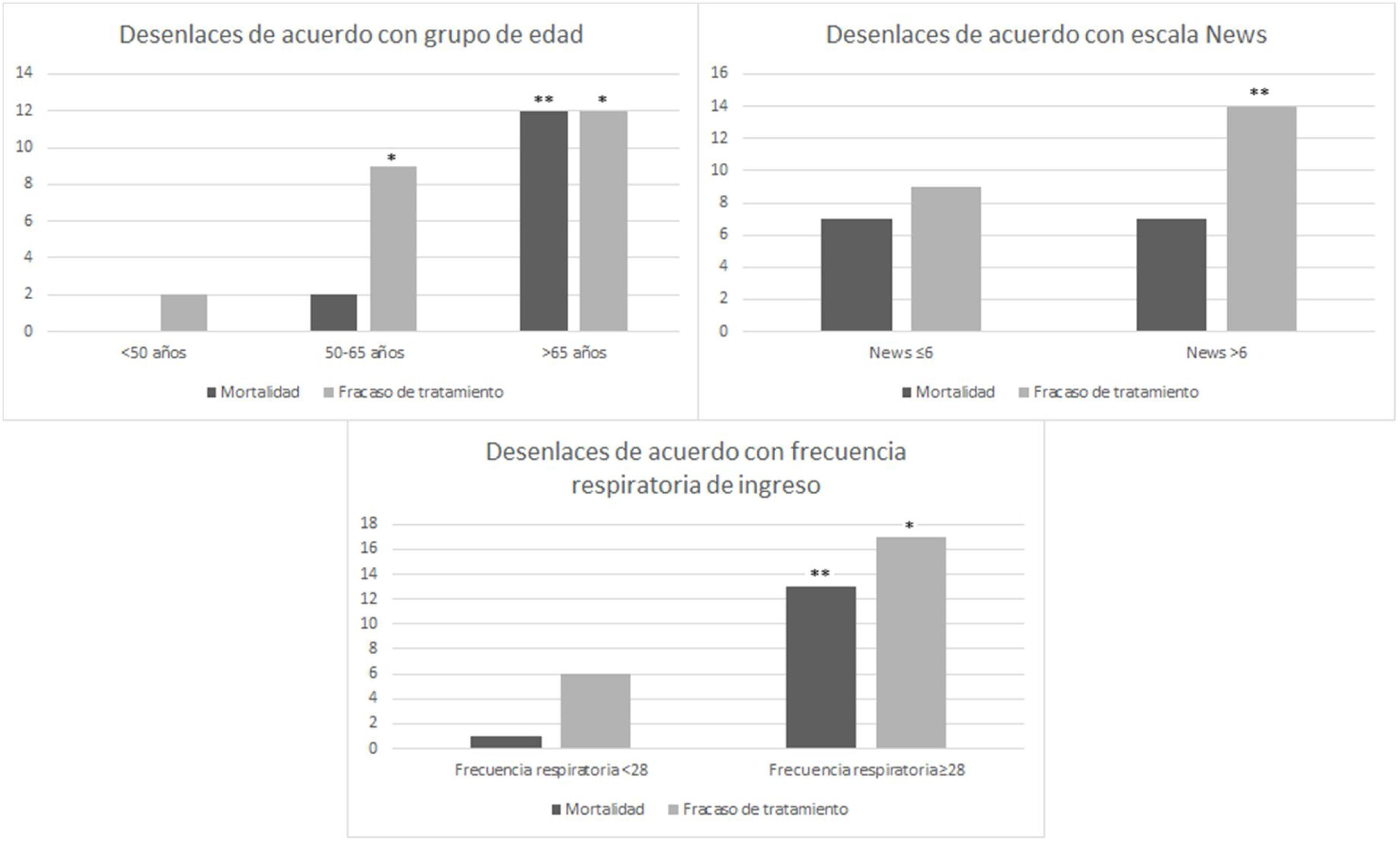
Por otro lado, en la figura 2 se pueden observar las diferencias estadísticamente significativas en cuanto a los desenlaces de acuerdo con la edad (mortalidad en < 50 años; n = 0 vs. > 50 años; n = 14 y fracaso en el tratamiento en < 50 años; n = 2 vs. > 50 años; n = 21), puntaje en escala NEWS con punto de corte valor: 6 (fracaso en el tratamiento n = 9 vs. n = 14) y frecuencia respiratoria con punto de corte valor: 28 rpm (mortalidad n = 1 vs. n = 13 y fracaso en el tratamiento n = 6 vs. N = 17). (fig. 2).
Finalmente, teniendo en cuenta lo anterior se puede interpretar que los factores de riesgo mayormente asociados con desenlaces clínicos negativos en pacientes con diagnóstico de neumonía relacionada con el SARS-CoV-2, manejados de acuerdo con los lineamientos con CNAF son una edad por encima de 50 años, puntaje en escala NEWS por encima de 6 e ingreso a Unidad de Cuidados Intermedios con frecuencia respiratoria por encima de 28 rpm.
DiscusiónLa enfermedad por coronavirus 2019 (COVID-19) es una infección potencialmente mortal causada por SARS-CoV-230. Esta se caracteriza entre otras por la presencia de hipoxemia e insuficiencia respiratoria en los pacientes que la padecen31. Este tipo de neumonía se presenta en la mayoría de los pacientes con áreas dispersas de afectación pulmonar dentro de pulmones sanos que muestran además de la hipoxemia previamente dicha, una taquipnea marcada, pero con reducciones relativamente menores en la distensibilidad pulmonar32. De acuerdo con los resultados obtenidos, la edad parece ser un factor importante para definir desenlaces en este tipo de pacientes, encontrando diferencia estadísticamente significativa entre esta variable en pacientes con mortalidad (x̄: 55,5 vs. 76,7 años; p < 0,01) y con fracaso en el tratamiento (x̄: 56,6 vs. 66,7 años; p < 0,05).
Dado que hay evidencia que sugiere que la intubación y la ventilación mecánica pueden tener un impacto limitado en el resultado de estos pacientes, con una mortalidad de hasta 88%33, se ha sugerido que la ventilación no invasiva puede ser más apropiada, particularmente para el llamado «fenotipo L», que se caracteriza por una baja elastancia (es decir, una alta distensibilidad)32. Teniendo en cuenta lo anterior se planteó el presente estudio observacional prospectivo monocéntrico en el cual se trazó el objetivo de evaluar los resultados del manejo con CNAF en el contexto específico de neumonía relacionada con el SARS-CoV-2. Todos los pacientes fueron ingresados inicialmente para manejo con CNAF en la Unidad de Cuidados Intermedios durante enero y abril de 2021. Los parámetros clínicos se recogieron dentro de las primeras 24 horas de ingreso y los siete días posteriores. La CNAF se inició sistemáticamente en 40 L/min−1/FiO2, con titulaciones de 5 L cada cinco a 10 minutos hasta conseguir el objetivo de 60 L/min, o el máximo flujo tolerable por el paciente. Asimismo, la FiO2 se tituló mediante la SO2, con la meta de mantener una saturación de oxígeno ≥90%. El destete de la CNAF se realizó progresivamente tras la mejoría clínica y estabilidad durante al menos 24-48 horas, manteniendo siempre los flujos altos, e iniciando primero con la FiO2 hasta niveles ≤50%, al alcanzar dicho objetivo, se procedió a la reducción del flujo lentamente (5 a 10 L cada seis a ocho horas) considerando la estabilidad clínica del paciente, con objetivo de valores de flujos entre 20 a 30 L/min. El retiro definitivo del soporte ventilatorio con CNAF se realizó tras conseguir adecuados índices de oxigenación, con una FiO2 < 40% y estabilidad clínica. El fracaso en el tratamiento se definió como la necesidad de manejo con ventilación mecánica invasiva en Unidad de Cuidados Intensivos, en pacientes con presión arterial de oxígeno < 55 y alteraciones en el pH (< 7,25) en paciente con presión arterial de CO2 (> 55), asociado a signos hemodinámicos como hipotensión o requerimiento de soporte vasopresor, alteración en el estado de conciencia y frecuencia respiratoria ≥ 35 rpm o disociación toracoabdominal que no mejoró posterior a dos horas del inicio de la CNAF.
La terapia de oxígeno con CNAF comprende un mezclador de aire/oxígeno, un humidificador activo, un único circuito calentado y una cánula nasal, esta suministra gas médico adecuadamente calentado y humidificado a hasta 60 L/min de flujo y se considera que tiene una serie de efectos fisiológicos, que incluyen presión positiva al final de la espiración (PEEP), la reducción del espacio muerto anatómico, una fracción constante de oxígeno inspirado y una humidificación adecuada34. La ventilación no invasiva y la CNAF son intervenciones iniciales razonables que reservan la intubación endotraqueal para aquellos pacientes con mayor gravedad de la enfermedad evidenciada por un mayor trabajo respiratorio, con riesgo de fatiga de los músculos respiratorios que conduce a hipoventilación, hipoxemia, paro cardiaco y cambios en la presión transpulmonar que genera riesgo de lesión pulmonar35. Algunas publicaciones han demostrado que los pacientes con COVID-19 pueden beneficiarse del manejo con oxígeno de alto flujo a través de la cánula nasal36, sin embargo, el hecho de verificar la condición clínica y los parámetros respiratorios se vuelve clave para no retrasar el uso de ventilación mecánica invasiva cuando sea necesario para no incrementar el riesgo de mortalidad37.
Al respecto, algunas publicaciones han descrito las características más importantes del manejo con ventilación no invasiva en los pacientes con enfermedad por SARS-CoV-2, indicando en primer lugar el potencial de generación de aerosoles como una de las principales preocupaciones asociadas al manejo38. Sin embargo, un grupo chino informó que el manejo con ventilación de presión positiva binivel puede ser usada amplia y efectivamente en pacientes con insuficiencia respiratoria hipoxémica aguda39. Por otro lado, un grupo italiano concluyó con sus resultados que la ventilación no invasiva es insuficiente para el tratamiento de la insuficiencia respiratoria inducida por SARS-CoV-240. En otro estudio retrospectivo realizado en China, que incluyó 318 pacientes diagnosticados con neumonía por COVID-19, 17 de estos pacientes fueron manejados con CNAF, sin embargo, siete (41%) pacientes experimentaron fallas. La tasa de fracaso fue del 63% (7/11) en aquellos con PaO2/FiO2 ≤200 mmHg36. Igualmente, una publicación mostró que 6/6 pacientes con diagnóstico de COVID-19 que fueron intubados y ventilados murieron, en comparación con 1/7 (14,2%) tratados mediante CNAF, lo que sugiere que la oxigenoterapia con CNAF puede estar asociada con una tasa de mortalidad más baja41. Aunque los resultados son controversiales la CNAF está reconocida por la OMS para el tratamiento de pacientes con insuficiencia respiratoria causada por COVID-1942.
Uno de los objetivos secundarios del presente estudio fue identificar los posibles parámetros fisiológicos o biomarcadores que predicen el fracaso de tratamiento con CNAF y evaluar la supervivencia general al realizar dicho manejo en pacientes con enfermedad por SARS-CoV-2. Por su parte, estudios han demostrado que existen herramientas que permiten predecir los resultados de la terapia nasal de flujo alto21, al respecto el índice ROX, el cual se obtiene dividiendo la saturación de oxígeno por la fracción inspirada de oxígeno y la frecuencia respiratoria (SpO2/FiO2/FR), ha sido propuesto como un instrumento útil para monitorizar entre otros a los pacientes con COVID-19 que son manejados con cánula nasal con oxígeno de alto flujo43. Respecto al índice ROX los resultados del presente estudio muestran que no existe una asociación estadísticamente significativa entre este índice y la predicción de fracaso en el manejo con CNAF y/o mortalidad asociada en los pacientes evaluados (mortalidad = 5,9 vs. 3,7 y fracaso = 5,4 vs. 4,2). Asimismo, algunas publicaciones han demostrado que en el seguimiento de los pacientes con COVID-19 que fueron manejados con CNAF el índice ROX no da un valor predictivo importante en los resultados44. Tal como se describe en estudios previos en donde el valor diagnóstico del ROX es más bajo en neumonías virales43. No obstante, estudios afirman que 12 horas posterior al inicio de tratamiento con CNAF, el índice ROX muestra la mejor precisión de predicción (área bajo la curva característica operativa del receptor 0,74 [IC 95%, 0,64-0,84]; p = < 0,002) e indican que el mejor punto de corte para el índice ROX es de ≥4,88, lo que se asocia significativamente con un menor riesgo de VM (OR, 0,273 [IC 95%, 0,121-0,618]; p = < 0,002), incluso después de ajustar por posibles factores de confusión43. De igual modo, un estudio observacional prospectivo multicéntrico demostró que una relación más alta de saturación de oxígeno/FiO2 a frecuencia respiratoria (puntuación de ROX-6) después de seis horas del inicio de la CNAF se asocia con el éxito de dicho manejo (ROX-6; AHR 0.43,0.31-0.60); en donde una puntuación ROX-6 de 3,7 predice en un 80% un destete exitoso, mientras que ROX-6 con valor de 2,2 predice en un 74% el fracaso5.
Por otro lado, los resultados obtenidos en este estudio destacan la necesidad de un seguimiento continuo de los pacientes con neumonía relacionada con el SARS-CoV-2 que son manejados con CNAF y sugieren la importancia de reforzar la vigilancia en pacientes con FR ≥ 28 rpm, mayor de 50 años y con un puntaje NEWS > 6, ya que puede estar asociado a un alto riesgo de intubación. En la población evaluada se encontró diferencia estadísticamente significativa entre esta variable respiratoria en pacientes con mortalidad (FR: 26 rpm vs. 32 rpm, p < 0,01) y con fracaso en el tratamiento (FR: 27 rpm vs. 29 rpm, p < 0,05). Estos resultados son congruentes con otros estudios que muestran como la medición y el seguimiento de la frecuencia respiratoria probablemente sea la solución correcta para evaluar desenlaces en estos pacientes44. Investigaciones han demostrado que en pacientes con neumonía asociada a COVID-19 se presenta un bajo uso de los músculos respiratorios accesorios cuando la frecuencia respiratoria es ≤20, sin embargo, con el aumento progresivo de la FR, el uso de los músculos respiratorios accesorios aumenta proporcionalmente45. Este enfoque es especialmente importante al momento de la toma de decisiones en pacientes con enfermedad grave en donde el hecho de evitar la intubación genera un mayor beneficio. Los resultados de este estudio hacen eco a otras publicaciones en donde la mayoría de los pacientes recibieron manejo con CNAF en un entorno de cuidados no críticos y teniendo en cuenta la monitorización basada en la frecuencia respiratoria se demuestra la viabilidad de tratamiento con CNAF fuera de la Unidad de Cuidados Intensivos mediante una monitorización asequible basada en pulsioximetría5.
Por su parte, la escala National Early Warning Score (NEWS) es considerada como un puntaje de alerta temprana estandarizado para identificar a los pacientes con enfermedades agudas durante una hospitalización, esta consta de seis medidas fisiológicas que clasifican a los pacientes en tres categorías de riesgo (bajo, moderado, alto)46. Al respecto, algunos autores afirman y apoyan el uso continuado de la escala NEWS como un sistema para la evaluación de la gravedad de enfermedad aguda en pacientes hospitalizados con COVID-19 (área bajo la curva característica operativa del receptor 0,882 [IC 95%, 0,868-0,895])47. Esto tomando como base publicaciones previas en donde se pone de manifiesto que NEWS proporciona información de pronóstico adicional con respecto al riesgo de ingreso a Unidad de Cuidados Intensivos y complicaciones y, por lo tanto, mejora las puntuaciones de riesgo clínico tradicionales en el manejo de pacientes con neumonía48. Adicionalmente, destacándola como una escala superior en comparación con otras herramientas de estratificación de riesgo en este tipo de pacientes49. Los resultados de este estudio ponen de manifiesto como esta escala ayuda a predecir el éxito del tratamiento de pacientes con COVID-19 manejados con CNAF, mostrando una diferencia estadísticamente significativa en este score en paciente con fracaso en el manejo (puntaje: 5,0 vs. 6,8; p = < 0,01).
Dentro de las limitantes del presente estudio se encuentra que es un diseño monocéntrico y el reducido número de pacientes incluido (n = 59). Dentro de los hallazgos más relevantes se encuentra que en pacientes mayores de 50 años y que se encuentran taquipneicos (FR ≥28) al momento del ingreso se debe considerar el manejo con ventilación mecánica invasiva dado su alto riesgo de fracaso en el tratamiento con CNAF e incluida la mortalidad asociada. Sin embargo, estos resultados precisan de validación con cohortes mayores. En conclusión, de los parámetros respiratorios disponibles para el seguimiento de pacientes con neumonía relacionada con el SARS-CoV-2 que son manejados con CNAF, el uso de la frecuencia respiratoria se convierte en una medida precisa y simple como predictor de desenlaces
Los resultados sugieren que el índice ROX (punto de corte 2,5) no se asocia con una identificación precisa de la necesidad de ventilación mecánica invasiva en pacientes con neumonía relacionada con el SARS-CoV-2 tratados con CNAF.
Los resultados sugieren que la escala NEWS con un punto de corte con valor de 6, facilita la predicción del pronóstico y éxito del tratamiento de pacientes con COVID-19 manejados con CNAF.
La CNAF en insuficiencia respiratoria relacionada con COVID-19, debe convertirse en una alternativa viable de manejo en particular en entornos con acceso limitado a los recursos de la Unidad de Cuidados Intensivos teniendo en cuenta las indicaciones y reconociendo que un alto porcentaje de pacientes que lo reciben pueden ser destetados con éxito sin necesidad de ventilación mecánica.
Los principales factores de riesgo asociados con desenlaces clínicos negativos encontrados en nuestro estudio fueron una edad > 50 años, puntaje en escala NEWS > 6 y frecuencia respiratoria ≥ 28 rpm.
Si bien la oxigenoterapia con CNAF no es de ninguna manera una panacea para la neumonía grave secundaria al virus del SARS-CoV-2, puede ofrecer un método menos invasivo de soporte ventilatorio, particularmente al comienzo de la enfermedad y su utilización más amplia debe considerarse en aquellos pacientes que cumplen con los criterios de manejo.
FinanciaciónEl presente artículo no contó con fuentes de financiación externa.
Conflicto de interésLos autores declaran no tener ningún conflicto de interés.