A lo largo del tiempo se han identificado distintos virus, como el Epstein-Barr, citomegalovirus, herpes simple 1-2 y virus de inmunodeficiencia humana, con efectos nocivos sobre el sistema nervioso central, provocando alteraciones transitorias o permanentes de sus funciones. Reportes previos, derivados del SARS del 2002 y del MERS-CoV del 2012, sugieren que el coronavirus tiene como presentación atípica compromiso neurológico, ya que tiene capacidad neuroinvasora y neurotrópica, pudiendo ocasionar polineuropatías, convulsiones, psicosis o promover accidentes cerebrovasculares. Recientemente se han descrito escasos reportes de encefalitis aguda por SARS-CoV-2. A continuación, se presenta un reporte de caso con alta sospecha de encefalitis aguda por SARS-CoV-2.
Different viruses have been identified at various times, such as Epstein-Barr, cytomegalovirus, herpes simplex 1-2, and human immunodeficiency virus. These have harmful effects on the central nervous system, causing temporary or permanent alterations in its functions. Previous reports arising from the SARS of 2002 and the MERS-COV of 2012, suggest that the coronavirus has an atypical presentation of neurological compromise, since it has a neuro-invasive and neurotropic capacity, and can cause polyneuropathies, seizures, psychosis or promote cerebrovascular accidents. A case is also reported in which there was a high suspicion of acute encephalitis due to SARS-CoV-2.
Un nuevo coronavirus (SARS-CoV-2) genera la enfermedad por COVID-19, reportada en diciembre de 2019 en Wuhan, provincia de Hubei, China, y desde entonces se ha convertido en una emergencia médica global por su rápida propagación, declarada como pandemia en marzo de 2020. Posiblemente, la mayor pandemia desde la gripe española de 19181.
Las manifestaciones clínicas principales son respiratorias y gastrointestinales, con presentaciones leves, moderadas o severas, desde fiebre, tos seca, disnea, mialgias, fatiga, diarrea, neumonía, hasta síndrome de distrés respiratorio agudo, falla multiorgánica y muerte2.
Los casos graves donde se afecta severamente la oxigenación de los pacientes son más frecuentes en población del sexo masculino, de la tercera edad y con comorbilidades, destacándose la obesidad3. Aunque usualmente es una infección asintomática en el 80% de los casos, el 15% se presenta con infección respiratoria más disnea e hipoxemia que requiere hospitalización y de un 3 a 5% necesita internación en UCI. La literatura emergente indica que el compromiso de los diferentes sistemas extrarrespiratorios se presentan así: hematológico en un 19%, cardiovascular principalmente arritmias en un 39%, renal entre el 7 y el 29%; gastrointestinal, hepatobiliar, endocrinológico, neurológico, oftalmológico entre un 5 y 8%, y el dermatológico puede verse afectado4. Esta fisiopatología de transmisión ha sido observada en otros coronavirus zoonóticos. Diferentes mecanismos se pueden considerar dentro de la fisiopatología de la infección sistémica multiorgánica secundaria a la infección por SARS-CoV-2, incluyendo toxicidad viral directa, daño de las células endoteliales, inflamación endotelial y coagulación intravascular, así como desregulación de la respuesta inmune y desregulación del sistema renina-angiotensina-aldosterona (RAAS). Finalmente, se ha considerado, por estudios recientes, más afinidad de unión de SARS-CoV-2 a ACE2 que de SARS-CoV a ACE2, explicando parcialmente su gran capacidad de transmitirse y el mayor compromiso en los tejidos donde mayoritariamente se expresa este receptor, como lo son pulmón, tejido gastrointestinal y neurológico, atribuyendo al virus la capacidad de ser neuroinvasivo y neurotrópico, ocasionando inflamación de la vasculatura o de otros tejidos del sistema nervioso central5,6. Se presenta el caso de un hombre de 57 años con alta sospecha de encefalitis viral parainfecciosa por SARS-CoV-2, el cual servirá para el apoyo de estudios futuros clínico-epidemiológicos.
Caso clínicoUn hombre de 57 años con antecedentes de hipertensión arterial esencial, diabetes mellitus tipo 2, dislipidemia y obesidad grado l (IMC 30) consultó al servicio de urgencias de una clínica de 3.er nivel de atención, el día 10 de julio de 2020, por cuadro clínico de un día de evolución caracterizado por astenia, adinamia, mialgias generalizadas y somnolencia; posteriormente desarrolló desorientación y paroxismos de agitación.
En el momento de la valoración encontraron al paciente agitado, apráxico, desorientado en las tres esferas, sin contacto visual con el examinador, Glasgow 13/15, cifras tensionales en estadio de urgencia (190/110mmHg), taquicárdico (125lpm). Se consideró emergencia hipertensiva órgano blanco cerebro y se administró 2mg de midazolam y 40mg de labetalol vía intravenosa. A pesar del control de las cifras tensionales no se obtuvieron cambios respecto a su alteración neuropsiquiátrica y se trasladó al servicio de radiología.
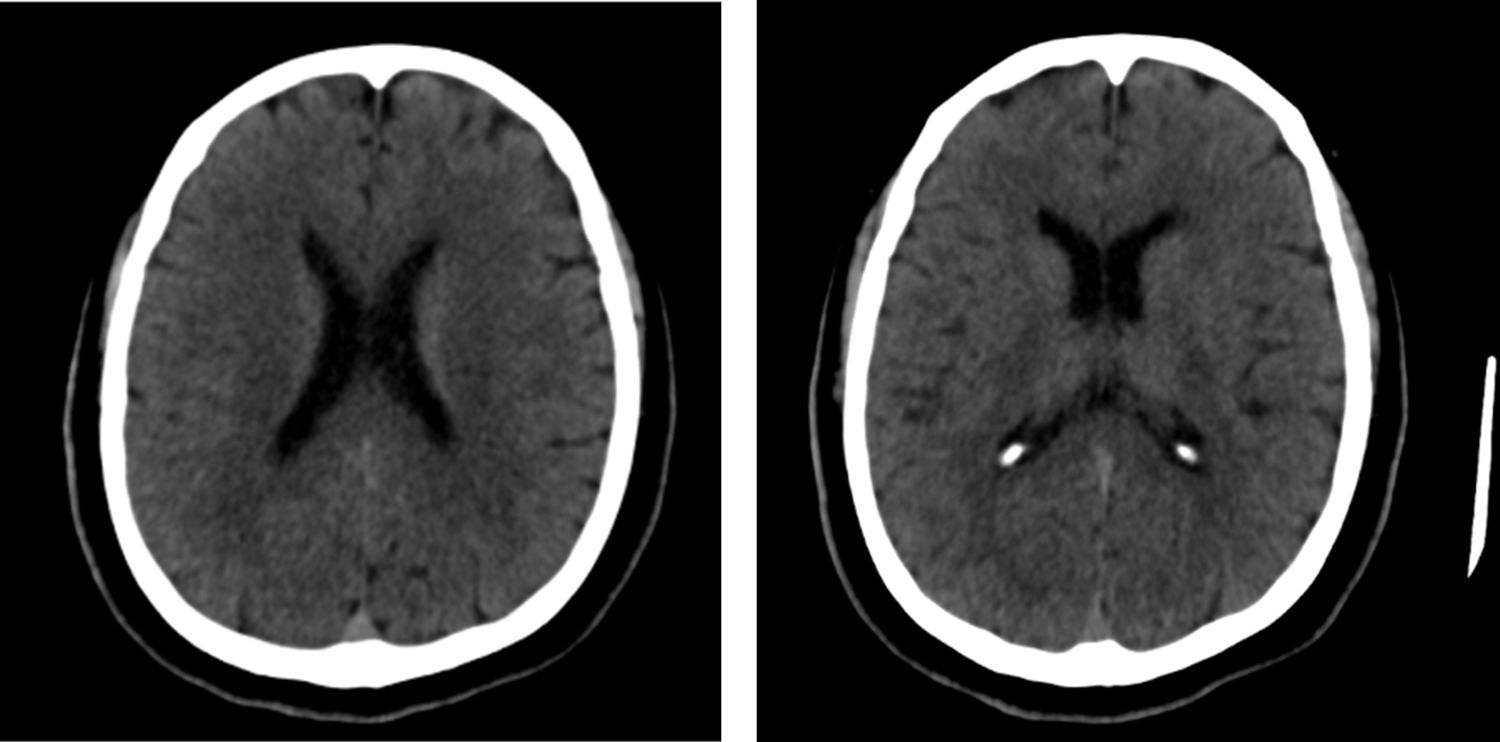
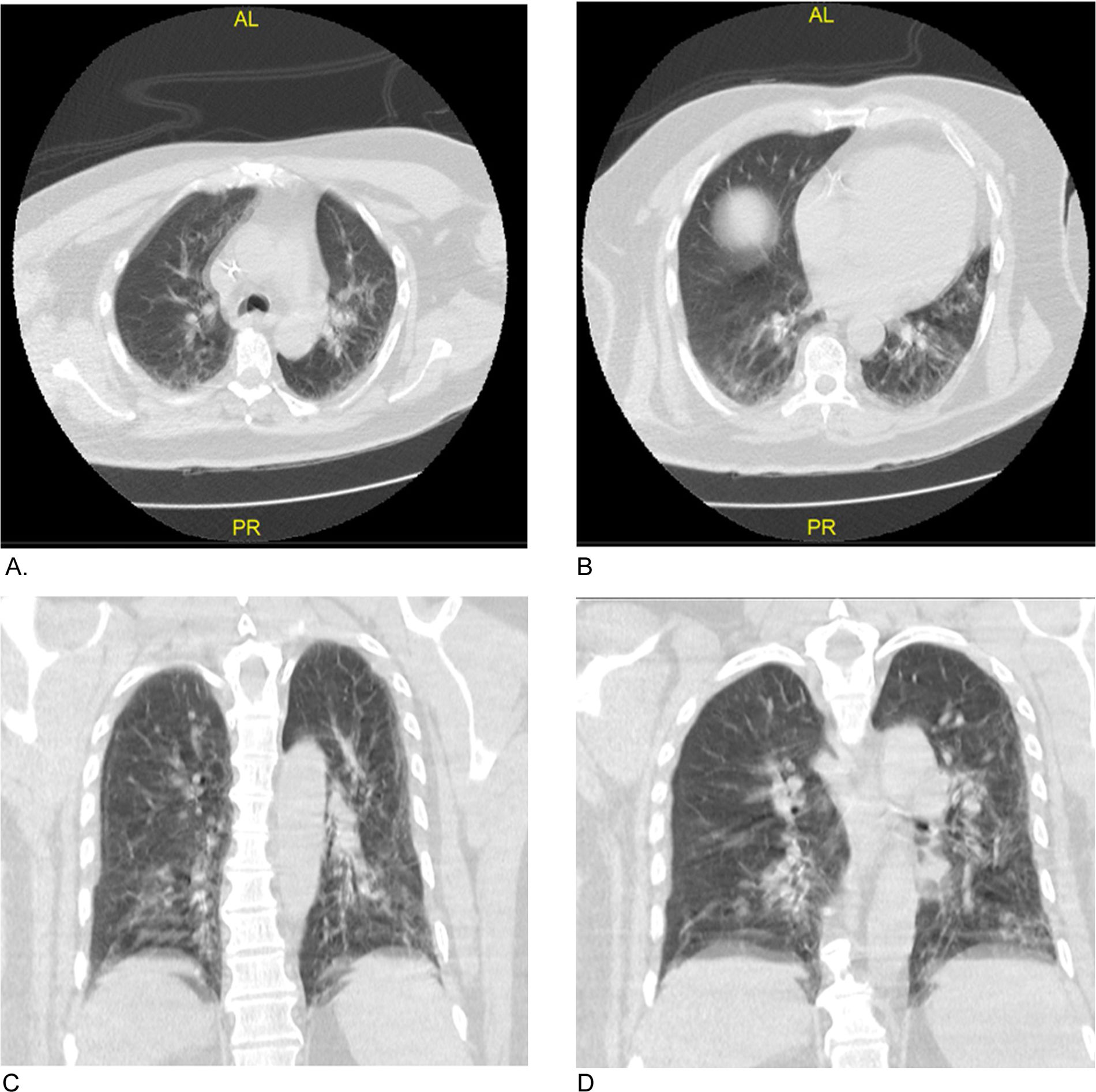
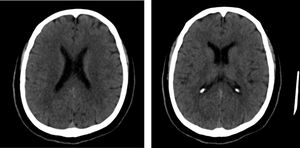
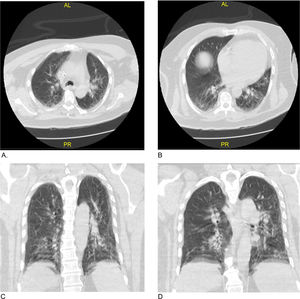
Se realizó tomografía de cráneo simple, y tras un intento fallido de toma de resonancia simple y contrastada por la agitación psicomotora, refractaria al uso de midazolam y propofol en bolos, se indicó estrategia de sedación dual con midazolam más dexmedetomidina. La tomografía de cráneo demostró hipodensidades en el núcleo caudado izquierdo, sin otras alteraciones como áreas de isquemia o sangrado (fig. 1). Se decidió ampliar estudio de imágenes con tomografía axial computarizada de tórax que reportó infiltrados intersticiales parahiliares bilaterales con ocupación alveolar en vidrio esmerilado en el lóbulo superior derecho (fig. 2), lo que generó la sospecha clínica de infección por SARS-CoV-2, ante lo cual se tomó RT-PCR para SARS-CoV-2 de hisopado nasofaríngeo. Los paraclínicos de ingreso resultaron sin alteración metabólica de tipo hepático, renal o electrolítico que explicasen las manifestaciones neurológicas mencionadas, por lo cual se sospechó encefalitis viral y se indicó aciclovir (tabla 1).
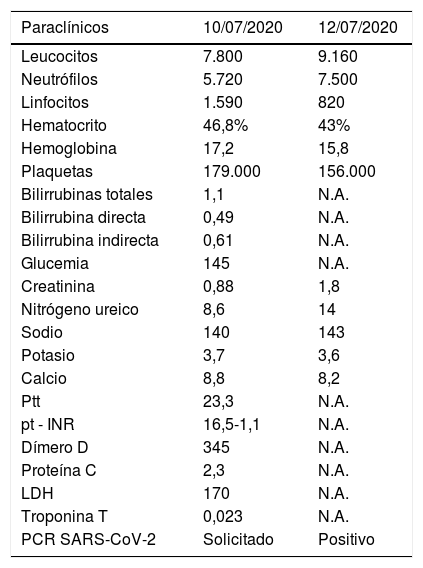
Resultado de los exámenes paraclínicos solicitados al ingreso a urgencias y en la hospitalización en UCI
| Paraclínicos | 10/07/2020 | 12/07/2020 |
|---|---|---|
| Leucocitos | 7.800 | 9.160 |
| Neutrófilos | 5.720 | 7.500 |
| Linfocitos | 1.590 | 820 |
| Hematocrito | 46,8% | 43% |
| Hemoglobina | 17,2 | 15,8 |
| Plaquetas | 179.000 | 156.000 |
| Bilirrubinas totales | 1,1 | N.A. |
| Bilirrubina directa | 0,49 | N.A. |
| Bilirrubina indirecta | 0,61 | N.A. |
| Glucemia | 145 | N.A. |
| Creatinina | 0,88 | 1,8 |
| Nitrógeno ureico | 8,6 | 14 |
| Sodio | 140 | 143 |
| Potasio | 3,7 | 3,6 |
| Calcio | 8,8 | 8,2 |
| Ptt | 23,3 | N.A. |
| pt - INR | 16,5-1,1 | N.A. |
| Dímero D | 345 | N.A. |
| Proteína C | 2,3 | N.A. |
| LDH | 170 | N.A. |
| Troponina T | 0,023 | N.A. |
| PCR SARS-CoV-2 | Solicitado | Positivo |
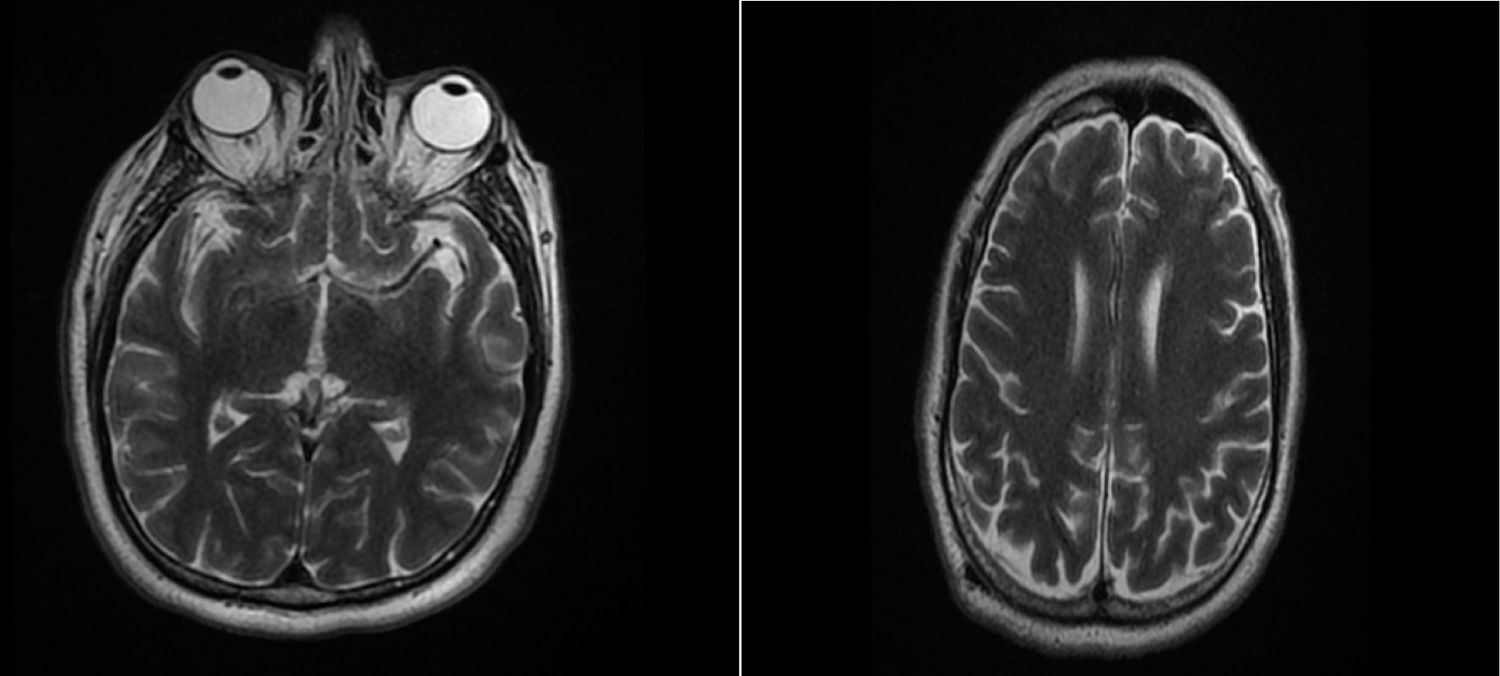
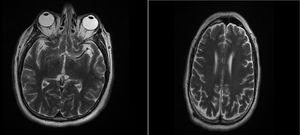
Se hospitalizó al paciente en la unidad de cuidados intensivos, en donde se realizó punción lumbar, se tornó taquicárdico y febril, se solicitaron cultivos y se inició tratamiento antibiótico empírico con ceftriaxona más vancomicina. El citoquímico del líquido cefalorraquídeo (LCR) mostró hiperproteinorraquia sin hipoglucorraquia con celularidad normal, Gram sin bacterias, tinta china y estudio PCR multiplex de LCR para meningitis-encefalitis, con resultado negativo (tabla 2). Se midieron drogas de abuso: cocaína, barbitúricos, cannabinoides, opiáceos, benzodiacepina, reportados como negativos. Se realizó adicionalmente resonancia magnética nuclear (RMN) cerebral, la cual se encontró dentro de los límites normales (fig. 3).
Resultados del análisis del líquido cefalorraquídeo y PCR multiplex panel meningitis/encefalitis
| Estudio LCR | ||
|---|---|---|
| Citoquímico | Referencia | |
| PH | 7,0 | |
| Aspecto | Ligeramente turbio | |
| Color | Límpido | |
| Hematíes | 21/mm3 | 0-5/mm3 |
| Hematíes frescos-crenados | 90-10% | |
| Leucocitos | 5/mm3 | 0-10 mm3 |
| Polimorfonucleares | 85% | |
| Mononucleares | 15% | |
| Glucosa | 80mg/dl | |
| Proteínas | 205mg/dl | |
| Tinta china | Negativa | |
| ADA | 0U/L | |
| Gram | No se observan microorganismos | |
| PCR multiplex panel meningitis/encefalitisEscherichia coli K1, Haemophilus influenzae, Listeria monocytogenes, Neisseria meningitidis,Streptococcus agalactiae,Streptococcus pneumoniae, Citomegalovirus, Enterovirus, Herpes simple tipo 1 y 2, Herpes virus humano 6, Parechovirus humano, Varicella zoster, Cryptococcus neoformans/gattii | No se aíslan microorganismos |
Valorado por el servicio de neurología, se apreció mejor control de la agitación psicomotora, y no se apreciaron signos neurológicos claramente patológicos al examen físico, pero se consideró continuar con el esquema antibiótico y esperar el resultado de la RT-PCR para SARS-CoV-2, la cual fue finalmente reportada como positiva. No se encontró germen causal en los estudios convencionales de la encefalitis, por lo que el cuadro clínico se orientó hacia encefalitis viral por COVID-19.
Durante la estancia en la unidad presentó falla renal aguda AKIN l, manejado con líquidos endovenosos, presentó aislamiento de Staphylococcus epidermidis en sangre, en un solo hemocultivo, fue valorado por infectología considerando que el estudio del LCR no sugería meningitis bacteriana, que la bacteriemia era contaminación del cultivo, pero tampoco explicaría el cuadro clínico, concluyendo también en una encefalitis viral probablemente relacionada con COVID-19. Se suspendió el tratamiento antibiótico y se completó 14 días de manejo con aciclovir. El paciente resolvió las alteraciones neurológicas y la lesión renal aguda, se dio egreso al servicio de hospitalización por medicina interna con recuperación completa.
DiscusiónReportamos el caso de un paciente con impresión diagnóstica de encefalitis viral por SARS-CoV-2. Si bien su presentación típica es fiebre, tos seca, odinofagia, cefalea, disgeusia, obstrucción o congestión nasal, anosmia o hiposmia, disnea, entre otros. Desde el 2014 se conoce que la familia de los coronavirus, incluyendo SARS-CoV, tiene la capacidad de invadir sistemas y órganos extrarrespiratorios; a continuación se describen con sus respectivas prevalencias: corazón (8-52%), gastrointestinal (9,2-26,8%), hepático (16,1-53,1%), renal (0,5-23%), ocular (31,6%), cutáneo (1,1-15,9%), hematológico (16,4-56,5%) y neurológico (0,5-16,8%)7,8. En autopsias, se encontró a nivel cerebral la secuencia genómica del SARS-CoV-2, demostrando que este es similar tanto en la secuenciación genómica como en la estructuralidad del sitio de unión de su receptor a nivel cerebral de angiotensina 2 (ACE2)9,10, lo cual explica su afinidad por el cerebro humano11.
El compromiso neurológico por este virus puede ser originado por una lesión directa, por hipoxia, o por respuesta inmune; la sintomatología vista con mayor frecuencia es el mareo (16,8%), cefalea (13,1%), mientras que la alteración de la conciencia, enfermedad cerebrovascular aguda, ataxia, convulsiones, alteración de la visión y del dolor son menores del 10%. En cuanto a la meningoencefalitis y síndrome de Guillain-Barré, se han descrito en un 6,1% y 1,4%, respectivamente. Cabe aclarar que las alteraciones neurológicas primordialmente se presentan en infecciones graves, pero se deben tener en cuenta también en casos leves a moderados7,12.
El diagnóstico se debe considerar con la pandemia actual, y se basa principalmente en los antecedentes de exposición sumados a la alteración neurológica y hallazgos del LCR compatible con infección viral o aislamiento del microorganismo por técnicas de amplificación genómica, una vez se descarte la presencia de otros virus tradicionales causantes de encefalitis. El citoquímico del LCR se puede presentar con leucocitos ligeramente aumentados o normales, normoglucorraquia, proteínas normales o hiperproteinorraquia no tan marcada, como se ha descrito en la mayoría de reportes de casos o como suele verse en cuadros virales, inflamatorios o degenerativos; incluso el estudio del LCR puede ser normal en pacientes con COVID-19 aislado o con síndrome de Guillain-Barré concomitante13,14, como el caso de nuestro paciente, que solo presentó hiperproteinorraquia.
Por otra parte, no logramos detectar o aislar el virus en LCR, ya que actualmente en Colombia no se dispone de la reacción en cadena de polimerasa para SARS-CoV-2 específica de LCR; asimismo, en la mayoría de reportes de casos no se logró aislar el virus en LCR, incluso no se realizó búsqueda del mismo o si se realizó esta resultó negativa13,14. Por lo tanto, al tener un Gram y cultivo de LCR más un film array para patógenos comunes de meningitis negativos, con una RT-PCR para SARS-CoV-2 de hisopado nasofaríngeo positivo, nuestro diagnóstico más probable que explicara su alteración neurológica es el SARS-CoV-2.
En cuanto a los estudios imagenológicos, ganan utilidad para identificar complicaciones relacionadas con encefalitis; no obstante, la RNM cerebral es más específica que el TAC de cráneo simple. Los hallazgos en RNM cerebral más relevantes en COVID-19 son: hiperintensidad del ventrículo lateral derecho, cambios de señal hiperintensos a nivel del lóbulo temporal mesial derecho e hipocampo, aunque tanto el TAC de cráneo simple como la RNM cerebral pueden ser normales, como en nuestro paciente5.
Adicionalmente, el paciente recibió tratamiento por 14 días con aciclovir, administrado inicialmente de forma empírica y continuado en conjunto con el servicio de neurología, pues al ser antiherpético podría ser una opción terapéutica, ya que el SARS-CoV-2 comparte la misma respuesta inmune con los virus del herpes, aunque no se relacionan, no hay evidencia ni está aprobado su uso15.
ConclusiónEl personal de salud que atiende pacientes infectados con SARS-CoV-2 debe estar al tanto de posibles presentaciones atípicas como la encefalitis aguda cuando hay alteración neurológica. El aislamiento del virus en LCR es útil pero no es indispensable, comparado con los hallazgos clínicos, paraclínicos e imagenológicos para considerar un diagnóstico, ya que no está claro si en todos los casos la afectación cerebral es consecuencia directa de la infección, o indirecta por la respuesta inflamatoria o inmune sistémica. Este documento aporta conocimiento en esta área y promueve la necesidad de continuar reportando manifestaciones extrapulmonares de infección viral por COVID-19 e investigando clínicamente el comportamiento y desenlance.
Conflicto de interesesNinguno declarado.
Al personal sanitario de Colombia, en especial de la Clínica Cobos Medical Center, por su entrega y compromiso en superar los días oscuros de esta pandemia.