Caracterizar pacientes con infección por SARS-CoV-2 y falla respiratoria con requerimiento de cánula nasal de alto flujo a 2.600m sobre el nivel del mar.
DiseñoDescriptivo, corte transversal.
Marco de referenciaLa enfermedad por coronavirus (COVID-19) puede causar insuficiencia respiratoria, una alternativa para su manejo es la cánula nasal de alto flujo, sin embargo, hay que definir cuales pacientes se benefician de ventilación mecánica invasiva y cuáles de la cánula nasal de alto flujo.
PacientesCiento treinta y seis pacientes hospitalizados en Bogotá, con diagnóstico de COVID-19.
IntervencionesSoporte ventilatorio no invasivo con cánula nasal de alto flujo y ventilación mecánica.
MedicionesCaracterísticas sociodemográficas y clínicas, gases arteriales y paraclínicos al ingreso y en los días 1, 2 y 3 en la unidad de cuidados intensivos (UCI), mortalidad en la UCI.
ResultadosEl 61,76% fueron varones, la edad media fue de 58,82 años, las comorbilidades más prevalentes fueron obesidad (37,50%) e hipertensión (33,82%). El 53,65% requirió ventilación mecánica invasiva, y la mortalidad fue del 34,56%, la variable asociada con necesidad de intubación fue el recuento linfocitario al ingreso. Hubo asociación estadística significativa entre la frecuencia respiratoria, el lactato, los leucocitos, los linfocitos al ingreso y la edad con la mortalidad.
ConclusionesEn pacientes con COVID-19 que recibieron oxígeno por cánula nasal de alto flujo a 2.600m sobre el nivel del mar; el sexo masculino fue el predominante, las comorbilidades más frecuentes asociadas fueron obesidad e hipertensión, los linfocitos al ingreso estuvieron asociados con la intubación y la edad fue el factor asociado con la mortalidad.
To characterize patients with SARS-CoV-2 infection and respiratory failure requiring high-flow nasal cannula at 2600 m above sea level.
DesignDescriptive, cross-sectional.
Frame of referenceCoronavirus disease (COVID-19) can cause respiratory failure, an alternative for its management is high-flow nasal cannula, however, it is necessary to define which patients benefit from invasive mechanical ventilation and which from high-flow nasal cannula.
PatientsOne hundred and thirty six patients hospitalized in Bogotá, with diagnosis of COVID-19.
InterventionsNon-invasive ventilatory support with high-flow nasal cannula and mechanical ventilation.
MeasurementsSociodemographic and clinical characteristics, arterial and paraclinical gases at admission and on days 1, 2 and 3 in ICU, mortality in ICU.
ResultsThe 61.76% were men, mean age was 58.82 years, the most prevalent comorbidities were obesity (37.50%) and hypertension (33.82%). The 53.65% required invasive mechanical ventilation and mortality was 34.56%; the variable associated with the need for intubation was the lymphocyte count on admission. There was a significant statistical association between respiratory frequency, lactate, leukocytes, lymphocytes at admission and age with mortality.
ConclusionsIn patients with COVID-19 who received oxygen by high-flow nasal cannula at 2600 m above sea level, male sex was predominant, comorbidities and mortality were higher in patients with COVID-19.
A finales de enero del 2020, se publicaron los primeros casos de neumonía viral en Wuhan, China, y fueron atribuidos al patógeno responsable de la enfermedad por coronavirus 2019 (COVID-19), identificado como un miembro nuevo de la familia de beta coronavirus de ARN, denominado síndrome coronavirus 2 (SARS-CoV-2), debido a similitudes con los virus SARS-CoV y el síndrome respiratorio de Oriente Medio (MERS)1.
La infección por SARS-CoV-2, produce un desajuste en la relación ventilación perfusión (V/Q), debido al flujo sanguíneo pulmonar a los alvéolos no ventilados, causada por el fracaso de la vasoconstricción hipóxica, ocasionado edema intersticial pulmonar y lesión endotelial en parte secundaria a los efectos citopáticos del virus y la formación de microtrombos por el desequilibrio entre la actividad fibrinolítica y la procoagulante, además ocasionalmente se produce un deterioro de la capacidad de difusión, pero parece que las anomalías en el intercambio gaseoso aparecen antes que los cambios en la mecánica pulmonar y la distensibilidad pulmonar se mantiene preservada2.
Esta hipoxemia arterial con mecánica pulmonar preservada, es la responsable de la ausencia de disnea, fenómeno que se conoce como hipoxemia silenciosa o «feliz» que puede llegar a niveles tan extremos de hipoxemia con concentraciones de PaO2 entre 36 y 45mmHg en ausencia de aumento de la ventilación alveolar (PaCO2 entre 34 y 41mmHg) lo que dificulta su reconocimiento hasta estados avanzados de déficit de oxígeno3.
Esto supone un problema porque en algunos trabajos la oxigenación ha sido interpretada como un desenlace con impacto en la mortalidad en el síndrome de dificultad respiratoria aguda (SDRA)4, y otros trabajos como el de Pérez et al. han propuesto que la deuda de oxígeno puede ser un predictor del fracaso de la terapia con la cánula nasal de alto flujo (CNAF) en pacientes con COVID-19 en pacientes habitantes de grandes alturas5, sin embargo, la desproporción entre la respuesta clínica a este cambio fisiológico y la falta de evidencia sólida, han generado controversias alrededor de la valoración de la hipoxemia como un marcador de mortalidad, objetivo terapéutico y la necesidad de soporte ventilatorio invasivo como la estrategia para tratarla6,7.
Aunque la mayoría de casos de infección por SARS-CoV-2 desarrollan formas leves a moderadas de la enfermedad, se estima que los pacientes con COVID-19 que desarrollan dificultad respiratoria aguda e hipoxemia, requieren soporte respiratorio cuando consultan a los servicios de salud y reciben oxigenoterapia estándar en el 29% de los casos, cánula nasal de alto flujo (CNAF) en el 19% y ventilación mecánica no invasiva (VMNI) e invasiva (VMI) en el 6%, sin embargo, el 63% requiere VMI dentro de las primeras 24h y el 80% la requiere en algún momento de su estancia en la unidad de cuidados intensivos (UCI). Además, las mortalidades reportadas a 90 días se encuentran alrededor del 31% y varían en función de la severidad del SDRA en aproximadamente el 30, 34 y 50% para SDRA leve, moderado y grave, respectivamente8.
La VMI protectora se considera de elección para el tratamiento del SDRA debido la disminución en la mortalidad y porque no dispersa aerosoles, lo que se considera un factor para evitar la transmisión de agentes infecciosos, sin embargo, debido a que los sistemas de salud en todo el mundo se vieron desbordados y que se ha asociado con el denominado daño pulmonar inducido por el ventilador (ventilator-induced lung injury [VILI]), se ha planteado el empleo de la CNAF como una forma de soporte ventilatorio no invasivo que suministra altos niveles de oxígeno, humidificación y niveles bajos de presión positiva, aunque con el inconveniente de ser potencialmente generadora de aerosoles, lo que supone un aumento en el riesgo de transmisión por vía inhalada9,10.
La CNAF puede administrar gas caliente y humidificado (hasta con el 100% de oxígeno) a un flujo máximo de 60l/min a través de cánulas o puntas nasales y hay evidencia que soporta su uso en adultos con insuficiencia respiratoria hipoxémica aguda, durante la pandemia de COVID-19, la CNAF demostró disminuir el riesgo de intubación cuando fue comparada con el aporte de oxígeno por cánula nasal convencional en pacientes con COVID-19 grave y adicionalmente, disminuyó el tiempo hasta la recuperación11. Es por esto, que se hace relevante realizar estudios locales que identifiquen y contrasten los parámetros clínicos y paraclínicos involucrados en la falla de la CNAF y tener elementos de juicio para individualizar la terapia.
Este estudio denominado por los investigadores CaraCOVID-HF está justificado en la necesidad de aportar información acerca de las diferentes estrategias ventilatorias no invasivas como herramientas para el manejo de la falla ventilatoria hipoxémica en los pacientes con neumonía grave asociada a infección por SARS-CoV-2 y contrastarlas con la información disponible acerca de la ventilación mecánica a grandes alturas, el objetivo fue describir las características sociodemográficas, clínicas y paraclínicas de una muestra de pacientes con infección por SARS-CoV-2 y falla respiratoria con requerimiento de CNAF a 2.600m sobre el nivel del mar (m s.n.m).
MétodosSe realizó un estudio descriptivo, de corte transversal, en una cohorte retrospectiva de 151 pacientes, con diagnóstico de COVID-19 y almacenados en la base de registro CICERO II, que fueron hospitalizados en las UCI de los hospitales San Blas y Santa Clara, pertenecientes a la Subred Centro-Oriente de Bogotá, Colombia, y que recibieron soporte ventilatorio no invasivo a través de la CNAF.
No se realizó cálculo de la muestra, debido a la no disponibilidad de datos previos por tratarse de una pandemia en curso y se recolectaron los pacientes de una base de datos que contenía un total de 151 pacientes, de los cuales se descartaron 15 (10%) por no encontrarse los datos completos, dando finalmente un total de 136 pacientes. Adicionalmente, debido a que algunos pacientes no tenían registro de los valores del lactato, pH, leucocitos y linfocitos a su ingreso a la UCI, se utilizaron los del ingreso a la institución.
Se incluyeron pacientes mayores de 18 años, que ingresaron a las UCI de los hospitales San Blas y Santa Clara con diagnóstico confirmado de COVID-19 y requerimiento CNAF. Se excluyeron mujeres embarazadas, aquellos que requirieron VMI desde el ingreso y dispositivos no invasivos tipo CPAP, aquellos con contraindicaciones para el uso de CNAF y los que presentaron intolerancia al dispositivo por más de 2h.
Se diligenció una hoja de cálculo de Excel® para la tabulación de los datos sociodemográficos y las variables clínicas de los pacientes que ingresaron a UCI (Anexo 1), diligenciada por los investigadores en los centros asistenciales y se realizaron las descripciones estadísticas mediante el software Stata® V.17.0. Para la estadística descriptiva de las variables numéricas se realizó el cálculo de las medias, percentiles, desviación estándar y varianza según aplicaba para cada tipo de variable y para las variables categóricas se realizaron tablas de frecuencia. Para el análisis de los días 2 y 3 en la UCI, de las variables clínicas, se realizó el descarte de 38 pacientes puesto que no contábamos con los datos para esos días y en la variable días de estancia en la UCI se descartaron 9 pacientes con los datos incompletos.
Se realizaron pruebas de normalidad para las variables cuantitativas y aquellas en las que se comprobó distribución normal, se les comparó para intubación y muerte mediante la t de Student, y aquellas con distribución no normal mediante un test de rangos de Wilcoxon. Para las variables cualitativas se utilizó la prueba de Chi-cuadrado. Se realizó un modelo de regresión lineal simple para la edad y lineal simple generalizado para los leucocitos al ingreso, linfocitos al ingreso, lactato y frecuencia respiratoria al ingreso, finalmente se realizó una regresión multivariada para estimar el riesgo de mortalidad.
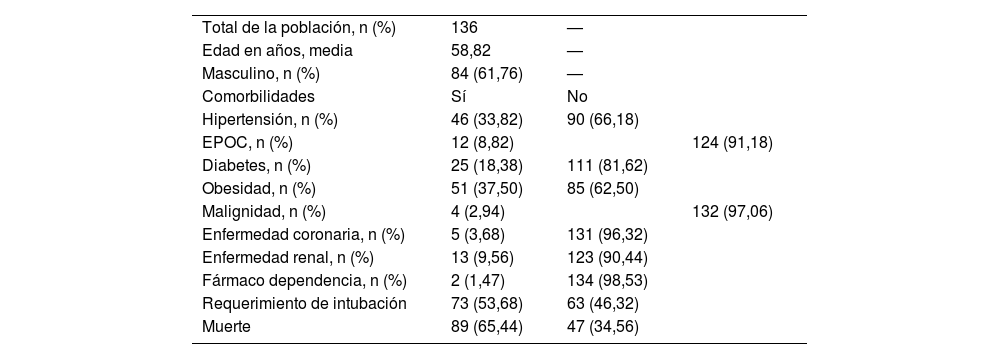
ResultadosDe una muestra de 136 pacientes el 61,76% eran de sexo masculino y el 38,24% femenino, la media de la edad fue de 58,82 años. Las comorbilidades de mayor prevalencia fueron la obesidad con el 37,50% y la hipertensión con el 33,82%, y las menos frecuentes fueron la farmacodependencia con el 1,47% y la malignidad con el 2,94%. Un 53,68% de los pacientes requirió inicio de VMI y la mortalidad durante la estancia en la UCI fue del 34,56% Las demás características generales de los pacientes se muestran en la tabla 1.
Características generales de los pacientes
| Total de la población, n (%) | 136 | — | |
| Edad en años, media | 58,82 | — | |
| Masculino, n (%) | 84 (61,76) | — | |
| Comorbilidades | Sí | No | |
| Hipertensión, n (%) | 46 (33,82) | 90 (66,18) | |
| EPOC, n (%) | 12 (8,82) | 124 (91,18) | |
| Diabetes, n (%) | 25 (18,38) | 111 (81,62) | |
| Obesidad, n (%) | 51 (37,50) | 85 (62,50) | |
| Malignidad, n (%) | 4 (2,94) | 132 (97,06) | |
| Enfermedad coronaria, n (%) | 5 (3,68) | 131 (96,32) | |
| Enfermedad renal, n (%) | 13 (9,56) | 123 (90,44) | |
| Fármaco dependencia, n (%) | 2 (1,47) | 134 (98,53) | |
| Requerimiento de intubación | 73 (53,68) | 63 (46,32) | |
| Muerte | 89 (65,44) | 47 (34,56) |
EPOC: enfermedad pulmonar obstructiva crónica.
Fuente: elaboración propia.
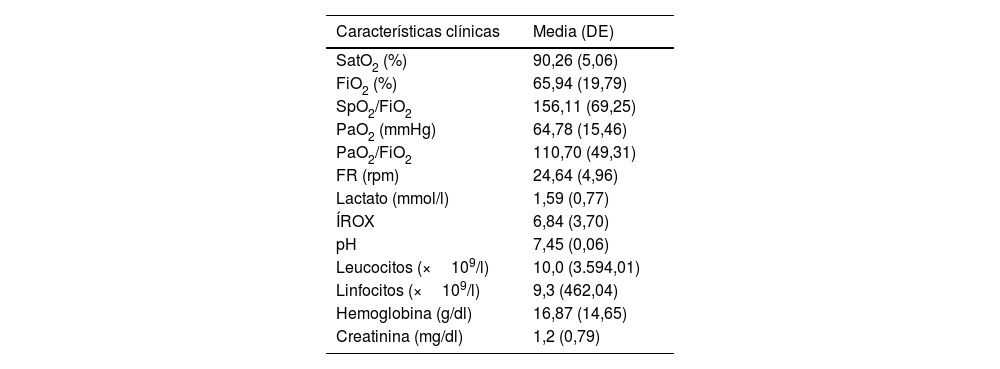
La tabla 2, presenta las características de la población estudiada al ingreso a la institución, entre ellas las variables respiratorias y paraclínicas. La saturación media al ingreso fue del 90%, la FiO2 del 65%, para un cociente de saturación de oxígeno sobre la fracción inspirada de oxígeno (SpO2/FiO2) media de 156,11, respecto a la PaO2 se determinó una media de 64mmHg, el cociente de presión arterial de oxígeno sobre la fracción inspirada de oxígeno (PaO2/FiO2) al ingreso de 110,70, la frecuencia respiratoria al ingreso fue de 24,64rpm y el ÍROX al ingreso el 6,84%.
Características de los pacientes al ingreso al hospital
| Características clínicas | Media (DE) |
|---|---|
| SatO2 (%) | 90,26 (5,06) |
| FiO2 (%) | 65,94 (19,79) |
| SpO2/FiO2 | 156,11 (69,25) |
| PaO2 (mmHg) | 64,78 (15,46) |
| PaO2/FiO2 | 110,70 (49,31) |
| FR (rpm) | 24,64 (4,96) |
| Lactato (mmol/l) | 1,59 (0,77) |
| ÍROX | 6,84 (3,70) |
| pH | 7,45 (0,06) |
| Leucocitos (×109/l) | 10,0 (3.594,01) |
| Linfocitos (×109/l) | 9,3 (462,04) |
| Hemoglobina (g/dl) | 16,87 (14,65) |
| Creatinina (mg/dl) | 1,2 (0,79) |
DE: desviación estándar; FiO2: fracción inspirada de oxígeno; FR: frecuencia respiratoria; PaO2: presión parcial de oxígeno arterial, PaO2/FiO2 O2: cociente entre la presión arterial de oxígeno y la fracción inspirada de oxígeno; rpm: respiraciones por minuto; SatO2: saturación arterial de oxígeno; SpO2/FiO2: cociente entre la saturación arterial medida por oximetría de pulso y la fracción inspirada de oxígeno.
Fuente: elaboración propia.
Dentro de las variables paraclínicas se analizó: el lactato, que al ingreso tuvo una media de 1,5mmol/l, el pH con una media de 7,45, los leucocitos y linfocitos al ingreso con medias de 10,0×109/l y 9,33×109/l, respectivamente, en cuanto a la hemoglobina la media obtenida fue de 16,87g/dl y la creatinina de 1,2mg/dl.
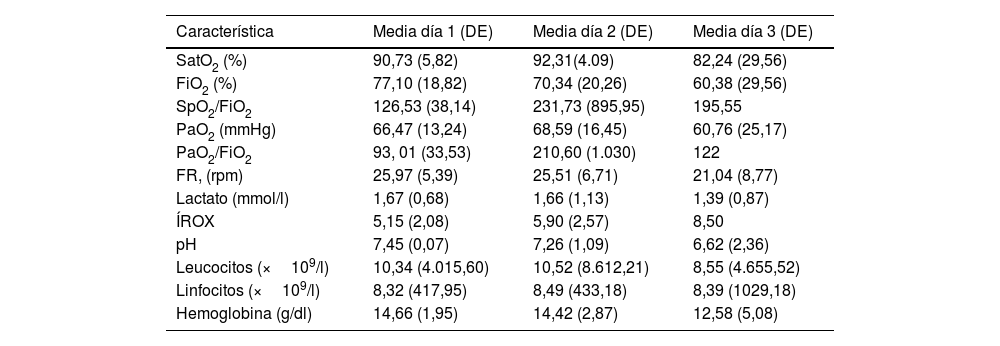
La tabla 3, compara los resultados de laboratorio de los pacientes en los días 1, 2 y 3 de estancia en la UCI. La saturación arterial de oxígeno (SatO2) presentó una variabilidad dependiente de la FiO2, mostrando un descenso secundario a la titulación del aporte por la CNAF y las presiones arteriales de oxígeno (PaO2) estuvieron en metas. Para el día 2 se observó mejoría de los índices de oxigenación. Para el tercer día, hubo un descenso de los índices de oxigenación y la frecuencia respiratoria. Los niveles de lactato en los tres días estuvieron en límites normales, al tercer día, aumentó el iROX y descendieron el pH, el recuento leucocitario y la hemoglobina.
Comparación de los resultados de laboratorio en los días, 1, 2 y 3 en la UCI
| Característica | Media día 1 (DE) | Media día 2 (DE) | Media día 3 (DE) |
|---|---|---|---|
| SatO2 (%) | 90,73 (5,82) | 92,31(4.09) | 82,24 (29,56) |
| FiO2 (%) | 77,10 (18,82) | 70,34 (20,26) | 60,38 (29,56) |
| SpO2/FiO2 | 126,53 (38,14) | 231,73 (895,95) | 195,55 |
| PaO2 (mmHg) | 66,47 (13,24) | 68,59 (16,45) | 60,76 (25,17) |
| PaO2/FiO2 | 93, 01 (33,53) | 210,60 (1.030) | 122 |
| FR, (rpm) | 25,97 (5,39) | 25,51 (6,71) | 21,04 (8,77) |
| Lactato (mmol/l) | 1,67 (0,68) | 1,66 (1,13) | 1,39 (0,87) |
| ÍROX | 5,15 (2,08) | 5,90 (2,57) | 8,50 |
| pH | 7,45 (0,07) | 7,26 (1,09) | 6,62 (2,36) |
| Leucocitos (×109/l) | 10,34 (4.015,60) | 10,52 (8.612,21) | 8,55 (4.655,52) |
| Linfocitos (×109/l) | 8,32 (417,95) | 8,49 (433,18) | 8,39 (1029,18) |
| Hemoglobina (g/dl) | 14,66 (1,95) | 14,42 (2,87) | 12,58 (5,08) |
DE: desviación estándar; FiO2: fracción inspirada de oxígeno; FR: frecuencia respiratoria; PaO2: presión parcial de oxígeno arterial, PaO2/FiO2: cociente entre la presión arterial de oxígeno y la fracción inspirada de oxígeno; rpm: respiraciones por minuto; SatO2: saturación arterial de oxígeno; SpO2/FiO2: cociente entre la saturación arterial medida por oximetría de pulso y la fracción inspirada de oxígeno.
Fuente elaboración propia.
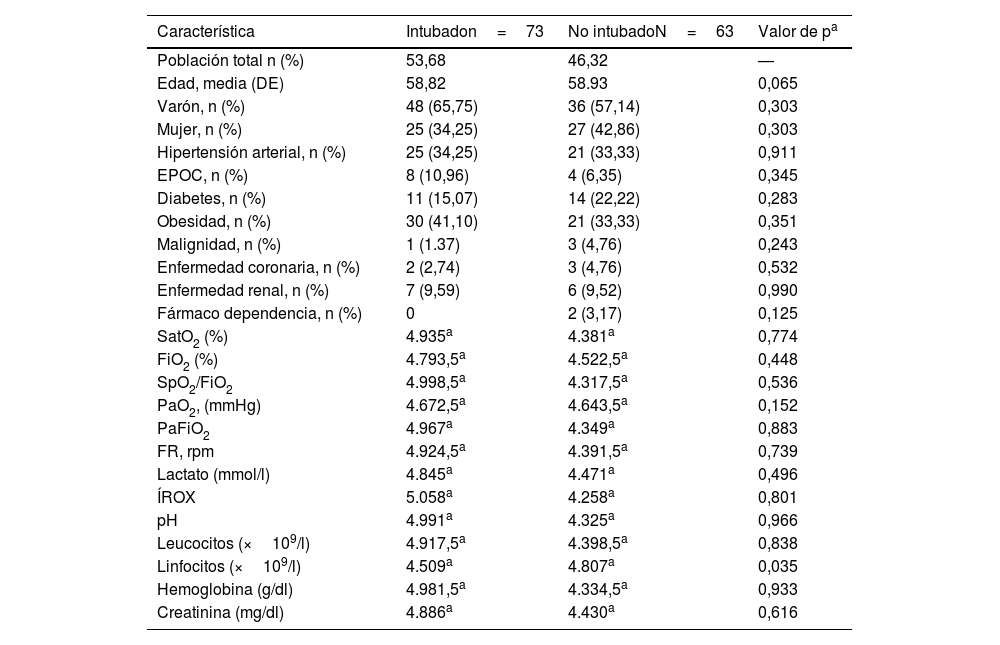
No se encontraron diferencias significativas respecto a las características sociodemográficas ni los antecedentes de los pacientes para el desenlace intubación, la variable de laboratorio que mostró asociación estadísticamente significativa con la necesidad de intubación fue un recuento linfocitario más bajo al ingreso a la UCI p=0,035, como se evidencia en la tabla 4.
Características sociodemográficas y clínicas ajustadas por el desenlace intubación
| Característica | Intubadon=73 | No intubadoN=63 | Valor de pa |
|---|---|---|---|
| Población total n (%) | 53,68 | 46,32 | — |
| Edad, media (DE) | 58,82 | 58.93 | 0,065 |
| Varón, n (%) | 48 (65,75) | 36 (57,14) | 0,303 |
| Mujer, n (%) | 25 (34,25) | 27 (42,86) | 0,303 |
| Hipertensión arterial, n (%) | 25 (34,25) | 21 (33,33) | 0,911 |
| EPOC, n (%) | 8 (10,96) | 4 (6,35) | 0,345 |
| Diabetes, n (%) | 11 (15,07) | 14 (22,22) | 0,283 |
| Obesidad, n (%) | 30 (41,10) | 21 (33,33) | 0,351 |
| Malignidad, n (%) | 1 (1.37) | 3 (4,76) | 0,243 |
| Enfermedad coronaria, n (%) | 2 (2,74) | 3 (4,76) | 0,532 |
| Enfermedad renal, n (%) | 7 (9,59) | 6 (9,52) | 0,990 |
| Fármaco dependencia, n (%) | 0 | 2 (3,17) | 0,125 |
| SatO2 (%) | 4.935a | 4.381a | 0,774 |
| FiO2 (%) | 4.793,5a | 4.522,5a | 0,448 |
| SpO2/FiO2 | 4.998,5a | 4.317,5a | 0,536 |
| PaO2, (mmHg) | 4.672,5a | 4.643,5a | 0,152 |
| PaFiO2 | 4.967a | 4.349a | 0,883 |
| FR, rpm | 4.924,5a | 4.391,5a | 0,739 |
| Lactato (mmol/l) | 4.845a | 4.471a | 0,496 |
| ÍROX | 5.058a | 4.258a | 0,801 |
| pH | 4.991a | 4.325a | 0,966 |
| Leucocitos (×109/l) | 4.917,5a | 4.398,5a | 0,838 |
| Linfocitos (×109/l) | 4.509a | 4.807a | 0,035 |
| Hemoglobina (g/dl) | 4.981,5a | 4.334,5a | 0,933 |
| Creatinina (mg/dl) | 4.886a | 4.430a | 0,616 |
DE: desviación estándar; FiO2: fracción inspirada de oxígeno; FR: frecuencia respiratoria; PaO2: presión parcial de oxígeno arterial, PaO2/FiO2: cociente entre la presión arterial de oxígeno y la fracción inspirada de oxígeno; rpm: respiraciones por minuto; SatO2: saturación arterial de oxígeno; SpO2/FiO2: cociente entre la saturación arterial medida por oximetría de pulso y la fracción inspirada de oxígeno.
Fuente elaboración propia. a resultado estadístico test de suma de rangos, tal y como está en la tabla número 5, excepto porque no hay b.
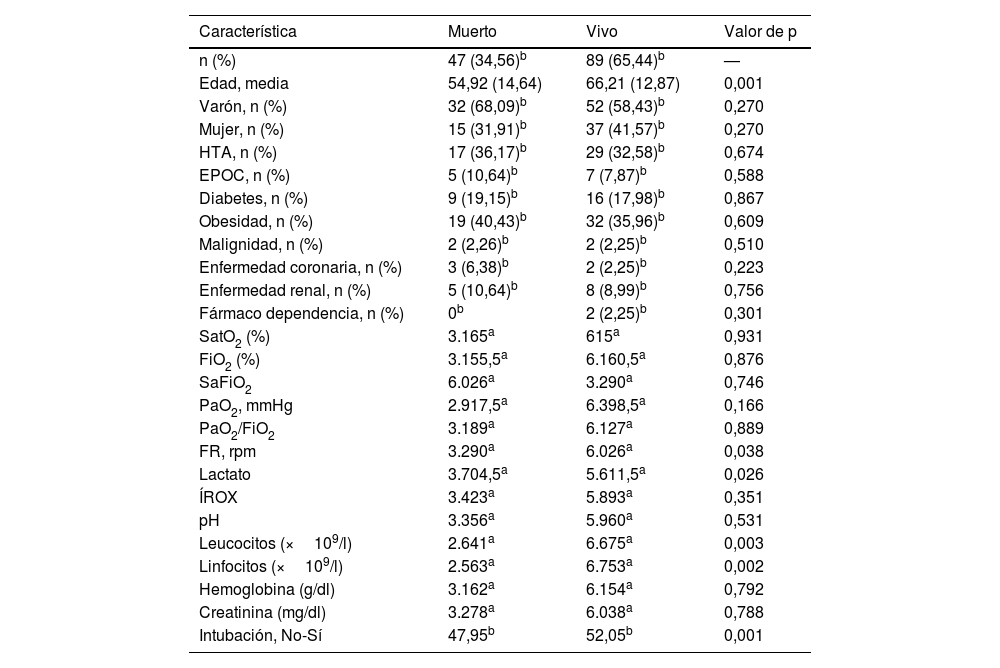
Las variables que mostraron diferencias entre los muertos y los vivos fueron la edad, leucocitos, linfocitos al ingreso y la necesidad de intubación, las demás variables se encuentran reportadas en la tabla 5.
Características sociodemográficas, antecedentes y paraclínicos, ajustadas por el desenlace mortalidad
| Característica | Muerto | Vivo | Valor de p |
|---|---|---|---|
| n (%) | 47 (34,56)b | 89 (65,44)b | — |
| Edad, media | 54,92 (14,64) | 66,21 (12,87) | 0,001 |
| Varón, n (%) | 32 (68,09)b | 52 (58,43)b | 0,270 |
| Mujer, n (%) | 15 (31,91)b | 37 (41,57)b | 0,270 |
| HTA, n (%) | 17 (36,17)b | 29 (32,58)b | 0,674 |
| EPOC, n (%) | 5 (10,64)b | 7 (7,87)b | 0,588 |
| Diabetes, n (%) | 9 (19,15)b | 16 (17,98)b | 0,867 |
| Obesidad, n (%) | 19 (40,43)b | 32 (35,96)b | 0,609 |
| Malignidad, n (%) | 2 (2,26)b | 2 (2,25)b | 0,510 |
| Enfermedad coronaria, n (%) | 3 (6,38)b | 2 (2,25)b | 0,223 |
| Enfermedad renal, n (%) | 5 (10,64)b | 8 (8,99)b | 0,756 |
| Fármaco dependencia, n (%) | 0b | 2 (2,25)b | 0,301 |
| SatO2 (%) | 3.165a | 615a | 0,931 |
| FiO2 (%) | 3.155,5a | 6.160,5a | 0,876 |
| SaFiO2 | 6.026a | 3.290a | 0,746 |
| PaO2, mmHg | 2.917,5a | 6.398,5a | 0,166 |
| PaO2/FiO2 | 3.189a | 6.127a | 0,889 |
| FR, rpm | 3.290a | 6.026a | 0,038 |
| Lactato | 3.704,5a | 5.611,5a | 0,026 |
| ÍROX | 3.423a | 5.893a | 0,351 |
| pH | 3.356a | 5.960a | 0,531 |
| Leucocitos (×109/l) | 2.641a | 6.675a | 0,003 |
| Linfocitos (×109/l) | 2.563a | 6.753a | 0,002 |
| Hemoglobina (g/dl) | 3.162a | 6.154a | 0,792 |
| Creatinina (mg/dl) | 3.278a | 6.038a | 0,788 |
| Intubación, No-Sí | 47,95b | 52,05b | 0,001 |
DE: desviación estándar; FiO2: fracción inspirada de oxígeno; FR: frecuencia respiratoria; PaO2: presión parcial de oxígeno arterial, PaO2/FiO2: cociente entre la presión arterial de oxígeno y la fracción inspirada de oxígeno; rpm: respiraciones por minuto; SatO2: saturación arterial de oxígeno; SpO2/FiO2: cociente entre la saturación arterial medida por oximetría de pulso y la fracción inspirada de oxígeno.
Las variables que mostraron significación estadística luego de los modelos de regresión univariado fueron: para el desenlace intubación los linfocitos al ingreso (OR: −0,001; IC: −0,01 - −0,01) y para el desenlace mortalidad: la edad (OR: 0,01; IC: 0,00-0,01), leucocitos al ingreso (OR: 0,01; IC: −0,01 - −0,01), linfocitos al ingreso (OR: −0,01; IC: 0,01-0,00), lactato al ingreso (OR: 0,10; IC: 0,01-0,20) y la frecuencia respiratoria (OR: −0,14; IC: −0,03-0,01). De esta manera, el recuento de los linfocitos al ingreso mostró asociación significativa con la necesidad de intubación, por su parte, el lactato elevado y las edades avanzadas incrementaron el riesgo de mortalidad. Finalmente, tras el análisis de regresión lineal generalizada multivariado, únicamente la edad mantuvo una asociación estadísticamente significativa con la mortalidad (OR: 0,010; IC: 0,005-0,015).
DiscusiónEste estudio, denominado CaraCOVID-HF, realizado a 2.600m s.n.m, que reclutó pacientes con diagnóstico confirmado de COVID-19 y requerimiento CNAF, encontró que la mayoría de los pacientes fueron varones, lo cual concuerda con lo reportado por Gebhard et al. quienes documentaron un mayor riesgo de severidad y mortalidad en el sexo masculino12, pero por el momento, esto es materia de debate, puesto que no se ha identificado con claridad, cuál es la explicación para esta diferencia de severidad entre géneros.
Las comorbilidades de mayor prevalencia en este grupo de pacientes que cursó con cuadros severos de dificultad respiratoria fueron la obesidad y la hipertensión arterial, que también son datos esperables conforme a la revisión de Tenorio-Mucha y Hurtado-Roca13, sin embargo, en el presente estudio no hubo asociación entre la obesidad y la falla respiratoria con el requerimiento de soporte ventilatorio invasivo y la mortalidad.
La mortalidad durante la estancia en la UCI fue del 34,46%, dato que debe ser contrastado con el estudio de Molano et al., de carácter prospectivo, multicéntrico y realizado en hospitales de Colombia y Bolivia durante 12 meses entre el 2020 y el 2021, que reclutó 106 pacientes, con diagnóstico de insuficiencia respiratoria hipoxémica secundaria a neumonía por COVID-19 a 2.600m s.n.m. y reportó una mortalidad del 29%14, pese a esta diferencia en la mortalidad hay similitud entre nuestra cohorte y la mencionada, en que el éxito de la CNAF, en nuestro caso definida como la no necesidad de intubación, se asoció con una disminución de la mortalidad.
Como se mencionó en la sección de resultados, la necesidad de intubación se dio en un 53,68%, que representa el doble de la reportada por Molano, que para su caso se definió como fracaso de la CNAF en un 25%14, además en el CaraCOVID-HF, no se encontró asociación estadística significativa entre las características sociodemográficas ni los antecedentes de los pacientes para el desenlace intubación/fracaso de CNAF, únicamente se observó asociación para la variable recuento linfocitario al ingreso. Adicionalmente en el trabajo de Molano, tampoco se observaron diferencias significativas entre las variables edad, sexo, IMC o comorbilidades, la SpO2 basal, la frecuencia respiratoria y la FiO2 para el fracaso de la CNAF14, lo cual refuerza nuestros hallazgos.
Finalmente, cabe aclarar que para el grupo de éxito de CNAF ese trabajo mostró puntajes de gravedad APACHE II más bajos al ingreso a la UCI y estancias más cortas en la UCI, se disponía de diagnóstico microbiológico en el 72,6% y por otra parte la frecuencia respiratoria, el íROX, y el ROX ajustado a la altitud predijeron la falla en la terapia de HNFC después de 12h (AUC>0,7), por lo que una limitante es que no contamos con esa información, por lo que no se realizó análisis de la curva de características operativas del receptor.
Respecto a los factores asociados a la mortalidad se documentaron diferencias entre vivos y muertos para las variables frecuencia respiratoria, lactato, leucocitos, linfocitos al ingreso a la UCI y la edad asociadas con la mortalidad, pero solo esta última fue consistente a lo largo del ajuste multivariado. Estos resultados complementan el trabajo previo de Ortiz et al. que describieron los factores asociados a la supervivencia de una cohorte de 62 pacientes, entre marzo y septiembre del 2020, mediante un modelo de COX identificaron que, el aumento de los niveles de lactato sérico, se comportaba como un factor predictor de mortalidad15.
Aunque hay que hacer dos anotaciones relevantes, la primera es que en el presente estudio ese hallazgo del lactato como predictor de mortalidad, se mantuvo hasta la regresión lineal simple y no se observó en la multivariada y la segunda es que los pacientes en ese análisis, incluían aquellos que necesitaron VMI desde su ingreso a la UCI, por lo que podría suponerse que hay diferencias en las características de base de los pacientes, que podrían influir en la presentación de la falla respiratoria que requiere VMI inmediata y aquellos que son candidatos al uso de CNAF, pero estas diferencias no son objeto de análisis en el CaraCOVID-HF.
Dentro de las limitaciones del estudio, debe mencionarse que se trata de un análisis retrospectivo, algo irremediable dado el carácter pandémico de la enfermedad y que hubo datos acerca de la severidad que no fueron recolectados, una importante fortaleza es que son datos recopilados de manera prospectiva, dentro de situaciones clínicas reales que sometieron al sistema de salud y al personal médico a prueba, revelando falencias y planteando interrogantes acerca del uso de la CNAF con falla respiratoria y SDRA por COVID-19.
ConclusionesEn una cohorte retrospectiva de pacientes con diagnóstico de COVID-19 y que recibieron oxigeno terapia con CNAF, en 2 hospitales a 2600 m s.n.m; el sexo masculino fue el más prevalente, las comorbilidades asociadas fueron la obesidad y la hipertensión, un poco más de la mitad (53,68%) de los pacientes requirió ventilación mecánica invasiva y se presentó una mortalidad alta del 34,56%. La edad fue la variable con asociación consistente con la mortalidad. Se requieren estudios prospectivos, con mayor tamaño muestral y mejor control de factores de confusión, para identificar variables que muestren asociaciones con desenlaces como el requerimiento de intubación orotraqueal/fracaso de la terapia con cánula nasal y la mortalidad en la UCI.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores manifiestan no tener ningún tipo de conflicto de intereses.