En pacientes críticamente enfermos que cursan con lesión renal inducida por el pulmón o lesión renal inducida por el ventilador se describen varios factores que pueden contribuir a su desarrollo. La respuesta inflamatoria generada desde un pulmón lesionado con hipoxemia e hipercapnia produciendo cambios hemodinámicos a nivel renal con la posterior caída del filtrado glomerular. Durante la ventilación mecánica los fenómenos anteriores se suelen magnificar, la presión positiva intratorácica y la presión intraabdominal generadas por la ventilación mecánica pueden afectar la hemodinamia renal, y así reducir el flujo sanguíneo y la filtración glomerular. Además, de una mayor respuesta inflamatoria desencadenada por la ventilación mecánica, con niveles elevados de citoquinas proinflamatorias, influye en la lesión renal aguda (LRA). Entre los parámetros ventilatorios, los estudios sugieren que el aumento de la presión positiva al final de la espiración (PEEP) y del volumen corriente (Vc) y una reducción de la distensibilidad del sistema respiratorio se relacionan con el desarrollo de lesión renal inducida por el ventilador, aunque hay discrepancias en algunos hallazgos. Como resultado de lo anterior, se han generado pautas de manejo para la interacción pulmón-riñón en pacientes críticos con lesión renal inducida por el ventilador, como son el cumplimiento de las pautas KDIGO; manejo conservador de líquidos, monitoreo de variables clínicas como la creatinina sérica, el gasto urinario, monitoreo ventilatorio con el objetivo de una ventilación protectora, y tratar las complicaciones como hipotensión, congestión venosa, insuficiencia cardiaca derecha e hipertensión intraabdominal, ya que pueden contribuir a una mayor disfunción renal. La importancia de comprender y abordar la interacción entre los pulmones y los riñones en pacientes críticamente enfermos puede mejorar los resultados clínicos.
In critically ill patients with lung-induced kidney injury or ventilator-induced kidney injury, several factors are described that may contribute to their development. The inflammatory response generated from an injured lung with hypoxemia and hypercapnia producing hemodynamic changes at the renal level with the subsequent drop in glomerular filtration. During mechanical ventilation the above phenomena are usually magnified, the positive intrathoracic pressure and intra-abdominal pressure generated by mechanical ventilation can affect renal hemodynamics, and thus reduce blood flow and glomerular filtration. In addition, a greater inflammatory response triggered by mechanical ventilation, with elevated levels of proinflammatory cytokines, influences acute kidney injury (AKI). Among ventilatory parameters, studies suggest that increases in positive end-expiratory pressure (PEEP) and tidal volume (Vc) and a reduction in compliance of the respiratory system are related to the development of ventilator-induced kidney injury, although there are discrepancies in some findings. As a result of the above, management guidelines have been generated for lung-kidney interaction in critically ill patients with ventilator-induced kidney injury, such as compliance with the KDIGO guidelines; conservative fluid management, monitoring of clinical variables such as serum creatinine, urinary output, ventilatory monitoring with the aim of protective ventilation, and treating complications such as hypotension, venous congestion, right heart failure and intra-abdominal hypertension, as they may contribute to greater kidney dysfunction. The importance of understanding and addressing the interaction between the lungs and kidneys in critically ill patients may improve clinical outcomes.
La integración entre el sistema respiratorio y la función renal es fundamental para mantener el equilibrio y la homeostasis en el organismo. Ambos sistemas trabajan en conjunto para garantizar el adecuado intercambio de gases y la eliminación de desechos metabólicos, manteniendo así el funcionamiento óptimo de todas las células y tejidos. El sistema respiratorio se encarga de la oxigenación de la sangre y la eliminación del dióxido de carbono, mientras que el sistema renal tiene la función de filtrar la sangre, regular los niveles de electrólitos y mantener el equilibrio ácido-base en el organismo.
El síndrome de dificultad respiratoria aguda (SDRA) es una causa frecuente de ingreso a Unidad de Cuidado Intensivo (UCI) y tiene una tasa de mortalidad del 30 al 40%1. A pesar de los avances en su comprensión no hay terapias farmacológicas efectivas y la ventilación mecánica (VM) suele ser un soporte necesario mientras se resuelve la causa. Sin embargo, la VM puede causar lesión pulmonar inducida por ventilación, que incluye barotrauma, volutrauma y atelectrauma, y puede llevar a la liberación de mediadores inflamatorios y daño orgánico a distancia (biotrauma)2,3, que para prevenirlo se recomiendan estrategias de ventilación protectora4,5.
La VM y/o la lesión pulmonar aguda (LPA) se asocian con un mayor riesgo de lesión renal aguda (LRA), lo que ha llevado a un interés en los mecanismos de interacción pulmón-riñón que podrían conducir a la lesión renal inducida por el ventilador o la lesión renal inducida por el pulmón6–8. Una reciente publicación evaluó 350 intervenciones en 228.784 pacientes críticos y demostró que la sobrevida en UCI depende del éxito del retiro de la VM y de evitar complicaciones tales como la LRA o la neumonía asociada a ventilador. Por ello estudiar las diversas interacciones entre pulmón y riñón, motivo de la presente revisión, puede mejorar el manejo y los desenlaces clínicos en nuestros pacientes en UCI9.
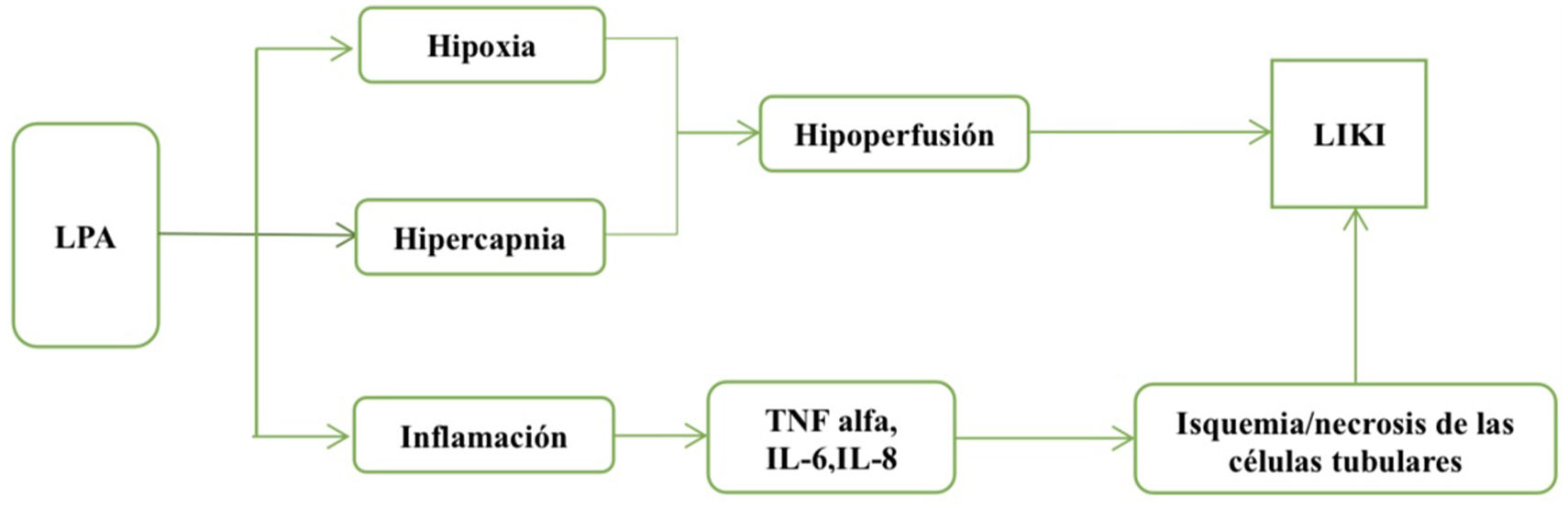
Lesión renal inducida por el pulmónLa LPA, como el SDRA, induce liberación de mediadores inflamatorios a la circulación sistémica que ocasiona isquemia y necrosis de células tubulares renales, edema intersticial y redistribución del flujo renal. Esto puede llamarse lesión renal inducida por el pulmón8. Además, la LPA puede provocar daño renal, por medio de dos mecanismos: la hipoxia y la hipercapnia. Durante la hipoxia algunas zonas en el riñón con alto consumo de oxígeno, como el asa de Henle y los túbulos proximales se convierten en aéreas amenazadas por la hipoxia. La autorregulación de la perfusión renal garantiza un suministro óptimo de oxígeno para satisfacer sus necesidades metabólicas, pero durante la LPA esta autorregulación puede resultar insuficiente10,11.
Por otro lado, la hipercapnia afecta el flujo sanguíneo renal directamente generando una vasoconstricción en las arteriolas renales y también produciendo, de manera indirecta, vasodilatación sistémica por las altas concentraciones de CO2 en sangre y en consecuencia activación del sistema renina-angiotensina-aldosterona provocando vasoconstricción en las arteriolas renales y la reducción de la filtración glomerular. Otros mecanismos implicados en la lesión renal inducida por el pulmón incluyen: alteraciones hemodinámicas, desregulación neurohormonal, vías de señalización celular y el estrés oxidativo12,13 (fig. 1).
Efectos de la lesión pulmonar aguda sobre el riñón. La hipoxemia con valores de presión arterial de oxígeno (pO2<40mmHg) e hipercapnia con presión arterial de CO2 (pCO2>50mmHg) generan cambios en las resistencias vasculares renales con la posterior caída de la TFG generada por la hipoperfusión.
GC: gasto cardiaco; IL: interleucina; LIKI: lesión renal inducida por el pulmón; LPA: lesión pulmonar aguda; RV: retorno venoso; TFG: tasa de filtración glomerular; TNF: factor de necrosis tumoral.
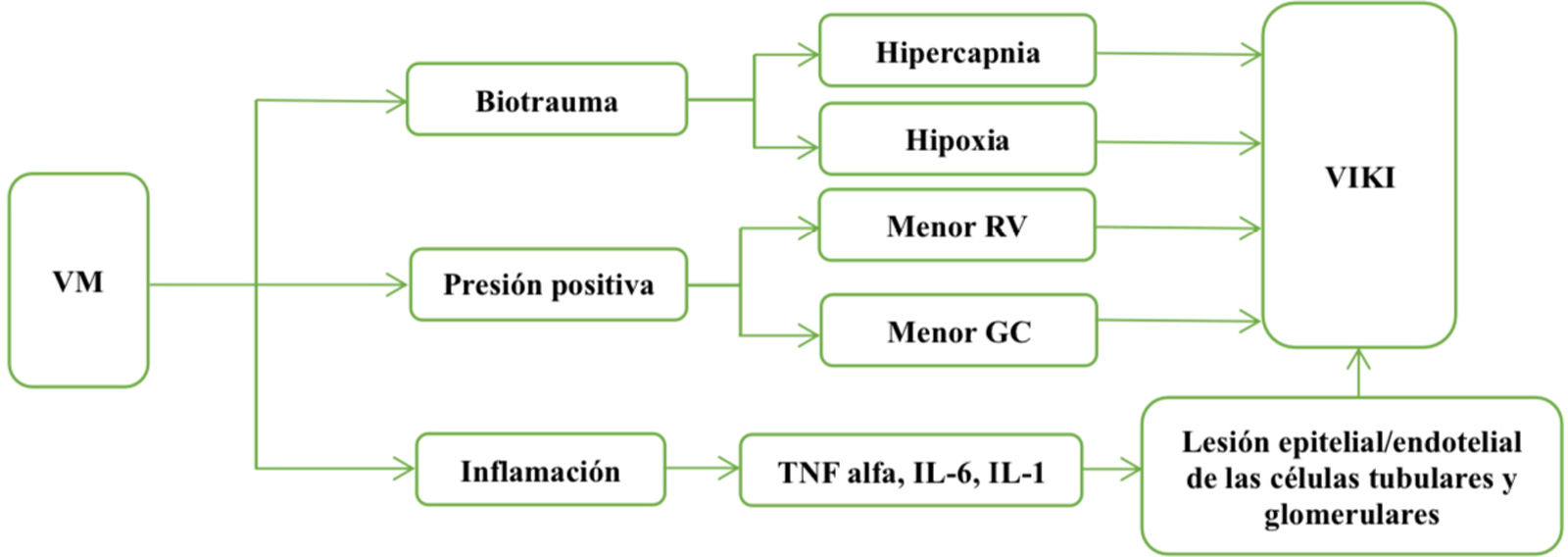
La VM puede producir cambios hemodinámicos, alteraciones en el equilibrio ácido-base, en el intercambio gaseoso y un mayor estado inflamatorio. Lo anterior puede afectar la función renal generando lo que se conoce como lesión renal inducida por el ventilador. Es necesario comprender y valorar esta relación para proporcionar un cuidado integral y personalizado a los pacientes (fig. 2).
Efectos de la VM con presión positiva sobre el riñón: Las alteraciones del intercambio gaseoso, que normalmente incluyen hipoxemia e hipercapnia, reducen la resistencia vascular renal y provocan una caída de la tasa TFG. Los cambios hemodinámicos durante VMI pueden causar un aumento en las presiones intratorácica y en la aurícula derecha y, por lo tanto, una disminución en el gasto cardiaco y el retorno venoso, lo que en consecuencia reduce la TFG. Los mediadores inflamatorios como el FNT alfa, IL-6, IL-1b y moléculas de adhesión desde los pulmones desencadenan lesiones tanto endoteliales como epiteliales en los glomérulos y los túbulos renales.
GC: gasto cardiaco; IL: interleucina; RV: retorno venoso; TFG: tasa de filtración glomerular; TNF: factor de necrosis tumoral; VIKI, lesión renal inducida por el ventilador.
La VM afecta la hemodinamia renal a través del aumento de la presión intratorácica (PIT), lo que reduce el flujo sanguíneo renal, la tasa de filtración glomerular, la excreción de sodio y la diuresis. Este aumento en la PIT puede tener un efecto congestivo a nivel del ventrículo y la aurícula derecha, lo que a su vez puede provocar congestión renal y presión intracapsular elevada debido a la formación de edema intersticial renal14,15. Otro mecanismo es el aumento de la presión intraabdominal (PIA) causado por la presión positiva al comprometer el flujo sanguíneo microvascular y provocar edema renal como consecuencia de la reducción del drenaje venoso16. Ambos, la PIT positiva y los niveles elevados de PIA, pueden contribuir al desarrollo de lesión renal aguda durante la ventilación. Este conocimiento puede ser relevante para el monitoreo, manejo y mejorar desenlaces clínicos de pacientes críticos en VM.
Respuesta inflamatoriaLas alteraciones inflamatorias, como consecuencia de diferentes estrategias ventilatorias, pueden afectar a los pulmones. Gurkan et al., en un modelo de ratones, comparó volúmenes corrientes (Vc) altos con Vc protectores concluyendo que los modelos sometidos a Vc altos presentaron un aumento de los niveles de IL-6, con incrementos en la inflamación y la apoptosis a nivel pulmonar y renal17–19. Otros dos mediadores inflamatorios, el ligando Fas soluble (sFasL) y la IL1-β, pueden contribuir a la lesión renal. El sFasL-Fas puede inducir la apoptosis glomerular asociada con proteinuria y pérdida de células mesangiales, mientras que la IL1-β puede facilitar el proceso de apoptosis al actuar sobre el factor activador de plaquetas y desencadenar una reacción inflamatoria20–22.
Hipoxemia e hipercapniaLas alteraciones del intercambio gaseoso pueden tener efectos adversos directos en los riñones debido a hipoxemia e hipercapnia. La hipoxemia característica del SDRA y la hipercapnia permisiva de la ventilación protectora pueden influir en la resistencia vascular renal y las presiones de perfusión, provocando una disminución de las tasas de filtración glomerular (TFG), necrosis tubular aguda isquémica y, en última instancia, LRA22,23.
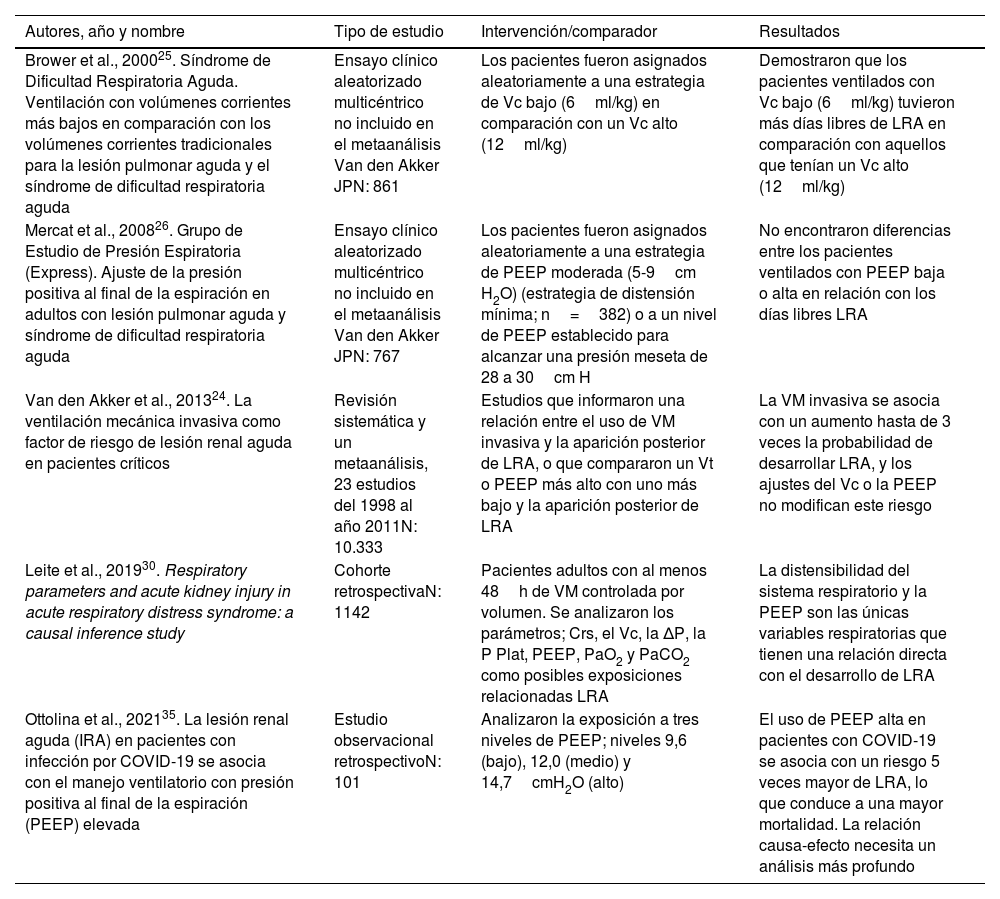
Parámetros ventilatorios y lesión renal inducida por el ventiladorEn una revisión sistemática y metaanálisis, Van den Akker et al. demostraron que la VM invasiva se asocia con un aumento hasta tres veces la probabilidad de sufrir LRA. Sin embargo, no demostraron que el Vc y la PEEP tengan efecto sobre el riesgo de desarrollar LRA24. Es importante tener en cuenta que el metaanálisis no incluyó dos ensayos clínicos: el primero de ellos fue el ensayo ARDS Network donde se demostró que los pacientes ventilados con Vc bajo (6ml/kg) tuvieron más días libres de LRA en comparación con aquellos que tenían un Vc alto (12ml/kg)25. El segundo ensayo clínico excluido en su análisis fue el estudio EXPRESS, que no encontró diferencias entre los pacientes ventilados con PEEP baja o alta en relación con los días libres de LRA26. Por consiguiente, se resalta la necesidad de profundizar en la comprensión de la relación entre las variables ventilatorias y la LRA para mejorar el manejo clínico de estos pacientes.
El SDRA se asocia con una mortalidad de alrededor del 40% debido probablemente a estrategias subóptimas de ventilación que empeoran el daño pulmonar y propagan una respuesta con niveles más altos de citoquinas proinflamatorias afectando especialmente a los riñones27–29. La presencia de LRA en pacientes con SDRA se asocia con una mayor tasa de mortalidad hospitalaria, alrededor del 50%29. Por lo tanto, la VM y el SDRA son factores de riesgo independientes para desarrollar LRA.
Hay escasez de datos sobre la causalidad de la LRA con los parámetros ventilatorios como la PEEP, Vc, presión de conducción y la distensibilidad del sistema respiratorio. Leite et al. presentaron los resultados de un gran estudio retrospectivo de 1142 pacientes que evaluó los parámetros ventilatorios asociados al desarrollo posterior de LRA. Los autores concluyeron que la distensibilidad del sistema respiratorio y la PEEP son las únicas variables respiratorias que tienen una relación directa con el desarrollo de LRA grave30.
La PEEP desempeña un papel crucial en la amortiguación de la cascada inflamatoria al prevenir el atelectrauma y el biotrauma en los pulmones31,32. Gattinoni et al. propusieron el concepto de potencia mecánica para estimar la contribución de diferentes causas de lesión pulmonar relacionadas con el ventilador. Esta ecuación de potencia mecánica utiliza varios parámetros, como la frecuencia respiratoria, el Vc, la PEEP, la elastancia del sistema respiratorio, la relación de tiempo inspiración/espiración y la resistencia de las vías respiratorias para calcular la potencia mecánica transferida a los pulmones por el ventilador33. Si bien la PEEP puede disminuir la falta de homogeneidad pulmonar, también puede aumentar la carga de presión y provocar lesión pulmonar inducida por el ventilador, lo que a su vez puede causar LRA. Este análisis subraya la complejidad y la importancia en la configuración de la PEEP en la VM y su impacto en la salud pulmonar y renal.
En otro estudio Clemens et al. comprobaron la teoría de la interferencia entre órganos en la que el empeoramiento de la función pulmonar puede provocar un empeoramiento de la LRA y el empeoramiento de la LRA podría provocar un empeoramiento de la función pulmonar; esta bidireccionalidad fue demostrada sólidamente en pacientes quemados en estado crítico34.
En un reciente trabajo, Ottolina et al., en una población de pacientes COVID-19, demostraron una mayor incidencia de LRA relacionada con varios niveles de PEEP: PEEP baja 9,6cmH2O, media 12,0cmH2O y alta 14,7cmH2O. La incidencia de LRA fue del 16% en pacientes con PEEP baja, del 38% en PEEP de nivel normal y del 59% con PEEP alta con una tasa mayor de terapia de reemplazo renal (TRR) del 42 al 69%. Como conclusiones los autores plantean que el uso de PEEP alta en pacientes con COVID-19 se asocia con un riesgo 5 veces mayor de LRA, una mayor tasa TRR con una mayor mortalidad. Sin embargo, la relación causa-efecto necesita un análisis más profundo35 (tabla 1).
Estudios clínicos que exploran la relación entre los parámetros ventilatorios y la LRA
| Autores, año y nombre | Tipo de estudio | Intervención/comparador | Resultados |
|---|---|---|---|
| Brower et al., 200025. Síndrome de Dificultad Respiratoria Aguda. Ventilación con volúmenes corrientes más bajos en comparación con los volúmenes corrientes tradicionales para la lesión pulmonar aguda y el síndrome de dificultad respiratoria aguda | Ensayo clínico aleatorizado multicéntrico no incluido en el metaanálisis Van den Akker JPN: 861 | Los pacientes fueron asignados aleatoriamente a una estrategia de Vc bajo (6ml/kg) en comparación con un Vc alto (12ml/kg) | Demostraron que los pacientes ventilados con Vc bajo (6ml/kg) tuvieron más días libres de LRA en comparación con aquellos que tenían un Vc alto (12ml/kg) |
| Mercat et al., 200826. Grupo de Estudio de Presión Espiratoria (Express). Ajuste de la presión positiva al final de la espiración en adultos con lesión pulmonar aguda y síndrome de dificultad respiratoria aguda | Ensayo clínico aleatorizado multicéntrico no incluido en el metaanálisis Van den Akker JPN: 767 | Los pacientes fueron asignados aleatoriamente a una estrategia de PEEP moderada (5-9cm H2O) (estrategia de distensión mínima; n=382) o a un nivel de PEEP establecido para alcanzar una presión meseta de 28 a 30cm H | No encontraron diferencias entre los pacientes ventilados con PEEP baja o alta en relación con los días libres LRA |
| Van den Akker et al., 201324. La ventilación mecánica invasiva como factor de riesgo de lesión renal aguda en pacientes críticos | Revisión sistemática y un metaanálisis, 23 estudios del 1998 al año 2011N: 10.333 | Estudios que informaron una relación entre el uso de VM invasiva y la aparición posterior de LRA, o que compararon un Vt o PEEP más alto con uno más bajo y la aparición posterior de LRA | La VM invasiva se asocia con un aumento hasta de 3 veces la probabilidad de desarrollar LRA, y los ajustes del Vc o la PEEP no modifican este riesgo |
| Leite et al., 201930. Respiratory parameters and acute kidney injury in acute respiratory distress syndrome: a causal inference study | Cohorte retrospectivaN: 1142 | Pacientes adultos con al menos 48h de VM controlada por volumen. Se analizaron los parámetros; Crs, el Vc, la ΔP, la P Plat, PEEP, PaO2 y PaCO2 como posibles exposiciones relacionadas LRA | La distensibilidad del sistema respiratorio y la PEEP son las únicas variables respiratorias que tienen una relación directa con el desarrollo de LRA |
| Ottolina et al., 202135. La lesión renal aguda (IRA) en pacientes con infección por COVID-19 se asocia con el manejo ventilatorio con presión positiva al final de la espiración (PEEP) elevada | Estudio observacional retrospectivoN: 101 | Analizaron la exposición a tres niveles de PEEP; niveles 9,6 (bajo), 12,0 (medio) y 14,7cmH2O (alto) | El uso de PEEP alta en pacientes con COVID-19 se asocia con un riesgo 5 veces mayor de LRA, lo que conduce a una mayor mortalidad. La relación causa-efecto necesita un análisis más profundo |
C rs: distensibilidad del sistema respiratorio; LRA: lesión renal aguda; ΔP: presión de conducción; P Plat: presión meseta; PEEP: presión al final de la espiración; PaO2: presión arterial de oxígeno; PaCO2: presión arterial de dióxido de carbono; Vc: volumen corriente; VM: ventilación mecánica.
Los datos clínicos han motivado el interés en la interacción entre los pulmones y los riñones que pueden provocar lesión renal inducida por el ventilador. Al mismo tiempo han permitido sugerir algunas estrategias desde la prevención, el monitoreo y manejo oportunos. A continuación, presentamos las recomendaciones generadas por parte del grupo de trabajo de consenso de la Iniciativa de Calidad en Enfermedad Aguda, de sus siglas en inglés (Acute Disease Quality Initiative [ADQI]), con relación a las interacciones pulmón-riñón en pacientes críticos36. El panel calificó la fuerza de las recomendaciones por medio del sistema GRADE (fuerte versus débil) y la calidad de la evidencia (alta a muy baja) (tablas 2 y 3).
Recomendaciones del grupo de trabajo de consenso de la Iniciativa de Calidad en Enfermedad Aguda, de sus siglas en inglés (Acute Disease Quality Initiative [ADQI]) para las interacciones pulmón-riñón
| Declaraciones | Calificación |
|---|---|
| Se recomienda el cumplimiento de las pautas KDIGO para la prevención y el tratamiento de la LRA, ya que puede traducirse en mejores resultados pulmonares | 1D |
| Se sugiere un manejo conservador de líquidos y el uso seleccionado de diuréticos o ultrafiltración (RRT) en pacientes con LRA en VM para mejorar la función respiratoria y disminuir la duración de la VM en pacientes con LRA/SDRA | 2C |
| Se recomienda la administración de TRR para mitigar las consecuencias metabólicas de la LRA, especialmente cuando el trastorno ácido-base puede afectar la ventilación | 1D |
| Se sugiere una medición diaria de la creatinina sérica y gasto urinario en pacientes con LRA/SDRA grave para detectar el desarrollo de LRA | 1B |
| Se recomienda monitorear los volúmenes corrientes y las presiones en la vía aérea, y la aplicación de estrategias de ventilación protectora pulmonar en pacientes que reciben VM para reducir el riesgo de aparición o empeoramiento de LRA | 1C |
| Se recomienda el seguimiento y tratamiento de pacientes con VM que presenten hipotensión, congestión venosa, insuficiencia cardiaca derecha e hipertensión intraabdominal, ya que pueden contribuir a la disfunción renal | 1B |
| Se sugiere evitar, si es posible, intervenciones auxiliares específicas que se sabe que están asociadas con la IRA, incluida la sobrecarga de líquidos, la exposición a nefrotoxinas | 2B |
Grados de recomendación: Grado 1: Recomendación fuerte, Grado 2: Recomendación débil. Nivel de evidencia: Nivel A: alto, Nivel B: moderada, Nivel C: baja, Nivel D: muy baja.
Monitoreo clínico de las variables que intervienen en la interacción pulmón-riñón
| Variables hemodinámicas | Variables ventilatorias | VariablesGases arteriales | Variablesinflamatorias | Variablesrenales |
|---|---|---|---|---|
| PAMGCPVCBalance de fluidos PIAPPR | PEEPVcCrsΔPP Plat | pHPaO2PaCO2SaO2 | Interleucina-6Interleucina-8 | Creatinina séricaGasto urinarioTIMP-2(orina), IGFBP7(orina), NGAL(orina/plasma) |
ΔP: presión de conducción; Crs: distensibilidad del sistema respiratorio; GC: gasto cardiaco; IGFBP7: proteína de unión al factor de crecimiento similar a insulina 7; NGAL: lipocalina asociada a gelatinasa de neutrófilos; P Plat: presión meseta; PAM: presión arterial media; PaO2: presión arterial de oxígeno; PaCO2: presión arterial de dióxido de carbono; PEEP: presión al final de la espiración; PIA: presión intraabdominal; PPR=PAM-PIA: presión perfusión renal; PVC: presión venosa central; SaO2: saturación de oxígeno; TIMP-2: inhibidor de metaloproteinasas tisular 2; Vc: volumen corriente.
La LRA es una complicación frecuente en el SDRA, afectando hasta el 50% de los pacientes y duplicando el riesgo de mortalidad. La VM aumenta las probabilidades de LRA, un riesgo que se observa de manera consistente en pacientes críticamente enfermos. La interacción pulmón-riñón puede llevar a lesión renal inducida por el ventilador, y los mecanismos que contribuyen a esto se pueden agrupar en tres: alteraciones en el intercambio gaseoso que afectan directamente a los riñones, los efectos hemodinámicos de la VM en la circulación sistémica, y la exposición de los riñones a mediadores inflamatorios liberados por pulmones lesionados. Aunque los mecanismos exactos de lesión renal inducida por el ventilador no se han dilucidado completamente, son fundamentales para el diseño de estrategias ventilatorias protectoras de los riñones. Apoyar a los pulmones con entornos protectores de la VM puede tener efectos adversos en órganos extrapulmonares, lo que resalta la necesidad de un enfoque más amplio de protección del paciente en el manejo del SDRA. Los resultados de los efectos causales de la distensibilidad del sistema respiratorio y la PEEP sobre el riesgo de lesión renal inducida por el ventilador son biológicamente plausibles, pero requieren más investigación para confirmar su causalidad. Por lo tanto, será importante tener en cuenta esta interacción y monitorear de cerca la función renal en pacientes bajo VM para prevenir posibles complicaciones.
FinanciaciónLos autores declaran no haber recibido ningún tipo de financiación para la elaboración de la presente revisión.
Conflicto de interesesLos autores declaran no tener ningún tipo de conflicto de interés.