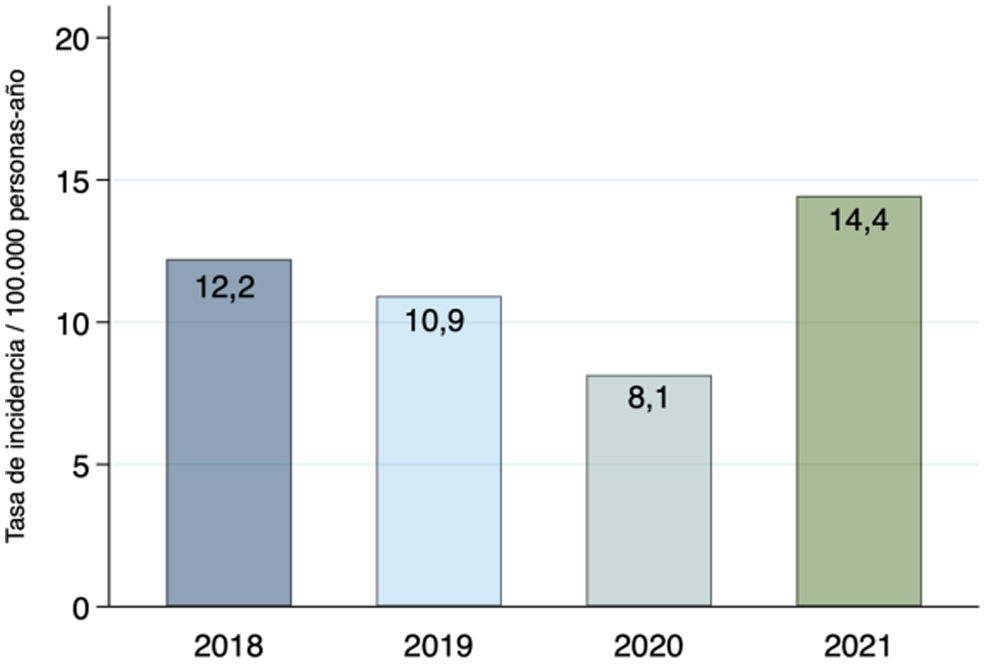Durante la pandemia por SARS-CoV-2 se describieron episodios neurológicos inmunomediados en pacientes vacunados contra el virus o que habían superado la enfermedad. Dentro de ellos se encuentra la parálisis facial periférica idiopática o parálisis de Bell.
ObjetivosEstudiar la incidencia de la parálisis de Bell en el servicio de urgencias de otorrinolaringología de un hospital terciario de Cataluña durante la pandemia por SARS-CoV-2.
MétodosEstudio retrospectivo de comparación de cohortes históricas de pacientes con diagnóstico de parálisis de Bell entre enero de 2018 y diciembre de 2021. Se calcularon las tasas de incidencia brutas como el número total de casos dividido por el tiempo de la persona en riesgo por 100.000 personas-año. Las tasas observadas (2020, 2021) e históricas (2018, 2019) se compararon utilizando índices de incidencia estandarizados con sus correspondientes intervalos de confianza del 95%.
ResultadosDel total de consultas al servicio de urgencias de ORL de 2018 a 2021 (22.658), se presentaron 247 casos de parálisis de Bell. La tasa de incidencia de parálisis de Bell en el grupo prepandemia fue de 12,2 y 10,9 por 100.000 personas-año para los años 2018 y 2019, respectivamente. La tasa de incidencia estandarizada de parálisis de Bell del 2020 fue de 0,70 (IC 95%: 0,49-1,01) y de 1,25 (IC 95%: 0,93-1,67) para el 2021. No se evidenciaron diferencias significativas entre los 2grupos.
ConclusiónEn nuestra cohorte no se ha encontrado una asociación entre la vacunación ni la infección por covid-19 y el desarrollo de parálisis de Bell.
During the SARS-CoV-2 pandemic, immune-mediated neurological events have been described in patients vaccinated against the virus or who have overcome the disease. Among these events is idiopathic peripheral facial palsy or Bell's palsy.
ObjectivesTo study the incidence of Bell's palsy in the ENT emergency department of a tertiary hospital in Catalonia during the SARS-CoV-2 pandemic.
MethodsRetrospective historical cohort comparison study of patients diagnosed with Bell's palsy between January 2018 and December 2021. Crude incidence rates were calculated as the total number of events divided by person time at risk per 100.000 person-years. Observed (2020, 2021) and historical (2018, 2019) rates were compared using standardized incidence rates with corresponding 95% confidence intervals.
ResultsOf the total number of ENT emergency department visits from 2018 to 2021 (22.658), there were 247 cases of Bell's palsy. The incidence rate of Bell's palsy in the pre-pandemic group was 12,2 and 10,9 per 100.000 person-years for 2018 and 2019, respectively. The 2020 standardized incidence rate of Bell's palsy was 0,70 (95% CI: 0,49-1,01) and 1,25 (95% CI: 0,93-1,67) for 2021. No significant differences were evident between the 2groups.
ConclusionIn our cohort, no association was found between vaccination or COVID-19 infection and the development of Bell's palsy.
La parálisis facial periférica idiopática (PFPI) o de Bell es una parálisis de presentación aguda unilateral o bilateral del VII par craneal, sin causa clara identificable y que no afecta a otros pares craneales1. Generalmente es transitoria, con tasas de recuperación total de hasta el 70% a los 6 meses2. Representa alrededor de la mitad de los casos de parálisis facial periférica por todas las causas y su incidencia anual oscila entre los 14 y los 34 casos por cada 100.000 habitantes1.
Su patogénesis es incierta; sin embargo, la teoría más aceptada es la inflamación y edema del perineuro, que afecta a su correcto funcionamiento, con un aumento de las células inflamatorias en su histología. Esta inflamación puede estar causada por diferentes factores. El más frecuente es el virus del herpes simple, seguido de otros virus como: herpes zóster, citomegalovirus, Epstein-Barr, paramixovirus, adenovirus3 y, más recientemente, el SARS- CoV-24. Además, mecanismos de inflamación no inmunes, inmunomediados, gestacionales y genéticos también han sido considerados como causa de PFPI5,6.
Tras la pandemia producida por el SARS-CoV-2 en el año 2020 y el consecuente desarrollo de vacunas a finales de ese mismo año e inicios del año 2021, la Food and Drug Administration (FDA), en Estados Unidos, y la European Medicines Agency (EMA), en Europa, identificaron un aumento de incidencia de episodios neurológicos inmunomediados como parálisis de Bell, síndrome de Guillain-Barré, trombosis de senos venosos, entre otros, posiblemente relacionados con la infección primaria o como efectos adversos neurológicos tras la administración de las vacunas aprobadas. Se realizó una estrecha farmacovigilancia durante las campañas de inmunización. A partir de este momento, la recomendación de continuar la monitorización de dichos casos dio paso a la publicación de múltiples estudios observacionales alrededor del mundo para evaluar la asociación entre la covid-19, la vacunación contra el SARS-CoV-2 y el desarrollo de episodios neurológicos inmunomediados.
El objetivo de este estudio es describir la incidencia de parálisis de Bell en el servicio de urgencias de un hospital de tercer nivel en Cataluña durante la pandemia por SARS-CoV-2.
Material y métodosDiseño y población del estudioSe realizó un estudio retrospectivo de comparación de cohortes históricas en pacientes ≥18 años con diagnóstico de parálisis de Bell desde el 1 de enero de 2018 al 31 de diciembre de 2021 en el servicio de urgencias del Hospital Clínic Barcelona, el cual atiende una población de 540.000 habitantes.
El diagnóstico de parálisis de Bell fue realizado por el otorrinolaringólogo de guardia y registrado en la historia clínica del paciente (informe de alta de urgencias). El diagnóstico de parálisis de Bell se concluye por exclusión de otras causas que produzcan parálisis facial (colesteatoma, tumoral, malignidad y síndrome Ramsay Hunt, entre otras).
Se hizo una búsqueda de todos los informes de altas emitidos en urgencias ORL durante el período de estudio. Se aceptaron todos aquellos que presentaban el diagnóstico de parálisis de Bell. También se buscó por palabras claves, como: «parálisis facial», «parálisis facial periférica», «parálisis de Bell», «parálisis facial idiopática», «parálisis facial periférica idiopática».
Dos investigadores revisaron las historias clínicas de todos los pacientes para corroborar que fuesen efectivamente PFPI. Una vez obtenida la cohorte, se describieron las variables demográficas: género y edad en decimales (calculada con la fecha de nacimiento y la fecha de visita del paciente). Se registró el grado de parálisis facial, fecha de control en consultas externas de ORL o por su ORL de zona y se registró el grado de recuperación de la PFPI, que se clasificó como recuperación completa, parcial o sin recuperación. Los resultados se establecieron para los grupos prepandemia (2018-2019) y pandemia (2020-2021).
La gravedad de la parálisis se clasificó mediante la escala de House-Brackmann7: grado I (función normal en todos los territorios), grado II (disfunción leve), grado III (disfunción moderada), grado IV (disfunción moderadamente grave), grado V (disfunción grave) y grado VI (parálisis total). Así mismo, se valoró la recuperación de la parálisis facial de acuerdo con esta misma clasificación después de recibir tratamiento esteroideo ambulatorio. Se entiende por recuperación completa aquella que se presenta con PFPI grado I; parcial aquella que disminuye el grado de parálisis sin llegar a ser grado I y se considera no recuperación aquella parálisis que permanece en el mismo grado o peor que en el momento del diagnóstico. Este estudio observacional fue aprobado por el Comité de Ética del Hospital Clínic de Barcelona (HCB/2022/0924).
Análisis estadísticoSe calcularon medias y desviación estándar para las variables cuantitativas, se valoró la normalidad con la prueba de Shapiro-Wilk, se evaluó la homogeneidad de varianzas con la prueba de Levene y se compararon las medias mediante la prueba t de Student. Las variables categóricas se expresan como número total y porcentaje y se compararon con la prueba de χ2.
Se calcularon las tasas de incidencia brutas como el número total de episodios dividido por el tiempo de la persona en riesgo por 100.000 personas-año. Se estimaron las tasas de incidencia históricas con la media de la incidencia de los años prepandemia (2018 y 2019). Las tasas observadas durante el período 2020-2021 (pandemia) y las históricas (2018-2019) se compararon utilizando índices de incidencia estandarizados con sus correspondientes intervalos de confianza del 95%.
Todas las pruebas estadísticas fueron de 2 colas y el umbral de significación estadística para todas las pruebas fue de p ≤ 0,05. Para el análisis se usó el programa STATA versión 16.1 (StataCorp, TX, EE. UU.).
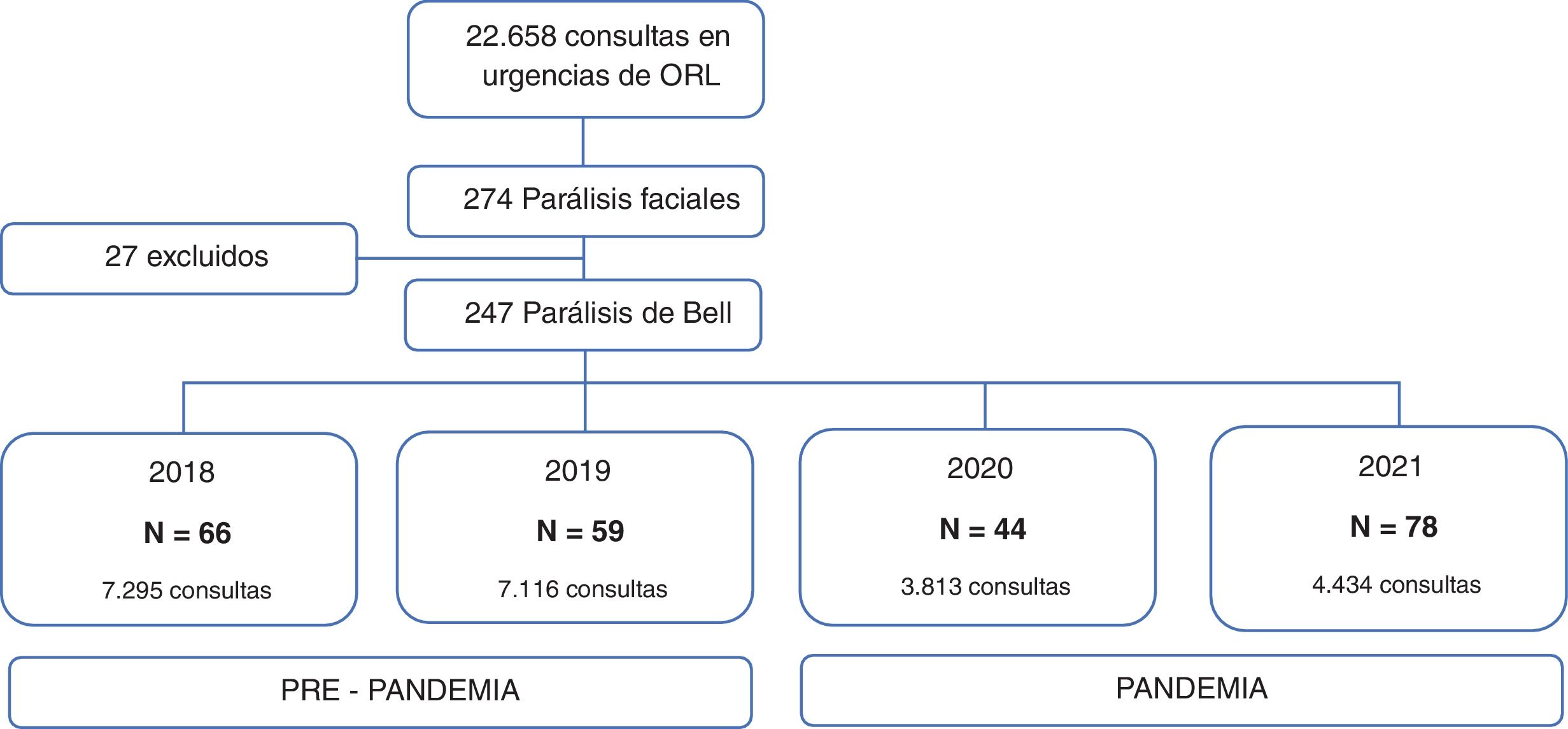
ResultadosDel total de consultas al servicio de urgencias de 2018 a 2021 (22.658), el motivo de consulta de 274 fue la parálisis facial. De estos, se excluyeron 27 pacientes con parálisis facial periférica no idiopática, tales como: síndrome Ramsay Hunt, amiloidosis, colesteatoma, neurinoma facial, entre otras (fig. 1). Los 247 casos incluidos se clasificaron según la fecha de consulta en grupo prepandemia 2018-2019 (n=125) y grupo pandemia 2020-2021 (n=122).
El número total de consultas en el servicio de urgencias de nuestro hospital de los años 2018 fue de 7.295 visitas y 7.116 en 2019, con una media de visitas de 7.205 por año (DE=125,6). En el 2020 hubo una disminución del 47,1% en el número de visitas (n=3.813) y en el 2021 un aumento del 16,3% comparado con el 2020 (n=4.434).
Se presentaron 66 casos de parálisis de Bell en 2018, 59 en 2019, 44 en 2020 y 78 en 2021. La tasa de incidencia de parálisis de Bell en el grupo prepandemia fue de 12,2 y 10,9 por 100.000 personas-año para los años 2018 y 2019, respectivamente. En el grupo pandemia se obtuvo una tasa de incidencia de 8,1 por 100.000 personas-año en el año 2020 y 14,4 por 100.000 personas-año en el 2021 (fig. 2).
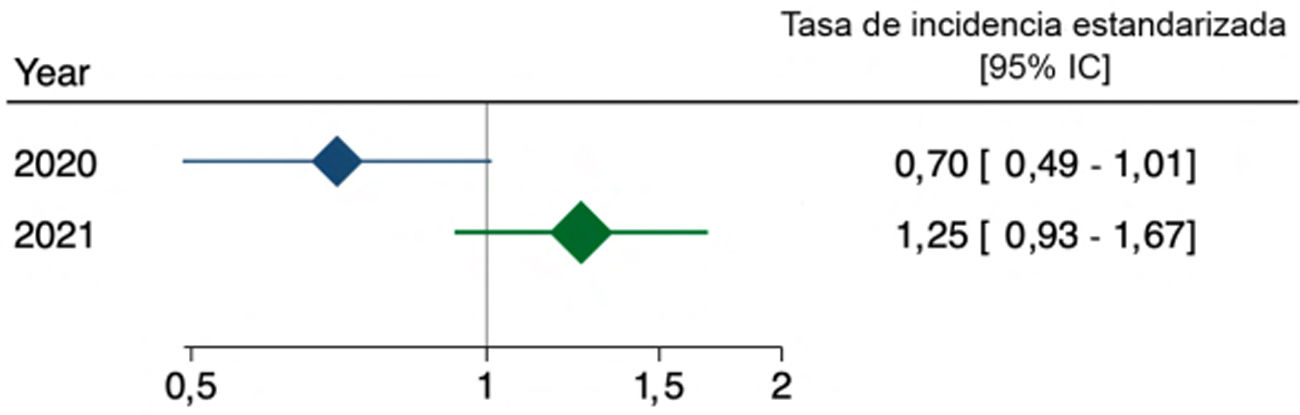
Al comparar los años 2020 y 2021 con la incidencia de años previos, se obtuvo la tasa de incidencia estandarizada, la cual fue en el 2020 de 0,7 (IC 95%: 0,49-1,01) y en el 2021 de 1,25 (IC 95%: 0,93-1,67). La comparación con los años prepandemia no fue estadísticamente significativa (fig. 3).
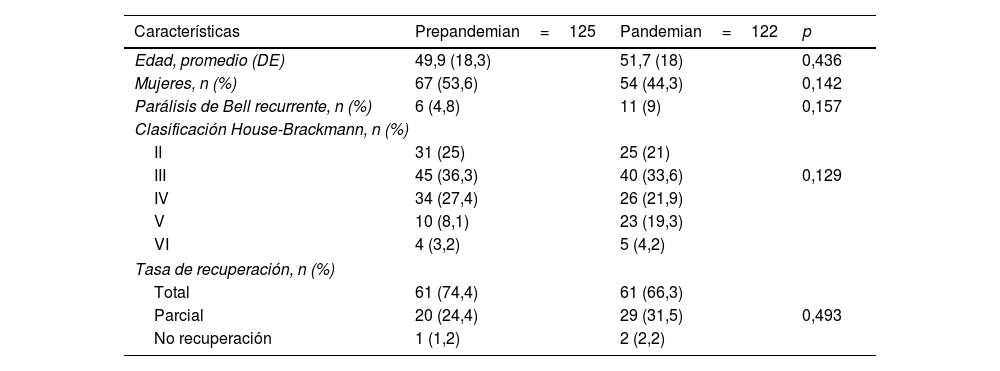
No se observaron diferencias estadísticamente significativas entre ambos grupos para las características demográficas edad, género y recurrencia de la parálisis facial. La mayoría de los pacientes se presentaron a urgencias con parálisis facial grado III (prepandemia 25% y pandemia 33,6%), seguido del grado IV (prepandemia 27% y pandemia 21,9%). La tasa de recuperación fue completa en el 74,4% en el grupo prepandemia y en el 66,3% en el grupo pandemia (tabla 1).
Características demográficas de grupo pre-pandemia y pandemia
| Características | Prepandemian=125 | Pandemian=122 | p |
|---|---|---|---|
| Edad, promedio (DE) | 49,9 (18,3) | 51,7 (18) | 0,436 |
| Mujeres, n (%) | 67 (53,6) | 54 (44,3) | 0,142 |
| Parálisis de Bell recurrente, n (%) | 6 (4,8) | 11 (9) | 0,157 |
| Clasificación House-Brackmann, n (%) | |||
| II | 31 (25) | 25 (21) | |
| III | 45 (36,3) | 40 (33,6) | 0,129 |
| IV | 34 (27,4) | 26 (21,9) | |
| V | 10 (8,1) | 23 (19,3) | |
| VI | 4 (3,2) | 5 (4,2) | |
| Tasa de recuperación, n (%) | |||
| Total | 61 (74,4) | 61 (66,3) | |
| Parcial | 20 (24,4) | 29 (31,5) | 0,493 |
| No recuperación | 1 (1,2) | 2 (2,2) | |
En nuestro estudio no se ha podido evidenciar una asociación entre la infección por covid-19, la vacunación y el desarrollo de PFPI. Sí se evidenció una disminución de consultas por parálisis de Bell en el año 2020 y un aumento parcial posterior en el año 2021. Estas variaciones se pueden atribuir al confinamiento obligatorio y masivo que se realizó en España desde marzo de 2020 hasta junio del mismo año y a los brotes posteriores, que obligaron a muchas personas a no consultar en los centros de salud de manera presencial. Es más, el aumento en la atención virtual con el médico de familia disminuyó la necesidad de atención hospitalaria en pacientes con síntomas leves derivados de dicho virus.
Infección por SARS-CoV-2 y parálisis de BellLi et al.4 realizaron un estudio retrospectivo de comparación de cohortes históricas con cohortes del Reino Unido y España. Recogieron los datos de CPRD (The Clinical Practice Research Datalink, Reino Unido) y de SIDIAP (Information System for Research in Primary Care) y no encontraron asociación entre la vacunación contra el SARS-CoV-2 y el desarrollo de episodios neurológicos inmunomediados con ninguna de las vacunas disponibles en el momento. Sin embargo, en el estudio sí se documentó un aumento significativo del riesgo de desarrollar PFPI, encefalomielitis y síndrome de Guillain-Barré tras la infección por SARS-CoV-2, con una incidencia estandarizada de 1,33 (1,02-1,74) en CPRD y de 1,70 (1,39-2,08) en SIDIAP.
Asimismo, Patone et al.8 estudiaron una serie de casos autocontrolados para evaluar la asociación entre las vacunas (ChAdOx1nCoV-19 o BNT162b2) y la infección por SARS-CoV-2 con el desarrollo de complicaciones neurológicas durante el período de administración de vacunación en Inglaterra y Escocia. Los autores describieron un aumento del riesgo de presentar parálisis de Bell posterior a una prueba positiva para SARS-CoV-2.
Vacunas mRNA y parálisis de BellEn mayo de 2021, Sato at al.9 realizaron un análisis de desproporcionalidad de datos autorreportados en Estados Unidos, en el que identificaron una asociación significativa entre la administración de vacunas mRNA y el incremento de la incidencia de parálisis de Bell, comparado con la vacunación de gripe en la era prepandemia.
En el mismo año, Cirillo et al.10 documentaron un aumento en la incidencia de 1,5 a 3 veces más PFPI en el grupo de pacientes vacunados con las vacunas mRNA que en la población que recibió las vacunas tradicionales. Klein et al.11 hicieron un análisis provisional con datos de seguridad y vigilancia (vaccine safety datalink) y compararon la incidencia de diferentes casos inmunomediados durante los días 1 al 21 tras la vacunación con vacunas mRNA, con la incidencia de estos mismos episodios en los días 22 a 42 tras la vacunación. No evidenciaron diferencias significativas para la parálisis de Bell. En el estudio de casos y controles llevado a cabo en Israel por Asaf Shemer et al.12 tampoco encontraron aumento de riesgo de desarrollo de PFPI tras la vacunación con la vacuna Pfizer-BioNTech, ni diferencias significativas en cuanto al número de consultas por parálisis de Bell comparado con años previos a la pandemia. De igual modo, Patone et al.8 tampoco evidenciaron asociación entre el desarrollo de parálisis facial con la vacuna mRNA BNT162b2.
Vacunas no mRNAPor un lado, Patone et al.8 describieron un aumento de riesgo de consulta hospitalaria en los días 15 a 21 después de la primera dosis con ChAdOx1nCoV-19 (AstraZeneca), sin establecer una clara asociación con el desarrollo de PFPI. En otra serie de casos desarrollada en Hong Kong, se evaluó el riesgo de desarrollar PFPI en los 42 días siguientes a la vacunación con Corona-Vac. Sus hallazgos fueron sugestivos de un aumento del riesgo de PFPI2. Ninguno de estos estudios pudo confirmar la asociación causal entre la vacunación y el desarrollo de PFPI, por lo que se recomienda hacer más estudios al respecto.
En contraposición, diferentes publicaciones han sido consistentes en afirmar que el número de casos de parálisis de Bell tras vacunación por covid- 19 es equivalente al número de casos posterior a la vacunación por gripe u otras vacunas virales10,13. Albakri et al.14 publicaron una revisión sistemática y un metaanálisis sobre el desarrollo de parálisis de Bell relacionado con la administración de vacunas mRNA y no mRNA. Incluyeron 52 estudios y establecieron que la tasa de desarrollo de parálisis de Bell fue de 25,3 por cada 1.000.000 pacientes vacunados, la mayoría hombres. Este efecto adverso se presentó principalmente después de la primera dosis y con la administración de la vacuna de Oxford-AstraZeneca.
La principal limitación de nuestro estudio se deriva del origen de sus datos, que fueron tomados en urgencias en un hospital de tercer nivel en un período de tiempo en el cual se limitaron las consultas médicas debido al confinamiento estricto y masivo, al aumento en la atención virtual en casos de enfermedad leve y al miedo generalizado de la población de acudir a sitios de alto riesgo de contagio. Por ello, la reducción de casos hospitalarios no necesariamente debe traducirse en una reducción de la enfermedad, ya que no se tuvieron en cuenta los pacientes que consultaron en atención primaria de forma presencial o virtual con enfermedades leves que no requerían intervención hospitalaria.
ConclusionesEn este estudio no se evidencia una asociación entre la infección por covid-19, la vacunación contra SARS-CoV-2 y el desarrollo de PFPI hospitalario en nuestro medio. Serían necesarios más estudios para analizar el riesgo de desarrollar PFPI con base en las diferentes cepas del virus, así como identificar si la vacunación previene el riesgo de desarrollar complicaciones neuroinmunes en aquellas personas que han pasado la infección por el SARS-CoV-2.
FinanciaciónAprobado por el Comité de Ética del Hospital Clínic de Barcelona (HCB/2022/0924).
Conflicto de interesesLos autores involucrados en este estudio no presentan conflictos de interés.