La reparación endovascular del aneurisma aórtico abdominal (REVA), introducida en la práctica clínica a mediados de los noventa, ya ha superado con éxito su primera infancia y ha alcanzado una sólida adolescencia. Sin embargo, al igual que ocurre en esta etapa de la vida, todavía no sabemos muy bien cómo va a evolucionar. La REVA ha adquirido la reputación de que es una técnica en la que pueden aparecer problemas tardíos de carácter impredecible, fundamentada básicamente en las intervenciones realizadas con los dispositivos o injertos de primera generación1-3.
Así, las recomendaciones actuales aconsejan la realización de una tomografía computarizada (TC) con contraste a intervalos anuales, durante toda la vida del injerto y del paciente4. Sin embargo, esta estrategia genera dos problemas: un incremento persistente del coste total de la reparación (incluyendo las molestias y los problemas para el paciente) y la lesión renal debida a la acumulación del material de contraste5-7. Nuestra experiencia sugiere que, en los pacientes que han evolucionado bien a corto plazo, la incidencia de nuevos problemas es muy baja. Esta experiencia está fundamentada principalmente en el uso preferencial de injertos de última generación que incorporan la fijación suprarrenal. Además, todos estos problemas se pueden detectar mediante la evaluación del tamaño del aneurisma o mediante la observación de una endofuga importante, además de la consideración de la situación clínica del paciente. En otras palabras, una buena ecografía y las visitas clínicas van a permitir identificar todos estos problemas en los pacientes que han evolucionado bien a corto plazo.
De manera específica, nuestra hipótesis es la de que los pacientes cuyo aneurisma ha disminuido de tamaño y no muestra endofugas al cabo de 1 año de seguimiento desde la realización de la REVA no van a presentar problemas que no puedan ser identificados mediante la ecografía y la exploración clínica como métodos de evaluación únicos (con la advertencia de que puede haber características específicas relacionadas con el dispositivo). Por tanto, consideramos que la TC no es necesaria a partir del primer año en los pacientes tratados con injertos Gore o Cook y que cumplen los criterios señalados.
MÉTODOSSe identificaron todos los pacientes intervenidos mediante REVA en el Centro Médico de la Universidad de Rochester, entre el 7 de agosto de 1997 y el 20 de julio de 2006. Fueron excluidos varios grupos de pacientes debido a que sus características no eran adecuadas para el análisis de la hipótesis propuesta: los pacientes cuyos injertos se habían realizado como parte de un protocolo de investigación y que actualmente no estaban comercializados, y los pacientes en los que no se habían realizado evaluaciones al cabo de 1 año y como mínimo a los 6 meses de seguimiento después de la intervención. Los datos se obtuvieron a partir de tres fuentes: nuestra base de datos REVA prospectiva, las historias clínicas hospitalarias y los registros de seguimiento en las consultas ambulatorias. La selección de los injertos estuvo en relación con las preferencias del cirujano y con criterios cronológicos. Observamos, con el transcurso del tiempo, el cambio de los injertos AneuRx (Medtronic, Sunnyvale, CA) por los injertos Zenith (Cook, Bloomington, IN) como endoprótesis de elección, debido principalmente a nuestra percepción de una evolución mejor a medio plazo. Con excepción de los pocos casos en los que se seleccionó un dispositivo Excluder (Gore, Flagstaff, AZ) para los vasos ilíacos de calibre pequeño, la decisión acerca del injerto no estuvo relacionada con las características anatómicas ni tampoco se utilizó un tipo diferente de injerto tras el fracaso en la aplicación de un primer injerto. Además, observamos una aceptación cada vez mayor de una anatomía proximal subóptima al utilizar los dispositivos Zenith. Las estrategias de reintervención fueron congruentes en todo este período de tiempo y, aunque de carácter subjetivo, estuvieron fundamentadas en el tamaño del aneurisma, la duración y el tipo de endofugas, y la situación clínica de los pacientes, pero no en el tipo de dispositivo implantado.
En reconocimiento de la variabilidad existente, se aceptaron como precisas las mediciones hasta el milímetro más próximo, asumiendo que los errores se anularían entre sí. En los casos en los que fue posible disponer de mediciones TC y ecográficas, se utilizaron preferentemente las mediciones TC del eje menor. Si el tamaño de un aneurisma se había modificado en menos de 1 mm respecto a su tamaño original, se consideró que no había diferencias. La hipertensión arterial y la enfermedad pulmonar obstructiva crónica (EPOC) se definieron de manera sencilla a través del diagnóstico de las mismas documentado en el informe de hospitalización, así como mediante los antecedentes familiares en parientes en primer y segundo grado con un aneurisma documentado.
Nuestra hipótesis específica fue la de que los aneurismas cuyo tamaño en la evaluación realizada al cabo de 1 año de la reparación es menor (en µ1 mm) que el tamaño original, y que no muestran endofugas en la TC o en la ecografía, no dan lugar a problemas en fases tardías; para el objetivo del estudio, estos pacientes fueron incluidos en el grupo de evolución “óptima” al cabo de 1 año. El resto fue incluido en el grupo de evolución “subóptima”. Es importante tener en cuenta que en el de evolución subóptima hubo pacientes cuyos aneurismas se habían modificado < 1 mm en comparación con el tamaño original (sin modificaciones), pacientes cuyos aneurismas se habían modificado > 1 mm (con incremento de tamaño) y pacientes en los que se detectó la presencia de endofugas en cualquier modalidad de imagen, con independencia del tamaño de su aneurisma.
Los análisis estadísticos se realizaron mediante el programa informático Statview 5.0.1 (SAS Institute, Cary, NC). Las variables continuas se expresan en forma de media ± 1 desviación estándar (se muestran los rangos cuando se considera apropiado), y han sido analizadas mediante pruebas t o mediante análisis de la varianza, según el número de grupos; las variables continuas en forma de porcentajes han sido analizadas mediante las pruebas µ2 y exacta de Fisher, según el tamaño de cada subgrupo.
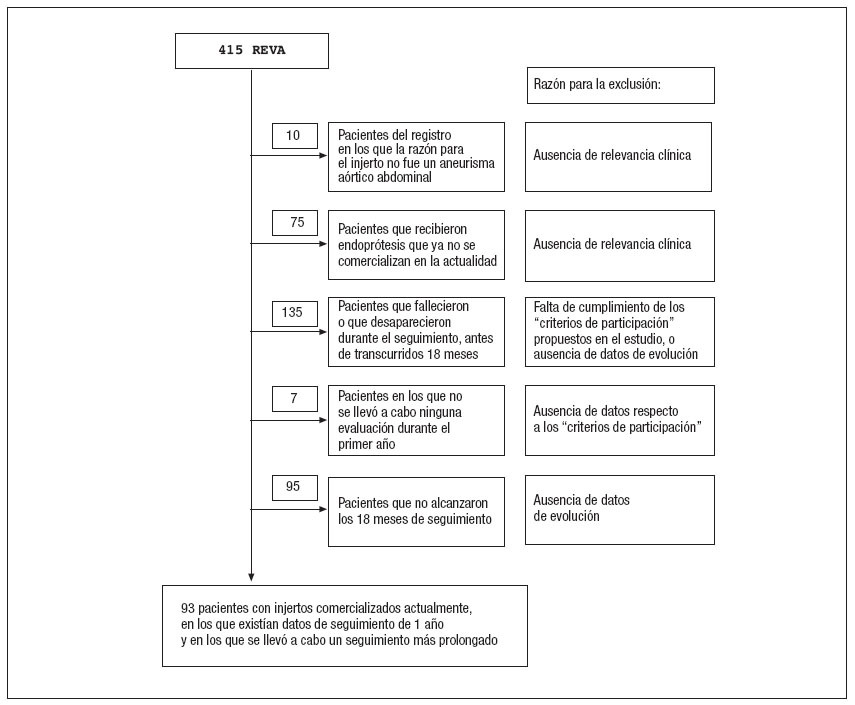
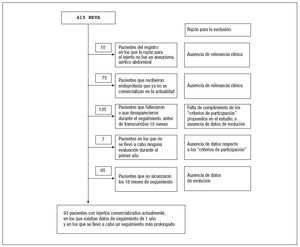
RESULTADOSEntre agosto de 1997 y julio de 2006, en la Universidad de Rochester se realizaron 415 intervenciones de REVA. Diez de estas intervenciones se efectuaron por razones distintas de un aneurisma aórtico; 75 pacientes recibieron endoprótesis que ya no se comercializan en la actualidad; 135 pacientes fallecieron o desaparecieron a lo largo del seguimiento (los pacientes o las historias clínicas), antes de transcurrido 1 año; en siete no se había realizado ninguna evaluación al cabo de 1 año, y en 95, que en la actualidad están evolucionando bien, no había transcurrido un seguimiento suficiente tras la visita del primer año como para que pudieran ser incluidos en el estudio (fig. 1). Todo ello deja un total de 93 pacientes con endoprótesis todavía comercializadas, que fueron evaluados mediante técnicas de imagen durante el primer año tras su implantación y que han presentado un seguimiento significativo.
Fig. 1. Algoritmo de los criterios de exclusión aplicados en nuestro estudio. El objetivo fue el de incluir en el estudio únicamente a los pacientes con características clínicamente adecuadas respecto a la práctica clínica actual. REVA: reparación endovascular de un aneurisma aórtico abdominal.
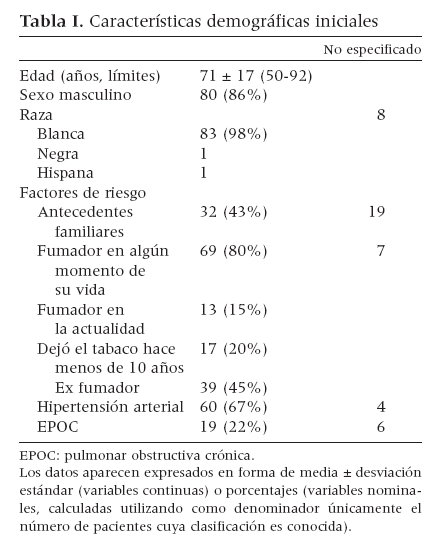
Las características demográficas se recogen en la tabla I. Nuestra cohorte fue mayoritariamente de sexo masculino y, por razones no bien aclaradas, de raza blanca. El 43% de los pacientes tenía antecedentes familiares de aneurisma en al menos un pariente en primer o segundo grado; el 35% fumaba en la actualidad o había dejado de fumar hacía menos de 10 años, y el 22% sufría EPOC demostrada.
Tabla I. Características demográficas iniciales
En el momento de la corrección quirúrgica, el tamaño medio de los aneurismas era de 5,6 cm (rango, 4,3-9,0) (tabla II). El 68% de las reparaciones (n = 63) se llevó a cabo con injertos Zenith, el 19% (n = 18) con injertos AneuRx y el 13% (n = 12) con injertos Excluder. El 29% de los pacientes presentaba endofugas al finalizar el procedimiento, y en la mayor parte de ellos (85%) era de tipo II. Se consideró que hubo un caso de endofuga de tipo I a pesar de la colocación proximal de una extensión (AneuRx), aunque en estudios de imagen posteriores se demostró que era realmente una endofuga de tipo II la cual fue correctamente tratada mediante embolización. También hubo dos cuadros de endofuga de tipo IV y uno de “no caracterizado”, todos los cuales habían desaparecido espontáneamente en las TC realizadas al cabo de 1 mes. La hospitalización media fue de 3 días.
Tabla II. Características clínicas en el momento de la intervención REVA (n = 93)
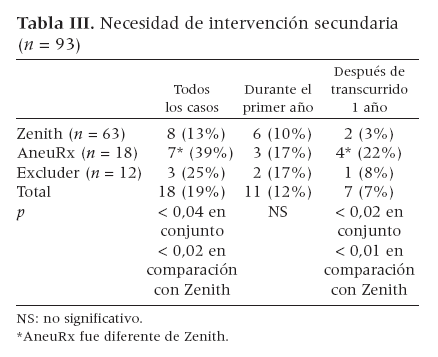
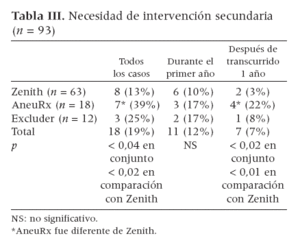
En conjunto, 18 pacientes (19%) requirieron un total de 32 reintervenciones secundarias en algún momento del seguimiento tras la reparación, durante un período de seguimiento medio de 32 ± 17 meses (tabla III). La tasa de intervenciones secundarias fue significativamente distinta según los tipos de injerto utilizados (tabla III), de manera que las cifras menores se observaron con los injertos Zenith (13%) y las mayores con el injerto AneuRx (39%) (p < 0,02); la tasa de reintervenciones secundarias tras el uso de injertos Excluder fue intermedia, pero no presentó diferencias significativas con ninguno de los otros dos tipos de injerto. Además, la necesidad de intervenciones secundarias tras el uso de injertos Zenith y Gore fue mayor durante el primer año (el 75% y el 66%, respectivamente, de todos los pacientes con necesidad de reintervenciones). Al cabo de 1 año, las tasas de intervención secundaria fueron mayores con los injertos AneuRx (4 de 7, p < 0,02). De nuevo, la tasa de intervenciones secundarias tras el primer año fue significativamente diferente entre los grupos Zenith y AneuRx (p < 0,01), mientras que la observada con los injertos Excluder no fue significativa-mente distinta de la correspondiente a los otros dos grupos. Las intervenciones necesarias fueron 21 embolizaciones con espirales (coils) para endofugas de tipo II, cinco extensiones distales adicionales, cuatro derivaciones femoro-femorales por oclusión vascular, un explante y una conversión a una derivación aortoilíaca unilateral.
Tabla III. Necesidad de intervención secundaria (n = 93)
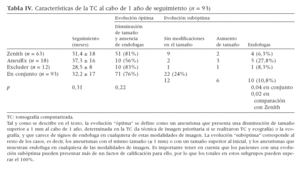
Al cabo de 1 año, el 79%, 56% y 83% de los pacientes en los que se habían utilizado injertos Zenith, AneuRx y Excluder, respectivamente, habían presentado una disminución del tamaño del aneurisma en más de 1 mm y no presentaban pruebas de endofugas (este grupo fue considerado en la categoría de evolución óptima al cabo de 1 año, respecto al algoritmo utilizado); las diferencias entre los tres grupos no fueron significativas (tabla IV). En conjunto, aproximadamente el 75% de las intervenciones REVA cumplió los criterios de evolución óptima al cabo de 1 año. Sin embargo, los patrones de evolución subóptima fueron diferentes con los distintos dispositivos (p < 0,04). Tras el uso de los injertos Zenith, 9 (de 11) aneurismas presentaban el mismo tamaño y solamente el 6% mostraba endofugas. No obstante, tras el uso de los injertos AneuRx, tres de cinco aneurismas subóptimos tenían un tamaño mayor y solamente dos se mantenían sin modificaciones; además, se detectó endofuga en el 28% de los casos (p < 0,02, en comparación con los injertos Zenith). De nuevo, los injertos Excluder dieron lugar a resultados intermedios entre los otros dos tipos de injerto (uno de los aneurismas tenía un tamaño mayor y el otro no se había modificado, con endofugas en el 8%).
Tabla IV. Características de la TC al cabo de 1 año de seguimiento (n = 93)
Los resultados a medio plazo se muestran en la tabla V. El seguimiento medio fue menor al utilizar Excluder y mayor con AneuRx, pero estas diferencias no tuvieron significación estadística. Es de destacar que sólo dos pacientes (ambos con injertos AneuRx), que cumplían nuestros criterios de evolución óptima al cabo de 1 año en relación con este algoritmo, presentaron problemas en fases posteriores. Uno de ellos sufrió un desprendimiento proximal con endofuga de tipo I y expansión hasta 7,0 cm a los 24 meses, y el segundo presentó un cuadro de oclusión vascular en el miembro con isquemia del miembro inferior a los 13 meses.
Tabla V. Resultados a largo plazo (n = 93)
De las 27 endofugas observadas al final de la intervención, 23 habían desaparecido al cabo de 1 año y cuatro (15%) persistían todavía tras este período. Dos de estos últimos (un injerto Excluder y un injerto Zenith) se resolvieron espontáneamente y los otros dos (ambos, injertos AneuRx) requirieron embolización con espirales. De los 66 aneurismas sin endofuga al final de la intervención, 60 permanecieron en esta misma situación y en seis aparecieron cuadros nuevos de endofuga al cabo de 1 año. Uno de ellos (AneuRx) se resolvió de manera espontánea y en los otros cinco (dos AneuRx, dos Zenith y un Excluder) fue necesaria una intervención. De los 83 pacientes sin endofuga al cabo de 1 año, solamente uno (AneuRx) desarrolló una tardía (tipo I).
DISCUSIÓNNuestra hipótesis es la de que los pacientes cuyos aneurismas, al cabo de 1 año de una intervención REVA, han disminuido de tamaño y no muestran pruebas de endofuga presentan un riesgo mínimo de aparición de problemas tardíos, y que los que pudieran aparecer son fácilmente detectales mediante la determinación ecográfica del tamaño del aneurisma, la historia clínica y la exploración física, especialmente si las reparaciones se llevaron a cabo con uso de injertos Excluder o Zenith de segunda generación. En otras palabras, si se cumplen estos criterios, no son necesarios estudios de TC adicionales y el seguimiento se puede llevar a cabo únicamente con ecografía y con visitas en la consulta. A pesar de que nuestro estudio se ha realizado sobre un número de pacientes y una duración de seguimiento que posiblemente no han sido suficientes para que sus resultados puedan considerarse concluyentes, los resultados son congruentes con la hipótesis planteada. La tercera parte del total de pacientes cumplía los criterios de disminución de tamaño del aneurisma y de ausencia de endofuga; solamente dos de estos pacientes presentaron problemas subsiguientes: un cuadro de desprendimiento del injerto con un aumento de tamaño espectacular del aneurisma, y un cuadro de oclusión vascular de la extremidad. Los dos problemas fueron identificados fácilmente mediante la ecografía, historia clínica y exploración física, y ambos tuvieron lugar en pacientes con endoprótesis de AneuRx.
La recomendación de que los pacientes intervenidos mediante REVA fueran evaluados a lo largo de toda su vida mediante TC estuvo fundamentada en la incertidumbre inicial acerca del comportamiento a largo plazo de la aorta. Tras la reparación mediante cirugía abierta, se observa la dilatación del cuello proximal8, y la experiencia obtenida con los dispositivos de primera generación2,3 (Ancure, AneuRx y el injerto Zenith original) sugería que las tasas de desprendimiento proximal, endofuga persistente y consiguiente necesidad de reintervención eran elevadas2-4,9.
Las endoprótesis de última generación, como los dispositivos Zenith (con ganchos suprarrenales proximales y modularidad) y Excluder revisado (politetrafluoroetileno de permeabilidad baja), se asocian a tasas significativamente menores de fallo y de necesidad de reintervención1,2. Por ejemplo, en un estudio reciente el porcentaje de pacientes en los que se aplicó un dispositivo Zenith y en los que fue necesario un segundo procedimiento en cualquier momento del seguimiento fue inferior al 9%10. En nuestra experiencia, la tasa total de reintervención en los pacientes con los dispositivos Zenith y Excluder revisado han sido del 13% y el 25%, respectivamente, pero al cabo de 1 año de la intervención, estas tasas fueron de tan sólo el 3% y el 8%, respectivamente.
Los problemas tardíos en los pacientes intervenidos mediante reparación endovascular pertenecen a dos categorías principales: endofugas con aumento de tamaño del aneurisma, y oclusión vascular en una extremidad. Esta última complicación puede detectarse fácilmente mediante la historia clínica y la exploración física, y no es necesaria la TC para su diagnóstico. Las endofugas tienen pocas consecuencias mientras el tamaño del aneurisma se reduzca, de manera que lo único importante en este aspecto es el control del tamaño del aneurisma11. Aunque la sensibilidad de la ecografía para la detección de endofugas es muy variable, esta técnica permite determinar el tamaño del aneurisma con una precisión razonable12,13. Incluso si se detecta una endofuga de tipo II, generalmente el paciente se mantiene bajo observación mientras no se incremente el tamaño de su aneurisma. En otras palabras, el tamaño del aneurisma residual tiene más importancia que la presencia de una endofuga tipo II. Por supuesto, la oclusión vascular en una extremidad se identifica clínicamente; y, en todo caso, cursa de forma asintomática y no requiere tratamiento por lo general.
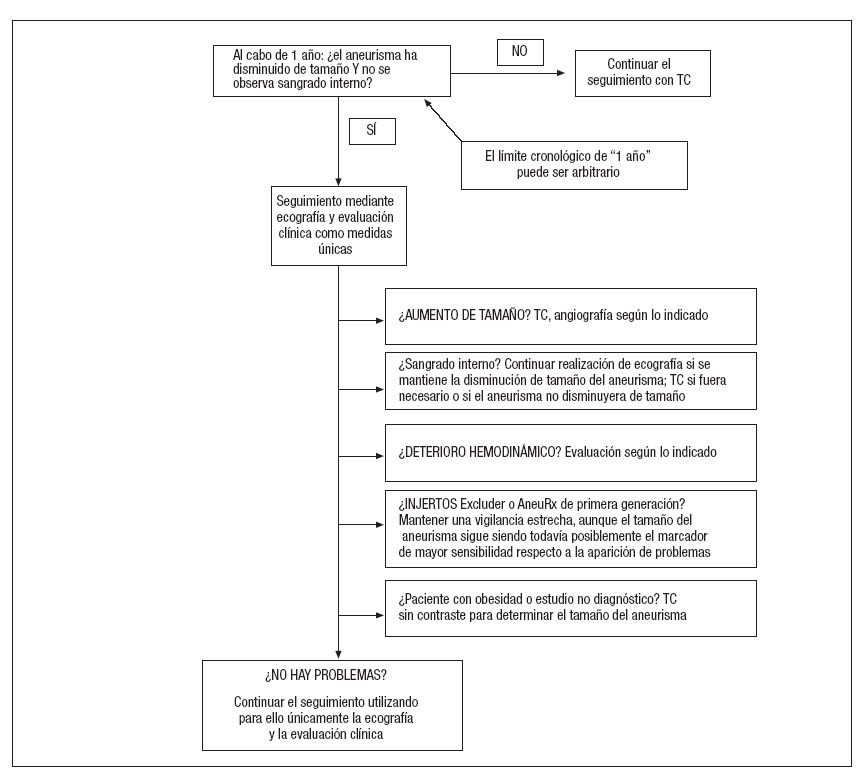
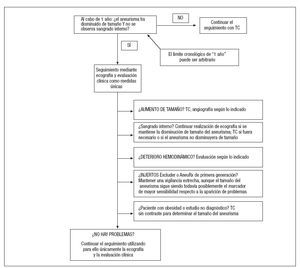
Nuestro algoritmo aparece recogido en la figura 2 para una explicación más detallada. Si al cabo de 1 año de la intervención con REVA, especialmente si el paciente ha sido intervenido mediante dispositivos Zenith o Excluder revisado, el aneurisma está disminuyendo claramente de tamaño y no muestra endofugas, el paciente es evaluado anualmente mediante ecografía por un radiólogo experimentado y es estudiado en la consulta. En el caso de que en cualquier momento se observe el aumento de tamaño del aneurisma, se realiza una TC. Si se detecta una endofuga, pero el aneurisma no está aumentado de tamaño, la evaluación diagnóstica a partir de este momento puede ser variable. Nuestra sugerencia es que, si éste disminuye claramente de tamaño, el paciente puede seguir siendo evaluado mediante ecografía, aunque —posiblemente— la mejor opción sea la realización de una TC en los casos en los que el aneurisma se mantiene estable (y, ciertamente, si aumenta de tamaño). La TC también se debe llevar a cabo en los casos en los que la ecografía no tiene un carácter diagnóstico debido a obesidad, gas intestinal o ausencia de una ventana de visualización adecuada; sin embargo, esta técnica se puede realizar sin contraste, simplemente para evaluar el tamaño del aneurisma. Finalmente, se abordan las cuestiones relativas a la oclusión vascular del miembro según los fundamentos clínicos aceptados. Nuestra sugerencia es que los pacientes intervenidos mediante un injerto AneuRx sigan siendo evaluados mediante TC debido a que presentan un riesgo mayor de desprendimiento proximal tardío y de endofugas de tipo I; no obstante, incluso los pacientes con dispositivos Excluder de primera generación y endofuga casi siempre presentan aumento de tamaño del aneurisma y, por tanto, pueden ser evaluados sólo mediante ecografía únicamente en los casos en los que el aneurisma disminuye de tamaño.
Fig. 2. Algoritmo global sugerido para decidir entre la realización de TC o de ecografía como medida única (ambas, en combinación con la evaluación clínica), en función de las características clínicas del paciente al cabo de 1 año de la REVA. TC: tomografía computarizada.
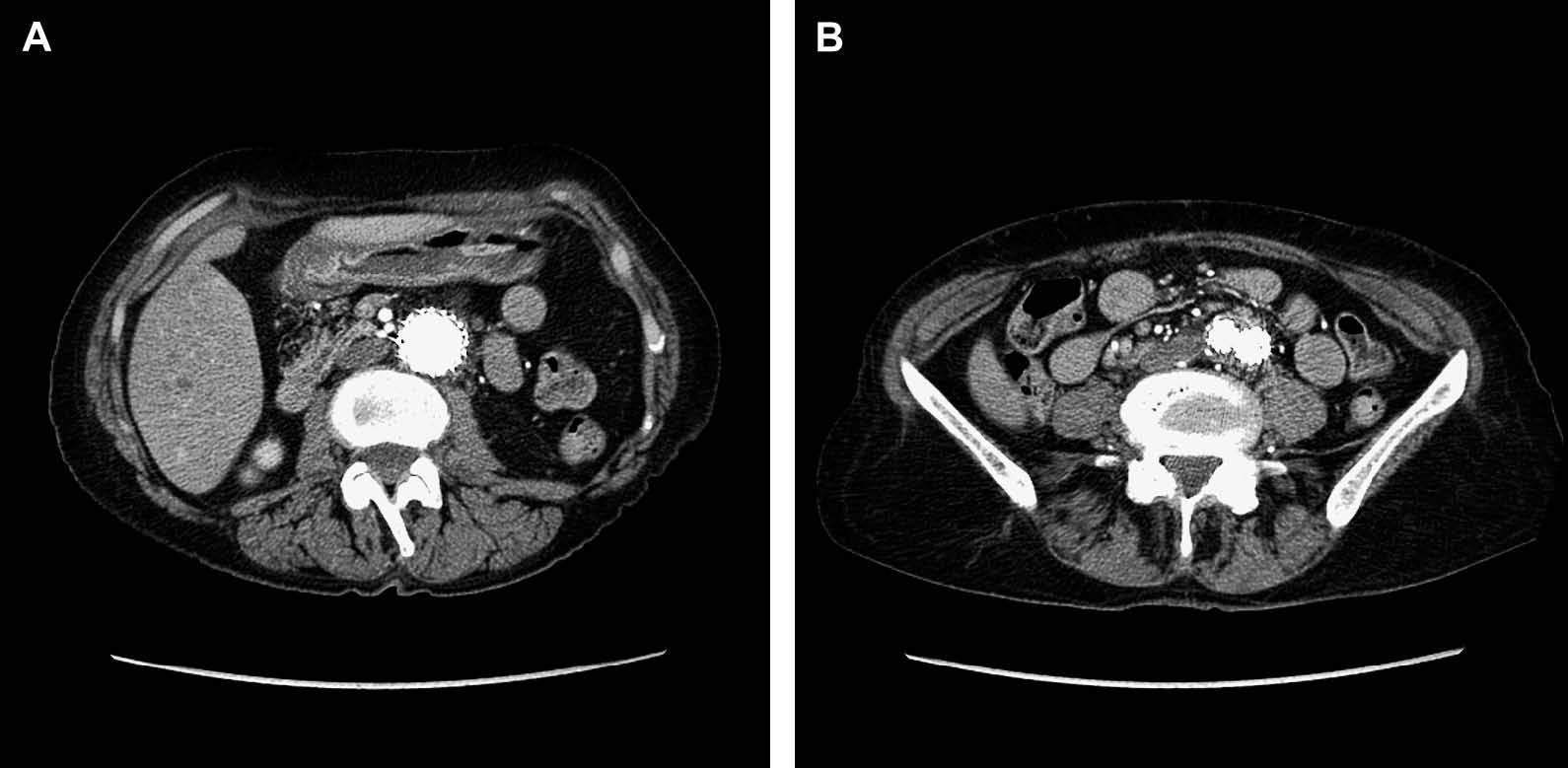
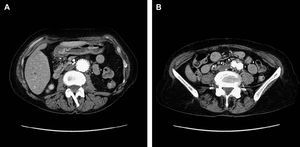
Obviamente, nuestros datos sólo se aplican aproximadamente a los 3 primeros años del seguimiento. A pesar de que el uso cada vez mayor de los dispositivos Zenith de segunda generación durante el período correspondiente a nuestro estudio puede inducir un sesgo de curva de aprendizaje, es verdad que nuestro grupo está tratando con este dispositivo los casos con una anatomía proximal más difícil. En la actualidad, estamos realizando una aplicación clínica de este algoritmo y vamos a seguir comunicando nuestros resultados a medida que se prolonguen los seguimientos de los pacientes. Es difícil aceptar que un aneurisma que ha disminuido de tamaño hasta “enjaular” el injerto, tal como se ilustra en la figura 3, podría causar problemas en algún momento. Nuestro límite de 1 año también es claramente arbitrario; es necesaria más experiencia para identificar los determinantes precisos de seguridad y riesgo. Por ejemplo, ¿es precisamente la situación al cabo de 1 año el elemento que predice la evolución, o quizá se debería utilizar otro umbral cronológico? Si un paciente cumple estos criterios en algún momento de su evolución, ¿va a estar libre de complicaciones? Por otra parte, ¿qué es realmente una “disminución de tamaño”, y cómo influye la interrelación de la precisión y el error sistemático de la TC y la ecografía en la predicción de la aparición de problemas? Finalmente, si el tamaño del aneurisma y la situación clínica son las únicas cuestiones importantes (junto con la observación de que los diferentes dispositivos se asocian a perfiles de fracaso tardío distintos, y teniendo en cuenta la opinión de que las endofugas de grado suficiente como para causar problemas pueden ser identificados en la ecografía), ¿es necesaria la TC en algún momento, o el seguimiento se puede realizar de manera completa únicamente con la ecografía?
Fig. 3. Imágenes correspondientes a un paciente intervenido con dispositivo Zenith, a los 40 meses de la REVA. A: corte correspondiente al diámetro mayor previo del aneurisma original (inicialmente, el diámetro era 5,3 mm; en la actualidad, 3,0 mm). B: corte distal a la bifurcación en el miembro.
CONCLUSIONESNuestra experiencia apoya la hipótesis de que la TC no es necesaria tras la intervención REVA si los pacientes muestran disminución del tamaño del aneurisma y ausencia de endofuga, especialmente si la reparación se llevó a cabo con alguno de los dispositivos Excluder o Zenith de última generación. Aproximadamente, las tres cuartas partes de los pacientes cumplen estos criterios al cabo de 1 año, y nuestro grupo todavía no ha observado que ninguno de estos pacientes presente algún problema que no pudiera detectarse utilizando únicamente la ecografía y la evaluación clínica. La adopción del algoritmo propuesto en este artículo puede ahorrar dinero y tiempo, y también puede reducir el riesgo de nefrotoxicidad por acumulación de material de contraste.
Presentado en la 17.ª reunión anual de invierno de la Peripheral Vascular Surgical Society, Steamboat Springs, CO, 26-28 de enero de 2007.
Correspondencia: Karl A. Illig, MD, Division of Vascular Surgery, University of Rochester Medical Center, 601 Elmwood Avenue, Box 652, Rochester, NY 14642, EE.UU. Correo electrónico: Karl_Illig@URMC.Rochester.edu
Ann Vasc Surg. 2007;21:663-70 DOI: 10.1016/j.avsg.2007.07.015©Annals of Vascular Surgery Inc. Publicado en la red: 2 de noviembre de 2007