La arteritis de Takayasu es una enfermedad infrecuente de etiología desconocida que afecta principalmente a la aorta y a sus ramas. Sus características principales incluyen el desarrollo de estenosis segmentaria u oclusión, dilatación y formación de aneurismas arteriales Esta arteritis es más frecuente en países orientales, aunque la enfermedad se ha descrito en todo el mundo. En los países occidentales, la tasa de incidencia es de 2,6-6,4 casos/millón de habitantes. La enfermedad afecta a mujeres con una frecuencia 7-8 veces mayor que a hombres1-13. Los pacientes con esta enfermedad debutan con manifestaciones clínicas diferentes a las de la aerteriosclerosis
En el presente estudio, analizamos los resultados a largo plazo de los pacientes portadores de una arteritis de Takayasu, destacando la necesidad de una coordinación cuidadosa entre el tratamiento médico y quirúrgico, así como el seguimiento a largo plazo.
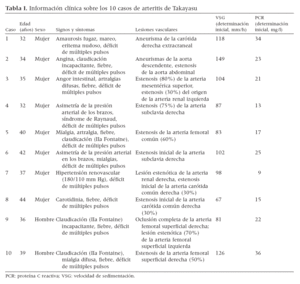
MATERIAL Y MÉTODOSEntre noviembre de 1993 y octubre de 2003, fueron tratados 10 pacientes con enfermedad de Takayasu, dos hombres (20%) y ocho mujeres (80%), con una edad media de 38 (límites: 32-44) años. Las ocho mujeres presentaban tanto una enfermedad inflamatoria sistémica como manifestaciones isquémicas simultáneamente. Uno de los dos hombres se presentó en el estadio oclusivo de la enfermedad y nunca manifestó síntomas inflamatorios sistémicos reconocidos (paciente 9 de la tabla I).
Tabla I. Información clínica sobre los 10 casos de arteritis de Takayasu
Todos los casos eran de tipo III. Los territorios afectados incluían a las arterias subclavia, aorta abdominal, renal, carótida, y mesentérica (tabla I). Los síntomas atribuibles a la vasculopatía eran variables incluyendo claudicación, mareo, angina, amaurosis fugaz, hipertensión arterial y angor intestinal (tabla I).
Todos los pacientes manifestaron diversas combinaciones de déficit de pulsos periféricos.
Todos ellos fueron estudiados con eco-Doppler color y angiografía y todos presentaron hallazgos angiográficos compatibles con la enfermedad.
Respaldaron el diagnóstico las anomalías de las pruebas de laboratorio siguientes: aumento de la velocidad de sedimentación (VSG) (> 30 mm/h) y aumento de la concentración de proteína C reactiva (PCR) (> 5 mg/l), que, aunque no son diagnósticos, se asocian con frecuencia con una vasculitis primaria.
Más tarde, todos se sometieron a un tratamiento médico, y cuatro de ellos, a un procedimiento quirúrgico.
El tratamiento médico consistió en 50 mg/día de prednisona (25 mg dos veces al día) durante un mes, y, acto seguido, la dosis se redujo hasta 20 mg/día (10 mg dos veces al día) durante un mes y hasta 10 mg/día (5 mg dos veces al día) durante dos meses.
En el tratamiento a largo plazo durante el primer año utilizamos ciclofosfamida tres meses (2 mg/kg/día), seguido de metotrexate (7,5 mg/día una vez a la semana).
Durante el tratamiento (cada mes durante 7 meses y a continuación cada 2 meses), se efectuaron las pruebas de laboratorio siguientes: VSG y PCR como índices de la actividad inflamatoria, hemograma, propéptido aminoterminal del procolágeno hepático tipo III (PIIINP) para monitorizar el estado de la inflamación y los afectos adversos de los fármacos esteroides y citotóxicos.
Durante el tratamiento con metotrexate un paciente presentó anemia megaloblástica que se pudo controlar con la administración de ácido fólico (1 mg/día). En dos pacientes se interrumpió el tratamiento ante la aparición de insuficiencia renal.
En cuatro pacientes se efectuó tratamiento quirúrgico:
Todos los procedimientos quirúrgicos se efectuaron después del control previo de la inflamación con el tratamiento médico.
Cada paciente sometido a un procedimiento quirúrgico se examinó con una angiografía postoperatoria antes del alta hospitalaria. A los pacientes se les hizo un seguimiento durante 2-10 años (mediana 5,5 años).
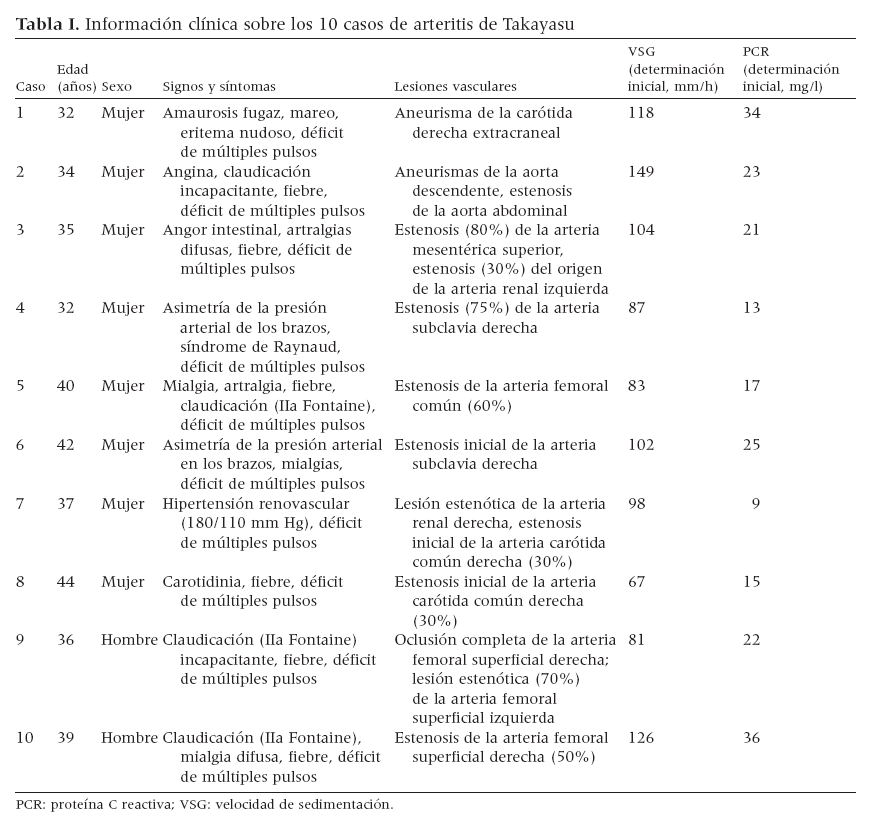
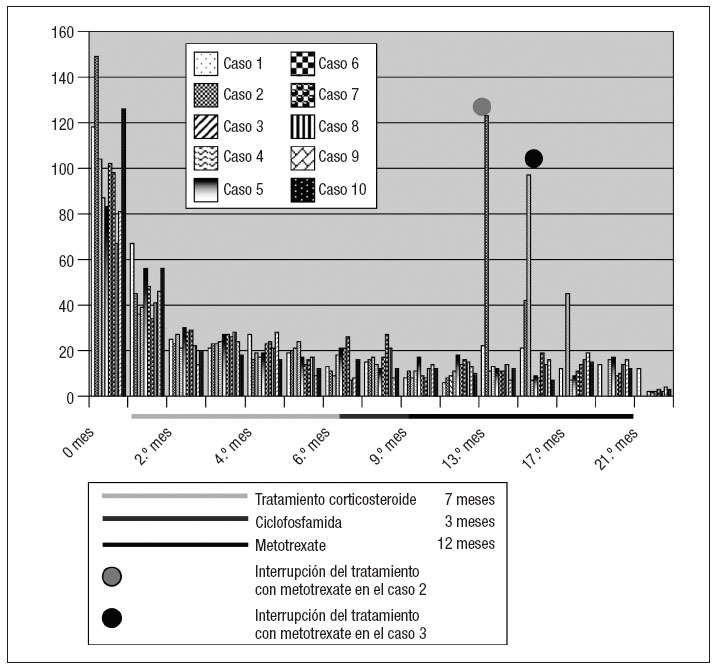
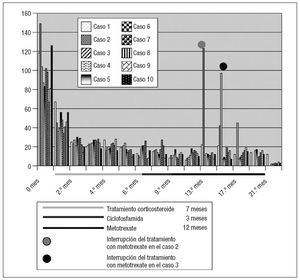
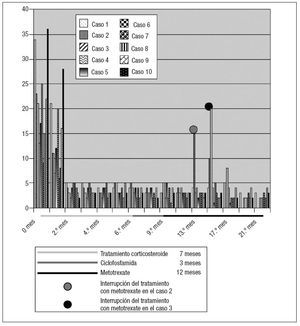
RESULTADOSDespués de dos meses de tratamiento con esteroides, los valores de VSG y PGR disminuyeron hasta límites normales y permanecieron en dichos valores durante el tratamiento con ciclofosfamida, mejorando los síntomas en todos los pacientes. Durante el tratamiento con metotrexate, los valores de VSG y PCR siguieron siendo normales en todos ellos, excepto en los dos (casos 2 y 3 de la tabla I) que lo interrumpieron (dos y tres meses desde su inicio, respectivamente) tras desarrollar insuficiencia renal. Al cabo de un mes de la interrupción, los valores de VSG y PCR empezaron a aumentar con una clara agravación de los síntomas, iniciándose una nueva administración de esteroides (50 mg/día de prednisona [25 mg dos veces al día] durante un mes, 20 mg/día [10 mg dos veces al día] durante un mes, y 10 mg/día [5 mg dos veces al día] durante dos meses) (figs. 1 y 2). Uno de estos pacientes (caso 2 de la tabla I) se sometió a cirugía de los aneurismas de la aorta descendente; presentó un aneurisma anastomótico al cabo de dos meses de interrumpir el tratamiento con metotrexate y, tres meses más tarde, un infarto de miocardio mortal. Al cabo de tres meses de interrumpir el tratamiento con metotrexate, el otro paciente (caso 3 de la tabla I) experimentó una isquemia intestinal aguda, falleciendo a causa de las complicaciones postoperatorias.
Fig. 1. VSG durante el tratamiento.
Fig. 2. Concentraciones de PCR durante el tratamiento.
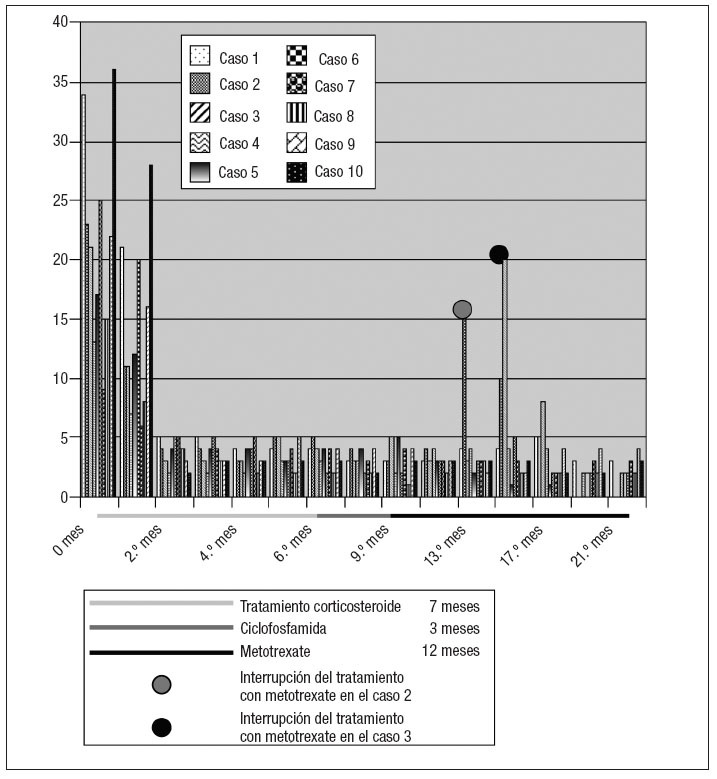
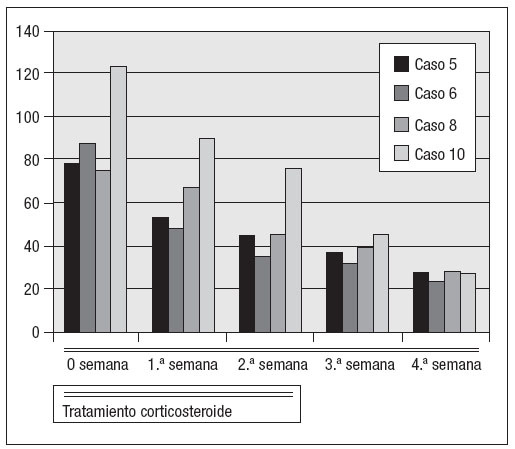
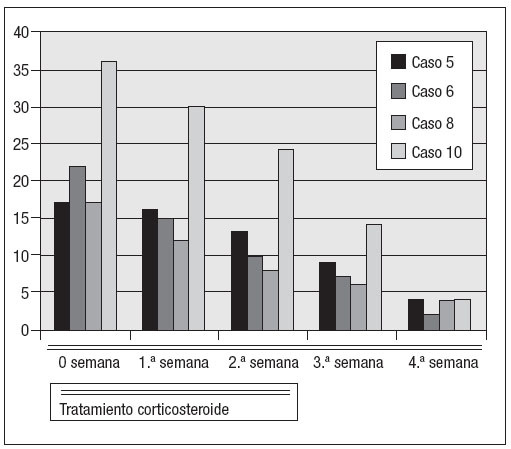
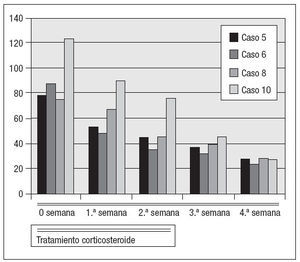
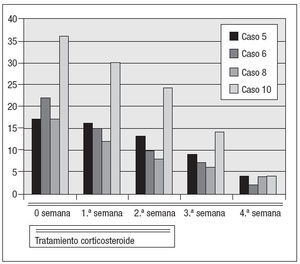
Después de un año de tratamiento con metotrexate, el estado de los ocho pacientes siguió siendo bueno durante un período medio de 14 meses pero cuatro de ellos (casos 5, 6, 8 y 10 de la tabla I) experimentaron una recidiva de la enfermedad después de 10, 15, 19 y 20 meses, respectivamente (figs. 3 a 6).
Fig. 3. VSG durante el tratamiento de las recidivas con corticosteroides.
Fig. 4. Concentraciones de PCR durante el tratamiento de las recidivas con corticosteroides.
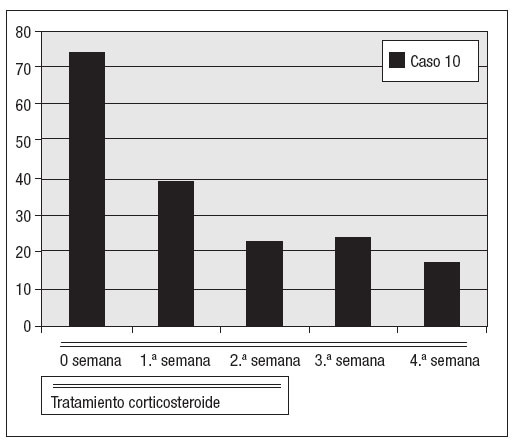
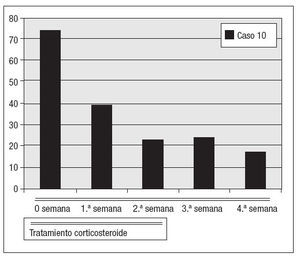
Fig. 5. Valores de la VSG durante el tratamiento de la segunda recidiva del caso 10 con corticosteroides.
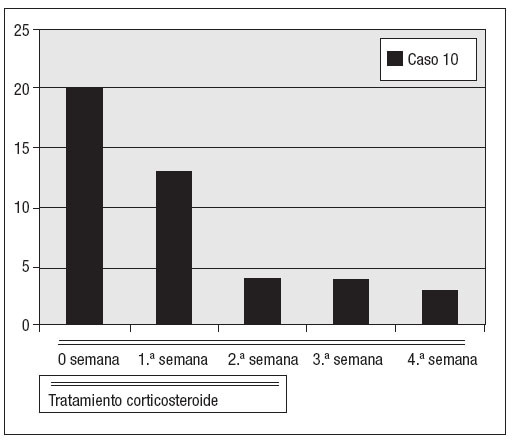
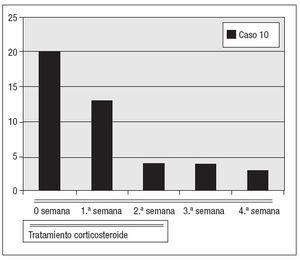
Fig. 6. Concentraciones de PCR durante el tratamiento de la segunda recidiva del caso 10 con corticosteroides.
Todos estos pacientes reanudaron el tratamiento esteroide igual que en la primera fase del tratamiento, disminuyendo los valores de VSG y PCR más rápidamente que en la primera fase de tratamiento con estos fármacos (después de un mes, los valores se habían normalizado). Uno de estos cuatro pacientes (caso 10 de la tabla I) experimentó una nueva recidiva después de dos años. Este paciente fue tratado con esteroides como en la primera fase y los valores de los índices inflamatorios se normalizaron al cabo de dos semanas del trata-miento.Hasta el momento no se han producido más recidivas.
DISCUSIÓNLa arteritis de Takayasu es una rara enfermedad de etiología desconocida que afecta a la aorta y a sus ramas. Es más frecuente en países orientales aunque se ha descrito en todo el mundo. La enfermedad se ha subdividido en una fase precoz (inflamatoria sistémica, fase previa a la ausencia de pulsos) y otra tardía6,8,9,11,14-16 (oclusiva, ausencia de pulsos). Estas fases no están bien diferenciadas y pueden superponerse.
En la fase precoz algunos pacientes presentan signos y síntomas inespecíficos de una enfermedad inflamatoria sistémica, tales como fiebre, mialgias, artralgias y pérdida de peso; otros pacientes refieren dolor sobre una arteria supuestamente inflamada, como carotidinia. Durante esta fase las claves del diagnóstico incluyen la detección de hipertensión arterial, soplos vasculares, asimetría de la presión arterial en los brazos, así como síntomas isquémicos precoces. Durante este estadio la enfermedad puede ser difícil de diagnosticar. Algunos pacientes presentan tanto una enfermedad inflamatoria sistémica como manifestaciones isquémicas simultáneamente, mientras que otros debutan directamente en en el estadio oclusivo de la enfermedad y nunca manifiestan un componente inflamatorio sistémico reconocido14. La mayoría de ellos presentan síntomas de insuficiencia arterial6,11,14. La enfermedad se ha dividido en distintos tipos en función de la localización de la afectación:
Tipo I, localizado en el arco aórtico y sus ramas. Tipo II, afecta a la aorta descendente y abdominal y a sus ramas, también llamado “coartación típica de aorta”. Tipo III, manifiesta características de los tipos I y II. Tipo IV, combina características de los tipos I-III con afectación de la arteria pulmonar.
La mayor parte de casos descritos corresponden al tipo III. Las arterias más afectadas en general son la subclavia, aorta ascendente y aorta abdominal, aunque también puedan afectarse las arterias vertebrales, esplénica, pulmonares, coronarias, ilíacas, femorales, braquiales y tibiales6,10,11.
Los síntomas referibles a la vasculopatía pueden variar ampliamente e incluyen síncope, mareo, claudicación y angina; también se ha documentado ictus o infarto de miocardio17.
La arteritis de Takayasu no se asocia con marcadores de laboratorio específicos.
Durante la frase precoz, con frecuencia los pacientes presentan aumento de la VSG, anemia crónica y leucocitosis3,8,10.
La angiografía sigue siendo la técnica más valiosa en el diagnóstico y evaluación de los pacientes con esta enfermedad, aunque los perfeccionamientos de la angiografía por resonancia magnética han hecho que esta técnica sea una alternativa cada vez más utilizada.
La mayor parte de pacientes presentan lesiones tanto aneurismáticas como estenóticas.
Esta combinación de hallazgos radiológicos suele ser diagnóstica, en particular cuando están presentes otros datos clínicos que los apoyan.
La cirugía desempeña un importante papel en los estadios avanzados de la enfermedad, permitiendo restablecer el flujo a través de las arterias ocluidas mediante endarterectomía o derivación de las obstrucciones. En casos seleccionados también se ha utilizado satisfactoriamente angioplastia con balón.
No hay una indicación establecida ni para la cirugía ni para el tipo de técnica, aunque algunos estudios indican la necesidad de cirugía para la hipertensión renovascular, hipoperfusión cerebral, claudicación limitante, y aneurisma arterial18,19.
De acuerdo con estos datos, en el presente estudio, efectuamos cirugía en pacientes con aneurisma de la carótida, aneurisma de la aorta descendente, y claudicación con limitación significativa.
En nuestra experiencia, en el caso de aneurisma de la carótida, la reconstrucción se efectuó con injerto autólogo dado que, con frecuencia, la utilización de material protésico se asocia a la aparición de produce un aneurismas anastomóticos20.
En general, los síntomas de la fase aguda se resuelven espectacularmente con los corticosteroides. La dosis de estos fármacos debe reducirse lo más rápidamente posible cuando los síntomas remiten, aunque puede ser necesario prolongar el tratamiento durante varios meses. Se dispone de algunas pruebas de que el tratamiento precoz y enérgico de la fase aguda con corticosteroides y ciclofosfamida puede reducir las complicaciones vasculares a largo plazo21-25.
La arteritis de Takayasu tiene una tendencia notable a recidivar durante la disminución de la dosis de esteroides, y se ha demostrado que la adición de un tratamiento oral con metotrexate semanal mejora los síntomas26.
La experiencia de los autores del presente estudio ha revelado que el tratamiento con metotrexate junto con corticosteroides es una alternativa que no entraña riesgos al tratamiento exclusivo con corticosteroides en pacientes con esta enfermedad y es más eficaz para controlarla.
En el presente estudio se observó un paralelismo entre el aumento de los valores de VSG y PCR y los síntomas sistémicos.
El tratamiento con metotrexate a largo plazo demostró cierto grado de eficacia para evitar las recaídas de la fase inflamatoria en pacientes afectados, para potenciar los efectos terapéuticos de los esteroides en pacientes con recidivas, y para mantener la estabilidad de los resultados en aquellos sometidos a un procedimiento quirúrgico.
CONCLUSIONESEl tratamiento de la arteritis de Takayasu tiene como objetivo resolver las manifestaciones sistémicas de la enfermedad, disminuir la inflamación en los vasos afectados e identificar y tratar las complicaciones de la vasculopatía tanto médica como quirúrgicamente.
En la experiencia descrita en el presente estudio, el tratamiento a largo plazo con metotrexate ha demostrado cierto grado de eficacia para evitar la recaída de la fase inflamatoria, mantener la estabilidad de los resultados y potenciar el efecto de los esteroides en pacientes con recidivas. No obstante, se requieren estudios clínicos adicionales, probablemente con un mayor número de pacientes y grupo control, para evaluar el papel preciso de este tipo de tratamiento.
Correspondencia: Stefano de Franciscis, University Magna Graecia of Catanzaro, Viale Europa, Germaneto-88100-Cantanzaro-Italia. Correo electrónico: defranci@unicz.it
Ann Vasc Surg. 2007;•:1-7 DOI: 10.1016/j.avsg.2007.03.021©Annals of Vascular Surgery Inc. Publicado en la red: ••,•