Los virus son parásitos intracelulares obligados que necesitan las enzimas de la célula hospedadora para su replicación, dependen de la célula a la que infectan y utilizan sus vías metabólicas, por lo que muchas de las sustancias antivirales son tóxicas para los virus y para el huésped. La mayoría de las enfermedades producidas por los virus son benignas y autolimitadas, y para que un tratamiento sea aceptable, el índice terapéutico debe elevarse; sin embargo, estas infecciones pueden ser muy graves en inmunodeprimidos y neonatos. Con frecuencia se diagnostican tarde, lo que explica que el desarrollo de los antivirales dependa de la existencia de técnicas diagnósticas rápidas, sensibles y específicas.
En esta revisión, vamos a analizar los fármacos antivirales indicados en infecciones producidas por otros virus distintos de la familia herpes: virus de la hepatitis B (VHB), virus de la hepatitis C (VHC), virus respiratorios, como virus influenza, virus respiratorio sincitial (VRS), adenovirus y picornavirus. En las tablas 1 y 2 se resumen las características, la presentación, las indicaciones y la dosificación de los antivirales utilizados en pediatría.
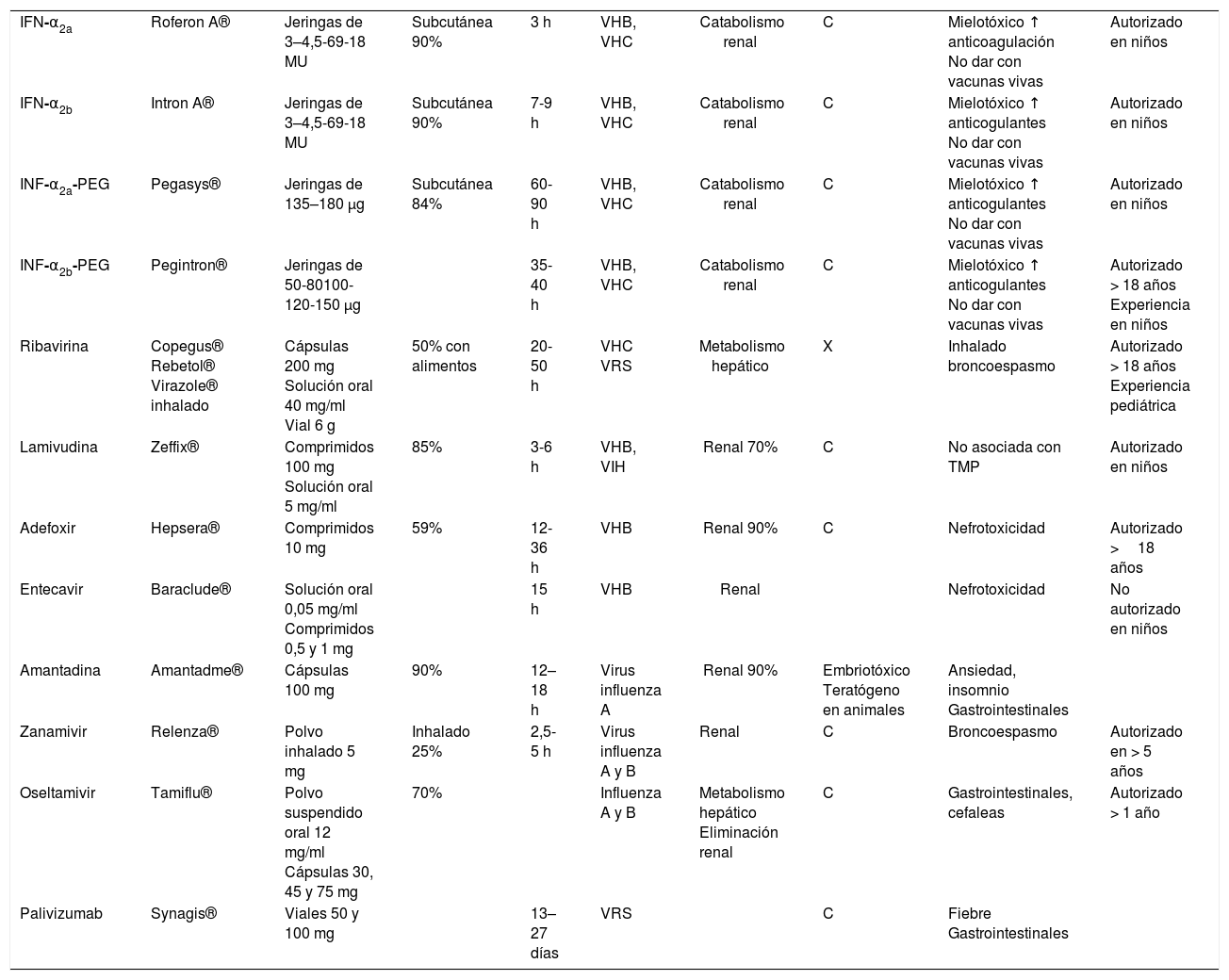
Antivirales utilizados en pediatría frente a virus no herpes
| IFN-α2a | Roferon A® | Jeringas de 3–4,5-69-18 MU | Subcutánea 90% | 3 h | VHB, VHC | Catabolismo renal | C | Mielotóxico ↑ anticoagulación No dar con vacunas vivas | Autorizado en niños |
| IFN-α2b | Intron A® | Jeringas de 3–4,5-69-18 MU | Subcutánea 90% | 7-9 h | VHB, VHC | Catabolismo renal | C | Mielotóxico ↑ anticogulantes No dar con vacunas vivas | Autorizado en niños |
| INF-α2a-PEG | Pegasys® | Jeringas de 135–180 μg | Subcutánea 84% | 60-90 h | VHB, VHC | Catabolismo renal | C | Mielotóxico ↑ anticogulantes No dar con vacunas vivas | Autorizado en niños |
| INF-α2b-PEG | Pegintron® | Jeringas de 50-80100-120-150 μg | 35-40 h | VHB, VHC | Catabolismo renal | C | Mielotóxico ↑ anticogulantes No dar con vacunas vivas | Autorizado > 18 años Experiencia en niños | |
| Ribavirina | Copegus® Rebetol® Virazole® inhalado | Cápsulas 200 mg Solución oral 40 mg/ml Vial 6 g | 50% con alimentos | 20-50 h | VHC VRS | Metabolismo hepático | X | Inhalado broncoespasmo | Autorizado > 18 años Experiencia pediátrica |
| Lamivudina | Zeffix® | Comprimidos 100 mg Solución oral 5 mg/ml | 85% | 3-6 h | VHB, VIH | Renal 70% | C | No asociada con TMP | Autorizado en niños |
| Adefoxir | Hepsera® | Comprimidos 10 mg | 59% | 12-36 h | VHB | Renal 90% | C | Nefrotoxicidad | Autorizado >18 años |
| Entecavir | Baraclude® | Solución oral 0,05 mg/ml Comprimidos 0,5 y 1 mg | 15 h | VHB | Renal | Nefrotoxicidad | No autorizado en niños | ||
| Amantadina | Amantadme® | Cápsulas 100 mg | 90% | 12–18 h | Virus influenza A | Renal 90% | Embriotóxico Teratógeno en animales | Ansiedad, insomnio Gastrointestinales | |
| Zanamivir | Relenza® | Polvo inhalado 5 mg | Inhalado 25% | 2,5-5 h | Virus influenza A y B | Renal | C | Broncoespasmo | Autorizado en > 5 años |
| Oseltamivir | Tamiflu® | Polvo suspendido oral 12 mg/ml Cápsulas 30, 45 y 75 mg | 70% | Influenza A y B | Metabolismo hepático Eliminación renal | C | Gastrointestinales, cefaleas | Autorizado > 1 año | |
| Palivizumab | Synagis® | Viales 50 y 100 mg | 13–27 días | VRS | C | Fiebre Gastrointestinales |
CMV: citomegalovirus; EA: efectos adversos; iv.: intravenoso; SNC: sistema nervioso central; VHS: virus del herpes simple; VVZ: virus de la varicela zóster.
*Categorías de la clasificación de fármacos en la gestación según la Food and Drug Administration. A: estudios controlados en mujeres gestantes, no muestran riesgos para el feto. B: sin evidencia de riesgo en humanos: a) estudios en animales muestran riesgos no hallados en estudios humanos; b) aunque no se han demostrado riesgos en estudios animales, no se han realizado estudios adecuados en humanos. C: no se puede descartar riesgos: a) no hay estudios en humanos. Los estudios en animales son positivos o no existen; b) los beneficios potenciales pueden justificar los riesgos potenciales. D: evidencia positiva de riesgo: a) hay evidencia de riesgos para el feto; b) los beneficios potenciales pueden compensar los riesgos. X: contraindicados en la gestación por evidencia de riesgos potenciales que claramente sobrepasan los posibles beneficios.
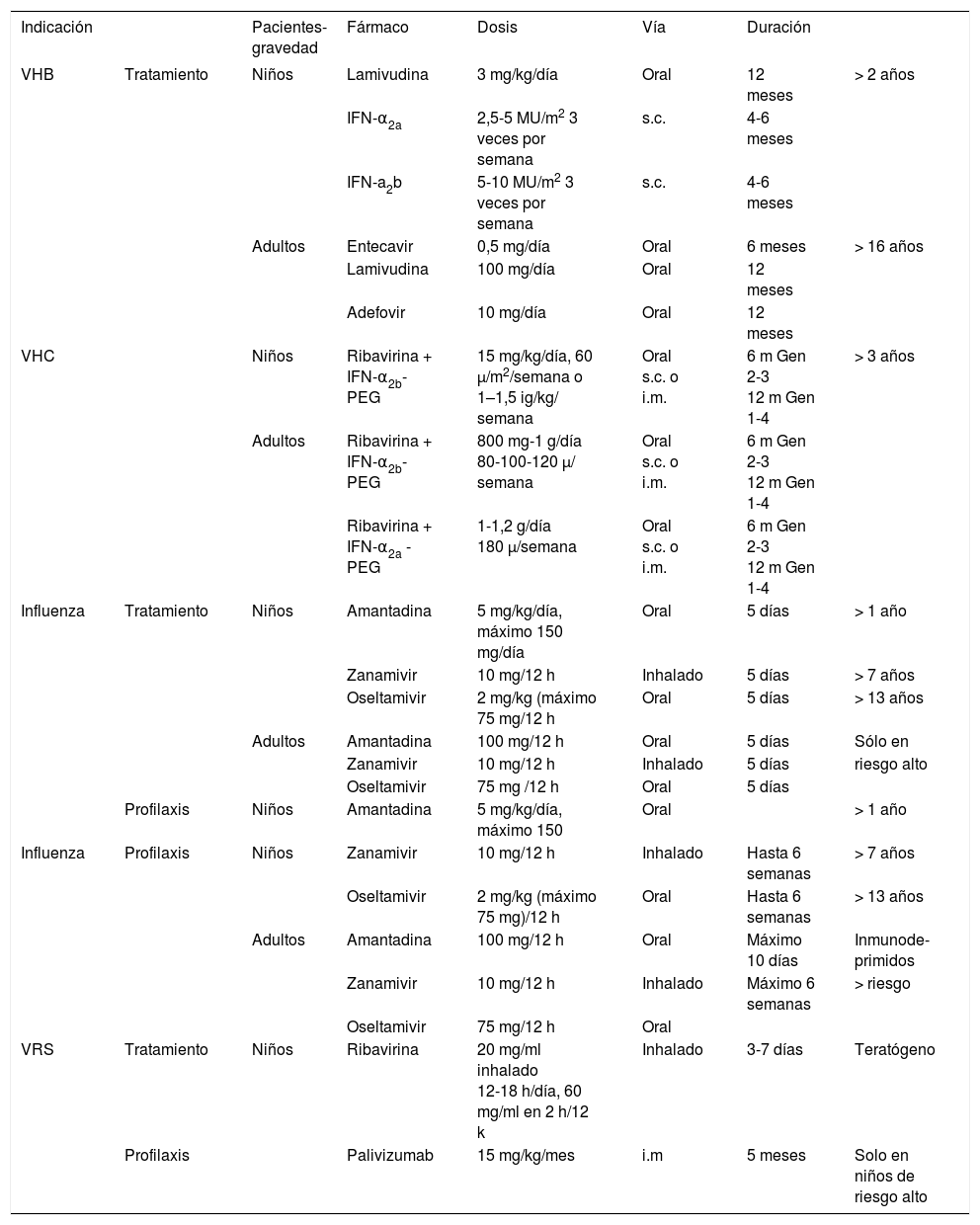
Indicaciones clínicas y dosis de los antivirales en niños
| Indicación | Pacientes-gravedad | Fármaco | Dosis | Vía | Duración | ||
|---|---|---|---|---|---|---|---|
| VHB | Tratamiento | Niños | Lamivudina | 3 mg/kg/día | Oral | 12 meses | > 2 años |
| IFN-α2a | 2,5-5 MU/m2 3 veces por semana | s.c. | 4-6 meses | ||||
| IFN-a2b | 5-10 MU/m2 3 veces por semana | s.c. | 4-6 meses | ||||
| Adultos | Entecavir | 0,5 mg/día | Oral | 6 meses | > 16 años | ||
| Lamivudina | 100 mg/día | Oral | 12 meses | ||||
| Adefovir | 10 mg/día | Oral | 12 meses | ||||
| VHC | Niños | Ribavirina + IFN-α2b-PEG | 15 mg/kg/día, 60 μ/m2/semana o 1–1,5 ig/kg/ semana | Oral s.c. o i.m. | 6 m Gen 2-3 12 m Gen 1-4 | > 3 años | |
| Adultos | Ribavirina + IFN-α2b-PEG | 800 mg-1 g/día 80-100-120 μ/ semana | Oral s.c. o i.m. | 6 m Gen 2-3 12 m Gen 1-4 | |||
| Ribavirina + IFN-α2a -PEG | 1-1,2 g/día 180 μ/semana | Oral s.c. o i.m. | 6 m Gen 2-3 12 m Gen 1-4 | ||||
| Influenza | Tratamiento | Niños | Amantadina | 5 mg/kg/día, máximo 150 mg/día | Oral | 5 días | > 1 año |
| Zanamivir | 10 mg/12 h | Inhalado | 5 días | > 7 años | |||
| Oseltamivir | 2 mg/kg (máximo 75 mg/12 h | Oral | 5 días | > 13 años | |||
| Adultos | Amantadina | 100 mg/12 h | Oral | 5 días | Sólo en | ||
| Zanamivir | 10 mg/12 h | Inhalado | 5 días | riesgo alto | |||
| Oseltamivir | 75 mg /12 h | Oral | 5 días | ||||
| Profilaxis | Niños | Amantadina | 5 mg/kg/día, máximo 150 | Oral | > 1 año | ||
| Influenza | Profilaxis | Niños | Zanamivir | 10 mg/12 h | Inhalado | Hasta 6 semanas | > 7 años |
| Oseltamivir | 2 mg/kg (máximo 75 mg)/12 h | Oral | Hasta 6 semanas | > 13 años | |||
| Adultos | Amantadina | 100 mg/12 h | Oral | Máximo 10 días | Inmunode-primidos | ||
| Zanamivir | 10 mg/12 h | Inhalado | Máximo 6 semanas | > riesgo | |||
| Oseltamivir | 75 mg/12 h | Oral | |||||
| VRS | Tratamiento | Niños | Ribavirina | 20 mg/ml inhalado 12-18 h/día, 60 mg/ml en 2 h/12 k | Inhalado | 3-7 días | Teratógeno |
| Profilaxis | Palivizumab | 15 mg/kg/mes | i.m | 5 meses | Solo en niños de riesgo alto | ||
Gen: genotipos; IFN: interferón; i.m.: intramuscular; s.c.: subcutánea; VHB: virus de la hepatitis B; VHC: virus de la hepatitis C; VIH: virus de la inmunodeficiencia humana; VRS: virus respiratorio sincitial.
Puntos clave
Es un virus ADN. La infección aguda no requiere tratamiento. No hay ningún tratamiento que cure la infección, pero sí pautas que modifican su evolución, con lo que se aumenta la supervivencia y se evita el desarrollo de cirrosis.
El tratamiento está indicado en fases de replicación viral, es decir, con antígeno e positivo de la hepatitis B (HBeAg+), carga viral y transaminasas elevadas. Las opciones terapéuticas son: interferón alfa (IFN-α) y lamivudina (LAM), que inhiben la replicación viral y aumentan la respuesta inmunitaria celular1. Es bien tolerado.
El tratamiento con LAM consigue respuesta virológica entre el 20 y el 30% al año, manteniendo la seroconversión del HBeAg en el 56-80% de los niños. Cuando se prolonga el tratamiento, se desarrollan resistencias.
La combinación de IFN-α + LAM no ha demostrado ser superior a la monoterapia. Sin embargo, la combinación de LAM y tenofovir en pacientes coinfectados por el virus de la inmunodeficiencia humana (VIH) es más eficaz que la monoterapia.
Características de los antivirales frente al virus de la hepatitis BInterferón alfaEs una glucoproteína producida por las células infectadas por virus, para proteger de la infección a otras células; además, tiene acción antiproliferativa e inmunomoduladora. Está disponible en 2 formas: IFN-α2a e IFN-α2b. En más del 40% de los pacientes con hepatitis crónica por el VHB, el tratamiento con IFN-α induce la desaparición del ADN del VHB, de la ADN polimerasa y del HBeAg, con mejoría de las pruebas de función hepática y el patrón histológico. Por lo general, los que responden se convierten en HbsAg negativos en controles seriados.
- —
IFN-α2a (Roferon A®) 2,5-5 MU/m23 veces por semana por vía subcutánea (s.c.) durante 4–6 meses.
- —
IFN-α2b (Intron A®) 5–10 MU/m2 3 veces a la semana durante 4–6 meses; 5 MU/m2/día durante 4 meses por vía s.c. o intramuscular (i.m.).
Están indicados en el tratamiento de la infección por el VHB, el VHC, virus herpes simple (VHS), virus varicela zóster, citomegalovirus (CMV), rinovirus y papilomavirus.
FarmacocinéticaTiene una vida media de 8 h, pasa mal la barrera hematoencefálica y su eliminación renal es menor del 2%.
IndicacionesInfección por el VHB en mayores de 1 año. Efectos adversos
Son frecuentes y provocan el abandono del tratamiento. Síndrome seudogripal, toxicidad medular, cardiológica, renal, tiroidea, pérdida de peso y alopecia.
LamivudinaAnálogo de la timidina, que se aprobó inicialmente para el tratamiento del VIH y, posteriormente, para la infección por el VHB. En pacientes tratados durante 2 años, produce supresión mantenida de ADN viral en el 50% de los casos, seroconversión en el 17% el primer año y en el 27% el segundo año, y mejoría histológica en el 50%, lo que reduce el riesgo de progresión a fibrosis2.
Tiene una barrera genética baja, y fácilmente desarrollan mutaciones que confieren resistencia el 24% de los pacientes tratados al año, el 38% a los 2 años, el 53% a los 3 años, el 66% a los 4 años y el 70% a los 5 años de tratamiento.
Su tolerancia es muy buena, y de forma excepcional provoca cefalea, mareos, náuseas y pancreatitis.
AdefivirInhibidor de la transcriptasa inversa análogo de la adenosina, se administra como profármaco para mejorar la absorción. Actúa frente al VHB inhibiendo la polimerasa, es activo frente a cepas salvajes de VHB, cepas resistentes a LAM y famciclovir y frente a CMV, virus de Epstein-Barr, retrovirus y hepadnavirus. Tiene una barrera genética alta, pero se han descrito resistencias tras 2 años de tratamiento.
FarmacocinéticaSu disponibilidad es del 59% y la vida media intracelular es de 12–36 h, lo que permite su administración una vez al día. Se elimina por vía renal, y es nefrotóxico a dosis superiores a 30 mg. No inhibe el citocromo P450.
IndicacionesHepatitis crónica por el VHB en mayores de 12 años, con evidencia de replicación viral, elevación de transaminasas y signos de actividad histológica y en caso de resistencias a LAM.
DosisMayores de 12 años: 10 mg/día
Efectos adversosGastrointestinales y aumento reversible de las transaminasas. Su metabolismo interfiere con la carnitina, importante para el sistema muscular, por lo que es necesario aportar suplementos de L-carnitina (500 mg/día).
EntecavirAnálogo a los nucleósidos selectivo frente a la polimerasa viral del VHB. Se han descrito casos de acidosis láctica, hepatomegalia y esteatosis hepática graves, alguno fatal y debe controlarse la función hepática. Puede facilitar el desarrollo de resistencias del VIH, y está contraindicado en pacientes coinfectados.
IndicacionesInfección crónica activa por el VHB en mayores de 16 años.
Dosis0,5 mg/día, si hay mutaciones de resistencia a LAM 1 mg/día en ayunas.
Virus de la hepatitis CLa infección por el VHC progresa de forma lenta, por lo que en la infancia es difícil que provoque síntomas clínicos; no obstante, se desconoce si el tratamiento temprano pudiera frenar su evolución. Sólo está indicado el tratamiento en la hepatitis crónica con lesión histológica moderada, cirrosis compensada, pacientes coinfectados por el VIH y en inmunodeprimidos. El tratamiento es INF-α más ribavirina. Los factores relacionados con la respuesta al tratamiento son:
- —
Genotipo viral (80% de respuesta con genotipos 2/3 y 40% en los genotipos 1/4).
- —
Carga viral baja.
- —
Ausencia de cirrosis.
- —
Sexo femenino.
- —
Menor edad.
La duración del tratamiento depende del genotipo. En genotipo 2/3, 24 semanas con dosis bajas de ribavirina, los genotipos 1/4 se tratan durante 48 semanas con ribavirina a dosis altas 1.000-1.200 mg/día3. Es predictor de respuesta sostenida, si a las 12 semanas del inicio de tratamiento se consigue PCR de VHC negativa o disminución en 2 logaritmos la carga viral. En niños, mayores de 3 años, se recomienda IFN-α2b a dosis de 60 μg/m2/semana con ribavirina 15 mg/kg/día, durante 24 semanas en genotipos 2/3 y 48 semanas en genotipo 1/4. La respuesta al tratamiento es igual o ligeramente superior a la de adultos4.
Características de los antivirales frente al virus de la hepatitis CInterferónPara el tratamiento del VHC están aprobados INF-α2a e INF-α2b. Actualmente se utilizan casi únicamente en forma pegilada, y se administran una vez a la semana.
INF-α2a-pegilado (Pegasys®) 180 μg/semana durante 6–12 meses + ribavirina.
INF -α2b (Peg-Intron®) 1,5 μg/kg/semana por vía s.c. o i.m. durante 6–12 meses + ribavirina.
ContraindicacionesCardiopatía grave, insuficiencia renal, hepática o disfunción mieloide grave. Problemas psiquiátricos.
PrecaucionesBuena hidratación y realizar controles hematológicos, bioquímica, fondo de ojo y función cardíaca.
La tolerancia al interferón es mala y provoca el abandono del tratamiento en más del 15% de los casos.
Efectos secundariosFiebre, escalofríos, cefaleas, artromialgias.
RibavirinaAnálogo de la guanina, actúa interfiriendo la síntesis de ácido nucleico viral. Tiene actividad frente a virus ARN: VRS, virus de la influenza A, parainfluenza, parotiditis, sarampión, togavirus, bunyavirus, algunos adenovirus, el VHS y virus de la fiebre Lassa. Hay 2 preparados de ribavirina, Copegus® y Rebetol®, ambos de 200 mg que deben administrase con IFN-α2a e IFN-α2b, respectivamente.
Efectos secundariosAnemia hemolítica reversible con la retirada del medicamento y mielodepresión. Es necesario realizar controles hematológicos al inicio y cada 2 semanas.
Dosis diaria estándar15 mg/kg/día divididos cada 8 h.
Tratamiento antiviral de las infecciones por virus respiratoriosVirus influenzaHay 2 opciones frente al virus de la gripe: la vacunación y la quimioprofilaxis con antivirales.
La vacuna antigripal es efectiva a partir de los 6 meses de edad, se tolera bien, provoca seroconversión a las 2 semanas, pero no disminuye la incidencia de neumonía ni de hospitalización. Tiene una eficacia del 59-79% en mayores de 2 años5. Aunque no se recomienda la vacunación sistemática en los niños en edad escolar, éstos son los principales diseminadores del virus de la gripe y la vacunación en este grupo de edad disminuye la diseminación viral.
Los fármacos antivirales en la gripe se pueden utilizar como tratamiento para reducir la gravedad y la duración de los síntomas, o como profilaxis para reducir la probabilidad de desarrollar la enfermedad. Hay 2 familias:
- —
Inhibidores de fusión: amantadina y rimantadina, sólo activos frente al virus influenza A.
- —
Inhibidores de neuraminidasa: zanamivir y oseltamivir, que actúan frente al virus influenza A y B.
La eficacia de todos ellos depende de su administración temprana, antes de 48 h desde el inicio de los síntomas.
AmantadinaEs un virostático, que bloquea la entrada del ARN viral en la célula. Acorta la duración de la fiebre y los síntomas respiratorios en pacientes con influenza A, pero no hay evidencias de su eficacia y no está recomendado de forma sistemática para el tratamiento de la gripe6. Es poco tóxica.
FarmacocinéticaSe absorbe bien por vía oral y se elimina por vía renal, con una semivida entre 11 y 15 h. Atraviesa la barrera placentaria, hematoencefálica y pasa a la leche materna. Induce el desarrollo de resistencias hasta en el 33% de los casos en 5 días.
DosisMayores de 1 año para tratamiento y profilaxis 5 mg/kg/día, máximo 150 mg/día, durante 3–5 días.
A partir de 10 años 100 mg/12 h.
ContraindicacionesInsuficiencia renal, epilepsia, embarazo y lactancia.
La amantadita también se está utilizando en adultos, con hepatitis crónica por el VHC asociada con IFN-α y ribavirina7.
Inhibidores de neuraminidasaSon activos frente a los virus influenza A y B. Acortan los síntomas gripales entre 1,3 y 1,33 días, y reducen la secreción nasal de virus. Como profilaxis postexposición, tienen una eficacia del 58,5% en cuidadores y del 68-89% en contactos. Debido a su efectividad baja, no deben usarse de forma habitual en el tratamiento y el control de la gripe estacional8.
Zanamivir (Relenza®)Está aprobado por la Food and Drug Administration estadounidense para el tratamiento de la infección por influenza A o B en mayores de 7 años, no para profilaxis. Se administra por inhalación oral y debe iniciarse el tratamiento dentro de las primeras 48 h de iniciados los síntomas, haciendo 2 inhalaciones (10 mg) cada 12 h durante 5 días. Sus efectos adversos son broncoespasmo.
OseltamivirInhibidor de la neuraminidasa, oral. Aprobado para el tratamiento y la prevención de la gripe en mayores de 1 año, si no han transcurrido más de 2 días desde la aparición de los síntomas. Reducen los síntomas 1,33 días, los tratamientos antibióticos asociados y la otitis media aguda9.
IndicacionesEn inmunodeprimidos mayores de 13 años, realizar profilaxis postexposición de la gripe, tras contacto con un caso de gripe confirmado.
Dosis2 mg/kg, máximo 75 mg/12 h durante 5 días.
Efectos adversosOtitis media (8,7%), asma (3,5%) y náuseas, epistaxis, neumonía, sinusitis, conjuntivitis y dermatitis (1-3%).
Lo han recomendado la Organización Mundial de la Salud (OMS) y el Center for Diseases Control (CDC) estadounidense en caso de epidemia por gripe aviar, al ser eficaz in vitro frente al virusN1, aunque ya se han descrito resistencias10 mediante la mutación74Y.
Por su elevado coste y la eficacia parcial, no está indicada su utilización en gripe estacional, sólo en casos de epidemia grave o pandemia y en casos específicos8.
Nuevos inhibidores de la neuraminidasa como el peramivir están en fase de investigación y presenta una gran potencia in vitro.
Tratamiento antiviral del virus respiratorio sincitialEl VRS es la principal causa de los brotes invernales de bronquiolitis y traqueobronquitis que se producen cada año en los niños. Se trata con ribavirina y, como profilaxis, palivizumab.
RibavirinaAnálogo de nucleósido que se administra en aerosol con absorción sistémica, para el tratamiento de la infección por el VRS. En una revisión sistemática11 se concluye que los datos disponibles no proporcionan evidencia de su eficacia. Parece que puede disminuir la duración de la ventilación mecánica y se asocia con una disminución de la incidencia de asma y sensibilización alérgica a largo plazo. No hay evidencia suficiente para su utilización sistemática.
IndicacionesInfecciones graves del tracto respiratorio inferior por el VRS en pacientes de riesgo alto (niños y lactantes con enfermedad pulmonar crónica, cardiopatías congénitas y prematuros). El tratamiento es efectivo cuando se inicia en los primeros 3 días. No se recomienda ribavirina en aerosol, si no se ha identificado el agente causal.
PosologíaAerosol con una concentración final de 20 mg/ml, previa dilución con agua estéril. El tratamiento se realiza durante 12–18 h/día, entre 3 y 7 días, según la respuesta.
ContraindicacionesLas embarazadas y el personal de salud deben adoptar precauciones especiales para disminuir la exposición a este medicamento, por su posible mutagenicidad y teratogenicidad.
A la solución final de ribavirina, no se le debe agregar ningún otro aditivo (broncodilatadores, esteroides, antimicrobianos, mucolíticos).
PalivizumabAnticuerpo monoclonal, indicado en la profilaxis del VRS en neonatos de riesgo alto en las situaciones siguientes:
- —
Prematuros < 28 semanas durante la primera estación de VRS.
- —
Menores de 6 meses nacidos entre 29 y 32 semanas de gestación.
- —
Niños nacidos entre 32 y 35 semanas con enfermedad neonatal grave con 2 o más factores de riesgo (hermanos mayores escolarizados, exposición al aire contaminado, malformaciones congénitas de la vía aérea, enfermedad neuromuscular) en la primera estación del VRS.
- —
Menores de 2 años con tratamiento para displasia broncopulmonar los 6 meses previos, cardiopatía grave o hipertensión pulmonar.
5 dosis, una vez al mes, iniciándolas en noviembre o diciembre a 15 mg/kg administrada por vía i.m.
Los resultados de estudios aleatorizados12 indican que la inmunoprofilaxis con palivizumaben en niños prematuros, con neumopatía o cardiopatías, disminuye la hospitalización por VRS del 78 al 39%, pero no se ha demostrado disminución de la mortalidad. Se están investigando otros agentes más potentes, como motavizumab13, con una eficacia un 26% superior que palivizimad.
Tratamiento antiviral de la infección por adenovirusLos adenovirus pueden causar infecciones respiratorias, gastrointestinales, conjuntivitis o queratitis. Son muy graves en neonatos, pacientes inmunodeprimidos o trasplantados, y produce hepatitis fulminante o meningoencefalitis. En estos casos, el tratamiento es el cidofovir14.
Tratamiento antiviral de las infecciones por picornavirusLos picornavirus incluyen los rinovirus y los enterovirus. Hay más de 65 serotipos de enterovirus que se clasifican en 5 grupos: poliovirus, coxsackievirus A, coxsackievirus B, echovirus y enterovirus. Los enterovirus pueden provocar encefalitis o infecciones diseminadas en pacientes inmunodeprimidos. El tratamiento es pleconaril.
PleconarilEs un inhibidor de la cápside, de administración oral, con una biodisponibilidad del 70% y atraviesa bien la barrera hematoencefálica. No se han descrito efectos adversos importantes. Es activo frente a casi todos los enterovirus y rinovirus, y disminuye en 2 días la duración de los síntomas si se administra en las primeras 24 h del inicio del cuadro. Los efectos adversos más frecuentes son gastrointestinales. Aunque hay estudios en neonatos y pacientes pediátricos15, está aprobado por la Food and Drug Administration estadounidense sólo para su administración en adultos.
DosisPleconaril comprimidos 400 mg/8 h durante 5–7 días.
ConclusionesSe ha avanzado mucho, pero es importante mantener líneas de investigación muy activas, que encuentren fármacos capaces de erradicar los virus, que actúen en virus latentes o resistentes, y que, junto con el diagnóstico temprano, permitan conseguir tratamientos que disminuyan la morbimortalidad que estas infecciones producen en inmunoinmaduros e inmunodeprimidos. Los antivirales, junto con inmunomoduladores y vacunas, constituyen el soporte terapéutico frente a las infecciones virales.