Puntos clave
Un elevado número de mujeres presentan en algún momento de su desarrollo alguna alteración en la menstruación. En la mayoría de los casos esta alteración es secundaria a la anovulación y a la inmadurez del eje hipotálamohipofisario1. Sin embargo, las alteraciones del sangrado vaginal en la adolescente pueden esconder otro tipo de trastorno que puede requerir tratamiento y seguimiento específicos y que el pediatra debe saber reconocer y diagnosticar2.
El ciclo menstrual normal representa una relación compleja entre las hormonas y los acontecimientos fisiológicos que se llevan a cabo en el hipotálamo, la hipófisis, el ovario y el útero, para preparar el cuerpo para una posible gestación. Para entender mejor qué es lo normal y lo anormal en la menstruación de las adolescentes, en primer lugar se debe entender bien la fisiopatología y tener claras todas las definiciones asociadas al ciclo menstrual3.
Según el American College of Obstetrics and Gynecology (ACOG) y la American Academy of Pediatrics4,5 el ciclo menstrual debe considerarse un signo vital, casi tan importante como el pulso, la respiración o la presión arterial.
Ciclo menstrualEl ciclo menstrual está dividido en dos fases: proliferativa (folicular) y secretora (luteínica).
Fase folicularEn un ciclo ovulatorio, la hormona liberadora de gonadotropina (GnRH, gonadotropin-releasing hormone) es segregada en el sistema portal hipotalámico de manera pulsada, lo que provoca la secreción de la hormona foliculoestimulante (FSH, follicle-stimulating hormone) y de la hormona luteinizante (LH, luteinizing hormone). Las concentraciones bajas de estradiol (E2) y de inhibina en la fase folicular temprana provocan un efecto retroalimentario en la hipófisis y el hipotálamo, lo que provoca a su vez un aumento de la FSH (retroalimentación positiva), con un posterior reclutamiento y estimulación de una cohorte de folículos ováricos. Una vez que los folículos han crecido, la secreción de estradiol por parte de las células de la granulosa aumenta; finalmente, un folículo dominante es seleccionado provocando a su vez atresia de los folículos restantes. Este aumento constante de estradiol provoca un aumento hipofisario de LH. Este período folicular ocupa entre el día 1 del ciclo hasta el día 14 (contando el primer día de la regla como primer día del ciclo).
Durante esta fase el endometrio está bajo las influencias tróficas del estrógeno. Se produce un aumento de proliferación de células epiteliales, glándulas endometriales y estromales.
Ovulación: La secreción de LH conduce a la maduración del folículo preovulatorio y, así, la ovulación se produce entre 34 y 36h después del pico de LH. Durante los 3 días posteriores a la ovulación, se produce una rotura de la lámina basal del folículo, las células de la granulosa se hinchan e inician su luteinización, provocando asimismo el cuerpo lúteo responsable de la síntesis y secreción de estrógenos y progesterona.
Fase luteínicaLa LH y la FSH disminuyen drásticamente su secreción como consecuencia de una potente retroalimentación negativa secundaria a una elevada concentración de estradiol, progesterona e inhibina. Si no existe embarazo, el cuerpo lúteo se atrofia a los 10–14 días, lo cual produce una disminución de los valores hormonales de estradiol y progesterona que provocan a su vez una retroalimentación positiva para iniciar de nuevo la secreción de GnRH, FSH y LH, comenzando así el nuevo ciclo menstrual.
En esta fase, el endometrio se espesa, las glándulas se vuelven más tortuosas, crecen las arterias espirales y disminuye la actividad mitótica.
Menstruación: Si no coexiste embarazo el endometrio se necrosa, provocando una exfoliación y desprendimiento del mismo. El endometrio fragmentado es expulsado del útero mediante una serie de contracciones, junto con una pequeña cantidad de sangre, moco y células vaginales. Es el resultado de la evacuación del endometrio secretor, sobre el cual ha actuado la progesterona subsecuente a la ovulación.
Para que un ciclo menstrual tenga lugar es imprescindible que:
- —
El sistema hipotálamo-hipofisario esté intacto.
- —
El ovario con sus componentes esté normal.
- —
El endometrio sea capaz de responder a los esteroides ováricos.
Es necesario asimismo que tanto la glándula tiroides como la función suprarrenal estén intactas, ya que alteraciones en estos sistemas provocan efectos adversos del eje hipotálamohipofisario-ovárico6. Los problemas de peso, algunos fármacos y el exceso de ejercicio también afectan a este eje, conduciendo a ciclos anovulatorios7.
El ciclo menstrual normal se define como el ciclo en el que existe un intervalo de 21 a 35 días entre ciclos, dura de 2 a 7 días y las pérdidas se calculan sobre unos 30ml por ciclo, con un máximo de unos 60–80ml8,9. Todo aquello que se aleja de esta definición se considera un ciclo menstrual anormal.
Lectura rápida
El ciclo menstrual debe considerarse un signo vital, casi tan importante como el pulso, la respiración o la presión arterial. Un ciclo menstrual regular confirma, en la mayoría de los casos, la normalidad de una joven en el aspecto físico sexual, y permite descartar toda una serie de condiciones de salud que podrían afectarla en su futura salud sexual y reproductiva.
Se define la pubertad precoz como la aparición de los caracteres sexuales secundarios antes de los 8 años, y la tardía, como la ausencia de éstos después de los 14 años.
Las alteraciones menstruales pueden estar provocadas por alteraciones en la duración del ciclo, la frecuencia, la cantidad, la regularidad del sangrado, o combinaciones de éstas10.
Tradicionalmente, las alteraciones menstruales se han definido así:
- —
Oligomenorrea define los ciclos con un intervalo intermenstrual de más de 35 días.
- —
Polimenorrea define lo contrario, los ciclos con duración inferior a 21 días.
- —
Hipermenorrea se refiere a ciclos que duran más de 7 días.
- —
Menorragia describe las reglas abundantes con más de 80ml de pérdidas sanguíneas, aunque puede ser sinónimo de hipermenorrea.
- —
Metrorragia indica menstruaciones irregulares y que duran más de 7 días.
- —
Hipomenorrea define un sangrado menstrual escaso, pero regular.
- —
Amenorrea primaria es la ausencia de menstruación en una adolescente de 16 años que ha desarrollado sus caracteres secundarios o una joven de 14 años que no ha desarrollado los caracteres sexuales secundarios.
- —
Amenorrea secundaria es la ausencia de menstruación durante 6 meses, en aquellas adolescentes que anteriormente han tenido ciclos regulares.
Lectura rápida
Muchas adolescentes tienen ciclos menstruales normales desde la primera menstruación, pero en los primeros años de la vida menstrual la variabilidad de las reglas es bastante frecuente. En la mayoría de los casos esta variabilidad es secundaria a la anovulación y a la inmadurez del eje hipotálamo-hipofisario, pero las alteraciones del sangrado vaginal pueden esconder otro tipo de patología que puede requerir tratamiento y seguimiento específico.
Otras definiciones ligadas a la menstruación son:
- —
Dismenorrea: dolor menstrual (ligado generalmente a los ciclos ovulatorios).
- —
Síndrome premenstrual: conjunto de síntomas que aparecen cíclicamente durante la fase lútea del ciclo menstrual. Es inusual durante la adolescencia. Habitualmente las mujeres que lo sufren refieren dismenorrea, aumento de peso e hinchazón, cefalea, dolor lumbar, molestias pélvicas, cansancio, avidez por la comida, ansiedad e irritabilidad11.
Las definiciones de las características de los ciclos menstruales han ido cambiando a lo largo de la historia. Actualmente, en un debate abierto para la internacionalización de los términos ligados a la menstruación, encabezado por el estudio realizado por Fraser et al en 200712, se recomienda la utilización de otros términos más homogéneos, más descriptivos, más simples y fáciles de entender por las mujeres y más fáciles de traducir a otras lenguas. La nueva propuesta se describe en la tabla 1. De esta manera se simplifican los términos que antes existían y es más fácil realizar estudios científicos comparativos. Fraser argumenta que puede existir una variación de 20 días entre el ciclo menstrual más corto y el ciclo menstrual más largo durante un año en una mujer.
Propuesta de nomenclatura para definición de la normalidad y patología del ciclo menstrual
| Dimensiones de la menstruación y del ciclo menstrual | Término descriptivo | Límites normales (percentil 5–95) |
|---|---|---|
| Frecuencia del período (días) | Frecuente Normal Infrecuente | < 24 24-38 > 38 |
| Regularidad de la menstruación (variación ciclo a ciclo a lo largo de 12 meses, en días) | Ausente Regular Irregular | — Variación de ± 2 a 20 días Variación mayor de 20 días |
| Duración del sangrado (días) | Prolongado Normal Acortado | > 8 4,5-8 < 4,5 |
| Volumen de la pérdida menstrual mensual (ml) | Fuerte Normal Ligero | > 80 5–80 < 5 |
Tomada de Fraser et al12.
Hay muchas publicaciones acerca de la normalidad de los patrones de sangrado en la mujer. Un trabajo de Belsey et al publicado en 199713 estudió las historias menstruales de más de 1.000 mujeres estadounidenses no sometidas a tratamientos hormonales desde los 15 hasta los 49 años. Desde la menarquia hasta los 19 años la característica principal de los patrones menstruales es la variabilidad. A estas mujeres se les pidió que anotaran en un calendario menstrual las fechas de sus reglas. Se usaron períodos de referencia de 90 días. La amenorrea se definió como ausencia de regla en el período de 90 días; sangrado infrecuente con menos de 3 episodios de sangrado; sangrado frecuente más de 5; sangrado irregular entre 3 y 5 episodios con menos de 3 intervalos libres de sangrado o duración de 14 o más días; sangrado prolongado, uno o más episodios de sangrado de 14 o más días, y patrón de sangrado normal cuando no se dé ninguno de los anteriores. El número medio de episodios de sangrado aumentó de 2,7 en 90 días a la edad de 15 años a 3,2 a la edad de 21 años; se mantuvo constante en las siguientes 2 décadas de vida reproductiva; aumentó a 3,4 a la edad de 40 y finalmente decreció a 2,9 a la edad de 49. La duración media del sangrado menstrual fue de 6,6 días a la edad de 15 años, descendió a 6 a la edad de 21 y no se modificó hasta los 49 años. La longitud de los intervalos libres de sangrado disminuyó de 25 días a los 15 años a 20 días a los 41. A los 15 años, el valor medio del rango de días libres de sangrado era de 18 días, y el 25% de las chicas tenían intervalos variables de 34 o más días. La variabilidad en la longitud de los ciclos disminuyó a partir de los 23 años. El 70% de las mujeres de 15 a 19 años tenían un patrón de sangrado normal, y ello aumentaba al 92% en el grupo de 35 a 39 años. El sangrado infrecuente ocurría en el 20% de las mujeres de 15 a 19 años, y disminuía al 5% entre los 35 y 39 años. El sangrado irregular se observó en el 6% de las adolescentes y sólo en el 1-2% a los 40 años.
Debido a la relativa inmadurez del eje hipotálamo-hipófisis-ovario, es frecuente que los primeros ciclos menstruales sean irregulares: entre el 50 y el 80% de los ciclos son irregulares en los primeros 2 años, y aproximadamente el 10-20% de los ciclos lo siguen siendo hasta 5 años después de la menarquia.
La mayor parte de la pérdida menstrual suele ocurrir durante los primeros días del ciclo menstrual.
Debido a la variabilidad del patrón menstrual en la adolescencia, es importante informar a las jóvenes y a sus padres respecto a lo que deben esperar de la primera menstruación y de los ciclos menstruales. También es importante para el facultativo conocer los patrones normales del sangrado menstrual, para así poder definir sus alteraciones. Un ciclo menstrual regular confirma en la mayoría de los casos la normalidad de una joven en el aspecto físico sexual, y permite descartar toda una serie de condiciones de salud que podrían afectarla en su futura salud sexual y reproductiva.
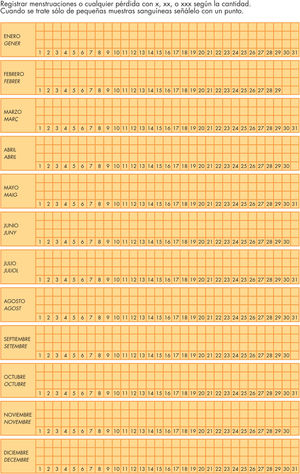
Hay que educar y asesorar a las jóvenes para que anoten en un calendario menstrual las fechas de sus menstruaciones, así como la cantidad de la pérdida menstrual y la duración de la misma. En general, cuando una adolescente comenta que sus ciclos son “irregulares” se refiere a que no son “exactamente cada 28 días”, o que “la regla no viene en el mismo día de cada mes”, o bien que “no tiene la misma duración de un ciclo a otro”. Hay que explicarles cómo se calcula el ciclo menstrual (desde el primer día de la regla hasta el primer día de la siguiente regla), y que hay un amplio margen de variación de la duración de los ciclos, más importante en la adolescencia que en la madurez. Todo ello puede comprobarse y asesorar a la joven mediante una representación gráfica, dándole las explicaciones pertinentes (fig. 1). Debido a la variabilidad menstrual existente en las adolescentes, los patrones menstruales de las jóvenes son más flexibles que los de la mujer adulta (tabla 2). Según Adams, la longitud del ciclo menstrual se considera entre 20 y 45 días14, y el percentil 95 para la longitud del ciclo menstrual en el primer año es de 90 días. Así pues, la definición de amenorrea secundaria es la ausencia de menstruación en 90 días.
Ciclos menstruales normales en adolescentes
Pubertad
|
Desarrollo mamario
|
Menarquia
|
Longitud del ciclo menstrual
|
Duración del sangrado
|
Volumen menstrual
|
Adaptada de Adams14.
Lectura rápida
Hay que educar y asesorar a las jóvenes para que anoten en un calendario menstrual las fechas de sus menstruaciones, así como la cantidad de la pérdida menstrual y la duración de la misma.
La longitud del ciclo menstrual se considera normal entre 20 y 45 días, y la definición de amenorrea secundaria es la ausencia de menstruación en 90 días.
Una pérdida que requiera cambiarse en un espacio de tiempo de menos de una hora ha de ser evaluada para descartar causas de sangrado excesivo, y también se consideran patológicas menstruaciones que duren más de 7 días.
Una pérdida que requiera cambiarse en un espacio de tiempo menor a una hora ha de ser evaluada para descartar causas de sangrado excesivo, y también se consideran patológicas menstruaciones que duren más de 7 días. Definimos sangrado como pérdida sanguínea superior a una compresa o tampón por día, y manchado cuando la pérdida es inferior a una compresa o tampón por día.
Las adolescentes que presenten hirsutismo, acné moderado o intenso, además de ciclos menstruales infrecuentes, también deben ser evaluadas, principalmente para descartar trastornos endocrinológicos.
También según Adams14, las alteraciones menstruales en la adolescencia merecen atención especial, ya que indican que “tu cuerpo te está diciendo algo”. Una apropiada evaluación, diagnóstico y tratamiento tendrán el potencial de prevenir alteraciones futuras y mejorar la calidad de vida de la adolescente. En la mayoría de los casos, las alteraciones menstruales no precisarán tratamiento, sólo una conducta expectante, una vez descartadas determinadas enfermedades.
En la tabla 3 se describen las indicaciones para la consulta con el especialista en ginecología relacionadas con la pubertad y la menstruación en las adolescentes.
Indicaciones relacionadas con la pubertad y la menstruación para la consulta con el especialista en ginecología de las adolescentes
|
Lectura rápida
Respecto al uso de apósitos menstruales en la adolescencia, es indiferente el uso de compresas o tampones, incluso desde las primeras reglas.
Las adolescentes que presenten hirsutismo, acné moderado o intenso y ciclos menstruales infrecuentes deben ser evaluadas para descartar trastornos endocrinológicos.
La dismenorrea es el problema ginecológico más frecuente entre las adolescentes. Generalmente es de causa funcional o primaria, y se relaciona con ciclos ovulatorios normales sin proceso patológico pélvico causante.
La edad media en la que se produce la menarquia en una población concreta es un determinante importante del nivel socioeconómico de ésta, ya que está relacionada con el cuidado de la salud infantil, la alimentación correcta y el cuidado de los niños. Así pues, en los países en vías de desarrollo o en guerra, la primera menstruación tiene lugar a edades más tardías.
A lo largo de la evolución de la humanidad, se ha demostrado el denominado adelanto secular de la edad de la menarquia15. En el siglo xix, la primera menstruación venía a edades más tardías (16 años en Europa del Norte y Estados Unidos). Con la llegada de la revolución industrial mejoró el desarrollo económico de los países, y con ello la alimentación. Los cuidados de puericultura, la mejora de la alimentación y la disminución del trabajo infantil fueron influyendo en que la menarquia fuera cada vez más avanzada. Desde mitades del siglo xx se mantiene bastante estable en los países desarrollados, con algunas diferencias entre razas16,17. Diversos estudios demuestran una edad de la menarquia más avanzada en las niñas de raza negra (12,2 años) en relación a las caucásicas (12,9). Actualmente se considera la edad media de la menarquia entre los 12 y los 13 años en los países desarrollados y en poblaciones bien alimentadas.
La Organización Mundial de la Salud (OMS) publicó en 1986 un interesante estudio18, donde se estudió la edad de la menarquia en diferentes países (Suiza, Israel, Suecia, Sri-Lanka, Hong-Kong y Nigeria), analizando un total de 3.073 adolescentes. La menor edad media de la menarquia tuvo lugar en Hong-Kong (12,9 años) y la mayor en Sri Lanka (medio rural: 14,5 años).
La menarquia indica que la chica adolescente ha llegado a un nivel determinado de madurez sexual y entra en la fase reproductiva de la vida. Es uno de los hechos más importantes en la evolución puberal femenina. La menarquia suele tener lugar unos 2 años después del inicio de la pubertad, marcado por la aparición del botón glandular de desarrollo. La definición de pubertad precoz viene marcada por el inicio del desarrollo puberal antes de los 8 años, y la tardía después de los 14 en la población española. En la población americana los términos varían: antes de los 7 años en raza blanca y antes de los 6 en raza negra para el desarrollo puberal precoz, y después de los 13 para el desarrollo tardío17. Este adelanto en las edades de la pubertad puede ser debido al aumento de la obesidad infantil, la disminución de la actividad física y la posible contaminación química.
El rango normal para la menarquia es de 10 a 16 años.
La edad de la menarquia ha sido estudiada en Catalunya por Parera et al19–22, que han encontrado una media de edad de la menarquia de 12,6 años, sin diferencias entre las mujeres adolescentes y adultas. La edad de la menarquia se ha relacionado con el peso y la talla de las mujeres adultas (a menor edad de la menarquia, más peso adulto y viceversa; a menor edad de la menarquia, menor talla adulta y viceversa).
Estudios más recientes en la población aragonesa llevados a cabo por Ferrández et al23 confirman la misma media para la edad de la menarquia. Este autor realizó un estudio longitudinal desde el nacimiento hasta la edad adulta. La edad media del inicio del desarrollo mamario se sitúa en 10,7 años, y la edad media de la menarquia en 12,62 años.
Así pues, puede confirmarse que en la población española persiste desde las últimas décadas la misma edad de la menarquia, sin avances en cuanto al desarrollo puberal de las jóvenes.
La definición de pubertad precoz en las niñas españolas es la aparición del desarrollo mamario antes de los 8 años. La pubertad adelantada (desarrollo mamario entre los 8 y 9,7 años) es una variante de la normalidad que no implica patología, pero que requiere seguimiento.
Lectura rápida
En la adolescencia las menstruaciones infrecuentes o ausentes suelen deberse a causas funcionales, agravadas por estados de estrés, trastornos de la alimentación o ejercicio físico intenso.
En la mayoría de las jóvenes el sangrado menstrual excesivo es de causa funcional, debido a la inmadurez relativa del eje hipotálamo-hipófisis-ovario y a la elevada frecuencia de ciclos anovulatorios.
La higiene menstrual se basa fundamentalmente en dos productos para la absorción del flujo menstrual: las compresas (uso externo) y los tampones (uso interno). Es indiferente el uso de uno u otro producto siempre que la joven se sienta cómoda con ellos.
Existen diferentes tipos de compresas y de protectores para usar según la cantidad de pérdida menstrual, que varía a lo largo de la menstruación. Están constituidos por un núcleo de celulosa rodeado por una cubierta, una base impermeable y un adhesivo para sujetar a la ropa interior.
Respecto a los tampones, existen diferentes medidas para adecuar al orificio vaginal de la mujer y a la cantidad de pérdida menstrual. Llevan acoplado un cordón para facilitar la retirada. Algunos de ellos llevan aplicadores para facilitar la inserción. Los tampones son procesados bajo condiciones muy higiénicas y no contienen una cantidad suficiente de microorganismos patógenos como para causar infección. Además, los materiales utilizados se eligen para minimizar el riesgo de alergia o irritación. La colocación de tampones puede realizarse desde la primera menstruación, aunque algunas jóvenes tienen ciertas dificultades al inicio de su uso, que generalmente se solucionarán con un poco de práctica.
Para el uso de tampones, hay que tener presentes las siguientes instrucciones:
- —
Intentar estar lo más relajada posible.
- —
Usar el tamaño de tampón adecuado a la pérdida menstrual en cada momento de la regla.
- —
Lavarse las manos antes de los cambios.
- —
No llevar el tampón colocado más de 8h.
- —
Al inicio de su uso, empezar por los de tamaño más reducido.
La evolución en la investigación de estos productos ha permitido la elaboración de apósitos que cada vez son más absorbentes y menos abultados en tamaño. Las innovaciones son cuidadosamente evaluadas por las grandes empresas fabricantes para garantizar la seguridad de las materias primas y la seguridad en el uso24,25. Hay que tener presente que la vulva y la vagina no son órganos estériles, y que en ellos puede encontrarse un gran número de microorganismos.
Las jóvenes que han experimentado su primera menstruación recientemente pueden tener ciertas dificultades y accidentes con su higiene menstrual: manchado de la ropa interior, de la ropa o de la ropa de la cama, que generalmente se solucionarán con un poco de experiencia adaptando los cambios de apósito a los cambios de abundancia del flujo menstrual14.
El porcentaje de uso de apósitos menstruales en una muestra de adolescentes de Barcelona fue el siguiente19: 57%, compresas; 6%, tampones, y 37%, ambos. El uso de compresas disminuía con la edad (del 74% a los 14 años al 41% a los 19), y aumentaba el uso de tampones o de ambos (del 1 al 9%, y del 25 al 50% respectivamente, para las mismas edades).
Trastornos menstrualesDismenorreaLa dismenorrea es el problema ginecológico más frecuente entre las adolescentes y adultas jóvenes. Por lo general es de causa funcional o primaria, y se asocia a ciclos ovulatorios normales sin patología pélvica causante. En un estudio realizado en 1.628 adolescentes de Barcelona de 14 a 19 años, se observó un 81% de dismenorrea19, que aumentaba con la edad de forma significativa (pasaba del 68% a los 14 años al 92% a los 19). La dismenorrea fue intensa (con limitación de las actividades diarias) en el 9% de los jóvenes.
La dismenorrea es menos frecuente en los primeros años después de la menarquia, y se vuelve más frecuente cuando los ciclos son ovulatorios.
Sus síntomas más frecuentes son: dolor abdominal, dolor de piernas, dolor de espalda, náuseas, vómitos, pérdida de apetito, cefalea, mareo, diarrea, irritabilidad y nerviosismo.
El diagnóstico diferencial de la dismenorrea funcional debe realizarse con la endometriosis, los quistes ováricos, la enfermedad inflamatoria pélvica, las malformaciones uterovaginales, los tumores uterinos benignos (pólipo o mioma) y la presencia de dispositivo intrauterino.
La dismenorrea se clasifica en función de la interferencia del dolor en la actividad diaria de la adolescente:
- —
Dismenorrea leve: no interfiere en las actividades habituales.
- —
Dismenorrea moderada: interfiere en algunas actividades habituales (por ejemplo, el deporte).
- —
Dismenorrea grave: interfiere en todas las actividades (actividad escolar).
El tratamiento de la dismenorrea puede ser no farmacológico: ejercicio, reposo, calor local, dieta baja en grasas, suplementación dietética con ácidos grasos omega 3, acupuntura, etc.26. Los antiinflamatorios no esteroideos son el tratamiento de elección de la dismenorrea, teniendo en cuenta siempre sus contraindicaciones. En los casos de dismenorrea grave que no responde a la medicación habitual, se pueden indicar anticonceptivos hormonales combinados o sólo con progesterona.
Sangrado menstrual infrecuenteLa etiología de las menstruaciones infrecuentes o ausentes en la adolescencia suele ser de causas funcionales, agravadas por estados de estrés, trastornos de la alimentación o ejercicio físico intenso.
Las causas secundarias pueden ser embarazo, causas endocrinológicas (síndrome del ovario poliquístico, disfunción tiroidea, fallo ovárico prematuro, diabetes, hiperplasia suprarrenal, hiperprolactinemia), farmacológicas o tumorales (tumores ováricos, suprarrenales o craneales)27.
En el estudio valoraremos el peso y la talla de la paciente, su estado psicológico y actividad física, la presencia o no de relaciones sexuales, y los indicios de alteraciones endocrinológicas (alteraciones tiroideas, acné, seborrea, hirsutismo).
Sangrado menstrual excesivo, frecuente y prolongadoConsiste en una menstruación frecuente (períodos de menos de 20 días), prolongada (más de 8 días de regla) o fuerte (más de 6 apósitos saturados al día) o asociaciones de las anteriores.
La valoración de la pérdida menstrual es algo subjetivo, pero en general se define como la necesidad de más de 6 compresas o tampones saturados por día. También se consideraría excesivo el hecho de tener que cambiar el apósito menstrual más a menudo de una vez cada hora. En la mayoría de las jóvenes el sangrado excesivo es de causa funcional, debido a la inmadurez relativa del eje hipotálamo-hipófisis-ovario y a la elevada frecuencia de ciclos anovulatorios en los primeros años de vida menstrual28.
Las causas secundarias de sangrado excesivo son: trastornos de la coagulación; tumores ginecológicos (pólipos, miomas, tumores ováricos, cáncer ginecológico); cuerpo extraño intravaginal; enfermedad inflamatoria pélvica; complicaciones del embarazo (aborto, embarazo ectópico, mola) y de la contraconcepción; endometriosis; ciertos medicamentos (anticoagulantes, antipsicóticos, tratamientos hormonales); enfermedades generales (cáncer, trastornos renales, tiroideos, hepáticos); traumatismos.
En los casos de sangrado excesivo hay que valorar si hay alteración hemodinámica que afecte al estado de la joven. Hay que descartar la presencia de anemia y trastornos de la coagulación. Las opciones terapéuticas más utilizadas son observación, ferroterapia, antifibrinolíticos, tratamiento hormonal con progestágenos o estroprogestágenos (anticonceptivos o no según las necesidades de la joven). En casos graves puede requerirse hospitalización y transfusión sanguínea.