El cilostazol es un inhibidor reversible de la fosfodiesterasa III que presenta actividad antiagregante plaquetaria y vasodilatadora. El objetivo de este estudio fue estimar las consecuencias clínicas y económicas del uso de cilostazol en comparación con naftidrofurilo y pentoxifilina en el tratamiento de la claudicación intermitente (CI) en España.
MétodosSe ha construido un modelo farmacoeconómico basado en la literatura para describir el manejo de la CI y sus consecuencias clínicas y económicas para cada opción terapéutica evaluada en pacientes con 40 o más años y una historia de CI sintomática, secundaria a enfermedad vascular periférica de las extremidades inferiores. Los resultados clínicos provienen de una revisión de los ensayos clínicos respectivos. Se utilizaron costes unitarios españoles para medir las consecuencias económicas asociadas al uso de recursos sanitarios a partir de un estudio similar realizado en el Reino Unido.
ResultadosIniciar el tratamiento con cilostazol en lugar de pentoxifilina aumentaría la distancia máxima recorrida en un 72%, reduciendo los costes en un 11,5%. En comparación con naftidrofurilo, cilostazol se asoció a un aumento de la efectividad del 34% y un aumento de los costes sanitarios del 11,2%. Estos resultados suponen que cilostazol, naftidrofurilo y pentoxifilina presentarían ratios de coste por punto porcentual de aumento de la distancia máxima recorrida de 7,8, 9,1 y 14,7 € respectivamente.
ConclusionesLos resultados de este estudio muestran que iniciar tratamiento con cilostazol presenta una relación de costes y efectividad más favorable respecto a otros tratamientos para la CI en España.
Cilostazol is a reversible selective inhibitor of phosphodiesterase III which has platelet antiaggregating and vasodilatory activity. The aim of this study was to estimate the clinical and economic consequences of the use of cilostazol compared with naftidrofuryl and pentoxifylline in the treatment of intermittent claudication (IC) in Spain.
MethodsA pharmacoeconomic model was built based on the literature to describe the management of IC and its clinical and economic consequences for each treatment option evaluated in patients 40 years or older with a medical history of symptomatic IC secondary to peripheral vascular disease of the lower extremities. Clinical results were obtained from a review of clinical trials of the comparators. Spanish unit costs were used to measure the economic consequences associated with the use of healthcare resources based on a similar study performed in the UK.
ResultsStarting treatment with cilostazol instead of pentoxifylline would increase the maximum distance covered by 72%, reducing costs by 11.5%. Compared with naftidrofuryl, cilostazol was associated with an increase in effectiveness of 34% and an increase in healthcare costs of 11.2%. These results mean that cilostazol, naftidrofuryl and pentoxifylline would have a cost, per one percentage point increase of the maximum distance covered, of € 7.8, € 9.1 and € 14.7, respectively.
ConclusionsThe study results demonstrate that starting treatment with cilostazol has a more favourable cost-effectiveness ratio compared to other treatments for IC in Spain.
Las enfermedades cardiovasculares (ECV) son la principal causa de mortalidad entre la población adulta de los países industrializados, llegando a producir 16,7 millones de muertes a nivel mundial1. La enfermedad arterial periférica (EAP) afecta a un 4-12% de la población entre los 55 y 70 años y hasta al 20% de los mayores de 70 años, aunque se estima que se trata de una patología muy infradiagnosticada (de cada 100 pacientes sólo 20 están diagnosticados, y de estos sólo la mitad reciben algún tratamiento)2. Su importancia sanitaria deriva de que, en comparación con sujetos de la misma edad, los pacientes con EAP tienen un riesgo de mortalidad cardiovascular entre 3 y 6 veces mayor3. En España el riesgo a 5 años de padecer EAP se ha estimado en un 12% en población adulta de entre 55 y 74 años, siendo la edad, el tabaquismo y los antecedentes personales de ECV los factores de riesgo más importantes4.
La principal manifestación clínica de la EAP es la claudicación intermitente (CI), que se caracteriza por la aparición de dolor agudo en las pantorrillas al andar5, y está presente en aproximadamente un 6% de la población entre 55 y 84 años6. La gravedad de la CI se clasifica en función de la distancia recorrida hasta que el paciente se ve obligado a detenerse. Los síntomas de la CI, la distancia recorrida y la calidad de vida de los pacientes con EAP pueden mejorarse con la modificación de factores de riesgo, el abandono del hábito tabáquico y un programa específico de ejercicio, así como diversos tratamientos farmacológicos.
El tratamiento antiagregante está asociado con una reducción de la incidencia de complicaciones cardiovasculares en presencia de EAP, pero no ha mostrado modificar la sintomatología de la CI3.
El cilostazol es un principio activo derivado de la 2-oxiquinolona, inhibidor reversible de la fosfodiesterasa III, que presenta actividad antiagregante plaquetaria y vasodilatadora. Está indicado para mejorar la distancia máxima exenta de dolor que pueden caminar los pacientes que padecen CI, que no padecen de dolor en estado de reposo y que no presentan indicios de necrosis tisular periférica (EAP estadio II de Fontaine).
El objetivo de este estudio fue estimar las consecuencias clínicas y económicas de la utilización de cilostazol en comparación con naftidrofurilo y pentoxifilina en el tratamiento de la CI en España.
Material y métodosSe ha construido un modelo farmacoeconómico utilizando MS Excel® para describir el manejo de la CI y sus consecuencias clínicas y económicas para cada opción terapéutica evaluada en pacientes con 40 o más años y una historia de CI sintomática, secundaria a enfermedad vascular periférica de las extremidades inferiores, adaptando a España un estudio similar realizado en el Reino Unido7.
Sujetos del estudioEl análisis realizado se refiere a pacientes con características similares a los que fueron incluidos en los ensayos clínicos que demostraron la eficacia de cilostazol, es decir, individuos de 40 o más años y una historia de CI sintomática, secundaria a enfermedad vascular periférica de las extremidades inferiores atendidos por un médico de familia o un cirujano vascular en el ámbito del Sistema Nacional de Salud (SNS).
Opciones de comparaciónEl análisis incluyó como opciones de comparación de cilostazol los tratamientos con naftidrofurilo y pentoxifilina, por ser los fármacos disponibles para esta indicación y que, al igual que cilostazol, mostraron su eficacia en el tratamiento de la CI en ensayos clínicos aleatorizados y controlados con placebo.
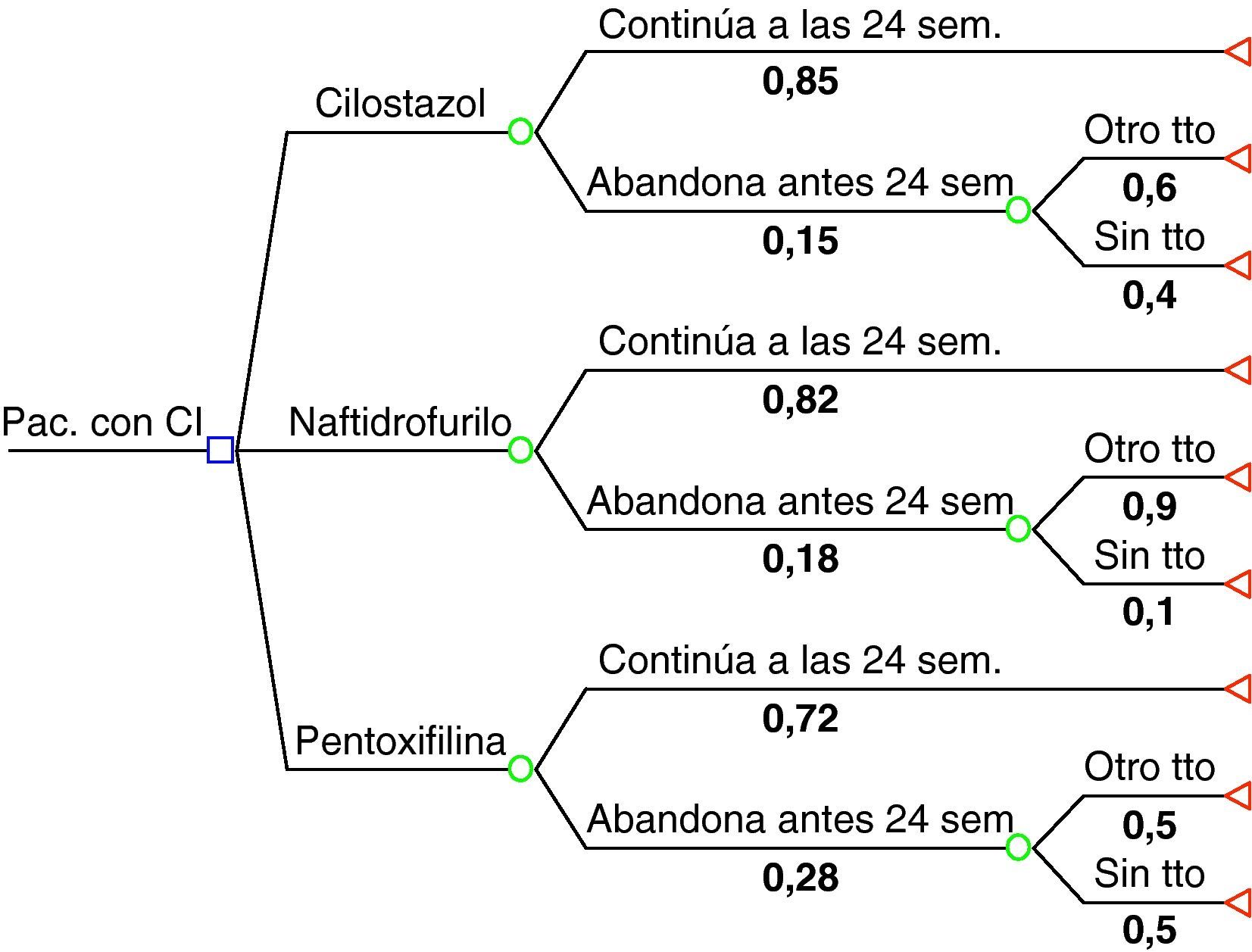
Modelo farmacoeconómicoSe ha construido un modelo de análisis de decisiones (ADD) que refleja el manejo de la CI, y permite integrar los datos de eficacia de los comparadores para obtener las consecuencias clínicas y económicas de distintas estrategias terapéuticas.
El ADD es una técnica cuantitativa para evaluar las consecuencias de opciones alternativas en condiciones de incertidumbre, que representa las decisiones y sus consecuencias en forma de árbol de probabilidades8,9. La posibilidad de integrar datos sobre el uso de recursos, así como los costes unitarios asociados a estos, hace de los modelos de análisis de decisión herramientas especialmente útiles, ya que este tipo de variables, aunque eventualmente consideradas en los ensayos clínicos controlados, carecen de la representatividad necesaria para ser utilizadas como indicadores fiables del coste total de las opciones, y son de especial relevancia en la valoración de las consecuencias económicas de las intervenciones.
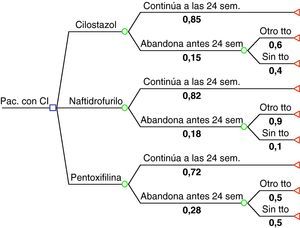
El modelo utilizado (fig. 1) analiza las consecuencias de la decisión inicial de tratar a un paciente con CI mediante cilostazol (200mg/ día), naftidrofurilo (600mg/ día) y pentoxifilina (1.200mg/ día). Los costes sanitarios totales asociados al tratamiento y al seguimiento de los pacientes, así como la eficacia de los distintos tratamientos, se cuantifican hasta 24 semanas después del inicio del tratamiento.
Parámetros clínicosEl indicador de efectividad del análisis se calculó a partir de los resultados tomados de una revisión previa de los ensayos clínicos aleatorizados que compararon cada uno de los tratamientos con placebo7, y se expresaron en términos del aumento porcentual de la distancia máxima recorrida a los 6 meses de iniciado el tratamiento. Las probabilidades de continuar con el tratamiento o cambiarlo a las 24 semanas fueron tomadas del mismo estudio7. La efectividad (mejora de la distancia máxima recorrida) de los pacientes que abandonaron el tratamiento se tomó a partir de los resultados medios de los grupos que recibieron placebo en los ensayos clínicos incluidos en la revisión.
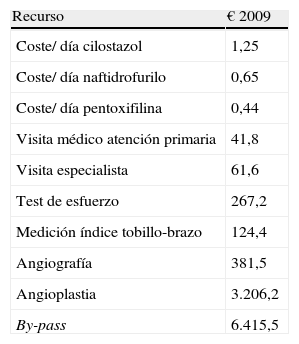
Parámetros económicosLa tabla 1 muestra los costes unitarios españoles10,11 utilizados para medir las consecuencias económicas asociadas al uso de recursos sanitarios destinados al manejo de los pacientes con CI durante un periodo de 24 semanas después de iniciar tratamiento con alguna de las opciones comparadas (determinado a partir del estudio previo realizado en el Reino Unido). Los principales supuestos realizados en relación con el manejo de los pacientes fueron:
- 1.
Los pacientes que completan su tratamiento inicial durante las 24 semanas son visitados en una ocasión por un cirujano vascular y en otra por un médico de atención primaria.
- 2.
Los pacientes que no completan (abandonan) su tratamiento inicial antes de las 24 semanas son visitados en dos ocasiones por un cirujano vascular y en otra por un médico de atención primaria.
- 3.
El uso del test de esfuerzo, medición índice tobillo-brazo y angiograma en el seguimiento de los pacientes se asoció sólo a los pacientes tratados con cilostazol, en un supuesto conservador (mayor coste para la opción cilostazol) que asume que la mayor experiencia de los médicos con los otros tratamientos permite obviar estas pruebas en el seguimiento rutinario.
- 4.
Entre los pacientes que abandonan el tratamiento antes de las 24 semanas un 23% y un 15% fueron sometidos a angioplastia y cirugía de by-pass respectivamente.
- 5.
Aproximadamente un 6% de todos los pacientes realizó algún tipo de ejercicio supervisado.
Costes utilizados en el análisis
| Recurso | € 2009 |
| Coste/ día cilostazol | 1,25 |
| Coste/ día naftidrofurilo | 0,65 |
| Coste/ día pentoxifilina | 0,44 |
| Visita médico atención primaria | 41,8 |
| Visita especialista | 61,6 |
| Test de esfuerzo | 267,2 |
| Medición índice tobillo-brazo | 124,4 |
| Angiografía | 381,5 |
| Angioplastia | 3.206,2 |
| By-pass | 6.415,5 |
Se realizaron sucesivos análisis de sensibilidad univariante para valorar la influencia de los parámetros clave del modelo en los resultados y conclusiones del análisis.
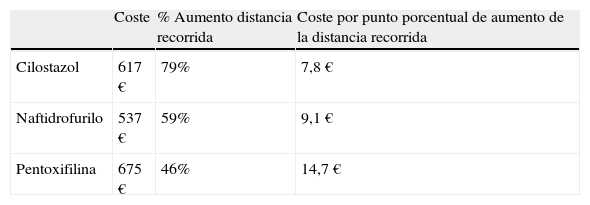
ResultadosIniciar el tratamiento con cilostazol en lugar de pentoxifilina aumentaría la distancia máxima recorrida en un 72% (del 46 al 79%), reduciendo los costes en un 9,4% (de 675 a 617 €). En comparación con naftidrofurilo cilostazol se asoció a un aumento de la efectividad del 34% (del 59 a 79%) y un aumento de los costes sanitarios del 12,9% (de 537 a 617 €). La tabla 2 muestra los resultados básicos del análisis en el plano de coste-efectividad. Estos resultados suponen que cilostazol, naftidrofurilo y pentoxifilina presentarían ratios de coste por punto porcentual de aumento de la distancia máxima recorrida de 7,8, 9,1 y 14,7 € respectivamente.
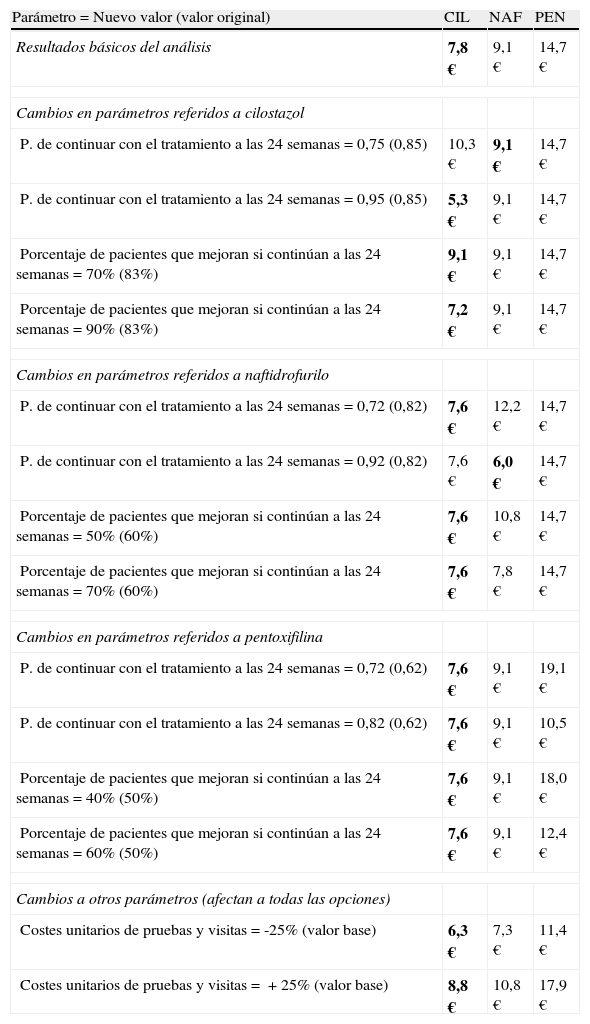
El análisis de sensibilidad (tabla 3) mostró que las conclusiones del análisis se mantienen prácticamente inalterables sin cambios al variar los valores de los parámetros clave del modelo.
Resultados del análisis de sensibilidad. Coste por punto porcentual de aumento de la distancia recorrida
| Parámetro=Nuevo valor (valor original) | CIL | NAF | PEN |
| Resultados básicos del análisis | 7,8 € | 9,1 € | 14,7 € |
| Cambios en parámetros referidos a cilostazol | |||
| P. de continuar con el tratamiento a las 24 semanas=0,75 (0,85) | 10,3 € | 9,1 € | 14,7 € |
| P. de continuar con el tratamiento a las 24 semanas=0,95 (0,85) | 5,3 € | 9,1 € | 14,7 € |
| Porcentaje de pacientes que mejoran si continúan a las 24 semanas=70% (83%) | 9,1 € | 9,1 € | 14,7 € |
| Porcentaje de pacientes que mejoran si continúan a las 24 semanas=90% (83%) | 7,2 € | 9,1 € | 14,7 € |
| Cambios en parámetros referidos a naftidrofurilo | |||
| P. de continuar con el tratamiento a las 24 semanas=0,72 (0,82) | 7,6 € | 12,2 € | 14,7 € |
| P. de continuar con el tratamiento a las 24 semanas=0,92 (0,82) | 7,6 € | 6,0 € | 14,7 € |
| Porcentaje de pacientes que mejoran si continúan a las 24 semanas=50% (60%) | 7,6 € | 10,8 € | 14,7 € |
| Porcentaje de pacientes que mejoran si continúan a las 24 semanas=70% (60%) | 7,6 € | 7,8 € | 14,7 € |
| Cambios en parámetros referidos a pentoxifilina | |||
| P. de continuar con el tratamiento a las 24 semanas=0,72 (0,62) | 7,6 € | 9,1 € | 19,1 € |
| P. de continuar con el tratamiento a las 24 semanas=0,82 (0,62) | 7,6 € | 9,1 € | 10,5 € |
| Porcentaje de pacientes que mejoran si continúan a las 24 semanas=40% (50%) | 7,6 € | 9,1 € | 18,0 € |
| Porcentaje de pacientes que mejoran si continúan a las 24 semanas=60% (50%) | 7,6 € | 9,1 € | 12,4 € |
| Cambios a otros parámetros (afectan a todas las opciones) | |||
| Costes unitarios de pruebas y visitas=-25% (valor base) | 6,3 € | 7,3 € | 11,4 € |
| Costes unitarios de pruebas y visitas=+25% (valor base) | 8,8 € | 10,8 € | 17,9 € |
CIL: cilostazol; NAF: naftidrofurilo; PEN: pentoxifilina; P.: probabilidad
Debido a la frecuente ausencia de síntomas el diagnóstico de la EAP puede retrasarse, dando lugar a una infraestimación de su incidencia. Sin embargo, una proporción de pacientes con EAP sufre la principal manifestación clínica de la patología, la CI. Así, la EAP no sólo está asociada con un riesgo elevado de enfermedad cardiovascular, sino que supone un problema para la calidad de vida de los pacientes que la sufren, y por tanto su tratamiento debe dirigirse a la reducción del riesgo cardiovascular (RCV) y a la mejora de la calidad de vida de los pacientes. Aunque existen pocas dudas sobre el uso de tratamiento antiagregante para la reducción del RCV en los pacientes con EAP, el tratamiento de la CI no está suficientemente extendido y su manejo mantiene cierta controversia e incertidumbre. Aunque un estudio en nuestro país había analizado las consecuencias de distintos tratamientos de la CI mediante un ejercicio de análisis de decisiones12, la disponibilidad de un nuevo fármaco con doble mecanismo de acción permite realizar un estudio que, además de las consecuencias clínicas, valore el impacto económico de los principales tratamientos disponibles.
Ante la situación de limitación de recursos a la que se enfrenta el sistema sanitario, es necesario priorizar el uso de intervenciones alternativas terapéuticas. En este marco el presente análisis farmacoeconómico ha determinado la mejor relación entre los costes y beneficios clínicos de tres opciones terapéuticas para el manejo de la CI en España, mostrando que cilostazol presenta unos mejores resultados clínicos con un coste adicional limitado o incluso menor que otras alternativas. En este sentido, este análisis es especialmente ilustrativo de la necesidad de considerar todas las consecuencias económicas, y no sólo el coste de adquisición de los fármacos en la valoración de la eficiencia de tratamientos alternativos.
El presente estudio tiene varias limitaciones. En primer lugar, el modelo utilizado combina datos obtenidos de grupos de pacientes analizados en distintos estudios clínicos. Sin embargo, la similitud de las características de los pacientes de los estudios clínicos incluidos en la revisión utilizada para estimar los parámetros clínicos del modelo, y el hecho de que en todos los casos los tratamientos activos fueron comparados con placebo, permiten minimizar el riesgo de sesgo de esta situación. Además, la realización de análisis de sensibilidad específicos para comprobar la dependencia de los resultados del presente análisis de estos supuestos permitió establecer la robustez de las conclusiones, a pesar de las mencionadas limitaciones, mostrando que las conclusiones del estudio se mantenían estables bajo todos los supuestos considerados.
Otra limitación proviene del hecho de que el modelo utilizado parte de resultados de ensayos clínicos a corto-medio plazo, utilizando un indicador clínico de eficacia que puede no representar las consecuencias totales para la salud de los tratamientos. Así, la ausencia de una valoración explícita del impacto de la sintomatología clínica (y su reducción) en la calidad de vida hace que el presente análisis subestime los beneficios completos de cilostazol en pacientes con CI. Otro posible beneficio del tratamiento con cilostazol se deriva de su doble mecanismo de acción. Así, mientras su efecto vasodilatador arterial contribuye a mejorar la sintomatología de la CI, su capacidad como antiagregante plaquetario puede reducir el riesgo de eventos cardiovasculares10. Además, cilostazol mejora el perfil lipídico e inhibe la proliferación de la capa muscular lisa arterial. Estos efectos supondrían un beneficio adicional respecto a otros vasodilatadores que no se contempla en el presente estudio, y que sin duda mejoraría sustancialmente los ya positivos resultados del análisis farmacoeconómico. Finalmente, cabe mencionar que el uso de recursos asociado al manejo de la CI parte de los resultados de un panel de expertos realizado en el Reino Unido, cuya validez para describir la práctica clínica en España es limitada. Por ejemplo, la medición del índice tobillo-brazo en nuestro medio se realiza en prácticamente todos los casos —cuando en el presente análisis se ha asociado únicamente a los pacientes tratados con cilostazol, y la realización de angiograma está reservada, en general, para la planificación quirúrgica (asignada también en nuestro análisis a todos los pacientes tratados con cilostazol)—. Sin embargo, en todos los casos las eventuales desviaciones respecto a la práctica clínica en nuestro estudio representan supuestos conservadores, ya que incrementan el coste de la opción cilostazol.
ConclusionesIniciar tratamiento con cilostazol estaría asociado a un aumento en la mejoría de la distancia máxima recorrida a los 6 meses respecto a iniciar el tratamiento con naftidrofurilo o pentoxifilina, mostrando una relación de costes y efectos favorable, apuntando a que el coste de adquisición de los fármacos no debería ser el único parámetro a considerar en la elección del mejor uso de recursos en el tratamiento de la CI.
Conflicto de interesesGarcía-Cases y Clerch pertenecen al Departamento Médico, División Farmacéutica, Lácer, S.A. El resto de autores declaran no tener ningún conflicto de intereses.