Los aneurismas infecciosos son más frecuentes en subpoblaciones de pacientes que presenten factores de riesgo para dicha patología, como son: la inmunodepresión, el uso de drogas por vía intravenosa y los pacientes sometidos a intervencionismo arterial (monitorización invasiva, angiografías).
Desde los reportes de Osler1, ha variado la epidemiología. Existen subtipos con patrones etiológicos propios2. Existe poca bibliografía en cuanto a reporte de casos de esta patología en topografía subclavia3.
En esta ocasión, exponemos la resolución endovascular de un aneurisma infeccioso de arteria subclavia derecha, con buenos resultados a mediano plazo.
Tratamos a un hombre de 38 años, VIH-positivo diagnosticado en el 2008, con mala adherencia al tratamiento, portador de hepatitis C, usuario de drogas intravenosas, con antecedente de tuberculosis pulmonar tratada en el 2000, con tratamiento completo en dicha instancia. Fue enviado a nuestro centro tras 2 días de evolución de dolor a nivel supraclavicular derecho e interescapular, fiebre, sialorrea y disfonía. En el examen físico, se destacaba tumoración supraclavicular derecha pulsátil.
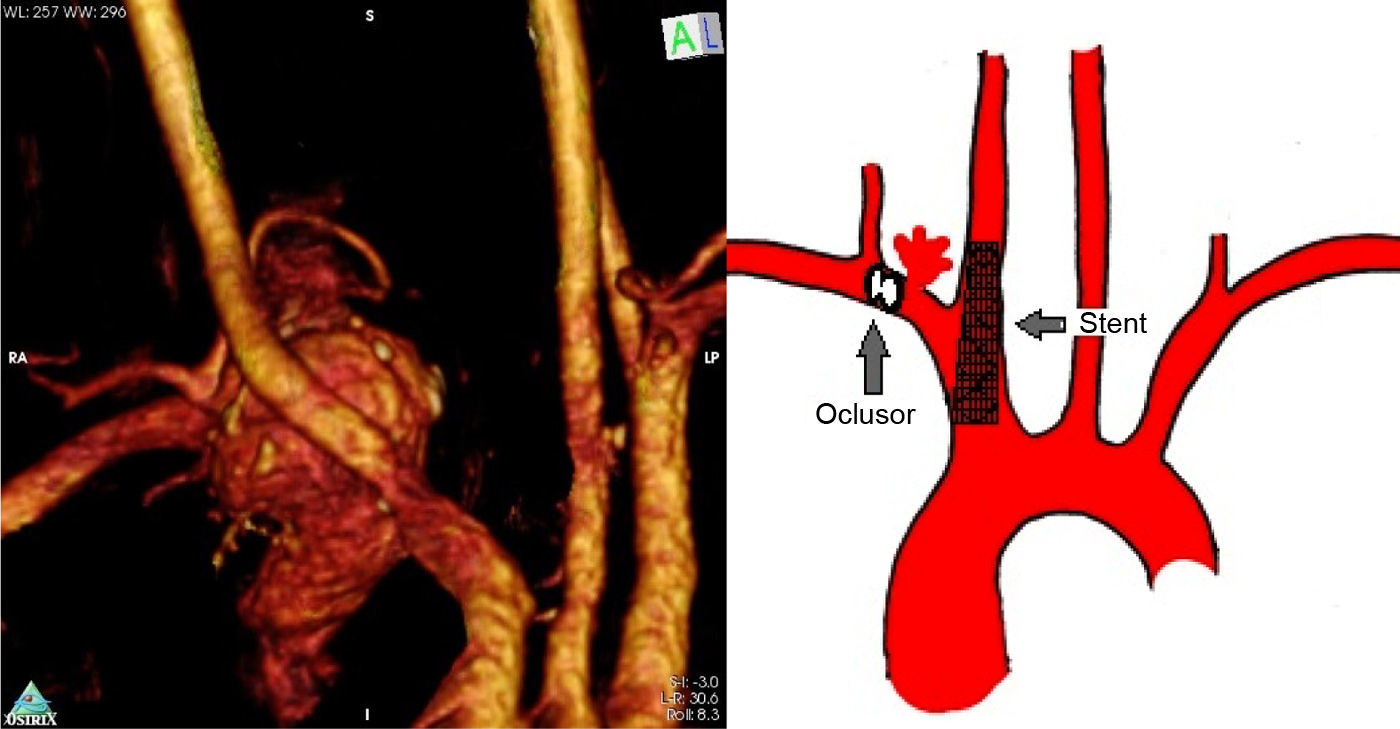
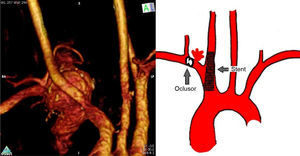
Se realizó una angiotomografía que evidenció aneurisma sacular de arteria subclavia derecha, con rotura contenida, aportándonos otros datos de relevancia, como su topografía y sus relaciones (fig. 1), destacando que el cuello se encontraba a unos 8 mm de la bifurcación del tronco braquiocefálico y a un centímetro del origen de la mamaria interna y vertebral. La arteria vertebral contralateral era la dominante, encontrándose ambas permeables.
En lo humoral, presentaba leucopenia con linfopenia, proteína C reactiva de 126mg/l, con linfocitos T CD4 de 77 por mm cúbico y carga viral de 149.000 copias por ml, por tanto estábamos frente a un estadio sida.
Con diagnóstico de aneurisma subclavio infeccioso roto y contenido, se inicia de inmediato tratamiento antibiótico empírico con ceftazidima y vancomicina por vía intravenosa.
Se optó por resolución de urgencia mediante exclusión por vía endovascular (fig. 1).
Dado que no contábamos con zona adecuada de aterrizaje proximal en la arteria subclavia, optamos por excluir esta arteria en su sector afectado.
Se realizaron, bajo anestesia general, abordaje quirúrgico abierto de carótida común derecha para colocación directa de introductor retrogrado de 7 Fr y abordaje de arteria humeral derecha para introductor largo retrógrado de 9 Fr (por razones de disponibilidad). La arteriografía inicial confirmó la rotura, la topografía del aneurisma y las distancias a la vertebral y el tronco braquiocefálico previamente señalados. Inicialmente, obliteramos el ostium de la arteria subclavia mediante stent cubierto de PTFE autoexpandible de nitinol de 10 por 40mm (Fluency, BARD, EE. UU.), emplazado desde el tronco braquiocefálico hasta la arteria carótida común proximal. Se comprueba obliteración de ostium de la subclavia. En segunda instancia obliteramos la arteria subclavia distal al aneurisma y proximal a sus colaterales, mediante oclusor de 8mm de diámetro por 10mm de longitud (Amplatzer Vascular Plug II, St. Jude Medical, Inc., EE. UU.) desde el acceso humeral derecho. Se confirmaron la obliteración y la exclusión total del aneurisma, con preservación de ramas colaterales de la arteria subclavia.
En el postoperatorio persistió febril, con hemocultivos sin desarrollo. Se reinició durante la internación terapia antirretroviral. Realizamos nuevo relevo bacteriológico, de muestra obtenida por punción y drenaje percutáneo ecoguiado del hematoma pleural a los 2 días del procedimiento (bacteriología, micología y estudio para tuberculosis). Se agrega al tratamiento ciprofloxacino por vía intravenosa, suspendiendo ceftazidima, y por la alta prevalencia y la mortalidad asociada en este grupo de pacientes, iniciamos tratamiento antituberculoso. Se realizó ecocardiograma transesofágico, el cual fue normal.
Presentó buena evolución clínica posterior, sin fiebre al sexto día, y descenso de la proteína C reactiva a 30mg/l (hasta 5mg/l normal). Los medios de cultivo permanecieron sin desarrollo. Se otorgó el alta hospitalaria a las 2 semanas con linezolid y ciprofloxacino por vía oral (hasta completar 8 semanas), más la terapia antirretroviral y el tratamiento antituberculoso.
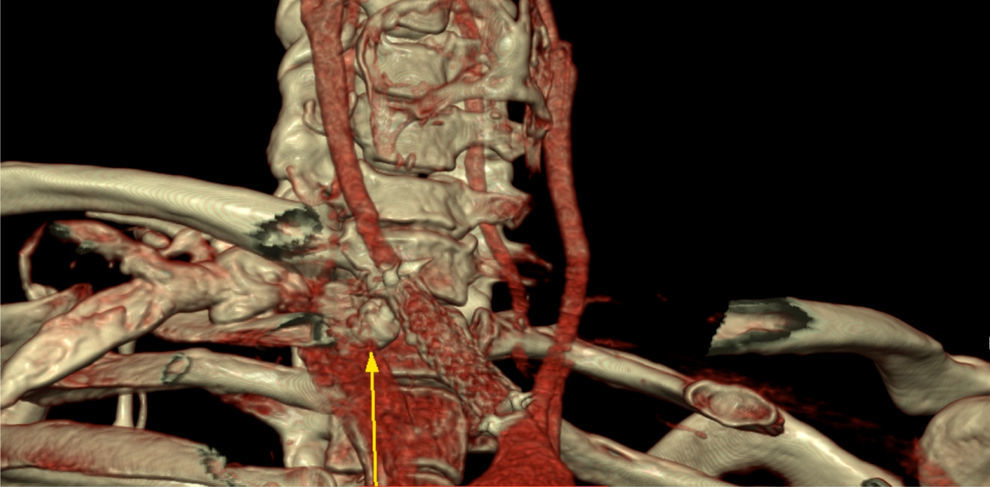
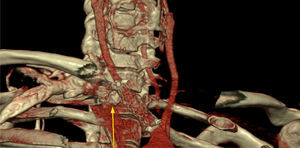
A los 45 días se realizó control ambulatorio, presentándose asintomático y con exclusión del seudoaneurisma en angiotomografía. Al año y a los 18 meses persistía asintomático sin isquemia de mano, sin sintomatología neurológica, y en angiotomografías sucesivas se objetivó una reducción completa del hematoma con exclusión del sector afectado (fig. 2).
Pasando a una breve discusión, señalamos que dentro de la clasificación clásica (Wilson et al.2) nuestro reporte correspondería a una arteritis infecciosa con progresión a aneurisma (tipo II de dicha clasificación). La aterosclerosis es el principal factor predisponente de esta patología y a ello se debe que la aorta sea la topografía más frecuente de estas lesiones.
Los microorganismos aislados con mayor frecuencia son Escherichia coli, Salmonella y diferentes especies de Staphylococcus2. En una cuarta parte de los casos, no se logra aislar el microorganismo patógeno.
Una revisión4 señala la importancia de la Salmonella, por su gran virulencia, mientras que destaca que el dolor secundado por la fiebre son los síntomas más frecuentes.
La imagenología de última generación, como la angiotomografía —estudio de elección— y la angiorresonancia, puede aportar elementos de alta sospecha5. Dado que puede existir multifocalidad, debemos contar con estudio de todo el árbol vascular periférico.
El tratamiento estándar de los aneurismas infecciosos es mediante cirugía convencional, dado que cumple con todos los principios terapéuticos clásicamente descritos6.
El abordaje en esta oportunidad fue endovascular, a fin de intentar evitar la morbilidad del abordaje convencional de la arteria subclavia derecha proximal (esternotomía), teniendo en cuenta de que se trataba de una rotura contenida en un paciente estable. Este enfoque está hoy en día cada vez más aceptado, existiendo gran cantidad de reportes de aneurismas infecciosos tratados por vía endovascular con éxito y con buen pronóstico al mediano plazo7-10.
Descartamos el implante aislado de stent forrado a nivel de la arteria subclavia derecha por la imposibilidad de correcto sellado proximal sin comprometer el ostium de la arteria carótida común.
Se optó por abordaje carotídeo en lugar de femoral, dadas la experiencia y las preferencias del equipo quirúrgico actuante.
La isquemia del miembro superior y la isquemia encefálica, postobstrucción subclavia, tiene una prevalencia entre el 2 y el 10%11,12, si tomamos los datos de series de aneurismas torácicos. Estando ante una urgencia, y sin contraindicaciones absolutas para obliteración de la arteria subclavia, y dado que presentaba una vertebral contralateral dominante, asumimos riesgos en conjunto con paciente y optamos por exclusión subclavia en el sector afectado descrita más arriba, respetando las principales colaterales.
Tras el procedimiento, no presentó isquemia de miembro superior ni déficit neurológico.
Asociamos drenaje de hematoma a fin de obtener muestras y, a su vez, con el fin de cumplir con otro de los principios clásicos (drenaje).
El tratamiento antibiótico fue prolongado y empírico, dado que no logramos aislar a la bacteria responsable.
Este enfoque terapéutico emergente y aún controversial posiblemente tenga sus indicaciones específicas, las cuales a priori parecen estrechamente relacionadas con el microorganismo causal vinculado con su sensibilidad antibiótica y virulencia, así como la topografía de la arteria afectada, permitiéndonos evitar abordajes de gran morbilidad.
Nos parece planteable en nuestro medio como primera línea de tratamiento en pacientes con sangrado contenido, como en este caso. Los buenos resultados a 2 o 3 años son descritos con mayor frecuencia en los últimos reportes7,11,12.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran que no cuentan con financiación alguna; no tienen ningún conflicto de intereses.