Los aneurismas de la arteria femoral superficial son infrecuentes y afectan principalmente a varones de edad avanzada con factores de riesgo vascular. La etiología más frecuente es la arteriosclerótica. Otras más raras son: infección, vasculitis y enfermedades del tejido conjuntivo. Su evolución es la rotura (35-48%), trombosis (13-18%) y embolia periférica (9-12%), y se asocian a aneurismas en otras localizaciones hasta en un 39% de los casos1,2.
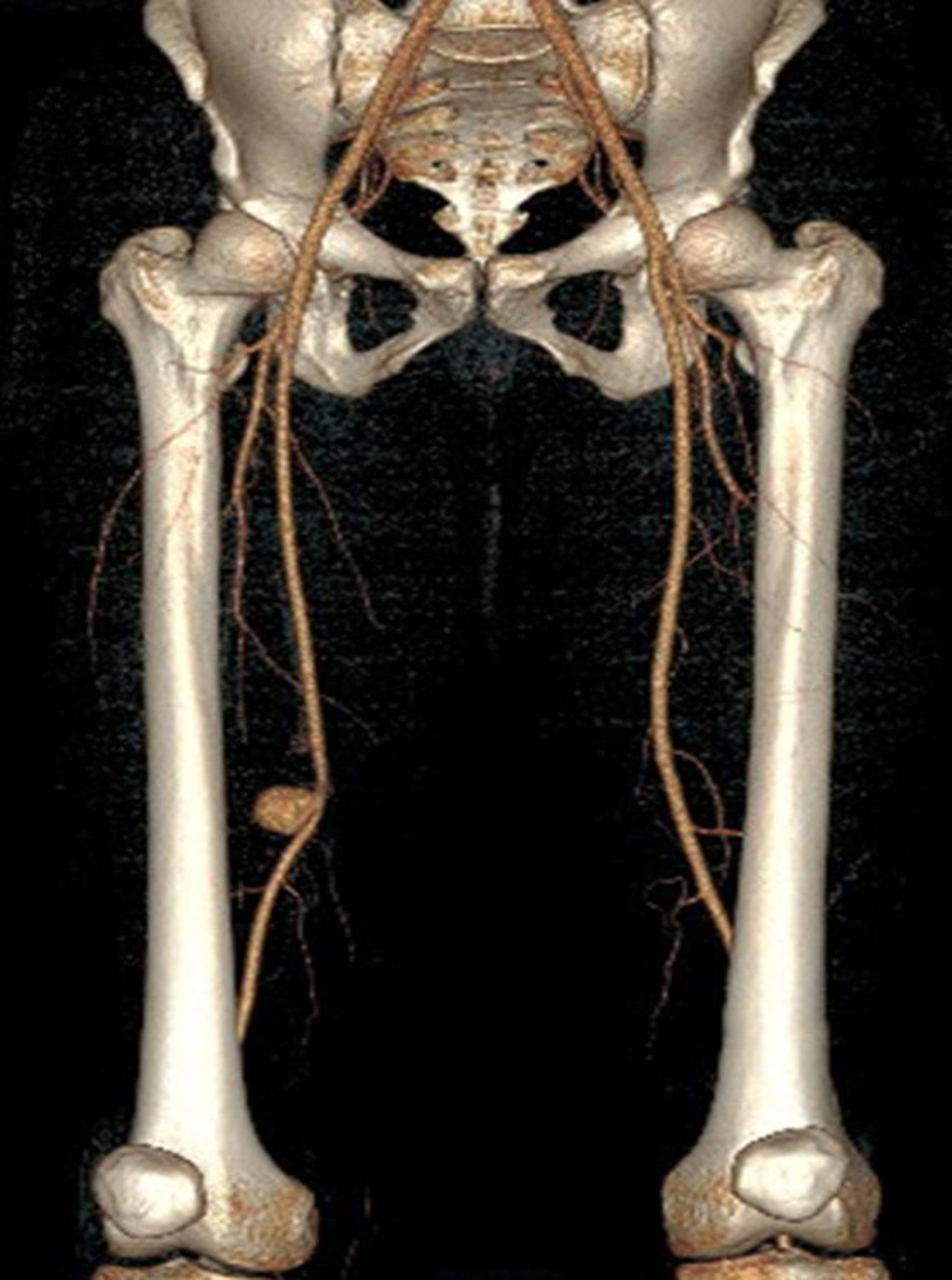
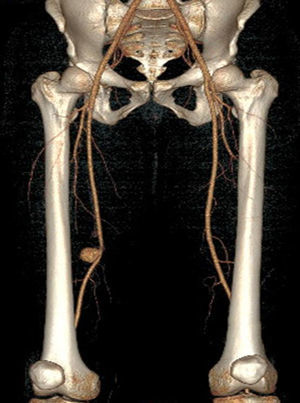
Presentamos el caso de un paciente varón de 28 años de edad que acudió al servicio de urgencias por un cuadro de dolor súbito y tumoración pulsátil en muslo derecho. Como antecedentes personales el paciente refería aftosis oral recidivante desde la infancia, eritema nudoso, disminución de la agudeza visual bilateral tras papiledema (con estudio de fondo de ojo normal), derivación ventriculoperitoneal por hidrocefalia y tromboflebitis superficial de repetición en miembros inferiores. Se evidenció en ecografía Doppler y angio-TC un aneurisma en la arteria femoral superficial derecha roto. Ante estos hallazgos, se realizó de urgencia un bypass protésico (Dacron 8mm) desde arteria femoral superficial hasta primera porción de poplítea excluyendo el aneurisma (fig. 1). En el postoperatorio inmediato se realizaron estudios analíticos que mostraron elevación de reactantes de fase aguda (VSG y PCR).
El paciente evolucionó satisfactoriamente, siendo dado de alta a la semana del procedimiento con tratamiento antiagregante y pendiente de completar estudio de vasculitis ambulatorio porque sus antecedentes sugerían enfermedad de Behçet, sin llegar a cumplir los criterios definitorios de la misma.
Criterios diagnósticosSe debe cumplir el criterio mayor y al menos 2 de los menores3:
Criterio mayor: úlceras orales recidivantes (≥ 3/año).
Criterios menores:
- •
Úlceras genitales recurrentes.
- •
Uveítis anterior o posterior o presencia de células en humor vítreo o vasculitis retiniana.
- •
Eritema nudoso o seudofoliculitis o papulopústulas o nódulos acneiformes en postadolescente sin tratamiento esteroideo.
- •
Test de patergia positivo.
- •
Nuestro paciente cumplía el criterio mayor y solo uno de los menores.
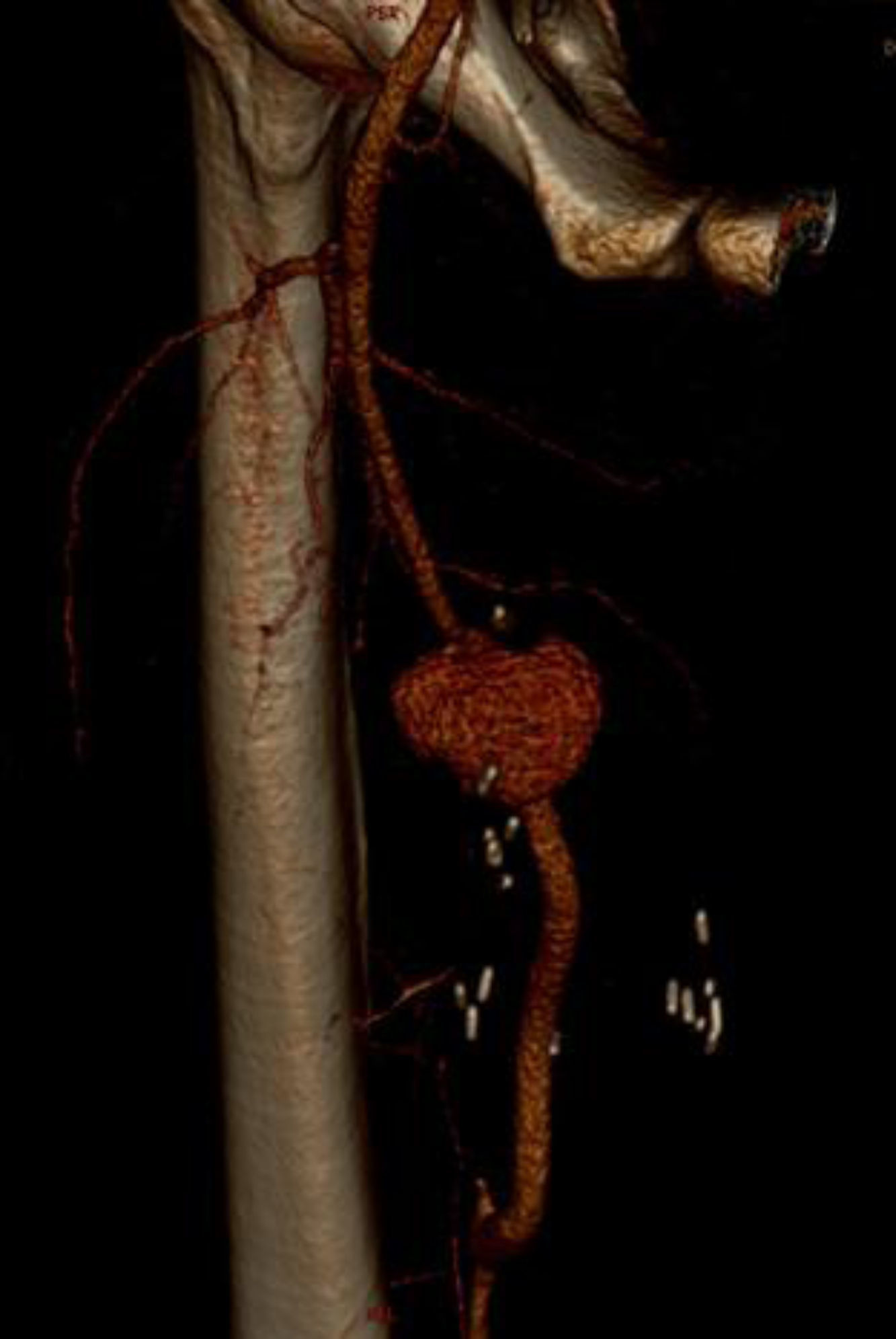
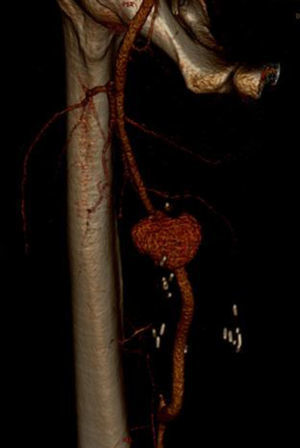
Un mes después, el paciente acudió nuevamente presentando un cuadro clínico similar. La ecografía Doppler y la angio-TC observaron un seudoaneurisma de 3,5×2,5×2,5cm de diámetro a nivel de la anastomosis proximal del injerto interpuesto. En esta ocasión se decidió tratamiento endovascular urgente dado que los antecedentes del paciente indicaban reactivación de una posible vasculitis no filiada. Mediante disección de arteria femoral común se cateterizó el bypass previo y se implantó un stent recubierto (Wallgraft 10 × 50mm) a nivel de la anastomosis proximal, con exclusión del seudoaneurisma en el control arteriográfico intraoperatorio (fig. 2).
Estas complicaciones vasculares apoyaron la sospecha clínica de enfermedad de Behçet iniciándose tratamiento con azatioprina (75mg/día) y corticoides (95mg/día) con evolución satisfactoria posterior.
La enfermedad de Behçet es una vasculitis multisistémica crónica y recidivante en la que se han observado una amplia variedad de manifestaciones clínicas: cutáneas, mucosas, musculoesqueléticas, neurológicas y cardiovasculares4. La afectación vascular se describe en un 25-35%, predominantemente en varones jóvenes, utilizándose el término de vasculo-Behçet5. Las complicaciones venosas son más frecuentes que las arteriales (75 frente a 25%), sobre todo en forma de trombosis venosa profunda y tromboflebitis superficial de repetición. La afectación arterial aparece en un 1,5-2,2% de los casos4,5, principalmente en forma de aneurismas y seudoaneurismas (múltiples hasta en el 36% de los casos) y en menor medida de estenosis u oclusiones4,6. Aunque la afectación vascular no forma parte de los criterios definitorios, puede apoyar el diagnóstico clínico7.
El diagnóstico precoz de las lesiones aneurismáticas es muy importante dadas las complicaciones potencialmente fatales8. Los AAA a menudo se descubren en estadios crónicos de la enfermedad con síntomas vagos como dolor o molestias abdominales, mientras que los aneurismas periféricos pueden detectarse fácilmente al presentarse habitualmente como una masa pulsátil tensa muy dolorosa en fases agudas de la enfermedad9. En nuestro caso se descartó existencia de afección aneurismática a otros niveles mediante body-TC.
Ante la sospecha de afectación arterial se prefieren métodos diagnósticos no invasivos (eco-Doppler, angio-TC o angio-RM) frente a la arteriografía convencional, dado que la punción arterial favorece la inflamación y reactivación de la enfermedad localmente4.
En la reparación quirúrgica de las lesiones arteriales se debe evitar el uso de injertos venosos dada su alta afectación en la enfermedad de Behçet4,5. Cuando esta se realiza durante las fases agudas de la enfermedad, se asocia a complicaciones postoperatorias en el 30-50% de los pacientes6. Esto se produce por reactivación de la enfermedad ante el traumatismo arterial con tendencia a la dehiscencia de las líneas de sutura (hemorragias y formación de aneurismas y seudoaneurismas) y oclusión protésica10. Por ello, se debe ser agresivo con el tratamiento inmunosupresor antes y después del tratamiento quirúrgico5,7,9; sin embargo, en situaciones de urgencia la cirugía no se puede diferir, debiéndose iniciar la terapia inmunosupresora en el postoperatorio8.
La reparación endovascular se presenta como una alternativa segura al tratamiento quirúrgico en las fases agudas de la enfermedad dado que la agresión sobre la pared arterial es menor; aunque presenta también tendencia a desarrollar seudoaneurismas en los puntos de punción, siendo necesario el tratamiento inmunosupresor antes y después de la misma9. La experiencia actual es cada vez más amplia pero aún limitada, dado que hay poca información de resultados a largo plazo comparando el manejo endovascular con la cirugía convencional.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El contenido del presente manuscrito fue presentado como póster con defensa oral en el 58o Congreso Nacional de la Sociedad Española de Angiología y Cirugía Vascular celebrado en Barcelona entre el 31 de mayo y el 2 de junio de 2012.