La técnica más utilizada para la cirugía de varices es la safenectomía, sin embargo, la cirugía CHIVA está experimentando en la última década en nuestro país un crecimiento importante debido a su buena recuperación postoperatoria y a sus escasas complicaciones.
ObjetivoDescribir y cuantificar cuáles son las complicaciones postoperatorias de la cirugía CHIVA en nuestra experiencia y las reflejadas en la bibliografía.
Material y métodosEstudio descriptivo retrospectivo de 269 extremidades intervenidas por nuestro grupo y el análisis de 2.793 extremidades intervenidas descritas en la literatura.
ResultadosComplicaciones propias: 17 casos en 269 extremidades (6,33 %), distribuidas de la forma siguiente: 11 trombosis de safena sintomáticas, dos parestesias temporales, dos hematomas inguinales, una infección de herida quirúrgica y una cefalea postpunción raquídea. Las complicaciones reflejadas en la literatura fueron: 208 casos en 2.793 extremidades (7,44 %), distribuidas de la forma siguiente: 82 trombosis safenianas sintomáticas, 70 neuritis y parestesias, 25 infecciones cutáneas menores, 9 hematomas, 7 infecciones inguinales, 6 linforreas inguinales, 4 trombosis venosas profundas y una hemorragia inguinal. No se han descrito muertes ni complicaciones mayores relacionadas con el procedimiento.
ConclusionesLa cirugía CHIVA por insuficiencia venosa crónica se acompaña de una recuperación rápida y activa con alrededor de un 7 % de complicaciones, que cursan de una forma benigna y no entorpecen dicha recuperación. La trombosis safeniana sintomática es la complicación más frecuente tras una cirugía CHIVA por varices.
The most commonly used technique for varicose vein surgery is saphenectomy, although haemodynamic surgery (CHIVA) has been becoming increasing popular in the last decade in our country, probably, due to its good postoperative recovery and fewer complications.
ObjectiveTo describe and quantify postoperative complications of CHIVA technique in our experience as well as that reported in the literature.
MethodsRetrospective descriptive study of 269 limbs operated on by our group and analysis of 2,793 audited limbs described in the literature.
ResultsThe main complications in our patients were: 17 cases in 269 limbs (6.33 %), distributed as follows: 11 symptomatic saphenous vein thrombosis, two temporary paresthesias, two groin haematomas, one wound infection, and one headache after spinal anaesthesia. Complications reported in the literature: 208 cases in 2,793 limbs (7.44 %), distributed as follows: 82 symptomatic saphenous vein thrombosis, 70 neuritis and paresthesias, 25 minor skin infections, 9 haematomas, 7 groin infections, 6 lymphatic groin leakages, 4 deep vein thrombosis, and one groin haemorrhage. There is no mortality or major complications associated with this procedure.
ConclusionsCHIVA surgical approach to chronic venous insufficiency is accompanied by a rapid recovery and active life with a 7 % complication rate, which are mostly benign and do not hinder recovery. Symptomatic saphenous vein thrombosis is the most common complication after surgery for varicose veins using this technique.
El estudio DETEC-IVC 2006 determinó que la prevalencia de insuficiencia venosa crónica (IVC) entre los pacientes que acuden por cualquier motivo a la consulta de atención primaria es del 38 %1. Los expertos que participaron en el estudio Delphi sobre IVC del año 2004 consideraron que la tasa de prevalencia de esta patología en España en el año 2010 sería del 27,5 %. En este trabajo, el 59 % de los expertos consultados consideraron que la safenectomía sería aún más utilizada en el futuro y sólo el 28 % consideraron que las técnicas quirúrgicas no ablativas o conservadoras serían más utilizadas2
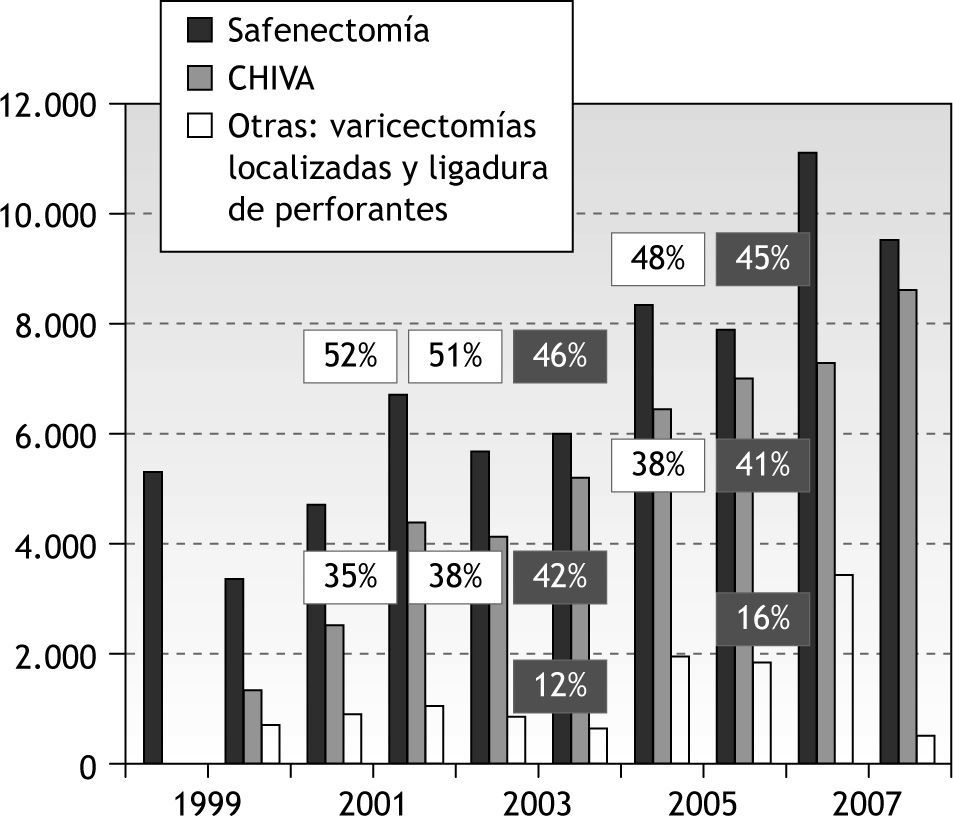
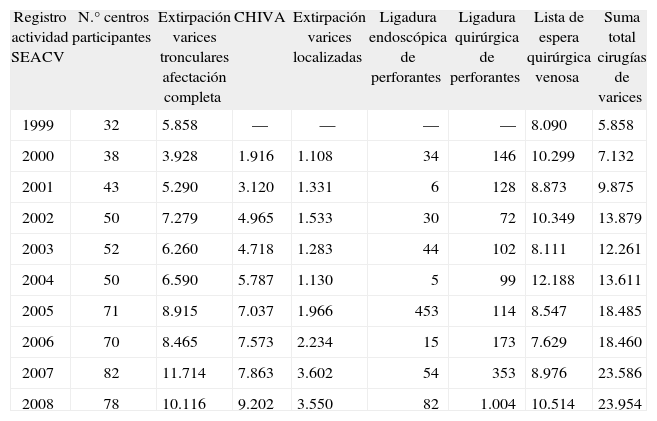
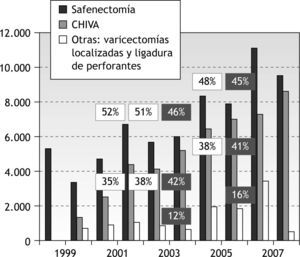
El registro de actividad de la Sociedad Española de Angiología y Cirugía Vascular (SEACV) refleja que la safenectomía es la modalidad quirúrgica más frecuente para el tratamiento de la IVC, y revela cómo la estrategia CHIVA se ha implantado como una alternativa sólida en nuestro país (tabla 1). Durante los años 2002, 2003 y 2004 (50 centros participantes), y posteriormente, durante los años 2005 y 2006 (70 centros participantes), se aprecia que el porcentaje de safenectomías con respecto al total de procedimientos se va reduciendo y aumentando el de cirugía conservadora, lo que se hace muy evidente en el año 2004, con un 45,9 % de safenectomías frente a un 42,5 % de CHIVA (fig. 1)3–12. En algunos centros, como el Hospital Vall d'Hebron de Barcelona, la tendencia ha sido tan marcada que desde el año 1995 sólo realizan cirugía CHIVA13.
Registro de actividad de la Sociedad Española de Angiología y Cirugía Vascular (SEACV)
| Registro actividad SEACV | N.° centros participantes | Extirpación varices tronculares afectación completa | CHIVA | Extirpación varices localizadas | Ligadura endoscópica de perforantes | Ligadura quirúrgica de perforantes | Lista de espera quirúrgica venosa | Suma total cirugías de varices |
| 1999 | 32 | 5.858 | — | — | — | — | 8.090 | 5.858 |
| 2000 | 38 | 3.928 | 1.916 | 1.108 | 34 | 146 | 10.299 | 7.132 |
| 2001 | 43 | 5.290 | 3.120 | 1.331 | 6 | 128 | 8.873 | 9.875 |
| 2002 | 50 | 7.279 | 4.965 | 1.533 | 30 | 72 | 10.349 | 13.879 |
| 2003 | 52 | 6.260 | 4.718 | 1.283 | 44 | 102 | 8.111 | 12.261 |
| 2004 | 50 | 6.590 | 5.787 | 1.130 | 5 | 99 | 12.188 | 13.611 |
| 2005 | 71 | 8.915 | 7.037 | 1.966 | 453 | 114 | 8.547 | 18.485 |
| 2006 | 70 | 8.465 | 7.573 | 2.234 | 15 | 173 | 7.629 | 18.460 |
| 2007 | 82 | 11.714 | 7.863 | 3.602 | 54 | 353 | 8.976 | 23.586 |
| 2008 | 78 | 10.116 | 9.202 | 3.550 | 82 | 1.004 | 10.514 | 23.954 |
Pacientes intervenidos de varices según las siguientes modalidades quirúrgicas: extirpación de varices tronculares con afectación completa (safenectomía), CHIVA, extirpación de varices localizadas, ligadura endoscópica de perforantes y ligadura quirúrgica de perforantes. Se han excluido de los datos del registro, con el objetivo de simplificar esta tabla, otras modalidades de tratamiento (radiofrecuencia, endoláser, esclerosis, reconstrucciones valvulares, etc.) que se han ido incorporando en los últimos años.
Registro de actividad de la Sociedad Española de Angiología y Cirugía Vascular. Número absoluto de safenectomías, CHIVA y otras modalidades quirúrgicas (varicectomías simples, ligadura quirúrgica de perforantes, ligadura endoscópica de perforantes). Porcentaje de safenectomía y CHIVA con respecto al total de la cirugía realizada.
Toda cirugía pretende conseguir el mejor resultado clínico, con la recuperación más confortable y rápida para el paciente y con el menor número de complicaciones. Se supone que la estrategia CHIVA cumple este objetivo y además permite una recuperación rápida, una deambulación inmediata y reduce el número de recidivas14,15. Franceschi describe la cura CHIVA como "la menos agresiva y peligrosa, siendo el más eficaz de los métodos de tratamiento de la IVC"16. Los cirujanos que la realizan coinciden en la benignidad, poca agresividad, pocas complicaciones postoperatorias y la recuperación rápida y activa de las actividades cotidianas para estos pacientes. Sin embargo, el CHIVA aún tiene que demostrar su seguridad según algunos organismos, como la Agencia Nacional de Evaluación y Acreditación para la Salud de Francia.
ObjetivosNosotros hemos orientado nuestro trabajo en esta línea, y nos hemos fijado los siguientes objetivos: por un lado, describir y cuantificar las complicaciones postoperatorias de la estrategia CHIVA para el tratamiento de la IVC en nuestra práctica diaria, y por otro lado, compararla con las series publicadas en la bibliografía al respecto.
Material y métodosInicialmente, diseñamos una búsqueda bibliográfica sistemática en Medline (1970–2009) y en Embase (1980–2009) sobre cirugía CHIVA para el tratamiento de la IVC y, específicamente, en la revista Angiología. Las palabras clave utilizadas fueron: "chronic venous insufficiency", "varicose veins surgery", "haemodynamic venous surgery" y "complications" en combinación con los operadores boleanos AND y OR. El resultado fue 36 artículos. El criterio de inclusión fue que apareciese en el texto alguna referencia a las complicaciones postoperatorias. En este sentido nos han sido útiles 20 trabajos: 14 series de casos, 3 estudios de casos y controles y 3 ensayos clínicos. Hemos excluido 16 trabajos porque aunque trataban sobre IVC y CHIVA, no hacían referencia alguna a las complicaciones.
Hemos analizado: tipo de estudio, tipo de cirugía CHIVA, tipo de anestesia, ingresos hospitalarios, complicaciones postoperatorias y tratamiento postoperatorio. Hemos elaborado una síntesis centrándonos especialmente en las complicaciones postoperatorias. Los trabajos son muy heterogéneos y no ha sido posible realizar comparaciones entre los mismos. Tampoco era objetivo nuestro realizar un metaanálisis, sino solo una descripción detallada de lo publicado hasta el momento cuantificando las complicaciones del CHIVA.
Posteriormente, hemos realizado un estudio descriptivo retrospectivo de nuestra experiencia en aquellos pacientes intervenidos de IVC de forma consecutiva mediante la estrategia CHIVA, desde junio de 2003 hasta junio de 2009.
Se han incluido pacientes con insuficiencia venosa superficial con indicación quirúrgica que: a) se hayan intervenido de forma ambulatoria o con ingreso en aquellos que no cumplían criterios de alta precoz, y b) la anestesia haya sido local o raquídea.
Se han excluido los pacientes que presentaban una insuficiencia venosa profunda, las recidivas postsafenectomía, y aquellos pacientes con un diámetro de safena interna mayor de 10 mm.
Se han revisado las historias clínicas de los pacientes y se han recogido parámetros como:
- 1.
Distribución clínica: clasificación CEAP.
- 2.
Cartografía preoperatoria y técnica operatoria.
- 3.
Tratamiento postoperatorio al alta.
- 4.
Complicaciones postoperatorias descritas en la revisión al mes de la cirugía, como: infección inguinal o en otras localizaciones, hematoma inguinal o de otras localizaciones, trombosis safenianas sintomáticas, cefaleas postpunción raquídea, parestesias en miembros inferiores, trombosis venosa profunda (TVP), o complicaciones mayores y muertes.
Nuestra serie incluye 269 extremidades en 223 pacientes (46 bilaterales); anestesia local en 8 casos y raquídea en 261; régimen ambulatorio en 237 casos y 32 ingresos de una noche. Sexo: 143 mujeres y 80 varones. Edad media: 48 años (20–79).
ResultadosEn los trabajos seleccionados de la búsqueda bibliográfica se han encontrado 2.793 extremidades intervenidas y 208 complicaciones (7,44 %), con la siguiente distribución: 82 (2,93 %) trombosis safenianas sintomáticas; 70 (2,50 %) neuritis y parestesias temporales; 25 (0,89 %) infecciones cutáneas menores; 9 (0,32 %) hematomas; 7 (0,25 %) infecciones inguinales; 6 (0,21 %) linforreas inguinales; 4 (0,14 %) TVP; una (0,03 %) hemorragia inguinal; ninguna complicación mayor ni muerte.
La mayoría de los trabajos no especifican el tratamiento farmacológico postoperatorio realizado. Franceschi recomendaba heparina de bajo peso molecular (HBPM) a dosis profilácticas, venotónicos y compresión elástica, y asociar antibioterapia y antiinflamatorios en aquellos casos con trastornos tróficos17. Hay autores que utilizan la HBPM profiláctica sólo en pacientes con factores de riesgo, trombosis previas, cirugía de la safena externa, CHIVA no drenado y primer tiempo del CHIVA 218–20; otros la indican de forma sistemática y protocolizada14,15,21–25. La profilaxis antibiótica parece realizarse de forma restringida a factores de riesgo en unos casos y también de forma sistemática24. El tratamiento analgésico postoperatorio es referido en pocas series15,25.
La distribución clínica de los pacientes de nuestra serie ha sido: varices tronculares 133 casos (49,5 %), edema 69 casos (25,6 %), trastornos tróficos 55 casos (20,5 %), úlceras cerradas 9 casos (3,3 %) y úlceras activas 3 casos (1,1 %). Las cartografías han mostrado un predominio de los shunts tipo III (71 %), seguidos por los shunts tipo I + II (10 %), shunts tipo V (8,5 %) y el resto de shunts (10,5 %). Se han realizado 49 CHIVA drenados (18,2 %) y 220 no drenados (81,8 %). El tratamiento postoperatorio protocolizado ha consistido en: HBPM a dosis profilácticas 10 días (enoxaparina 20 mg), antibioterapia (amoxicilina-clavulánico 875/125 mg/8 horas/4 días) y analgesia (paracetamol 1 g/8 horas/4 días).
Las complicaciones postoperatorias en las primeras 4 semanas, reflejadas en la historia clínica, han sido 17 (6,31 %), distribuidas de la siguiente manera: 11 (4,08 %) trombosis safenianas sintomáticas; dos (0,74 %) parestesias temporales; dos (0,74 %) hematomas inguinales; una (0,37 %) infección de herida quirúrgica, y una (0,37 %) cefalea postpunción raquídea. No hubo ningún caso de ingreso hospitalario, reintervención quirúrgica o muerte debidos al procedimiento.
DiscusiónEntre los trabajos encontrados en la búsqueda bibliográfica, los más frecuentes son las series de casos, en que se describe la estratega CHIVA, sus fundamentos y su sistemática, resultados y complicaciones postoperatorias. Hay tres publicaciones de tipo caso-control, que comparan de forma retrospectiva una serie de casos de cirugía hemodinámica con un grupo previo de safenectomía. Solo se han seleccionado tres ensayos clínicos en los que se compara la safenectomía frente a la cirugía CHIVA y se hace referencia a las complicaciones postoperatorias.
La recuperación postoperatoria de la cirugía CHIVA es rápida y activa. En el año 2006, la Dra. Iborra la objetivó mediante un cuestionario de actividad contestado por los pacientes que participaron en su estudio. El 94 % de los CHIVA habían tenido una movilidad sin dificultad fuera de su domicilio, frente al 31 % de las safenectomías. En el 37 % de los casos incluso habían realizado su actividad laboral normal frente al 6 % de safenectomías. El tiempo medio de baja laboral fue 8 días para los CHIVA y 19 para la safenectomía. Estas diferencias presentaron significación estadística22. Hugentobler et al y Zamboni et al describen cómo el 60 % de los CHIVA se habían incorporado a su trabajo en menos de una semana y Bahnini et al describen que el 93 % se habían incorporado a los 8 días18,19,26. En el estudio del Dr. Parés, los pacientes intervenidos mediante CHIVA tuvieron tres días de convalecencia frente a los 15 del grupo de safenectomía, con significación estadística15.
La trombosis safeniana es la complicación más característica y específica de la estrategia CHIVA. Los casos asintomáticos, es decir, aquellos que son detectados en los controles ecográficos sin que el paciente haya referido molestia alguna, tienen una incidencia elevada que depende del momento en el que se realiza el control ecográfico postoperatorio. Capelli et al, en su serie de 1996, detectan en los primeros 10 días un 3,6 % de casos sintomáticos y un 18 % de asintomáticos. Posteriormente, Iborra et al detectan un 7,8 % de sintomáticos y un 21,6 % de asintomáticos14,16,21,27–29. Desde nuestro punto de vista no se puede considerar una complicación postoperatoria dado que el paciente no ha sido consciente de la misma y no la ha detectado; otra cosa es la importancia que pueda tener en el resultado hemodinámico del caso. Por el contrario, los casos sintomáticos sí los consideramos como una complicación. En nuestra serie, 11 pacientes acudieron a Urgencias porque notaban un dolor y una tirantez en el muslo, mayor al caminar o subir escaleras, que era bien tolerada. Se confirmó la trombosis safeniana por estudio ecográfico y no precisaron más analgesia de la que tenían prescrita. Ningún caso precisó ingreso hospitalario o reposo domiciliario. Es cierto que desconocemos si hubo pacientes con complicaciones que pudieron ser tratados por su médico de cabecera. Sin embargo, suponemos que no fue así, ya que los pacientes tenían un teléfono de contacto para cualquier incidencia, y entonces eran derivados a Urgencias. Seleccionando los trabajos de la bibliografía en los que se puede diferenciar entre trombosis sintomática y asintomática, obtenemos 1.402 extremidades intervenidas, en que se detectaron 41 (2,92 %) trombosis safenianas sintomáticas. Si trasladamos este porcentaje a los 2.793 casos de esta serie, el total de trombosis safenianas sintomáticas sería de 82.
Franceschi y otros autores describen que las trombosis safenianas ocurren entre un 3 y un 20 % de los pacientes, generalmente asintomáticas y segmentarias, con una repermeabilización posterior precoz, siendo a los 6 meses completa en la mayoría de los pacientes14,25,27. Fichelle et al recomiendan no realizar cirugía CHIVA en aquellos pacientes con un diámetro safeniano mayor de 10 mm por la elevada posibilidad de trombosis de la misma (9/15 casos en su serie)30. Bahnini et al describen que las safenas muy dilatadas y tortuosas tienen un elevado riesgo de trombosis postoperatoria, con unos resultados hemodinámicos y clínicos peores19. Para realizar el primer tiempo de un CHIVA 2 se excluyen aquellos pacientes con diámetro safeniano mayor de 9,5 mm14,31. Juan et al recomiendan no realizar CHIVA no drenado en safenas mayores de 8,5 mm por la posibilidad elevada de trombosis safeniana25. Capelli et al, en 1996, diferencian entre trombosis safenianas en CHIVA drenado y no drenado, con 5 casos en el primer grupo y 31 en el segundo27. Esta diferencia resultó estadísticamente significativa en su serie; además, el diámetro fue similar en ambos grupos, sin significación estadística, por lo que concluyen que el drenaje del sistema es el factor más importante en cuanto a la incidencia de las trombosis safenianas, el resultado clínico y hemodinámico posterior. Cuatro años después presentan una serie de 289 procedimientos, 198 drenados con una incidencia de trombosis safeniana del 10 %, y 91 no drenados con una incidencia del 57 %, que vuelve a incidir en la importancia del drenaje postoperatorio como factor principal en las trombosis safenianas28. Zamboni et al confirman estos resultados y comunican una escasa incidencia de trombosis safenianas en los pacientes drenados, 2/213 (0,9 %), siendo bastante más elevada en los no drenados: 18/171 (10,5 %)26.
Esta complicación suele ocurrir en los shunts tipo III (los más frecuentes) y su origen reside en los segmentos safenianos anterógrados que dificultan el drenaje del sistema en el postoperatorio, siendo el diámetro de la safena menos importante, aunque en aquellas safenas mayores de 10 mm la incidencia es tan elevada que es un factor limitante14,27,30.
Los procedimientos para mejorar el drenaje de los shunts tipo III y disminuir las trombosis safenianas son variados:
- –
En el acto quirúrgico es recomendable realizar la desconexión de la unión safenofemoral respetando, en la medida de lo posible, las venas aferentes del cayado safeniano para favorecer su drenaje y mantener un flujo retrógrado de bajo débito, conservando en la zona distal las perforantes de reentrada descritas en el marcaje.
- –
La estrategia CHIVA en dos tiempos busca convertir un shunt tipo III en uno tipo I para evitar los conflictos hemodinámicos y obtener un sistema drenado en el postoperatorio.
- –
La devalvulación de los segmentos safenianos anterógrados persigue romper las válvulas que dificultan el flujo retrógrado y favorecer el drenaje por las perforantes más distales. Fue descrita por Bahnini et al19 y más tarde sistematizada por Juan (Ponencia en el 2.° Curso de Exploraciones Vasculares del Hospital Virgen de las Nieves, en Granada, 2004), pero aún no se han publicado resultados específicos de estos procedimientos.
- –
La utilización de HBPM a dosis profilácticas tiene, entre otros, el objetivo de prevenir estas trombosis safenianas.
La trombosis safeniana postoperatoria es predominante en las IVC dependientes de la vena safena interna. En aquellos casos en los que participa la vena de Giacomini no se ha observado esta complicación31. Los trabajos realizados sobre la vena safena externa han detectado un 4,8 % (5/103) de casos asintomáticos23,32.
La cirugía CHIVA presenta una baja incidencia de lesiones nerviosas, neuritis o parestesias temporales: 2,50 %. En aquellos trabajos que han comparado la incidencia de lesiones nerviosas en la cirugía CHIVA y en la safenectomía se ha observado un número menor en la primera que, además, ha sido estadísticamente significativo13,15,21.
Las complicaciones locales, como hematomas, hemorragias, linforragias, cicatrices hipertróficas, pigmentaciones, etc., han tenido una incidencia baja (2,01 %) y no han interferido en la recuperación del paciente.
Parés et al han publicado un ensayo clínico con 500 pacientes y seguimiento a 5 años en el que, entre otros datos, la cirugía CHIVA ha presentado un número menor de complicaciones postoperatorias comparada con la safenectomía, con significación estadística15.
ConclusionesLa experiencia y los trabajos publicados hasta el momento nos indican que el tiempo quirúrgico de la estrategia CHIVA para el tratamiento de la IVC es un método seguro para el paciente, con una recuperación rápida y activa de su actividad habitual, incluso de la laboral, con una incidencia baja de complicaciones, que son de carácter local y benigno.
Es recomendable que el consentimiento informado por escrito para esta cirugía refleje los datos que nos proporciona la bibliografía y que podemos resumir en:
- —
La posibilidad de muerte es excepcional.
- —
La posibilidad de complicaciones mayores que precisen nuevas cirugías o ingresos hospitalarios es excepcional.
- —
Las complicaciones más frecuentes son a nivel local: hematomas, hemorragias, linforragias, cicatrices hipertróficas, pigmentaciones, infecciones, neuritis o parestesias temporales. La frecuencia de estas es del 4,25 %. Excepcionalmente limitan la actividad del paciente, y tienen un carácter benigno.
- —
La trombosis safeniana sintomática es una complicación frecuente y característica, con una incidencia del 3,14 %, sobre todo en los CHIVA no drenados, tiene un carácter benigno, se trata de forma médica y no interfiere en la recuperación ni en la deambulación y actividad habitual del individuo.
Aún siguen siendo escasas las publicaciones en esta materia. Trabajos como el nuestro pretenden poner en claro las evidencias actuales en este campo, aportar una serie de casos y, de este modo, contribuir a ampliar el conocimiento real en este controvertido tema.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Trabajo presentado parcialmente como Comunicación Oral en el XXV Congreso de la Sociedad Andaluza de Angiología y Cirugía Vascular, celebrado en Málaga los días 26, 27 y 28 de noviembre de 2009.