Las guías recomiendan la realización de accesos vasculares autógenos frente a protésicos o catéteres, si bien su efectividad desde una perspectiva centrada en el paciente es poco conocida. Analizamos la efectividad de una política continuada de acceso vascular autógeno (PCAVA) en pacientes incidentes en hemodiálisis.
Material y métodosEstudio retrospectivo, observacional, con inclusión de 130 pacientes (edad media 62,3 años; 67% hombres; 52,3% con catéter como acceso vascular inicial) incidentes en hemodiálisis entre 2006 y 2009 en nuestro centro y en quienes se aplicó una PCAVA. Análisis estadístico por intención de tratamiento (regresión de Cox).
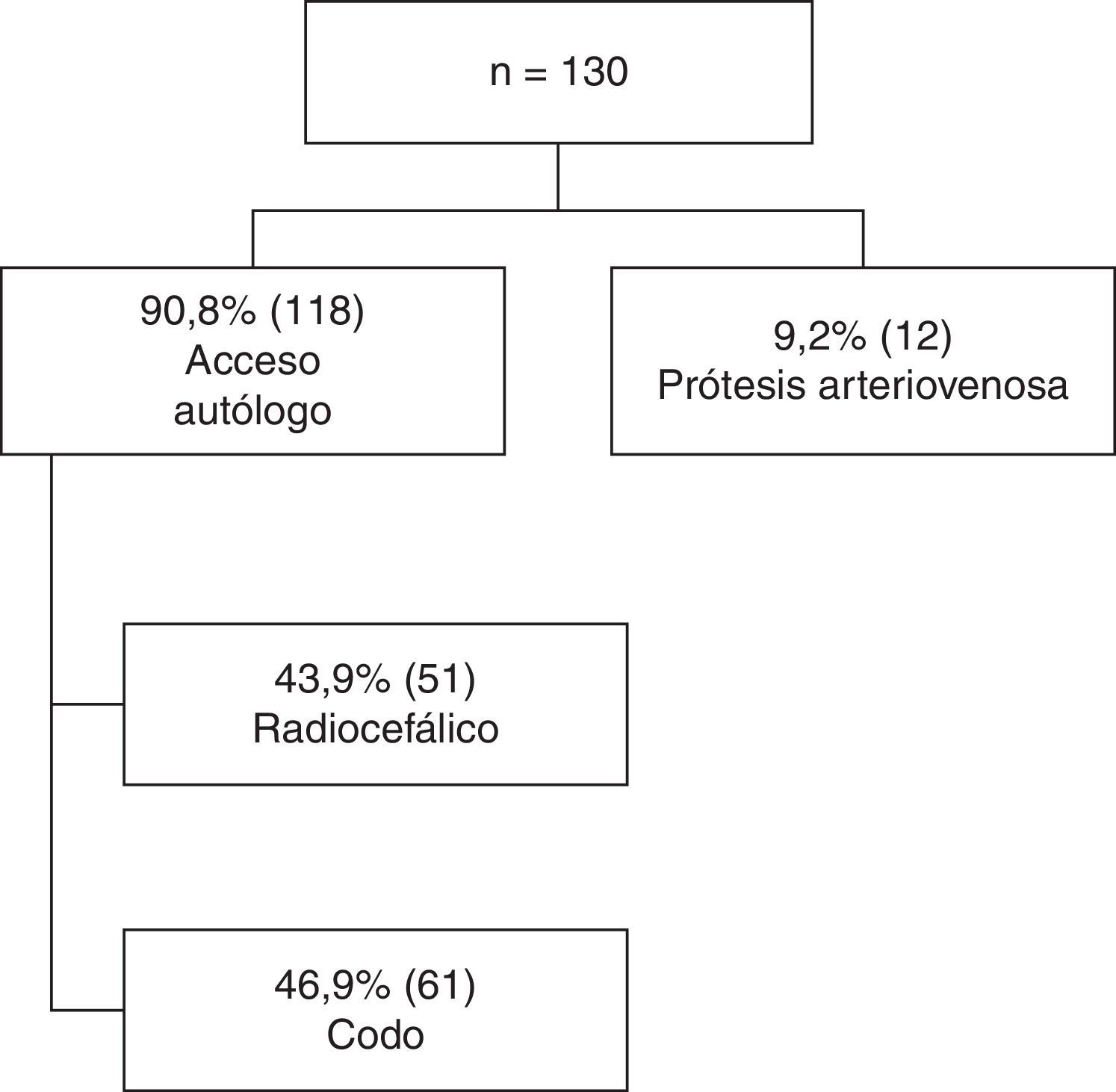
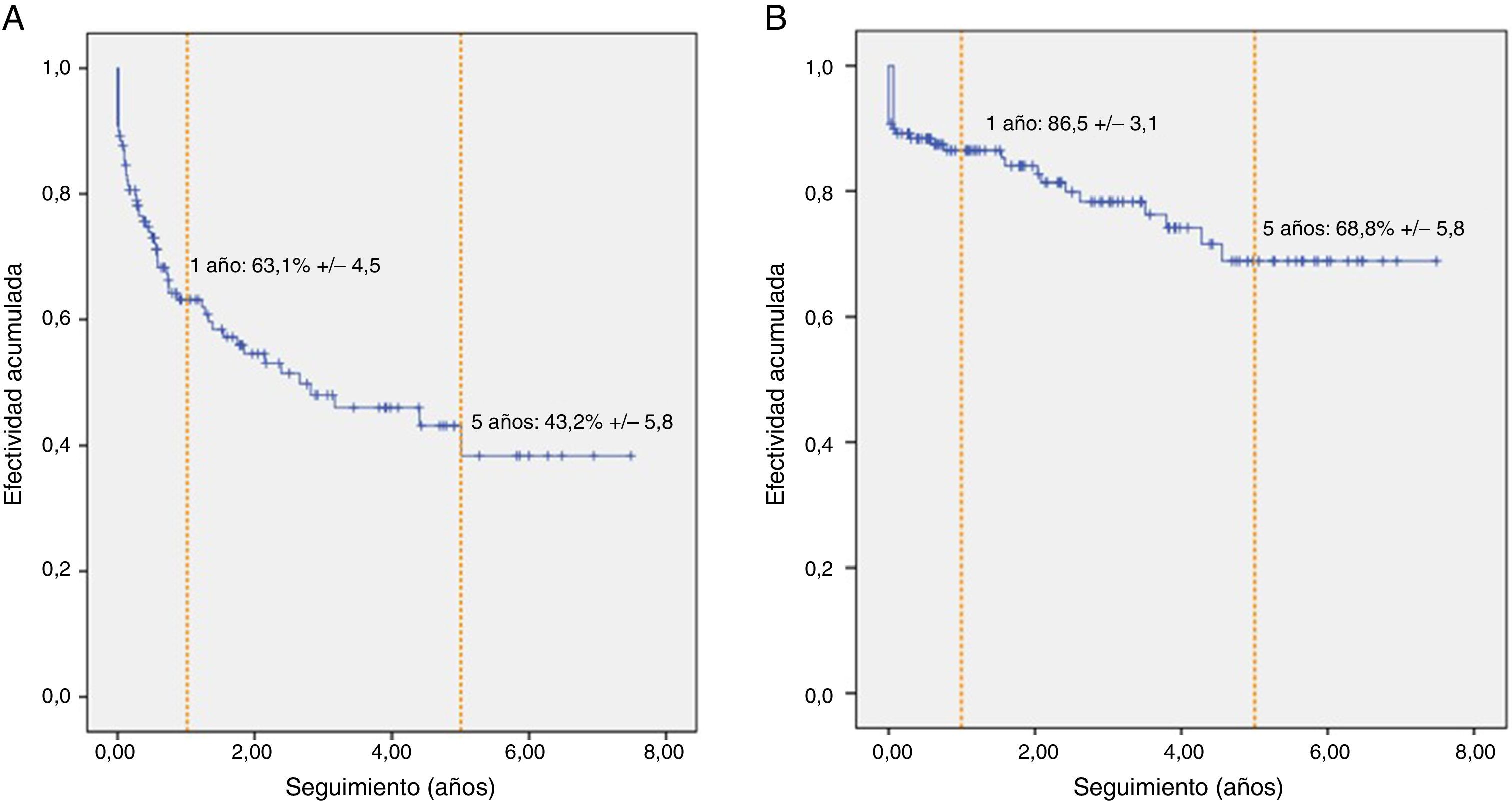
ResultadosEn 118 pacientes (90,8%), el primer acceso útil (PAU) fue autógeno y en 12 (9,3%), protésico. En 41 pacientes (31,5%), fue preciso más de un procedimiento para alcanzar un PAU. La probabilidad de dializarse a través de un PAU autógeno fue del 63,1 y 43,2% a 1 y 5 años, respectivamente. Durante el seguimiento (tiempo medio=28,8 meses), 75 pacientes (57,7%) precisaron reparaciones o nuevos accesos, extendiendo la efectividad de la PCAVA al 86,5 y al 68,8%, a 1 y 5 años. La efectividad de la PCAVA disminuyó si el paciente requirió catéter inicial (HR: 3,2; p=0,014), si hubo mayor filtrado glomerular inicial (HR: 1,1; p=0,023), con antecedentes de accesos fallidos previos al PAU (HR: 3.9; p=0,001) y en mujeres (HR: 2; p=0,077).
ConclusionesLa efectividad a largo plazo de una PCAVA es elevada. Sin embargo, el porcentaje de pacientes que requieren diversos procedimientos para alcanzar un PAU y la necesidad de reintervenciones manifiestan la necesidad de optimizar la evaluación preoperatoria y el seguimiento posterior.
The guidelines recommend performing autologous vascular access rather than catheters or prosthetic grafts. An analysis is performed on the long-term effectiveness of a continued policy of priority autologous vascular access (CPAVA) in incident haemodialysis patients.
Material and methodsA retrospective and observational study was conducted on 130 patients (mean age 62.3 years, 67% male), of whom 52.3% had a catheter as initial vascular access, and who started chronic haemodialysis between 2006-2009 in our centre and in whom a CPAVA was applied. Statistical analysis by intention to treat using Cox regression.
ResultsThe first useful access (FUA) was autogenous in 118 patients (90.8%), and prosthetic in 12 (9.3%). More than one procedure was necessary to achieve a FUA in 41 (31.5%) patients. The probability of maintaining the dialysis throughout the FUA was 63.1 and 43.2%, at 1 and 5 years, respectively. During follow-up (mean=28.8 months), 75 patients (57.7%) required repairs or new accesses, extending the effectiveness of CPAVA to 86.5 and 68.8%, at 1 and 5 years, respectively. The effectiveness decreased if the patient required an initial catheter (HR: 3.2, P=.014), had higher initial glomerular filtration rates (HR: 1.1; P=.023), history of failed access before the FUA (HR: 3.9, P=.001), and in women (HR: 2, P =.077).
ConclusionsThe effectiveness of a CPAVA is high. However, a third of patients require more than one procedure to achieve FUA. Several factors adversely affect the outcome of autogenous vascular access, showing the need for optimising the preoperative evaluation and follow-up.
La enfermedad renal crónica representa un problema de salud pública por su elevada incidencia, prevalencia y morbimortalidad, sobre todo en aquellos pacientes que precisan de tratamiento renal sustitutivo. Uno de los factores que determinan la morbimortalidad de los pacientes en hemodiálisis (HD) es el acceso vascular del que disponen1.
La creación de un acceso vascular para HD útil y duradero ha sido motivo de preocupación constante para nefrólogos y cirujanos vasculares desde la realización en 1966 de la primera anastomosis arteriovenosa por Brescia2. Hoy en día, la fístula arteriovenosa en carpo o codo continúa siendo el acceso inicial en muchos pacientes. Frente a las técnicas autógenas, en los años setenta se empezaron a utilizar como accesos vasculares las prótesis arteriovenosas, que han sido durante muchos años de elección en países como Estados Unidos o Canadá. Esta tendencia se fue corrigiendo a partir de 1997, cuando la National Kidney Foundation inició la publicación de las guías KDOQI3 cuyo objetivo es, entre otros, mejorar el manejo de los pacientes en HD.
Una de las recomendaciones principales de las guías KDOQI es la creación de accesos vasculares autógenos de forma preferencial sobre otro tipo de procedimientos (prótesis AV, catéteres), dada su menor tasa de complicaciones y permeabilidad más prolongada. Sin embargo, la mayoría de las publicaciones que sustentan esta recomendación corresponden a estudios no realizados bajo una premisa de intención de tratamiento y que, a menudo, tienen como único objetivo describir la permeabilidad asociada a técnicas quirúrgicas concretas, más que su utilidad para la HD desde una perspectiva global (acceso permeable, que permita una diálisis adecuada y sin complicaciones)4–7. Por consiguiente, la efectividad real de una política continuada de accesos vasculares autógenos (PCAVA) tal como propone la guía KDOQI es poco conocida.
Por ello, el objetivo de nuestro estudio fue evaluar la efectividad a largo plazo de una PCAVA en nuestra población de pacientes incidentes en programa de HD por enfermedad renal crónica terminal.
Pacientes y métodosSe incluyó de forma retrospectiva a 130 pacientes incidentes en HD por insuficiencia renal crónica terminal en el Hospital del Mar (Barcelona) entre el 1 de enero del 2006 y el 31 de diciembre del 2009. Se excluyó a 4 pacientes que se incorporaron al programa de HD con accesos vasculares realizados en otros centros y un paciente al que se le indicó de entrada la colocación de un catéter vascular permanente.
La derivación de los pacientes al Servicio de Cirugía Vascular para la valoración del acceso de diálisis se realizó desde la consulta de enfermedad renal crónica avanzada, cuando el paciente presentó deterioro de su función renal con filtrado glomerular medido por MDRD-4 menor a 20ml/min/1,73m2, según los consensos internacionales. Se indicó un primer acceso vascular autógeno a todos los pacientes de forma preferente sobre otros tipos de acceso (catéteres, prótesis arteriovenosas) a partir de un examen físico. Como norma general se indicó una fístula de carpo en la extremidad no dominante. Posteriormente, si hubo necesidad, en el codo y, finalmente, en la extremidad dominante siguiendo el mismo criterio. A todos los pacientes se les solicitó su consentimiento informado por escrito, aprobado por el Comité Ético del Hospital del Mar.
Durante todo el seguimiento, y ante cualquier complicación, disfunción o trombosis del acceso que impidiera una diálisis adecuada, se optó por una nueva técnica autógena, siempre que fuera posible, en forma de corrección o nuevo acceso. Durante el período de estudio no hubo protocolo de exploración hemodinámica vascular sistemática en estos pacientes. Finalmente, se indicó la implantación de una prótesis arteriovenosa o un catéter permanente únicamente cuando se consideró agotada la posibilidad de acceso autógeno.
Se consideró como útil para HD aquel acceso vascular permeable, puncionable, exento de complicaciones y que permitiera HD efectivas en términos de baja recirculación, correctos parámetros de depuración de urea y sin problemas de presiones (tanto arteriales como venosas). Dichos criterios de utilidad se consideraron tanto para el primer acceso autógeno útil (PAU) como de forma acumulada para la PCAVA. A este respecto, se consideró fin de seguimiento con PCAVA efectiva cuando el paciente pudo dializarse a través de un acceso autógeno hasta su fallecimiento, trasplante o hasta la actualidad, mientras que fue fin de seguimiento con PCAVA no efectiva cuando el paciente requirió una prótesis arteriovenosa o un catéter permanente para continuar en programa de HD. Se consideraron como fracasos iniciales de la PCAVA aquellos pacientes que requirieron finalmente iniciar HD a través de una prótesis arteriovenosa (PAV) por imposibilidad de crear un PAU.
El análisis estadístico se realizó mediante el programa Statistical Package for the Social Sciences (SPSS), versión 19, SPSS Inc. Se calcularon las curvas de efectividad para HD del PAU y de la PCAVA en forma de curvas de supervivencia. Posteriormente, se analizaron los factores predictores de una menor efectividad para HD mediante test de Kaplan-Meier y regresión de Cox tanto del PAU como de la PCAVA. Se consideró estadísticamente significativo cualquier valor p<0,05.
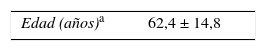
ResultadosDe los 130 pacientes, 87 (67%) eran hombres. La edad media al inicio de la diálisis era de 62,3 (±14,8) años. El 39,2% eran diabéticos, 14,6% presentaban antecedentes de coronariopatía y 40% de insuficiencia cardíaca. El filtrado glomerular medio basal al inicio de HD fue de 9,9±4,2ml/min/1,73m2. Un 52,3% precisó de catéter temporal o tunelizado para iniciar HD antes de conseguir un PAU. Las características clínicas de la población de estudio se describen en la tabla 1.
Principales variables demográficas y comorbilidades de la población de estudio
| Edad (años)a | 62,4 ± 14,8 |
| n (%) | |
|---|---|
| Sexo | |
| Hombres | 87 (66.9) |
| Mujeres | 43 (33,1) |
| Hipertensión arterial | 79 (66,9) |
| Diabetes mellitus | 51 (39,2) |
| Cardiopatía isquémica | 17 (14,4) |
| Insuficiencia cardíaca | 47 (39,8) |
| Arritmias | 24 (20,3) |
| Accidente cerebrovascular | 18 (15,3) |
| Neoplasia | 9 (7,6) |
| Primer acceso útil para hemodiálisis (PAU) | |
| Autógeno | 118 (90,8) |
| Prótesis arteriovenosa | 12 (9,2) |
| Número de accesos previos al PAU | |
| Ninguno | 89 (68,5) |
| Uno o más | 41 (31,5) |
| Catéter temporal inicial | 68 (52,7) |
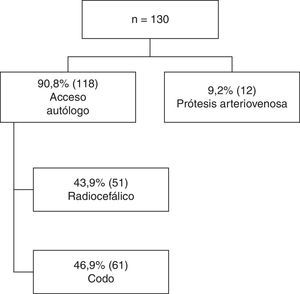
Se consiguió un PAU en 118 pacientes (90,8%). En 41 pacientes (31,5%) se requirió al menos un acceso previo antes de conseguir un PAU. La fístula radiocefálica constituyó el primer acceso autógeno realizado en 88 pacientes (67,7%), y el PAU lo fue en un 43,9% de los casos. En 61 pacientes (46,9%), el PAU fue una fístula de codo. Finalmente, en 12 pacientes (9,2%) fue necesario, tras varios intentos infructuosos de acceso autógeno, implantar una prótesis arteriovenosa para el inicio de la terapia renal sustitutiva. En la figura 1 se representa con un diagrama la distribución del PAU.
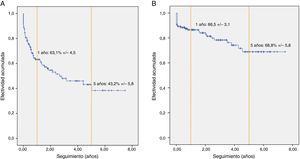
La probabilidad de que un paciente se mantuviera en HD a través del PAU, incluyendo como fracasos inmediatos al grupo de pacientes que requirieron una prótesis arteriovenosa inicial, fue del 63,1% al año y de 43,2% a los 5 años (fig. 2a). Dicha probabilidad disminuyó de forma significativa entre aquellos pacientes que habían precisado un catéter temporal para iniciar la HD (HR: 1,7; p=0,049), y en aquellos con valores más altos de filtrado glomerular basal (HR: 1,1; p=0,014).
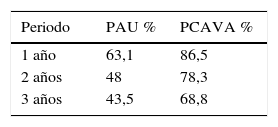
A lo largo del seguimiento, se efectuaron reparaciones quirúrgicas o nuevos accesos autógenos para tratar las disfunciones o pérdidas del PAU en 75 pacientes (57,7%), consiguiendo extender la efectividad de la PCAVA a 1 y 5 años al 86,5 y 68,8%, respectivamente (fig. 2b). En la tabla 2 se exponen los porcentajes de efectividad del PAU y la PCAVA a 1, 3 y 5 años.
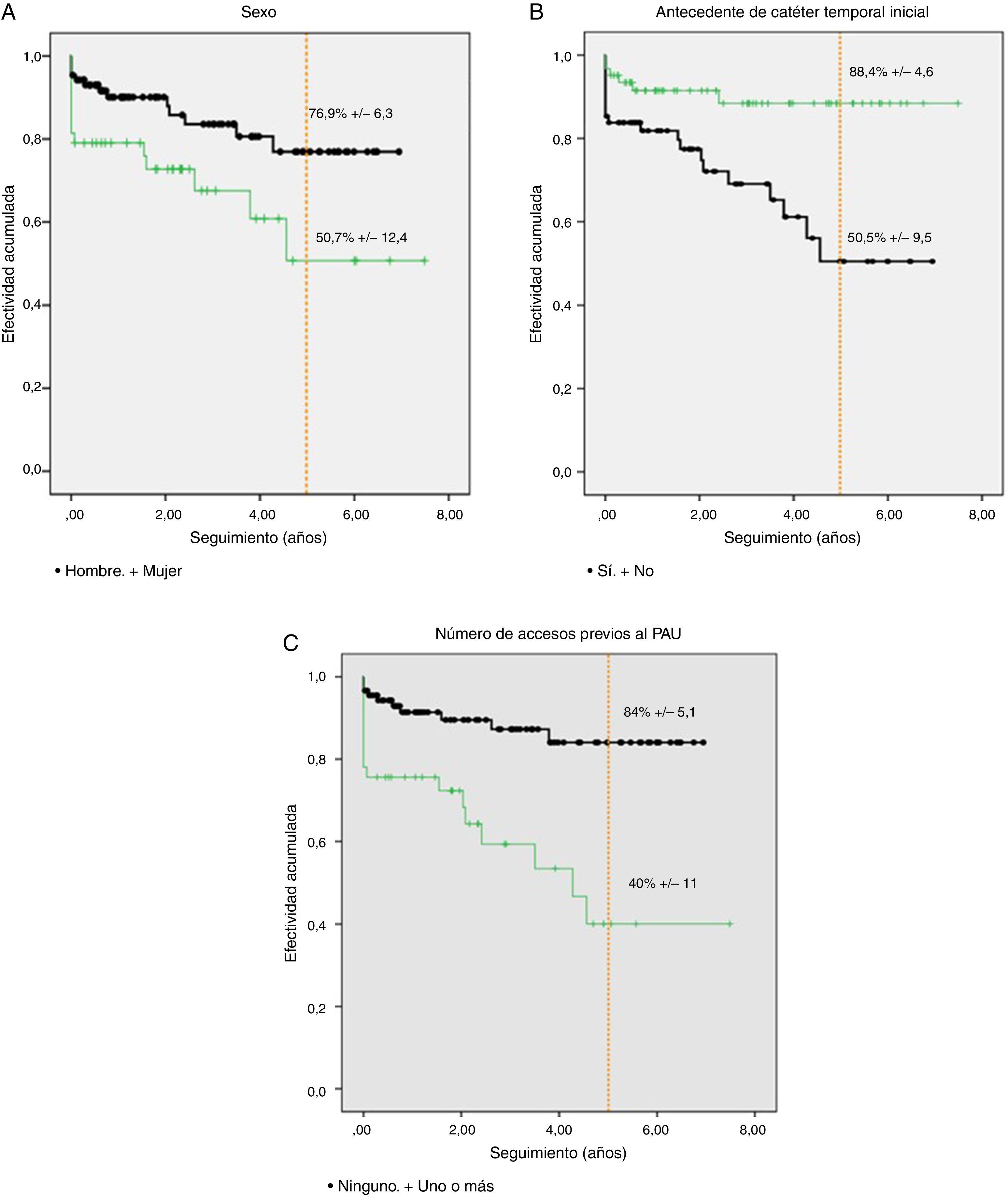
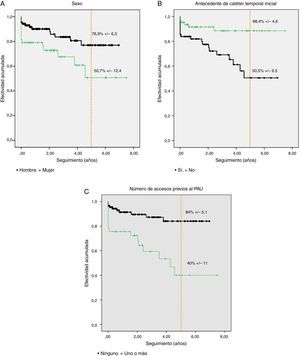
Fueron predictores de un mayor fracaso de esta política de acceso autógeno preferencial el sexo femenino (HR: 2; p=0,077) (fig. 3a), el antecedente de catéter temporal al inicio del programa de HD (HR: 3,2; p=0,014) (fig. 3b), los valores más elevados de filtrado glomerular basal (HR: 1,1; p=0,023) y, obviamente, la presencia de al menos un acceso fallido previo al PAU (HR: 3,9; p=0,001) (fig. 3c). Según esto, a 5 años, la probablidad de que una mujer siga dializándose a través de un acceso autógeno es del 51 frente al 77% en varones; del 88% si no hay antecedente de catéter temporal previo frente al 51% si este fue necesario y del 84% en pacientes que no requirieron accesos previos frente al 40% en aquellos que requirieron uno o más. Se resumen estos datos en la tabla 3. No se asociaron a una menor efectividad de la PCAVA la edad, la diabetes ni otras comorbilidades.
Efectividad acumulada de una política continuada de acceso vascular autógeno para hemodiálisis en función de: A) sexo del paciente; B) antecedente de catéter temporal inicial; C) número de accesos autógenos previos al primero útil para diálisis. Detalle a 5 años.
PAU: primer acceso útil.
Principales factores que modifican el éxito de la política continuada de acceso vascular autógeno (PCAVA) y los porcentajes de efectividad asociados
| Factores que modifican la efectividad PCAVA (a 5 años) | |
|---|---|
| Mujeres 51% | Varones 77% |
| Antecedente de catéter 51% | Sin antecedente de catéter 88% |
| Uno o más accesos previos al PAU 40% | Sin accesos previos al PAU 84% |
La literatura científica sobre accesos para HD es especialmente prolija en artículos sobre técnicas quirúrgicas o endovasculares concretas, que son especialmente útiles para valorar su contribución específica respecto a otras, pero que a menudo no permiten tener una visión de conjunto8,9. En contraposición, los estudios de historia natural permiten cuantificar y analizar los principales problemas asociados a la durabilidad y utilidad de los accesos, la probabilidad de reintervenciones o la posibilidad de acabar con un catéter permanente, desde una perspectiva global centrada en el paciente10–15. Nuestro estudio, en la línea de los anteriores, contribuye a un mejor conocimiento de la efectividad real de una PCAVA tal como propone la guía KDOQI, y aporta información específica sobre 2 aspectos escasamente analizados hasta la actualidad: el número de intervenciones necesarias para conseguir un acceso útil y la durabilidad/utilidad de una política preferencial de accesos autógenos a largo plazo realizando un análisis por intención de tratamiento.
Respecto a las características de la población de estudio, edad de entrada en diálisis y distribución de sexos, no se aprecian grandes diferencias respecto a estos aspectos en estudios del área mediterránea16. En estudios procedentes de Estados Unidos, se puede apreciar una edad de entrada en diálisis sustancialmente menor (en torno a los 56 años) y más altas tasas de comorbilidades como la cardiopatía isquémica7. De hecho, se ha descrito una mayor supervivencia en los pacientes en HD del área mediterránea si se compara con otras regiones europeas o los Estados Unidos, lo que redunda en la importancia de extender al máximo la vida de los accesos vasculares autógenos17,18.
Siguiendo recomendaciones de las guías ya citadas, en nuestro centro la fístula radiocefálica constituye el primer acceso autógeno creado en casi un 68% de los pacientes: este llega a ser el primer acceso útil en casi la mitad de ellos. El acceso autógeno al nivel del codo (comprendiendo humerocefálico y humerobasílico) representa el PAU en un 46,9%. En la serie descrita por Solesky et al.19, el primer acceso creado es radiocefálico en un 20%.
En nuestra muestra de población, el porcentaje de pacientes que iniciaron la HD a través de catéter temporal o tunelizado fue del 52,3%, proporción similar a los datos descritos en otros trabajos y en las guías KDOQUI3,4,16,18,20. Es conocido que el hecho de iniciar la HD a través de un catéter temporal o tunelizado se asocia de forma independiente a unos peores resultados en la consecución de accesos vasculares autógenos. Ethier et al. describen como factor más importante asociado al uso de catéter inicial la derivación tardía al especialista, que varía según países20.
En nuestro grupo, un 31,5% de los pacientes requirieron la realización de más de un acceso arteriovenoso para conseguir un PAU. En trabajos similares, cerca de la mitad de los pacientes requirieron más de un procedimiento para concluir en un acceso autógeno válido para diálisis21,22. Conseguimos que el primer acceso permanente para HD fuese una fístula arteriovenosa en un 90,8%, porcentaje muy superior al objetivo de 65% marcado por la Fistula First Initiative21,23. Aun así, un 9,2% de nuestros pacientes se presentaron como fracasos iniciales de esta política, y requirieron la colocación de protésis arteriovenosa, dato que contrasta con la prevalencia de diálisis a través de acceso protésico en los Estados Unidos cercana al 20% según datos del 201322.
Al año, un 63% de los pacientes se mantienen en HD a través del PAU. Patel et al. y Biuckians et al. describen tasas de permeabilidad primaria similares al año24,25. Gracias al tratamiento sucesivo de las disfunciones y trombosis de las fístulas arteriovenosas mediante reparaciones o la creación de nuevos accesos autógenos, conseguimos que la probabilidad de que nuestros pacientes se dializasen a través de un acceso autógeno fuese del 87 y del 69% a 1 y 5 años, respectivamente. Según nuestro conocimiento, este dato no ha sido descrito con anterioridad desde esta perspectiva y, sin embargo, parece una información muy destacable no solo para la comparación con otras estrategias terapéuticas sino también de información para los pacientes que entran en un programa de diálisis.
En cuanto a los factores que influyen negativamente en la supervivencia de los accesos autógenos, en estudios consultados se cita la edad, el sexo femenino y la presencia de diabetes como factores relacionados20,22. En nuestro trabajo, los factores que se asociaron de forma estadísticamente significativa con unos peores resultados en la PCAVA fueron el sexo femenino, el antecedente de catéter temporal para iniciar la diálisis, la presencia de uno o más accesos fallidos al primero útil y los valores elevados de filtrado glomerular en el momento de realizar el acceso.
En el caso del sexo fememino y del antecedente de catéter previo, puede atribuirse esta peor evolución a la peor calidad del sistema vascular. Either et al.20 ya describen mayor tasa de fallo de los accesos cuanto más tiempo pasa entre su creación y la primera canulación (puede entenderse que los pacientes a los que se les realiza el acceso demasiado pronto tienen en el momento de la cirugía mayores aclaramientos), si bien no se conocen las causas asociadas a este fracaso. Fueron analizados otros ítems como la presencia de diabetes mellitus, la edad, el nivel de hemoglobina en el momento de la realización del acceso así como otras comorbilidades, sin encontrar diferencias estadísticamente significativas en la curva de supervivencia de los accesos.
Una de las principales limitaciones de este estudio es su carácter retrospectivo, lo que ha limitado el número de variables preoperatorias que han podido incluirse sin pérdida de información o con información deficiente. Así mismo, el escaso número de pacientes incluidos en el análisis puede haber limitado la detección de factores predictores a aquellos que mostraron solo una relación estrecha con la disfución tardía del acceso. Esta limitación, sin embargo, es común a los otros estudios que han valorado los resultados también desde una perspectiva centrada en el paciente19,23.
Por último, disponemos del dato de la incidencia de catéter al inicio de la diálisis, no así de la prevalencia de diálisis a través de catéter en nuestra población de estudio, información que resultaría interesante como medida de calidad de la asistencia global al paciente en diálisis. Así mismo, solo se incluyen en el estudio los pacientes valorados por el cirujano vascular y, por tanto, no se tiene en cuenta a aquella pequeña porción de la población que, por su estado general, se mantiene dializada a través de un catéter sin expectativas de que le realicen un acceso vascular autógeno o protésico.
ConclusionesLa efectividad a largo plazo de una PCAVA desde una perspectiva centrada en el paciente es elevada. Sin embargo, el porcentaje de pacientes que requieren más de un acceso antes de alcanzar un PAU, el elevado número de casos que precisan de un catéter para iniciar la diálisis y la frecuente necesidad de reparar o realizar nuevos accesos autógenos con el tiempo ponen de manifiesto la conveniencia de optimizar la evaluación clínica preoperatoria y durante el seguimiento. La detección de factores predictores de disfución tardía puede ser de gran utilidad para este propósito. Son necesarios, sin embargo, nuevos estudios para valorar si la adición de exploraciones complementarias (como puede ser el ecodoppler) al examen clínico contribuye a mejorar los resultados de la PCAVA.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores de este artículo declaran no tener conflictos de interés potencialmente relacionados con los contenidos de este artículo.
Parte de este trabajo fue presentado en el Congreso de la Sociedad Catalana de Angiología, Cirugía Vascular y Endovascular, que tuvo lugar en Sitges en mayo del 2014, con el título «Utilitat d’una política d’accès vascular autòleg prioritari en pacients que inicien el programa d’hemodiàlisi per insuficiència renal crónica».