Actualmente, la mayoría de los pacientes con isquemia crítica por lesiones del sector fémoro-poplíteo-distal (FPD) son tratados de forma endovascular según se desprende del último registro publicado por la Sociedad Española de Angiología y Cirugía Vascular.
En referencia al tratamiento endovascular de este sector, la mayoría de las ocasiones dedicamos nuestra atención a revisar lo actual y venidero de cada nueva tecnología terapéutica, permeabilidades, calidad de vida de los pacientes tratados, el porcentaje de complicaciones del dispositivo y del paciente, etc.1. No obstante, no se suele recabar suficiente atención sobre el propio hecho que nos lleva a esa revascularización en un paso fundamental: la recanalización propiamente dicha. El paso de las lesiones hasta vaso distal permeable.
Es bien sabido que la tasa de éxito técnico, esto es, la consecución del tratamiento de la lesión, suele ser muy alta y varía fundamentalmente de acuerdo a características de las mismas: mayor en las estenosis que en las oclusiones, mayor en lesiones cortas que largas, mayor de forma subintimal que endoluminal en las oclusiones, y mayor en los territorios ilíaco que femoral y que el sector infragenicular.
El éxito técnico es habitualmente muy elevado, pero no total, y actualmente tratamos grandes volúmenes de pacientes. Por tener una buena referencia podemos citar que el porcentaje de fracaso técnico en recanalizar la lesión oscila en el sector FPD —en manos expertas— en torno a un 4%2. Estas son situaciones en las que el paciente o no se puede revascularizar, o bien debe someterse a una cirugía abierta, que no siempre es posible por la edad, la comorbilidad o la ausencia de material autólogo para injerto.
Pero, aunque actualmente todos conocemos la posibilidad de un acceso retrógrado en el sector distal para el tratamiento de lesiones arteriales de los sectores infrainguinales, son pocos los cirujanos vasculares que verdaderamente los ejecutan como recurso.
Nuestra reflexión parte de una idea verosímil, a nuestro modo de ver. ¿Por qué intentamos recanalizar sistemáticamente el sector ilíaco de forma retrógrada y en cambio nos valemos tan poco del mismo tipo de abordaje en lesiones infrainguinales?
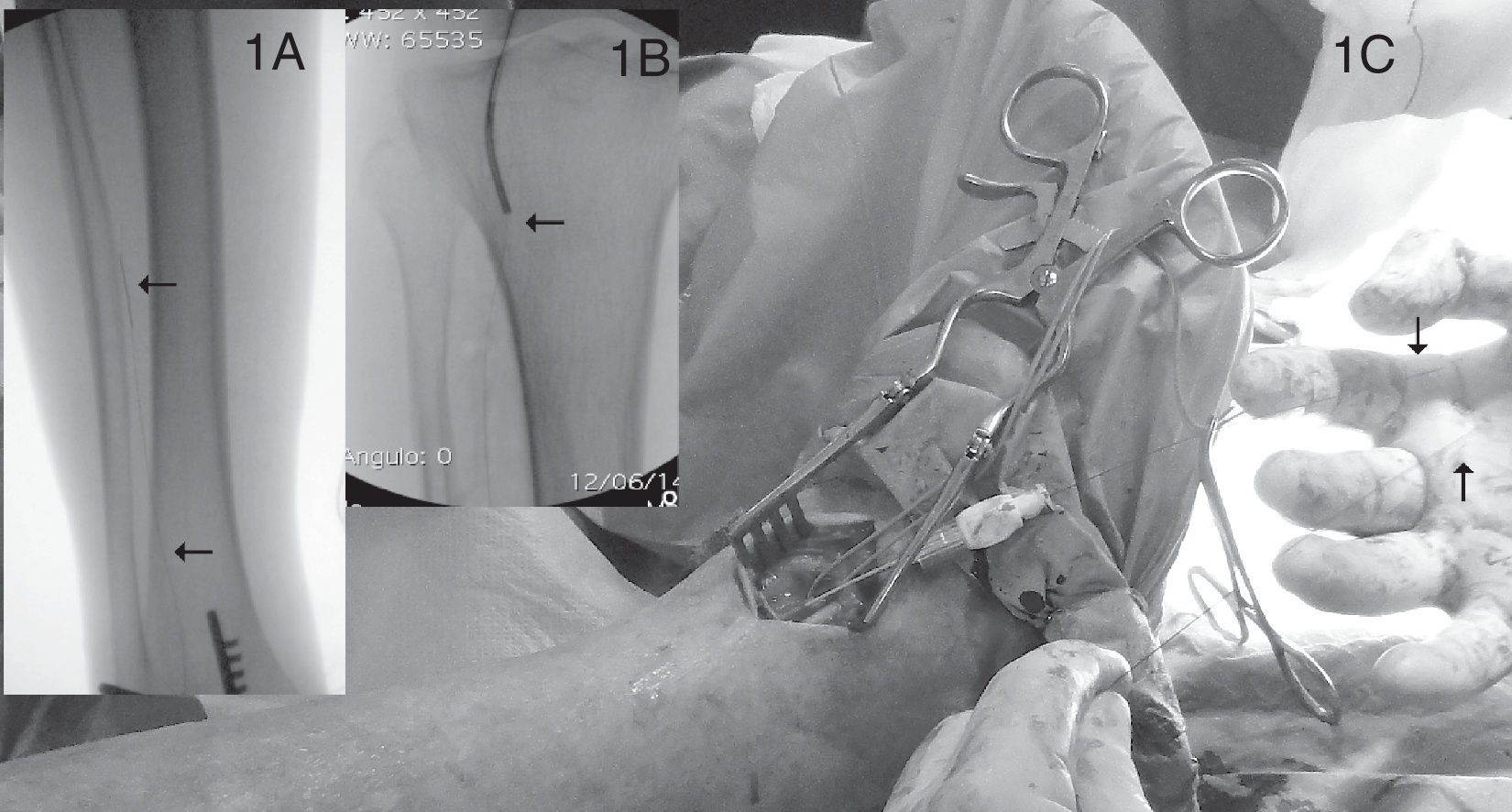
Descripción técnicaPor una parte, el perfil de los dispositivos está diseñado para un abordaje anterógrado de las lesiones. Por otro lado, las arterias de mediano calibre como la femoral común o la superficial permiten el desarrollo normal de nuestros procedimientos endovasculares con un nivel muy bajo de complicaciones. Sin embargo, cuando por el tipo de lesión o por un acceso de las lesiones anterógrado complicado, realizamos un abordaje retrógrado percutáneo o por disección (fig. 1), con sistemas de micropunción (Micropuncture® Set 4F, Cook Medical Inc.) y guías de bajo perfil (0,014 pulgadas Stabilizer® Plus, 300cm Cordis Corporation o V-18™ ControlWire®, Boston Scientific), observamos que dichas lesiones se recanalizan habitualmente de forma sencilla. El paso siguiente es completar esta técnica ya bien descrita (SAFARI)3 rescatando la guía retrógrada con lazo anterógrado (6F Amplatz GooseNeck® Snare Kit- eV3) o bien reintroduciéndola en nuestro catéter diagnóstico proximal desde el espacio subintimal y reconvertir el procedimiento a través de un recién creado through and through para tratar las lesiones con seguridad (fig. 2).
1A) Miniabordaje quirúrgico de tibial anterior y paso retrógrado de guía de bajo perfil (flechas). 1B) Reencuentro en espacio subintimal poplíteo de guía retrógrada de bajo perfil y catéter diagnóstico multipropósito anterógrado. 1C) Establecimiento del through and through con guía de bajo perfil larga (flechas) por el cual se termina el procedimiento de forma anterógrada.
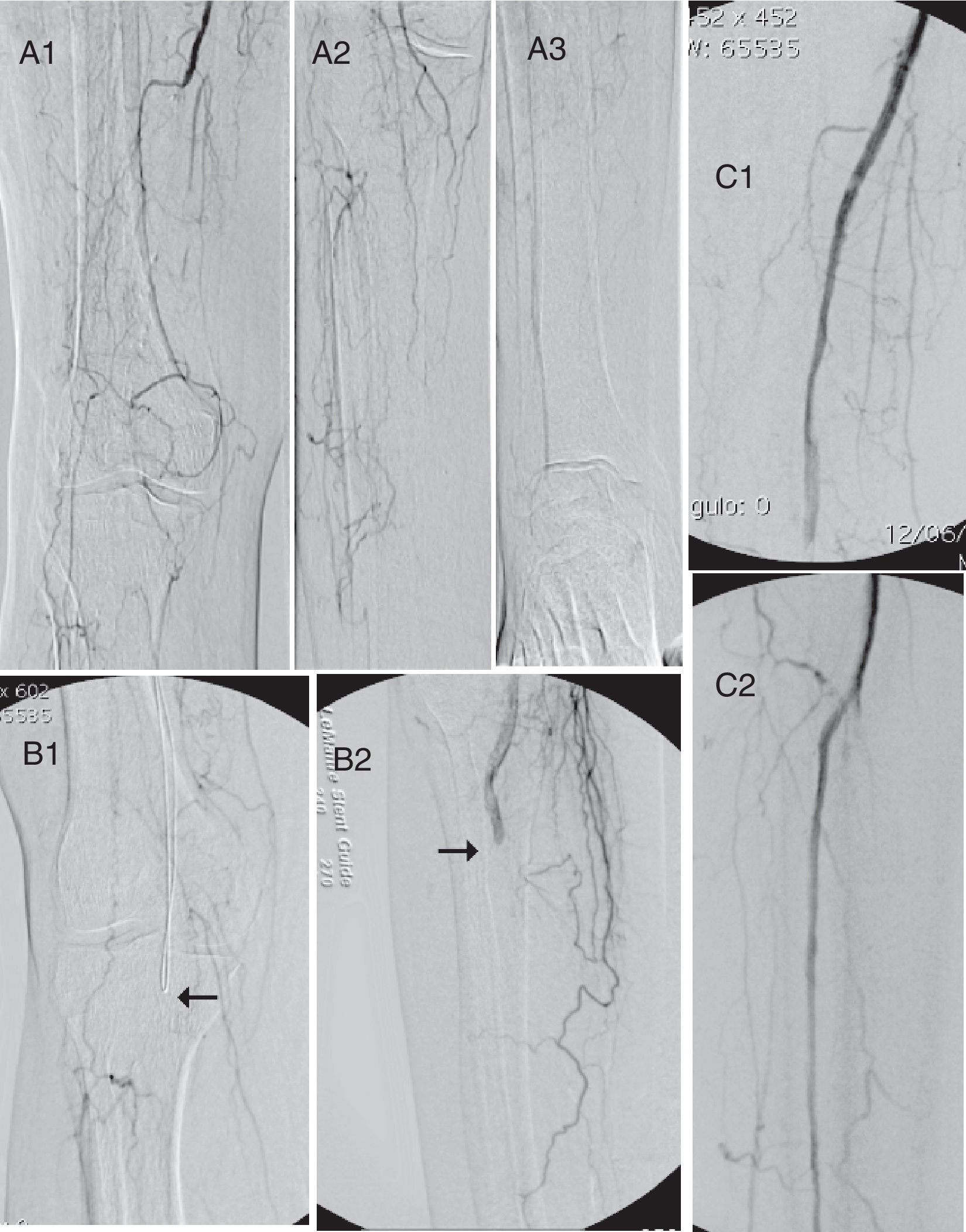
Arteriografía selectiva del MID intraoperatoria. Inicialmente se aprecia una extensa oclusión del sector FPD (A1, A2, A3) con relleno tardío de la arteria tibial anterior (A3). Se intenta una recanalización anterógrada por vía subintimal (B1) sin éxito (B2). Tras el through and through se consigue recanalizar y tratar toda la oclusión (C1, C2).
En nuestra opinión, el acceso retrógrado requiere un cambio de concepto. El cirujano vascular cuando estudia el caso de un paciente con isquemia crítica, debería entrever un nivel de dificultad para recanalizar las lesiones apriorísticamente. Si lo considerase moderado o alto, sería deseable tener ya previsto antes de la intervención qué eje distal permitiría un acceso retrógrado y no verse envuelto en un intento excesivamente prolongado de recanalización anterógrada con un probable fracaso técnico. De ese modo, si surgiera la dificultad durante el procedimiento habitual —anterógrado— ya en curso (fig. 1); podría redirigir rápidamente el procedimiento. Para lograr esto de forma rutinaria habría que preparar en los casos probables (dificultad a priori moderada-alta) desde el principio un campo quirúrgico incluyendo toda la extremidad y no solo el habitual de ambas regiones inguinales. También en casos de una arteria distal excesivamente calcificada —pero permeable— para minimizar el riesgo de complicaciones de la punción, con un acceso quirúrgico mínimo en pocos minutos el cirujano vascular puede exponer una pequeña porción pero suficiente del eje distal elegido, y puncionarlo con mayor seguridad. Al utilizar guías de bajo perfil, posteriormente no hay ni siquiera que aplicar sutura a la pared, que con una breve presión y hemostáticos, queda sellada (fig. 2).
ComentariosSin duda cada técnica quirúrgica presenta contraindicaciones y entre las del acceso retrógrado se pueden entender como tales la obesidad, anatomías hostiles por cirugías o traumatismos previos, infección de partes blandas distales, obliteración extensa de los ejes distales en zonas de fácil acceso, y las propias indicaciones de amputación primaria de todos conocidas.
Con este cambio de concepto, no entendiendo el acceso retrógrado como una técnica rara sino como una forma fácil de recanalizar lesiones —como hacemos en el sector ilíaco— y reconvertir nuestro procedimiento en lugar de prolongarlo innecesariamente con lesiones muy complejas de tratar anterógradamente, nuestro éxito técnico podría ser verdaderamente alto. Es en definitiva un paso más de lo que denominamos en nuestro servicio «alta resolución» en cirugía endovascular.