El incremento del uso de la cirugía endovascular en el tratamiento del aneurisma de aorta abdominal (AAA) puede haber modificado el perfil de los pacientes que son tratados mediante cirugía abierta (CA) y sus resultados.
ObjetivoEvaluar la evolución, las características clínicas y anatómicas de los pacientes tratados mediante CA electiva de AAA en los últimos años en nuestro servicio y su relación con los resultados postoperatorios.
Material y métodosRealizamos un estudio retrospectivo de pacientes tratados mediante CA electiva de AAA entre 2008 y 2014 con TAC preoperatoria disponible. Registramos: datos demográficos (edad, sexo), comorbilidad (cardíaca, respiratoria, renal), medicación preoperatoria, características anatómicas (diámetro, longitud, calcificación, trombo y angulación del cuello aórtico proximal) y parámetros analíticos. Definimos cuello aórtico proximal hostil como: <10mm de longitud o >50% de la circunferencia de trombo o >50% calcificación o angulación infrarrenal >60°. Registramos: mortalidad, complicaciones, reintervenciones y reingresos. Dividimos la muestra en 2 periodos: 1 (2008-2011) y 2 (2012-2014).
ResultadosIncluimos a 107 pacientes con edad media de 69,26 años (DE=6,239). El tiempo medio de seguimiento fue 28,39 meses (DE=23,13) con una supervivencia del 78,6% (n=92) a los 64 meses. En el periodo 2 aumentó la incidencia de cuello hostil (45,2 vs. 64,6%; p<0,05) y la calcificación >50% en el cuello aórtico (8,1 vs. 24,1%; p<0,05). También en el periodo 2 se requirió un mayor número de transfusiones sanguíneas (26,2 vs. 56,9%; p<0,05) pero se produjeron menos complicaciones cardiológicas en los 30 primeros días (16,7 vs. 4,6%; p<0,05). Las tasas de mortalidad, reintervención y reingreso fueron similares en ambos periodos (p>0,05).
ConclusiónEn nuestra serie los pacientes tratados mediante CA de AAA presentan características anatómicas progresivamente menos favorables, sin que ello se acompañe de una mayor morbimortalidad postoperatoria.
The increasing use of endovascular repair in the treatment of abdominal aortic aneurysm (AAA) may have modified the profile of patients undergoing open repair (OR), as well as the results.
ObjectiveThe aim is to evaluate the clinical and anatomical characteristics of patients with AAA undergoing elective OR in our department over the last few years, and their relationship with the post-operative results.
MethodsA retrospective study was conducted on patients undergoing elective AAA OR between 2008 and 2014 and who had a pre-operative computed tomography (CT) scan available. The following variables were recorded: Demographics (age, gender), comorbidities (cardiac, respiratory, renal), pre-operative medication, anatomical characteristics (proximal neck diameter, length, calcification, thrombus, and angulation), and blood test parameters. A hostile proximal infrarenal aortic neck was defined as: <10mm length and/or >50% circumference thrombus and/or >50% calcification and/or >60° angulation. The mortality, complications, re-interventions and re-admissions were recorded. The sample was divided into 2 periods: 1 (2008-2011) and 2 (2012-2014).
ResultsA total of 107 patients were included, with mean age of 69.26 years (SD=6.239). Mean follow-up was 28.39 months (SD=23.13), with a survival rate of 78.6% (n=12) at 64 months. It was found that there was a greater incidence of hostile neck (45.2 vs. 64.6%; P<.05) and proximal neck calcification >50% (8.1 vs. 24.1%; P<.05) in the second period of time. During period 2 a greater number of blood transfusions were required (26.2 vs. 56.9%; P<.05), but fewer cardiac complications were recorded during the first 30 days post-surgery (16.7 vs. 4.6%; P<.05). The mortality, re-intervention, and re-admission rates were similar in both periods (P>.05).
ConclusionIn our series, the patients with AAA who underwent elective OR showed increasingly less favourable anatomical characteristics, but this does not lead to increased postoperative morbidity and mortality.
La cirugía abierta (CA) era tradicionalmente el tratamiento de elección en los aneurismas de aorta abdominal (AAA). Sin embargo, desde la irrupción y posterior generalización de la reparación endovascular de los aneurismas (EVAR)1, la CA va quedando relegada, en muchos centros, a un segundo plano, o se reserva para casos desfavorables para EVAR. Esto hace suponer que las características anatómicas y clínicas de los pacientes tratados con CA pueden haber variado en los últimos años respecto a décadas previas, aunque existen pocas publicaciones al respecto. Piazza et al. destacan cómo ha aumentado la edad y comorbilidad de los pacientes tratados por AAA en los últimos años2. Costin et al. describen cómo, en la era endovascular, aumenta la dificultad técnica en pacientes con AAA tratados mediante CA, con más frecuente pinzamiento suprarrenal o ligadura de la vena renal, aunque esto no influye en sus tasas de morbimortalidad postoperatoria3. Aunque existen múltiples estudios sobre diferentes características anatómicas, especialmente el cuello aórtico, para EVAR de los AAA4–7, no existen estudios que valoren cómo han variado estas condiciones anatómicas en los pacientes tratados con CA en los últimos años.
En nuestro servicio, en contra de las tendencias más generalizadas, se ha optado en los últimos años por continuar realizando, considerablemente, CA de exclusión de los AAA, equilibrándola con EVAR. El objetivo de este trabajo es evaluar la posible variación de las características clínicas y anatómicas de los pacientes con AAA tratados mediante CA electiva en los últimos 7 años en nuestro centro hospitalario, y su relación con la morbimortalidad precoz y tardía.
Material y métodoSe realiza un estudio observacional retrospectivo en el que se incluye a todos los pacientes tratados mediante CA electiva de AAA entre los años 2008 y 2014 en nuestro centro. Se excluyen los aneurismas rotos, suprarrenales o aquellos de los que no se dispone de estudio radiológico previo.
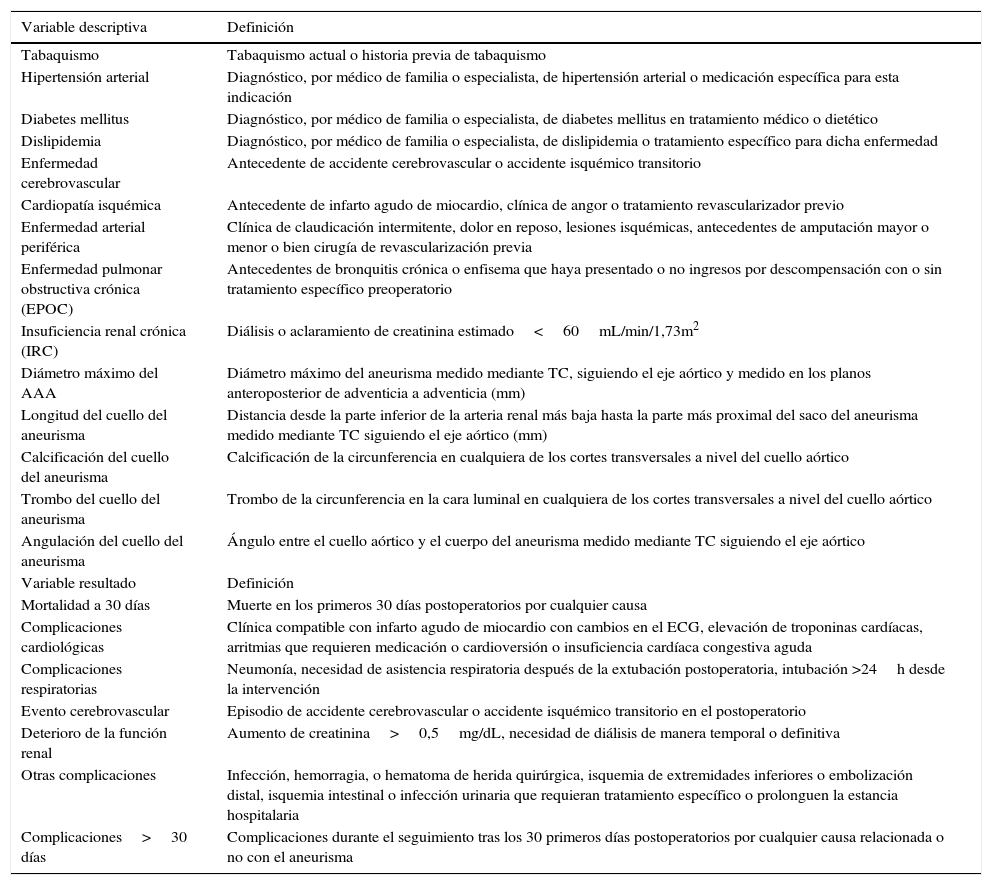
Se registraron datos preoperatorios: demográficos (edad y sexo), comorbilidades y medicación preoperatoria. La tabla 1 contiene definidas, de manera detallada, las variables clínicas, anatómicas y las variables resultados registradas en el estudio. Registramos las variables relacionadas con las características anatómicas del cuello proximal del aneurisma: diámetro, longitud, calcificación, trombo y angulación. Consideramos cuello hostil aquellos que presenten uno o más de los siguientes criterios:
- •
<10mm de longitud desde la renal más baja hasta el inicio del aneurisma.
- •
>50% de trombo en la circunferencia en la cara luminal en cualquiera de los cortes transversales a nivel del cuello aórtico.
- •
<50% de calcificación en la circunferencia en cualquiera de los cortes transversales a nivel del cuello aórtico.
- •
Ángulo>60° entre el cuello aórtico y el cuerpo del aneurisma.
Definición de las variables descriptivas y respuesta del estudio
| Variable descriptiva | Definición |
|---|---|
| Tabaquismo | Tabaquismo actual o historia previa de tabaquismo |
| Hipertensión arterial | Diagnóstico, por médico de familia o especialista, de hipertensión arterial o medicación específica para esta indicación |
| Diabetes mellitus | Diagnóstico, por médico de familia o especialista, de diabetes mellitus en tratamiento médico o dietético |
| Dislipidemia | Diagnóstico, por médico de familia o especialista, de dislipidemia o tratamiento específico para dicha enfermedad |
| Enfermedad cerebrovascular | Antecedente de accidente cerebrovascular o accidente isquémico transitorio |
| Cardiopatía isquémica | Antecedente de infarto agudo de miocardio, clínica de angor o tratamiento revascularizador previo |
| Enfermedad arterial periférica | Clínica de claudicación intermitente, dolor en reposo, lesiones isquémicas, antecedentes de amputación mayor o menor o bien cirugía de revascularización previa |
| Enfermedad pulmonar obstructiva crónica (EPOC) | Antecedentes de bronquitis crónica o enfisema que haya presentado o no ingresos por descompensación con o sin tratamiento específico preoperatorio |
| Insuficiencia renal crónica (IRC) | Diálisis o aclaramiento de creatinina estimado<60mL/min/1,73m2 |
| Diámetro máximo del AAA | Diámetro máximo del aneurisma medido mediante TC, siguiendo el eje aórtico y medido en los planos anteroposterior de adventicia a adventicia (mm) |
| Longitud del cuello del aneurisma | Distancia desde la parte inferior de la arteria renal más baja hasta la parte más proximal del saco del aneurisma medido mediante TC siguiendo el eje aórtico (mm) |
| Calcificación del cuello del aneurisma | Calcificación de la circunferencia en cualquiera de los cortes transversales a nivel del cuello aórtico |
| Trombo del cuello del aneurisma | Trombo de la circunferencia en la cara luminal en cualquiera de los cortes transversales a nivel del cuello aórtico |
| Angulación del cuello del aneurisma | Ángulo entre el cuello aórtico y el cuerpo del aneurisma medido mediante TC siguiendo el eje aórtico |
| Variable resultado | Definición |
| Mortalidad a 30 días | Muerte en los primeros 30 días postoperatorios por cualquier causa |
| Complicaciones cardiológicas | Clínica compatible con infarto agudo de miocardio con cambios en el ECG, elevación de troponinas cardíacas, arritmias que requieren medicación o cardioversión o insuficiencia cardíaca congestiva aguda |
| Complicaciones respiratorias | Neumonía, necesidad de asistencia respiratoria después de la extubación postoperatoria, intubación >24h desde la intervención |
| Evento cerebrovascular | Episodio de accidente cerebrovascular o accidente isquémico transitorio en el postoperatorio |
| Deterioro de la función renal | Aumento de creatinina>0,5mg/dL, necesidad de diálisis de manera temporal o definitiva |
| Otras complicaciones | Infección, hemorragia, o hematoma de herida quirúrgica, isquemia de extremidades inferiores o embolización distal, isquemia intestinal o infección urinaria que requieran tratamiento específico o prolonguen la estancia hospitalaria |
| Complicaciones>30 días | Complicaciones durante el seguimiento tras los 30 primeros días postoperatorios por cualquier causa relacionada o no con el aneurisma |
AAA: aneurisma de la aorta abdominal; TC: tomografía computarizada.
Analizamos la vía de abordaje quirúrgico (transperitoneal o retroperitoneal), la asociación o no de aneurisma ilíaco y la necesidad de transfusión. Así mismo, se registran las cifras de hemoglobina, hematocrito, creatinina, filtrado glomerular y fibrinógeno preoperatorias y a las 48 h de la intervención. Durante el postoperatorio inmediato (30 primeros días) registramos complicaciones cardiológicas, cerebrovasculares, respiratorias, locales, renales, reintervenciones, reingresos y mortalidad.
Durante el seguimiento clínico ambulatorio de estos pacientes registramos la aparición de complicaciones tras los 30 primeros días de la intervención.
Se realiza un análisis descriptivo de la serie, con las medias y desviación estándar para las variables cuantitativas, y con los porcentajes para las variables cualitativas.
Se realiza una división de la muestra en 2 periodos: periodo 1 (2008-2011) y periodo 2 (2012-2014), debido al cambio de dirección del departamento poco antes de 2012, cuando se varió la estrategia terapéutica de los AAA, y se comparan ambos grupos utilizando el test de la Chi-cuadrado para variables cualitativas (con la corrección de Fisher cuando lo requería) y el test de Student para variables cuantitativas, dada la normalidad de los parámetros estudiados. Se considera significación estadística una p<0,05.
Se realiza un análisis de supervivencia para ambos periodos mediante el test de Kaplan-Meier y el test de log-rank.
ResultadosSe ha intervenido de manera electiva a125 pacientes con AAA infrarrenal entre 2008 y 2014. Se excluye a 18 por no disponer de TAC preoperatoria, con lo que quedan un total de 107 pacientes.
La edad media es de 69,26 años (DE=6,239); el 96,3% son hombres. El tiempo medio de seguimiento ha sido de 28,39 meses (DE=23,13) con una supervivencia del 78,6% (n=92) a los 64 meses, con 3 pérdidas de seguimiento que se han incluido en el estudio, al contar con datos clínicos y anatómicos para los análisis iniciales.
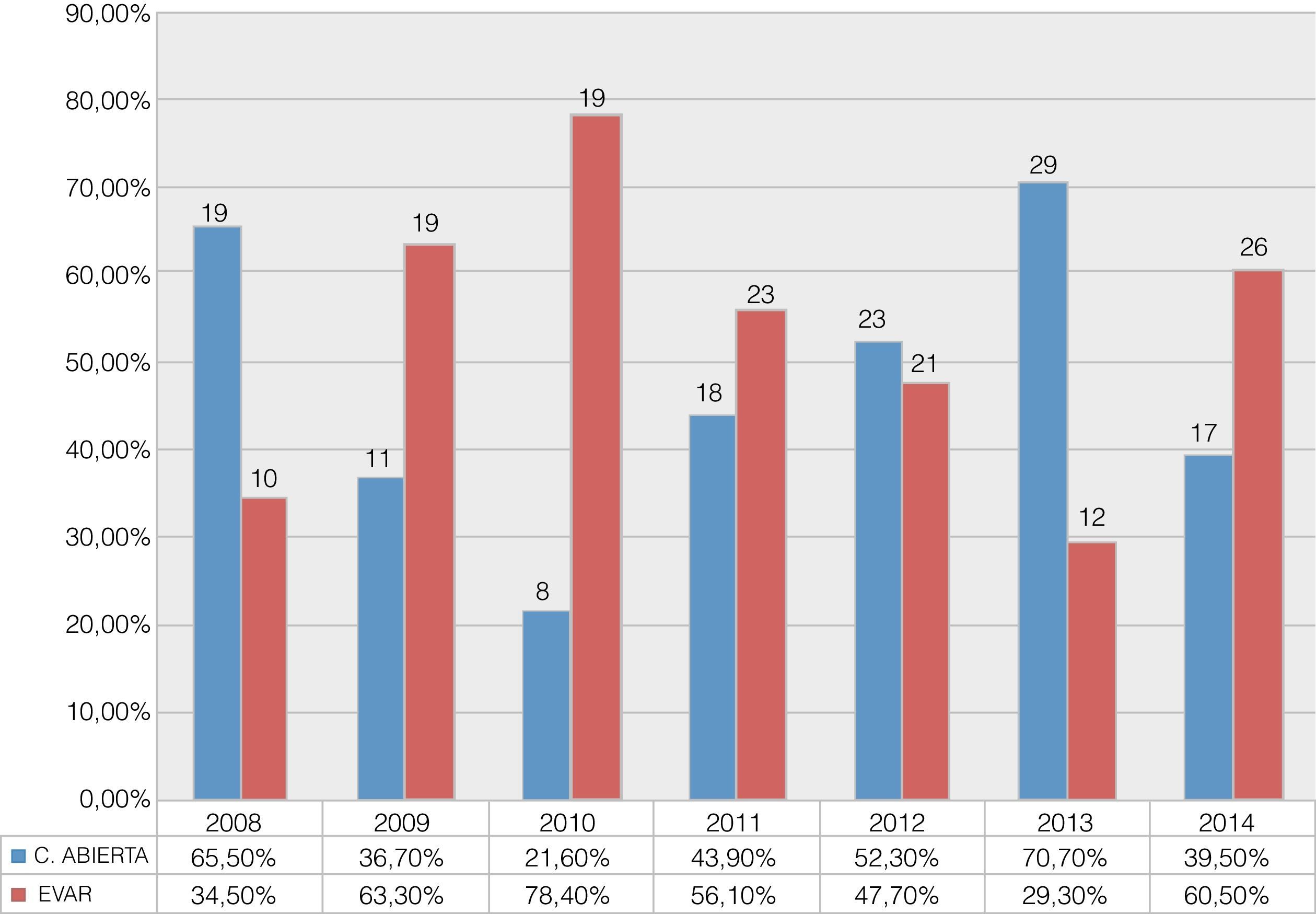
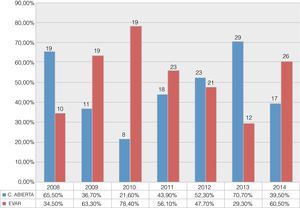
La tendencia inicial en este periodo de tiempo fue hacia un descenso progresivo del uso de la CA, hasta que en 2011, debido a un cambio en la dirección del servicio, se produjo una inversión, con predominio de la CA frente a EVAR para el tratamiento de los AAA. Se observa como en el último año del periodo estudiado el uso de ambas técnicas vuelve a igualarse, llegando a ser aproximadamente del 60% para EVAR y del 40% para CA (fig. 1).
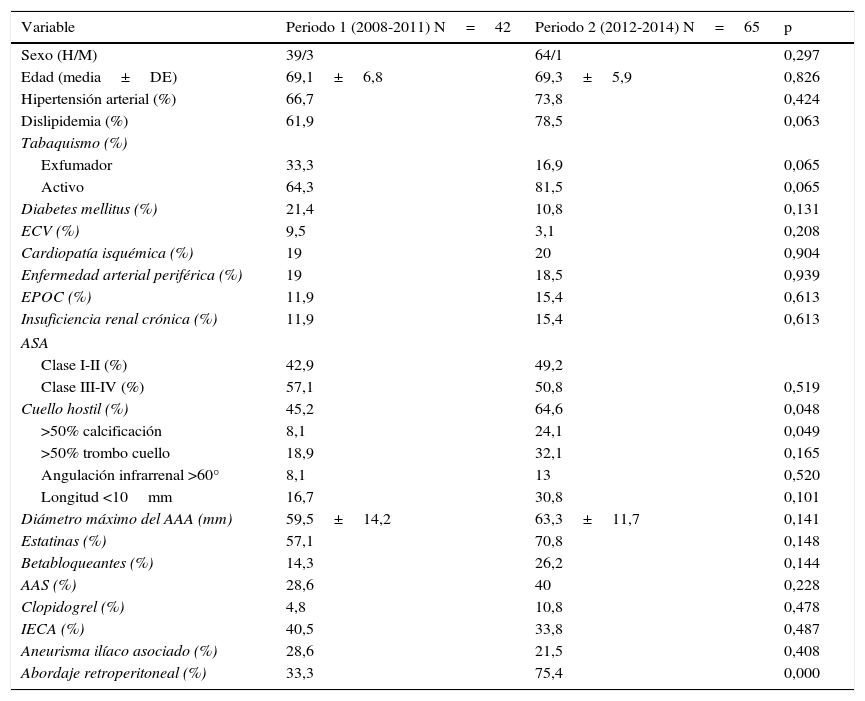
En el análisis por periodos no hemos encontrado diferencias estadísticamente significativas en cuanto a las comorbilidades de los pacientes intervenidos. Sin embargo, debemos destacar una tendencia hacia el aumento de dislipidemia y tabaquismo activo en el segundo periodo de tiempo (tabla 2).
Características clínicas y anatómicas basales, medicación habitual, riesgo quirúrgico y vía de abordaje quirúrgico analizados por períodos de tiempo
| Variable | Periodo 1 (2008-2011) N=42 | Periodo 2 (2012-2014) N=65 | p |
|---|---|---|---|
| Sexo (H/M) | 39/3 | 64/1 | 0,297 |
| Edad (media±DE) | 69,1±6,8 | 69,3±5,9 | 0,826 |
| Hipertensión arterial (%) | 66,7 | 73,8 | 0,424 |
| Dislipidemia (%) | 61,9 | 78,5 | 0,063 |
| Tabaquismo (%) | |||
| Exfumador | 33,3 | 16,9 | 0,065 |
| Activo | 64,3 | 81,5 | 0,065 |
| Diabetes mellitus (%) | 21,4 | 10,8 | 0,131 |
| ECV (%) | 9,5 | 3,1 | 0,208 |
| Cardiopatía isquémica (%) | 19 | 20 | 0,904 |
| Enfermedad arterial periférica (%) | 19 | 18,5 | 0,939 |
| EPOC (%) | 11,9 | 15,4 | 0,613 |
| Insuficiencia renal crónica (%) | 11,9 | 15,4 | 0,613 |
| ASA | |||
| Clase I-II (%) | 42,9 | 49,2 | |
| Clase III-IV (%) | 57,1 | 50,8 | 0,519 |
| Cuello hostil (%) | 45,2 | 64,6 | 0,048 |
| >50% calcificación | 8,1 | 24,1 | 0,049 |
| >50% trombo cuello | 18,9 | 32,1 | 0,165 |
| Angulación infrarrenal >60° | 8,1 | 13 | 0,520 |
| Longitud <10mm | 16,7 | 30,8 | 0,101 |
| Diámetro máximo del AAA (mm) | 59,5±14,2 | 63,3±11,7 | 0,141 |
| Estatinas (%) | 57,1 | 70,8 | 0,148 |
| Betabloqueantes (%) | 14,3 | 26,2 | 0,144 |
| AAS (%) | 28,6 | 40 | 0,228 |
| Clopidogrel (%) | 4,8 | 10,8 | 0,478 |
| IECA (%) | 40,5 | 33,8 | 0,487 |
| Aneurisma ilíaco asociado (%) | 28,6 | 21,5 | 0,408 |
| Abordaje retroperitoneal (%) | 33,3 | 75,4 | 0,000 |
AAA: aneurisma de la aorta abdominal; AAS: ácido acetilsalicílico; ASA: American Society of Anesthesiologists (riesgo quirúrgico); DE: desviación estándar; ECV: enfermedad cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica; H: hombre; IECA: inhibidor de la enzima convertidora de angiotensina; M: mujer.
En cuanto a la vía de abordaje quirúrgico, la vía transperitoneal fue la más utilizada durante el primer periodo; se optó por la vía retroperitoneal en el segundo periodo como parte del cambio en la estrategia terapéutica.
Con relación a la medicación preoperatoria que reciben estos pacientes, observamos una tendencia al aumento del consumo de betabloqueantes, antiagregantes y estatinas en el segundo periodo.
En el segundo periodo existe un mayor porcentaje de pacientes con cuello hostil comparado con los pacientes intervenidos en el primer periodo (45,2 vs. 64,6% en periodo 1 y 2 respectivamente; p<0,05), a expensas sobre todo de una calcificación superior al 50% a nivel del cuello aórtico (8,1 vs. 24,1%; p<0,05) (tabla 2).
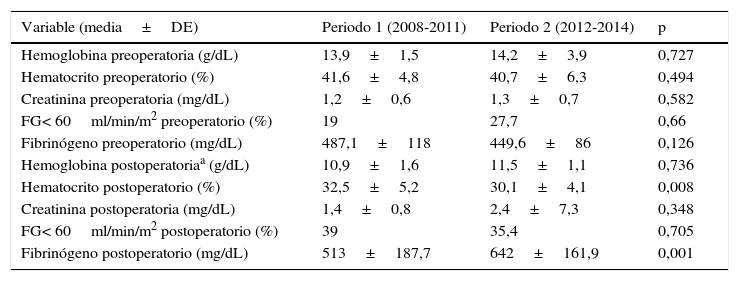
La descripción del análisis de las variables analíticas perioperatorias por periodos se encuentra resumida en la tabla 3.
Valores analíticos perioperatorios por períodos de tiempo
| Variable (media±DE) | Periodo 1 (2008-2011) | Periodo 2 (2012-2014) | p |
|---|---|---|---|
| Hemoglobina preoperatoria (g/dL) | 13,9±1,5 | 14,2±3,9 | 0,727 |
| Hematocrito preoperatorio (%) | 41,6±4,8 | 40,7±6,3 | 0,494 |
| Creatinina preoperatoria (mg/dL) | 1,2±0,6 | 1,3±0,7 | 0,582 |
| FG< 60ml/min/m2 preoperatorio (%) | 19 | 27,7 | 0,66 |
| Fibrinógeno preoperatorio (mg/dL) | 487,1±118 | 449,6±86 | 0,126 |
| Hemoglobina postoperatoriaa (g/dL) | 10,9±1,6 | 11,5±1,1 | 0,736 |
| Hematocrito postoperatorio (%) | 32,5±5,2 | 30,1±4,1 | 0,008 |
| Creatinina postoperatoria (mg/dL) | 1,4±0,8 | 2,4±7,3 | 0,348 |
| FG< 60ml/min/m2 postoperatorio (%) | 39 | 35,4 | 0,705 |
| Fibrinógeno postoperatorio (mg/dL) | 513±187,7 | 642±161,9 | 0,001 |
FG: filtrado glomerular.
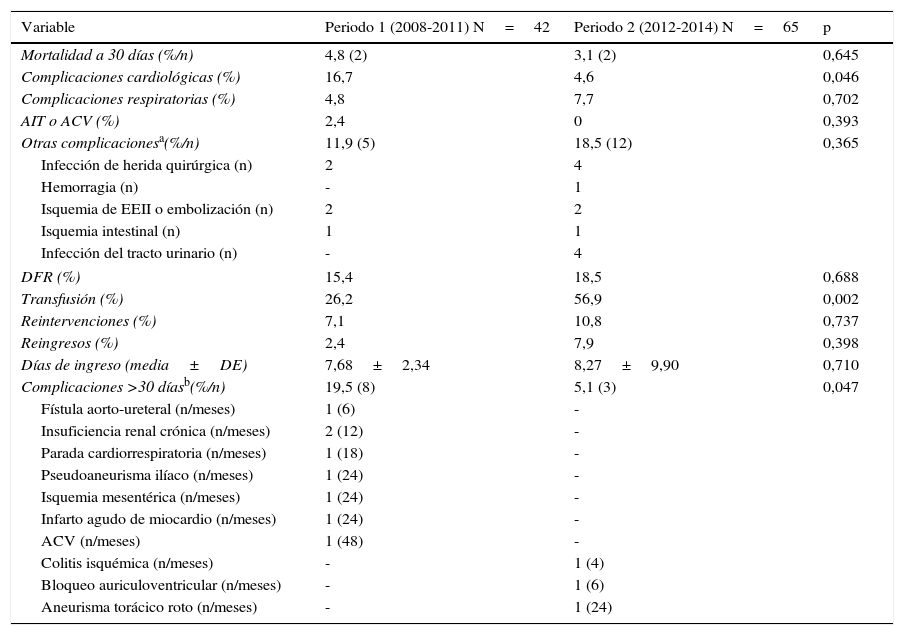
Con relación a las variables postoperatorias, se han detectado un mayor número de transfusiones (26,2 vs. 56,9%; p=0,002) y menos complicaciones cardiológicas en los 30 primeros días (16,7 vs. 4,6%; p=0,046) en el grupo de pacientes correspondientes al segundo periodo. La tasa de complicaciones tras el primer mes postoperatorio fue del 19,5% en el primer periodo y del 5,1% en el segundo (p=0,047). Durante el seguimiento tras los primeros 30 días de la intervención, se registraron en los pacientes del primer periodo 2 casos de insuficiencia renal crónica, un pseudoaneurisma ilíaco izquierdo, un infarto agudo de miocardio, un ictus y 3 muertes por isquemia mesentérica, parada cardiorrespiratoria y fístula aortoureteral. En el segundo periodo un paciente presentó un bloqueo auriculoventricular completo y hubo un caso de colitis isquémica. En este periodo un paciente falleció por un aneurisma torácico roto. Las complicaciones y el tiempo de aparición aparecen detallados en la tabla 4.
Complicaciones postoperatorias, transfusión, reintervenciones, reingresos, estancia hospitalaria y mortalidad a 30 días por períodos de tiempo
| Variable | Periodo 1 (2008-2011) N=42 | Periodo 2 (2012-2014) N=65 | p |
|---|---|---|---|
| Mortalidad a 30 días (%/n) | 4,8 (2) | 3,1 (2) | 0,645 |
| Complicaciones cardiológicas (%) | 16,7 | 4,6 | 0,046 |
| Complicaciones respiratorias (%) | 4,8 | 7,7 | 0,702 |
| AIT o ACV (%) | 2,4 | 0 | 0,393 |
| Otras complicacionesa(%/n) | 11,9 (5) | 18,5 (12) | 0,365 |
| Infección de herida quirúrgica (n) | 2 | 4 | |
| Hemorragia (n) | - | 1 | |
| Isquemia de EEII o embolización (n) | 2 | 2 | |
| Isquemia intestinal (n) | 1 | 1 | |
| Infección del tracto urinario (n) | - | 4 | |
| DFR (%) | 15,4 | 18,5 | 0,688 |
| Transfusión (%) | 26,2 | 56,9 | 0,002 |
| Reintervenciones (%) | 7,1 | 10,8 | 0,737 |
| Reingresos (%) | 2,4 | 7,9 | 0,398 |
| Días de ingreso (media±DE) | 7,68±2,34 | 8,27±9,90 | 0,710 |
| Complicaciones >30 díasb(%/n) | 19,5 (8) | 5,1 (3) | 0,047 |
| Fístula aorto-ureteral (n/meses) | 1 (6) | - | |
| Insuficiencia renal crónica (n/meses) | 2 (12) | - | |
| Parada cardiorrespiratoria (n/meses) | 1 (18) | - | |
| Pseudoaneurisma ilíaco (n/meses) | 1 (24) | - | |
| Isquemia mesentérica (n/meses) | 1 (24) | - | |
| Infarto agudo de miocardio (n/meses) | 1 (24) | - | |
| ACV (n/meses) | 1 (48) | - | |
| Colitis isquémica (n/meses) | - | 1 (4) | |
| Bloqueo auriculoventricular (n/meses) | - | 1 (6) | |
| Aneurisma torácico roto (n/meses) | - | 1 (24) | |
ACV: accidente cerebrovascular; AIT: accidente isquémico transitorio; DFR: deterioro de la función renal; EEII: extremidades inferiores.
No se han detectado diferencias estadísticamente significativas en cuanto a las tasas de reintervención, reingreso y mortalidad precoz (tabla 4).
DiscusiónLa reparación abierta electiva de los AAA se inició a principios de 1950 en un esfuerzo por reducir la mortalidad asociada con la rotura del AAA. Aunque las tasas de morbimortalidad para la CA han disminuido en los últimos 50 años, las complicaciones y las tasas de mortalidad siguen existiendo.
A pesar del uso cada vez más generalizado de EVAR para la exclusión de los AAA infrarrenales, el cuello aórtico desfavorable sigue siendo la principal causa de exclusión, siendo cada vez más frecuente encontrar a estos pacientes con características menos favorables asignados al grupo de cirugía abierta8.
La prevalencia de comorbilidades de nuestra muestra es muy similar a las series previamente publicadas, así como también lo son las tasas de mortalidad en el primer mes postoperatorio9–11.
En nuestra serie encontramos un mayor porcentaje de cuellos hostiles en el segundo periodo, a expensas de una mayor calcificación del cuello aórtico. A pesar de que estos pacientes presentan condiciones anatómicas más desfavorables para la cirugía, lo que conlleva mayor dificultad técnica, no hemos observado un aumento en la morbimortalidad. Esto también se ve reflejado en los resultados presentados por Costin et al.3 que afirman tener una mayor dificultad técnica sin aumento de la morbimortalidad postoperatoria.
El descenso, en el segundo periodo, en la proporción de EVAR frente a CA es debido, principalmente, a la incorporación de un nuevo miembro del servicio como jefe de departamento, con amplia experiencia en la CA de AAA. Esto ha conllevado una ampliación en las indicaciones para CA, principalmente, en pacientes con edad ligeramente más avanzada o presencia de mayor número de comorbilidades, sin embargo, no se han detectado diferencias estadísticamente significativas. No se han implantado endoprótesis fuera de las instrucciones de uso recomendadas por los fabricantes en ninguno de los periodos.
Este incremento en la prevalencia de cuellos hostiles en este segundo periodo podría deberse a las comorbilidades de los pacientes y a optar por CA en aquellos pacientes cuyos cuellos aórticos estaban en el límite para ser aptos para cirugía endovascular.
Con relación al tratamiento médico de estos pacientes, el mayor uso de estatinas, betabloqueantes y antiagregantes preoperatorios refleja una mayor concienciación por nuestra parte en los últimos años de la importancia de la medicación y del manejo perioperatorios del paciente, y creemos que ha influido en una reducción en la incidencia de eventos cardiológicos postoperatorios. En la misma línea, la mayor prevalencia de dislipidemia puede responder a una mayor eficacia en su detección, o a los rangos más estrictos de diagnóstico de hipercolesterolemia en los pacientes vasculares. Preocupa la mayor prevalencia de tabaquismo activo en los últimos años, en contra de la tendencia mundial de reducción del hábito tabáquico en la población general, y obligará a ser más incisivos en el manejo de este factor de riesgo cardiovascular en la consulta. Hemos detectado un mayor número de transfusiones postoperatorias en el segundo periodo, probablemente atribuido a la mayor complejidad técnica. Sin embargo, este segundo grupo de pacientes presenta menos complicaciones cardiológicas en los 30 primeros días postoperatorios, posiblemente debido al incremento del uso de fármacos betabloqueantes en estos pacientes en los últimos años.
Las principales limitaciones de nuestro estudio son el pequeño tamaño muestral y el diseño retrospectivo.
La ausencia de un incremento en las tasas de morbimortalidad postoperatoria, a pesar del aumento de factores anatómicos desfavorables y comorbilidades, lo atribuimos a la experiencia del equipo quirúrgico y a un mejor manejo médico perioperatorio de estos pacientes.
Nuestros resultados ponen de manifiesto la importancia de no perder la formación, médica y quirúrgica, en cirugía aórtica abierta compleja, y de asegurar un recambio generacional que mantenga y siga mejorando los resultados quirúrgicos actuales.
ConclusiónCada vez es más frecuente que los pacientes tratados mediante CA de AAA presenten comorbilidades y características anatómicas aórticas menos favorables, lo que incrementa la dificultad quirúrgica y puede aumentar las tasas de morbimortalidad postoperatoria. Sin embargo, nuestra experiencia refleja un aumento de la complejidad anatómica de los AAA tratados mediante CA en los últimos años, sin que ello se acompañe de una mayor morbimortalidad postoperatoria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.
Los autores desean agradecer a la Sociedad Española de Angiología y Cirugía Vascular (SEACV) y a los organizadores y tutores del curso Cómo escribir un artículo científico (Madrid, abril de 2015), en especial a Melina Vega y a Estrella Blanco, la ayuda recibida para la redacción de este artículo.
Parte de la información de este manuscrito fue presentada en el Congreso de la Sociedad Catalana de Angiología, Cirugía Vascular y Endovascular celebrado en Sitges los días 8 y 9 de mayo de 2015 y en el 61 Congreso de la Sociedad Española de Angiología y Cirugía Vascular celebrado en Castellón del 2 al 5 de junio de 2015.