Resumen. Introducción. El constante incremento de la población renal crónica junto con su mayor supervivencia nos obliga a optimizar el patrimonio venoso para la realización de accesos vasculares autólogos, pues éstos presentan una menor tasa de complicaciones y una mayor permeabilidad que los protésicos. Casos clínicos. Presentamos dos pacientes con insuficiencia renal crónica terminal en hemodiálisis, con múltiples antecedentes de fístulas arteriovenosas (FAV) antólogas, todas ellas trombosadas, que no presentaban un patrimonio venoso superficial válido para realizar nuevos accesos autológos. A ambos se les realizó una FAV humerohumeral con superficialización venosa y mostraron una buena permeabilidad del acceso, lo que fue útil para poder proseguir con sus sesiones de diálisis periódicas, de manera que se pudo demorar la realización de un acceso vascular protésico. No hubo ninguna complicación relacionada con la técnica quirúrgica ni para la canulación de ésta. Conclusión. A través de estos dos casos describimos esta técnica quirúrgica y la planteamos como una posible alternativa en aquellos pacientes que no presentan un patrimonio venoso superficial apto. En un futuro esta técnica puede llegar a formar parte del algoritmo de manejo de los pacientes con insuficiencia renal crónica terminal que precisan la realización de un acceso vascular. [ANGIOLOGÍA 2008; 60: 217-21]
Summary. Introduction. The steady increase in the population suffering from chronic renal failure together with longer survival times means that it is necessary to optimise the venous pool for performing autologous vascular accesses, since these offer a lower rate of complications and greater patency than prosthetic accesses. Case reports. We report the cases of two patients with terminal chronic renal failure on haemodialysis who did not present a valid superficial venous pool for performing new autologous accesses; both patients had a history of numerous antologous arteriovenous fistulas (AVF), all of which had thrombosed. Brachiobrachial AVF with venous superficialisation was performed and patency of the access was seen to be good in both cases. This was useful in enabling them to continue with their periodical dialysis sessions and made it possible to delay having to create a prosthetic vascular access. There were no complications related to the surgical technique or to the cannulation that was carried out. Conclusions. This surgical procedure is described through these two cases and we suggest it as a possible alternative in patients who do not have a suitable superficial venous pool. In the future this technique may become part of the management algorithm for patients with terminal chronic renal failure in whom it is necessary to carry out a vascular access. [ANGIOLOGÍA 2008; 60: 217-21]
La prevalencia de la insuficiencia renal en estadio terminal ha aumentado de forma progresiva en los últimos años. La realización de accesos vasculares para la hemodiálisis se ha convertido en un procedimiento de rutina imprescindible para el tratamiento de estos pacientes. Desde que Brescia y Cimino describieron por primera vez la creación de una fístula arteriovenosa (FAV), han aparecido múltiples cambios y recomendaciones para aumentar la permeabilidad y disminuir las complicaciones relacionadas con los accesos vasculares. En 1997, la National Kidney Fundation (NKF), en un intento de unificar criterios, publicó su guía de práctica clínica, Kidney Disease Outcomes Quality Index (DOQI), en la que insistía en la utilización de injertos autológos dada su mayor permeabilidad frente a materiales protésicos [1].
Todo esto nos obliga a optimizar al máximo el patrimonio venoso y dejar el injerto protésico como última alternativa dada su menor permeabilidad y la mayor tasa de complicaciones [2]. La aparición del mapeo venoso por ecografía nos ha abierto un camino a nuevas posibilidades terapéuticas [3].
Generalmente, la FAV humerobasílica, con superficialización, suele ser el paso previo a la realización de un injerto protésico. Presentamos el caso de dos pacientes sin un patrimonio venoso superficial apto, a los que se les realizó una FAV humerohumeral con superficialización.
Casos clínicosCaso 1Varón de 61 años con insuficiencia renal crónica terminal de origen desconocido, dislipémico, con antecedentes de cardiopatía isquémica crónica, arritmia cardíaca por fibrilación auricular en tratamiento con anticoagulantes orales y un hiperparatiroidismo secundario. Presentaba una FAV humerobasílica en la extremidad superior izquierda, superficializada y trombosada. En la exploración vascular de las extremidades superiores presentaba pulsos distales, sin observarse patrimonio venoso tras la colocación de un manguito de compresión proximal. La cartografía venosa de las extremidades superiores mostró la ausencia de patrimonio venoso superficial apto para la realización de acceso autólogo con la vena humeral izquierda de 4,5mm de diámetro máximo. Se realizó una FAV humerohumeral con superficialización en la extremidad superior izquierda bajo anestesia por mascarilla laríngea. La anastomosis realizada fue lateroterminal. El paciente no presentó ninguna complicación en el postoperatorio inmediato con permeabilidad del acceso a los tres años, de manera que pudo seguir realizando sus sesiones de hemodiálisis periódicas.
Caso 2Mujer de 71 años con insuficiencia renal crónica secundaria a una poliquistosis renal, hipertensa, con antecedentes de poliquistosis hepatorrenal, arritmia cardíaca por fibrilación auricular crónica en tratamiento con anticoagulantes orales, anemia secundaria a trastornos crónicos, transplante renal con rechazo inmediato, isquemia crónica de grado IIa de las extremidades inferiores por obliteración femoropoplítea. Presentaba antecedentes de accesos vasculares en ambos canales radiales y en la flexura del codo izquierdo, todos ellos trombosados. En la exploración vascular de las extremidades superiores presentaba pulsos distales, sin observarse un patrimonio venoso apto tras la colocación de un manguito de compresión proximal. En la cartografía venosa por eco-Doppler no se objetivó un patrimonio venoso superficial apto para una FAV, pero sí una vena humeral en ambas extremidades de 4mm de diámetro. Se efectuó una FAV humerohumeral en la extremidad superior derecha bajo la misma técnica anestésica que el paciente anterior, y se realizó su superficialización en el acto. La anastomosis realizada fue laterolateral, con ligadura posterior de la vena humeral distal. La paciente no presentó complicaciones en el perioperatorio con permeabilidad del acceso a los tres años.
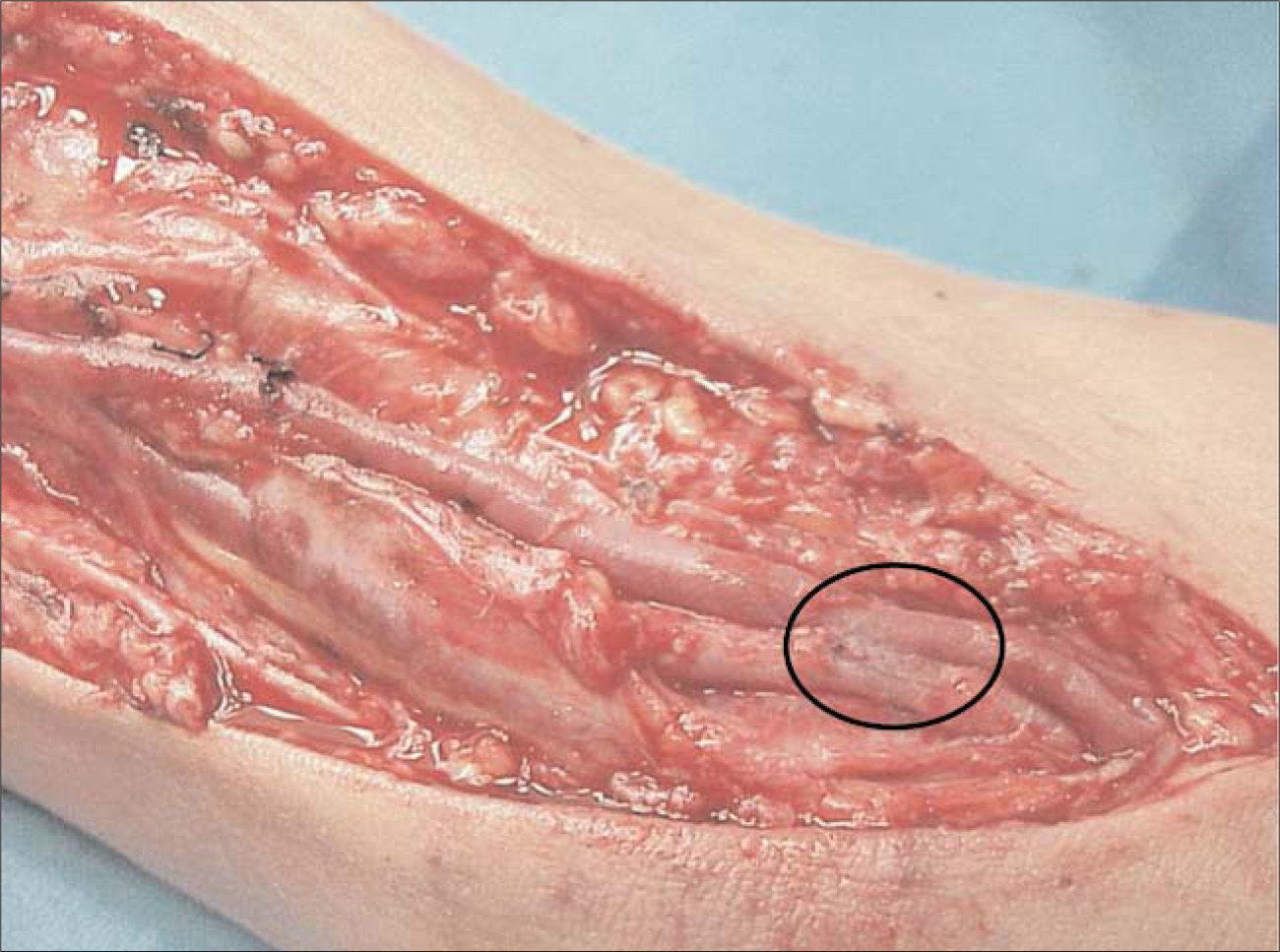
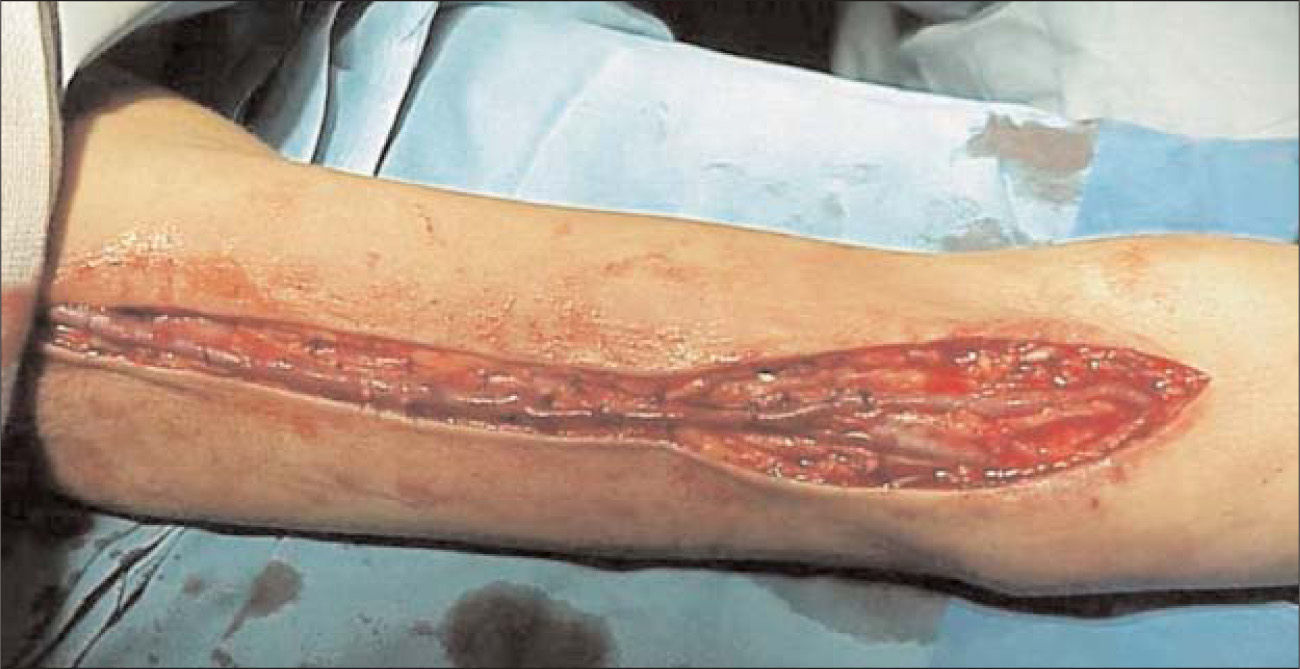
Técnica quirúrgicaEl paciente se somete a anestesia general mediante mascarilla laríngea. Se realiza una incisión en el surco bicipital, uno o dos centímetros por encima de la fosa antecubital. Se diseca y controla la arteria humeral. Acto seguido se controla la vena humeral y se prolonga la incisión longitudinalmente siguiendo su recorrido hasta la axila. En caso de existir duplicidad de la vena humeral, se elige la de mayor calibre. Se diseca cuidadosamente la vena, evitando colgajos cutáneos y ligando sus colaterales individualmente con ligaduras de seda de 4/0. La disección se prolonga hasta tener la longitud suficiente para poder realizar la superficialización. Una vez ligadas las colaterales, la movilización de la vena es más sencilla. Se realiza una anastomosis laterolateral o terminolateral con la arteria humeral con sutura de polipropileno de 7/0 y, posteriormente, la ligadura del segmento distal en caso de ser laterolateral (Fig. 1). Acto seguido se eleva superficialmente la vena y se cierra el tejido celular subcutáneo con puntos sueltos de material reabsorbible dejando la fístula por encima de éste, evitando cualquier tipo de torsión de manera que ésta sea más accesible a la punción (Fig. 2). Se comprueba que la fístula tenga fremito y que no existan estenosis a lo largo del recorrido venoso. Se espera un mínimo de 10 semanas antes de iniciar las diálisis por el acceso.
DiscusiónEl creciente aumento de la población renal en hemodiálisis nos obliga a crear estrategias para optimizar al máximo el patrimonio venoso y a su vez ofrecer accesos con garantías, buenas tasas de permeabilidad y un mínimo número de complicaciones. La aparición de la guía DOQI ha permitido tener una base con criterios unificados en cuanto a la actuación ante el paciente con insuficiencia renal crónica terminal que precisa la realización de un acceso vascular. Queda claro que el acceso de elección sigue siendo la FAV radiocefálica o de Brescia-Cimino, seguida de la braquiocefálica. Ambas presentan buenas tasas de permeabilidad al año y a los tres años (en torno al 70 y 65%, respectivamente) [4]. Existían controversias entre el acceso protésico o la FAV humerobasílica con transposición, como paso siguiente en el algoritmo de manejo del paciente que precisa un acceso vascular. En la última actualización de la guía DOQI se establece que el siguiente paso debe ser la FAV humerobasílica, ya que presenta mejores resultados que el acceso protésico [5].
Bazan y Schanzer describieron en 2004 una nueva opción técnica, la FAV humerohumeral con transposición de la vena, a propósito de dos casos con buenos resultados [6]. Un año más tarde, Angle describió la misma operación en una serie con 20 pacientes, con pequeñas variaciones técnicas [7].
Posteriormente, Dorobantu presentó la serie más larga, con 33 pacientes, en la que observó buenas tasas de permeabilidad y destacaba, a diferencia de las series anteriores, un elevado número de pacientes con edema [8].
Tal vez uno de los motivos por los que no se ha extendido el uso de esta técnica es el temor a la aparición del síndrome de hiperaflujo. En las series descritas con anterioridad, sólo un paciente padeció esta complicación [7], motivo por el cual debemos pensar que su incidencia no es tan alta como podíamos imaginar inicialmente. Esto puede deberse, en gran parte, a la gran red venosa de circulación colateral que existe en las extremidades superiores, así como la presencia, en ocasiones, de venas humerales duplicadas. En nuestra serie, ningún paciente presentó edema de la extremidad.
El síndrome de robo arterial isquémico es otra complicación grave, con mayor incidencia cuando se realizan FAV de codo [9]. En las series publicadas, ningún paciente presentó una clínica isquémica tras la realización de la FAV; una posible explicación podría ser que la arteriotomía necesaria para la realización de una FAV antóloga es menor que para una FAV protésica.
Por lo que se refiere a detalles técnicos, la disección de la vena humeral debe ser muy cuidadosa, evitando traumatismos sobre la vena. Nosotros preferimos realizar una superficialización mediante elevación de la FAV y suturar el tejido celular subcutáneo por debajo de la vena para evitar posibles estenosis. Nos inclinamos por la elevación antes que la transposición para así no realizar una manipulación excesiva del tejido celular subcutáneo y evitar complicaciones en las heridas quirúrgicas y la piel. Realizamos la superficialización en el mismo acto quirúrgico aprovechando la técnica anestésica y así evitamos una nueva entrada del paciente en quirófano. Ninguno de los dos casos ha presentado problemas en la canulación de la FAV y han podido realizar las diálisis con toda normalidad.
Es importante destacar el papel del mapeo venoso previo a la realización de la FAV, que proporciona una valoración más objetiva y exhaustiva que la exploración física del sistema venoso superficial, lo que permite aumentar el número de FAV antólogas realizadas. En nuestro centro se procede a la realización de éste en todos aquellos pacientes sin un patrimonio venoso superficial visible por exploración física; esto ha hecho que el número de accesos protésicos sea mínimo y evita las complicaciones derivadas de éstos. Desde la introducción de la técnica humerohumeral, se procede a la exploración rutinaria de la vena humeral, así como a la medición de su diámetro. Consideramos como apta aquella vena humeral con un diámetro superior a 4mm [10].
Una gran ventaja que ofrece la vena humeral, al igual que en ocasiones la basílica, es su profundidad, lo que la protege de venopunciones y traumatismos.
El acceso vascular autológo, una vez madurado, presenta unas mejores tasas de permeabilidad, así como un menor número de complicaciones y de intervenciones secundarias. La realización de la técnica de la FAV humerohumeral ya se ha descrito con éxito por otros autores y abre una nueva opción terapéutica a los pacientes en diálisis que no presentan un patrimonio venoso superficial apto para la realización de una FAV. Éste presenta las ventajas del acceso antólogo y no impide en un futuro la colocación de un acceso protésico en caso de ser necesario. A su vez, presenta buenas permeabilidades a corto y medio plazo. Recomendamos el mapeo venoso de la vena humeral en todos los pacientes sin un patrimonio venoso superficial, así como la realización de una anastomosis arteriovenosa lateroterminal o laterolateral, con ligadura del segmento distal, para evitar posibles complicaciones como el síndrome de hiperaflujo. Probablemente en un futuro, esta FAV sea recogida en los algoritmos de manejo de los pacientes que precisan un acceso vascular.