Desde hace más de una década ha surgido un interés creciente por evaluar la calidad de la atención sanitaria que prestamos. Los indicadores de calidad son la medida instrumental de esa calidad asistencial. Diferentes sociedades científicas internacionales están desarrollando iniciativas para monitorizar sus procesos quirúrgicos más frecuentes.
ObjetivosEl Grupo de Calidad de la Sociedad Española de Angiología Cirugía Vascular consideró que sería de interés empezar a desarrollar una estructura básica de indicadores dentro de nuestra sociedad. Para ello se propuso como objetivo seleccionar 4-5 patologías vasculares frecuentes y elaborar 1-2 indicadores de esos procesos, para de esta forma demostrar que esta iniciativa es factible y puede dar lugar a unos resultados útiles para mejorar la calidad de nuestro trabajo diario y poder hacer «benchmarking» europeo.
Material y métodosSe seleccionaron 17 Servicios de Cirugía Vascular, 5 de las patologías más frecuentes y 2 indicadores clave por cada una de ellas: aneurismas de aorta abdominal, patología arterial periférica, patología carotídea extracraneal, trombosis venosa profunda y fístulas arteriovenosas para hemodiálisis. Para seleccionar los indicadores clave (key performance indicators) se recurrió a las guías de práctica clínica, documentos de consenso y estudios publicados de gran relevancia científica. Por consenso de expertos se escogieron preferentemente indicadores de proceso y se elaboró una ficha para la recogida uniformada de información.
ResultadosLos resultados mostraron una gran variabilidad entre los centros, siendo alguno de ellos imposible de cuantificar, dada la ausencia de bases de datos informatizadas que permitieran su análisis. Los detalles concretos de cada indicador se describen exhaustivamente en el contenido de este artículo.
ConclusionesEste trabajo nos ha permitido mostrar que la elaboración de indicadores de calidad es factible, útil y una oportunidad de mejora válida. Como en otras sociedades científicas internacionales, y después de esta positiva experiencia, deberíamos ampliar estos indicadores y crear una base de datos nacional para monitorizarlos.
There is growing interest in evaluating the quality of vascular care. The quality indicators are the tool to measure this. Different international vascular scientific societies are developing initiatives to monitor the most frequent surgical procedures.
ObjectivesThe Quality Group of the Spanish Society of Angiology and Vascular Surgery considered it of interest to begin developing a basic structure of indicators in our Society. To this end, it was proposed to select 4-5 vascular diseases and 1-2 indicators of these processes, thus demonstrating that this initiative is feasible and can lead to useful results to improve the quality of our daily work.
Material and methodsSeventeen Spanish Vascular Surgery Units were selected, together with 5 of the most common diseases and two key indicators for each: abdominal aortic aneurysms, peripheral arterial disease, extracranial carotid disease, venous thrombosis and arteriovenous fistulas for haemodialysis. Practice guidelines, consensus documents and published studies of great scientific importance were used to select the indicators (key performance indicators). Through expert consensus process indicators were selected.
ResultsThe results showed a great variability between centres, few of them being impossible to quantify, because of the absence of computer databases to be able to analyse them. The specific details of each indicator are fully described in this article.
ConclusionsThis report has allowed us to show that the development of quality indicators is feasible, useful, and a valid opportunity to improve. As in other international scientific societies and after this positive experience, we should increase these indicators and create a national database to monitor them.
Desde hace más de una década ha surgido un interés creciente por evaluar la calidad de la atención sanitaria que prestamos. Históricamente, los procesos quirúrgicos siempre han monitorizado sus resultados en forma de mortalidad a los 30-días y morbilidad de sus procedimientos1. Es por ello que a los cirujanos nunca nos ha resultado extraño contabilizar y monitorizar nuestra actividad, es decir, medir los resultados de nuestras actuaciones. Sin embargo, desde los años 60, y gracias a Avedis Donabedian, se empezó a desarrollar el esquema de la calidad asistencial desde una triple perspectiva: la estructura, el proceso y el resultado2.
En los últimos años han proliferado iniciativas por parte de diferentes sociedades científicas internacionales creando indicadores de calidad de determinados procesos quirúrgicos, para de esa manera poder comparar y mejorar los resultados3-5. Por ejemplo, en el año 2004 en EE. UU. se creó un Comité de Expertos Cirujanos Cardíacos y se publicó una serie de 21 indicadores de calidad o estándares para la cirugía cardíaca: National Voluntary Consensus Standars for Cardiac Surgery. La propia American Heart Association (ACC/AHA) ha elaborado varias guías sobre cómo hacer estos indicadores en patología cardiovascular y en la revista Circulation se han publicado estándares de calidad para el tratamiento de la arteriopatía periférica6,7. Todo ello parece indicar que es un tema candente y de interés para la sociedad científica, y que está siendo objeto de estudio y reflexión por parte de muchos especialistas.
Dentro de este marco conceptual, el Grupo de Calidad de la Sociedad Española de Angiología y Cirugía Vascular (SEACV) ha considerado que sería de interés para nuestra sociedad empezar a desarrollar una estructura básica de indicadores de calidad de los procesos asistenciales que más frecuentemente tratamos. Desde hace años la SEACV ha mostrado su interés por estos temas y contamos con el apoyo de un registro nacional de la especialidad que se viene realizando desde hace décadas. En el momento actual, este registro aporta una información importante sobre el volumen numérico de los procesos que realizamos, pero no permite la comparabilidad, ni establecer medidas de mejora, ni permite interpretar la alta calidad en todas sus dimensiones de los servicios que prestamos.
En EE. UU. (en el año 2011) y en Australia (en el año 2010) se crearon grupos de trabajo en calidad (Vascular Quality Iniciative) para mejorar los procesos y crear una base de datos de sus procedimientos. Algo complejo y muy completo, donde se va recogiendo en una gran base de datos nacional, los resultados de una serie de procedimientos vasculares y datos epidemiológicos de los pacientes para hacer una ajuste de riesgo3-5.
Llevar a cabo una iniciativa como esa en España sería una labor casi imposible: recoger los datos y explotarlos supone un gasto económico y profesional hoy por hoy impensable. Sin embargo, es cierto que se pueden dar pequeños y novedosos pasos dentro de nuestra sociedad que vayan encauzando el trabajo que realizamos dentro de la calidad esperada y que a la vez nos permite, como sociedad científica, demostrar al resto y a nosotros mismos, el alto nivel de la atención sanitaria a la patología vascular que se presta en España.
Por ello, el Grupo de Calidad de la SEACV se ha propuesto como objetivo iniciar esta tarea con la elaboración de un reducido número de indicadores de las 4-5 patologías más importantes de nuestra especialidad. De cada patología se elaboraron 1-2 indicadores. Se monitorizaron los resultados, de forma piloto en algunas Unidades Asistenciales durante un año para poder comparar los resultados obtenidos.
El objetivo final de esta iniciativa es poder mostrar al resto de nuestra sociedad científica que: la elaboración de indicadores es factible, puede resultar útil para la mejora de nuestros procesos asistenciales y es una herramienta fundamental para mejorar la calidad y poder hacer «benchmarking» a nivel europeo.
Material y métodosDescripción de la experienciaSe diseñó un estudio multicéntrico, retrospectivo y observacional analítico en 17 Servicios/Unidades de Cirugía Vascular de todo el territorio español, donde se realizaran los procedimientos seleccionados y estuvieran dispuestos a colaborar en la recogida de datos. Los servicios seleccionados contaban con un miembro interesado en la calidad asistencial y colaborando con el grupo de trabajo desde hace 2 años.
Las variables seleccionadas fueron escogidas por Consenso de Expertos del Grupo de Calidad (7 miembros): 5 patologías frecuentes y 2 indicadores clave por cada una de ellas.
- a.
Las 5 patologías fueron seleccionadas basándose en los GDR más frecuentes y en aquellas actividades tan complejas que debemos estar seguros que se realizan bien: aneurismas de aorta abdominal (AAA), patología arterial periférica (PAD), patología carotídea extracraneal (CEA), trombosis venosa profunda (TVP) y fístulas arteriovenosas para hemodiálisis (FAV).
- b.
Para seleccionar los indicadores clave (key performance indicators [KPI]) se recurrió a las guías de práctica clínica (GPC), los documentos de consenso y estudios publicados de gran relevancia científica, donde se especificaran criterios de cumplimiento obligado durante la atención clínica de estos procesos asistenciales8.
- c.
Se seleccionaron por consenso 2 indicadores por cada patología, según los siguientes criterios: factibles, fiables, accesibles y preferentemente, que no estuvieran sujetos a la variabilidad poblacional típica de los diferentes territorios o servicios asistenciales donde iban a ser recogidos. Es decir, intentamos no seleccionar indicadores de resultado de procedimientos cuya variabilidad pudiera deberse a factores epidemiológicos previos de los pacientes seleccionados.
Se elaboró una ficha para cada indicador9. Dicha ficha se realizó para que todos los participantes en el trabajo tuvieran claro los criterios de selección de los casos y la evidencia científica en la que se había apoyado su selección. La ficha constaba de los siguientes ítems:
- a.
Título del indicador.
- b.
Numerador/denominador.
- c.
Periodo de análisis.
- d.
Fuente de datos.
- e.
Criterios de exclusión.
- f.
Justificación.
- g.
Recomendación clínica.
- h.
Tipo de indicador.
- i.
Bibliografía.
- j.
Así como un resumen con las instrucciones más sencillas para recoger los datos.
En la tabla 1 se presenta un ejemplo de la ficha de un indicador de patología aneurismática.
Ficha de un indicador de patología aneurismática
| Antiagregación en pacientes con AAA quirúrgicos | |
|---|---|
| % de pacientes operados de un AAA con tratamiento antiagregante al menos un mes antes de la intervención | |
| Numerador | Pacientes intervenidos de aneurisma de aorta abdominal infrarrenal (EVAR o abierta) con tratamiento antiagregante al menos un mes previo a la cirugía |
| Denominador | Total de pacientes intervenidos de aneurisma de aorta abdominal infrarrenal (EVAR o abierta) en un servicio |
| Periodo de análisis | Un año |
| Fuente de datos | Bases de datos electrónicas, revisión retrospectiva |
| Exclusiones | Pacientes intervenidos de aneurismas toracoabdominales o aneurismas rotos |
| Justificación | Las recomendaciones de las guías clínicas indican el tratamiento antiagregante para los pacientes con patología arterial periférica. Además, los estudios parecen indicar una menor morbilidad perioperatorias en pacientes con tratamiento antiagregante previo a cirugía aórtica. |
| Recomendación clínica | Management of Abdominal Aortic Aneurysm Clinical Practice Guidelines of the European Society for Vascular Surgery – Los pacientes con enfermedad vascular deben iniciar tratamiento con bajas dosis de aspirina, si no existe contraindicación específica. Nivel 1a, recomendación A – Los pacientes con AAA deben iniciar tratamiento con AAS a dosis bajas al ser diagnosticados y debe continuarse en el periodo perioperatorio. Nivel 3b, recomendación C |
| Tipo de indicador | De proceso |
| Bibliografía | Moll et al.10 |
Tras la elaboración de las fichas de los 8 indicadores, se transmitió la base de datos a los diferentes servicios participantes y se comenzó la recogida de la información.
El periodo de tiempo de inclusión fue el año 2014. Por último, se agruparon los datos de todos los servicios participantes y se analizaron los resultados a nivel nacional.
El análisis estadístico se realizó mediante la determinación de las frecuencias y/o porcentajes de los datos cualitativos, así como su rango (valores mínimo y máximo).
ResultadosLos indicadores seleccionados y sus resultados fueron los siguientes:
- 1.
Para la patología aneurismática de aorta abdominal (AAA) se seleccionaron 2 indicadores de proceso:
- I.
Porcentaje de pacientes operados de un AAA, con tratamiento antiagregante al menos un mes antes de la intervención.
- •
Criterio 1: los pacientes con enfermedad vascular deben iniciar tratamiento con bajas dosis de aspirina, si no existe contraindicación específica. Nivel 1A, recomendación A10.
- •
Criterio 2: los pacientes con AAA deben iniciar tratamiento con AAS a dosis bajas al ser diagnosticados, y debe continuarse en el periodo perioperatorio. Nivel 3 B, recomendación C10.
- –
De los 657 pacientes con aneurismas incluidos, el 78,9% tomaban antiagregación.
- –
Con un rango entre el 43,3% y el 100% de ellos.
- –
- •
- II.
Porcentaje de pacientes operados de un AAA que provienen o han sido detectados por «cribado oportunista» de entre los pacientes con PAD de cualquier otra localización.
- •
Criterio 1: existe suficiente evidencia para indicar que la incidencia de AAA es alta (7-10%) entre aquellos pacientes con otras formas de PAD11,12. Por ello, el «cribado oportunístico» entre los pacientes con PAD deber ser considerado como una opción válida13.
- –
Solo un 8,4% de los AAA operados en estos servicios fueron detectados por dicho cribado.
- –
Con un rango entre el 0 y el 17%.
- –
Ello indica que el 91,6% de los AAA que operamos son detectados de forma casual en el curso de exploraciones para el estudio de otras patologías.
- –
- •
- I.
- 2.
Para la CEA, se seleccionó un indicador de proceso y otro de resultado:
- I.
Demora en la cirugía carotídea: pacientes a los que se les realizó una tromboendarterectomía (TEA) carotídea antes de las 2 semanas desde la sintomatología.
- •
Criterio 1: el National Institute for Health and Clinical Excellence (NICE) publicó en sus GPC de 2008 que pacientes estables tras un ACV agudo no masivo o TIA y que tuvieran una estenosis carotídea de entre el 50-99% (NASCET) o el 70-99% (ECST) deberían:
- a.
Ser derivados para evaluación de posible TEA dentro de una semana desde la aparición de la sintomatología.
- b.
Llevarse a cabo la cirugía dentro de las 2 semanas desde los síntomas14.
- a.
- –
En el año 2014 se operó a 349 pacientes de una TEA carotídea sintomática en el conjunto de los 17 servicios: el 47,56% de ellos fueron operados dentro de los 15 días después de la aparición de la sintomatología.
- –
Con un rango entre el 0 y el 100%.
- –
Indicador de estructura y de proceso.
- •
- II.
Porcentaje de pacientes reintervenidos por hematoma postendarterectomía carotídea programada.
- •
Criterio 1: entre las múltiples complicaciones postoperatorias de la TEA carotídea se encuentra la posibilidad de un hematoma cervical importante que precise una reintervención para su control inmediato. La revisión de la herida aumenta la probabilidad de infección y de otras complicaciones derivadas de una segunda anestesia15.
- –
Solo el 3,2% de esos pacientes operados desarrollaron un hematoma cervical postoperatorio que precisara drenaje quirúrgico,
- –
Con un rango entre el 0 y el 4,3%.
- –
Indicador de resultado.
- –
- •
- I.
- 3.
Los indicadores seleccionados para la PAD fueron:
- I.
Porcentaje de pacientes vistos en consulta externa por primera vez, y diagnosticados de PAD, a los que se les prescribió una estatina en su tratamiento o se le indicó a Atención Primaria que lo hiciera.
- •
Criterio 1: ACC/AHA 2005 Guidelines for the Management of Patients with Peripheral Arterial Disease16:
- –
Class I: el tratamiento con estatinas está indicado en todos los pacientes con PAD para alcanzar un nivel LDLc<100mg/dl (nivel de evidencia: B).
- –
Class IIa: el tratamiento con estatinas está indicado en pacientes con PAD y alto riesgo de eventos isquémicos para alcanzar un nivel de LDLc<70mg/dl.
- –
- •
Criterio 2: ACC/AHA 2013 Guidelines for the Treatment of Blood Cholesterol to Reduce Atheroesclerotic Cardiovacular Risk17:
- –
Se deben prescribir estatinas a todos aquellos pacientes con enfermedad cardiovascular clínica con estatinas de alta-intensidad.
- –
Se deben prescribir estatinas a pacientes diabéticos entre 40-75años y cLDL entre 70-189mg/dl.
- –
- •
- II.
Porcentaje de pacientes diagnosticados de PAD en los que se ha documentado numéricamente una medida del ITB al menos una vez en los últimos 3 años.
- •
Criterio 1: ACC/AHA 2005 Guidelines for the Management of Patients with Peripheral Arterial Disease:
- –
Class I: individuos con PAD asintomática deben ser identificados mediante un ITB, de tal modo que, se puedan realizar aquellas intervenciones terapéuticas que disminuyan su riesgo de infarto agudo de miocardio, ACV o muerte (nivel de evidencia: B).
- –
En pacientes con PAD sintomática se debe realizar un ITB para confirmar el diagnóstico y el pronóstico (nivel de evidencia: C)16.
No se pudieron obtener resultados fiables para poder dar respuesta a estas 2preguntas, ya que las bases de datos o la codificación de los procesos en las consultas externas han impedido obtener esta información en la mayor parte de las unidades.
- –
- •
- I.
- 4.
Para las TVP se consideró un indicador de calidad, la existencia de un protocolo intrahospitalario de evaluación de riesgo de TVP, de diagnóstico, tratamiento y profilaxis de dicha enfermedad.
- •
Criterio 1: cada institución debería asegurar que equipos multidisciplinarios desarrollen protocolos basados en la evidencia científica o que se «adopten» protocolos ya establecidos en otros centros, que proporcione una evaluación y estratificación del riesgo, profilaxis (prevención primaria y secundaria), diagnóstico y tratamiento18.
- –
De los 17 servicios implicados en este trabajo, el 77,7% de los mismos cuentan con un protocolo de estas características.
- –
Es decir, 14 de los 17.
- –
Se trata, por tanto, de un indicador de proceso.
- –
- •
- 5.
En el caso de las FAV, se considera un indicador de calidad realizar una revisión en consulta externa de las FAV a las 4-6 semanas de su realización.
- •
Criterio 1: esto permite detectar fístulas inmaduras que puedan ser rescatadas19.
- •
Criterio 2: se estima que entre el 28 y el 53% de las FAV autólogas realizadas no maduran lo suficiente para su uso en hemodiálisis. Diversos estudios han demostrado la utilidad del tratamiento precoz de la patología de una FAV en casos de alteraciones en su maduración20.
- •
El indicador seleccionado fue medir el porcentaje de servicios, de entre los participantes, que realiza o tiene organizado un programa de detección de FAV inmaduras en su Unidad durante el año 2014.
- –
Solo 5 de los 17 servicios seleccionados cuenta con dicho programa.
- –
Indicador de proceso.
- –
- •
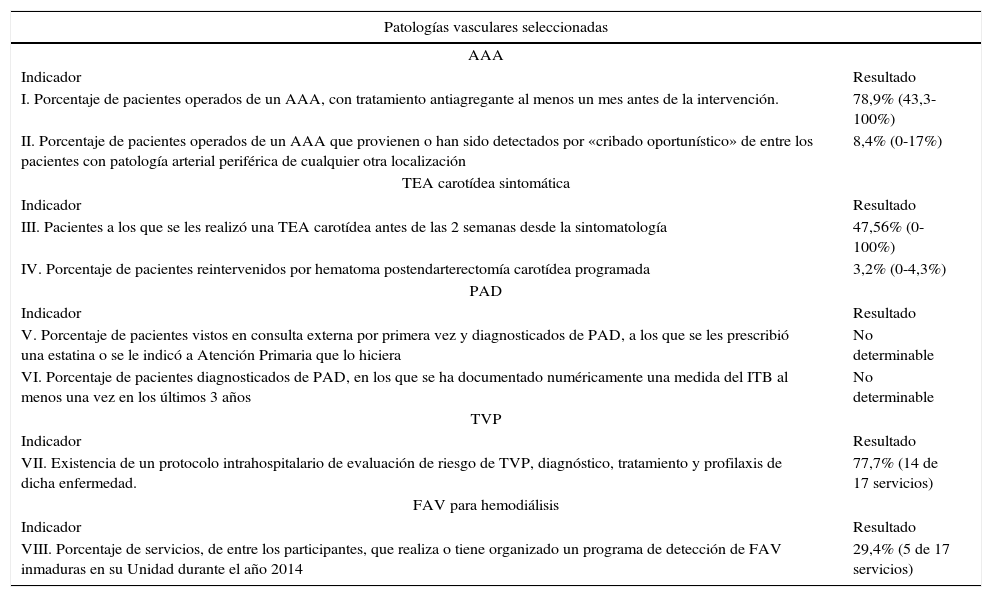
En la tabla 2 se resumen los resultados de los 2 indicadores de cada una de las 5 patologías vasculares seleccionadas.
Resumen de los resultados de los 2 indicadores de cada una de las 5 patologías vasculares seleccionadas
| Patologías vasculares seleccionadas | |
|---|---|
| AAA | |
| Indicador | Resultado |
| I. Porcentaje de pacientes operados de un AAA, con tratamiento antiagregante al menos un mes antes de la intervención. | 78,9% (43,3-100%) |
| II. Porcentaje de pacientes operados de un AAA que provienen o han sido detectados por «cribado oportunístico» de entre los pacientes con patología arterial periférica de cualquier otra localización | 8,4% (0-17%) |
| TEA carotídea sintomática | |
| Indicador | Resultado |
| III. Pacientes a los que se les realizó una TEA carotídea antes de las 2 semanas desde la sintomatología | 47,56% (0-100%) |
| IV. Porcentaje de pacientes reintervenidos por hematoma postendarterectomía carotídea programada | 3,2% (0-4,3%) |
| PAD | |
| Indicador | Resultado |
| V. Porcentaje de pacientes vistos en consulta externa por primera vez y diagnosticados de PAD, a los que se les prescribió una estatina o se le indicó a Atención Primaria que lo hiciera | No determinable |
| VI. Porcentaje de pacientes diagnosticados de PAD, en los que se ha documentado numéricamente una medida del ITB al menos una vez en los últimos 3 años | No determinable |
| TVP | |
| Indicador | Resultado |
| VII. Existencia de un protocolo intrahospitalario de evaluación de riesgo de TVP, diagnóstico, tratamiento y profilaxis de dicha enfermedad. | 77,7% (14 de 17 servicios) |
| FAV para hemodiálisis | |
| Indicador | Resultado |
| VIII. Porcentaje de servicios, de entre los participantes, que realiza o tiene organizado un programa de detección de FAV inmaduras en su Unidad durante el año 2014 | 29,4% (5 de 17 servicios) |
La calidad de la atención sanitaria es algo que desde siempre ha preocupado a los profesionales. El problema es que la calidad es intangible. En las últimas décadas, se han ido desarrollando herramientas que han permitido medir el nivel de calidad. La calidad se concretiza en los criterios y los criterios son normas de buena práctica que reflejan un ideal y que se publican en forma de GPC, documentos de consenso o revisiones sistemáticas de la evidencia, entre otras fuentes. De hecho, los indicadores son la medida instrumental del criterio de calidad de un aspecto concreto de la atención. Los indicadores permiten evaluar si la asistencia es técnicamente impecable y se realiza dentro de un marco adecuado de calidad, con otras palabras, si la asistencia es adecuada, oportuna, segura, accesible, con la correcta utilización de recursos y en periodos razonables. El principal objetivo de este trabajo ha sido elaborar una serie de indicadores de calidad de diferentes ámbitos de nuestra especialidad y, de esa manera, transmitir al resto de nuestros compañeros de la SEACV la filosofía de un proyecto totalmente novedoso en nuestro entorno.
Para ello, basándonos en revisiones científicas, los criterios en los que se fundamentan los indicadores han sido cuidadosamente seleccionados por el Grupo de Calidad de la SEACV, para que la variabilidad que se ha detectado no pudiera deberse a factores de confusión, como las características epidemiológicas o clínicas de los pacientes. Por ello, 7 de los 8 indicadores son «indicadores de proceso», es decir, miden la calidad del servicio rutinario prestado al paciente y solo uno de ellos es un indicador directo de resultado quirúrgico (porcentaje de hematomas post-CEA). El hecho de que no hayamos incluido indicadores de estructura y apenas de resultado lo convierte en una debilidad del estudio. Sin embargo, el principal objetivo que nos planteamos con este trabajo no nos permitía elegir indicadores que fueran susceptibles de necesitar un ajuste de riesgo demasiado complicado para estas fases iniciales. Utilizar indicadores de resultado es lo que hemos venido realizando desde hace décadas. Recientes publicaciones indican que los procesos quirúrgicos también deben ser analizados en su estructura y en su proceso2. De hecho, un indicador de estructura del que se está debatiendo mucho últimamente es la influencia del volumen de casos/hospital. Fue Birkmeyer, en el 2002, quien indicó que la tasa de mortalidad era menor en los hospitales de mayor volumen de casos21. Incluso llegaron a establecerse estándares de número de casos-mínimo que deberían realizarse de ciertas patologías quirúrgicas para reducir la mortalidad22. Este tipo de indicador de estructura es un claro ejemplo de medida indirecta de la calidad asistencial mediante indicadores.
Si analizamos los resultados de los indicadores de AAA, observamos un excelente resultado en cuanto el porcentaje de pacientes que operamos bajo correcta antiagregación plaquetaria (estándar fijado en el 100%), aunque la falta de un sistema de cribado nacional hace que la mayor parte de estos aneurismas sean detectados de forma casual, como indica el segundo indicador de AAA. Los indicadores carotídeos también aportan una información muy interesante puesto que, según nuestros resultados, solo el 47,56% de nuestras carótidas sintomáticas se operan antes de los 15 días, según unos criterios concretos14. Al tratarse de un indicador tanto de estructura como de resultado, se podría interpretar que es la ausencia de un circuito (estructura) o de un proceso clínico coordinado con Neurología u otros servicios lo que puede justificar esta demora. Aunque este resultado da lugar a diferentes interpretaciones, que no son el objetivo de esta publicación, sí indica la existencia de un área de mejora para la mayoría de nuestras unidades asistenciales.
Por otra parte, debemos destacar que los datos han sido recogidos en 17 servicios repartidos por toda España, lo cual lo convierte en una fortaleza de este estudio, pues lo hace multicéntrico y, a su vez, aporta un gran tamaño muestral que de forma aislada hubiera sido más difícil de conseguir: se han analizado 671 aneurismas, 347 carótidas sintomáticas operadas e historias clínicas de miles de claudicantes. En concreto para estos últimos, es muy significativo el hecho de que no se pueda dar una respuesta fiable a los indicadores en la mayor parte de los servicios. Esto se debe fundamentalmente a la deficiente informatización de los procesos que asistimos, sobre todo, en consulta externa. Es más común que diseñemos bases de datos de resultados de nuestras intervenciones, pero es muy raro que nuestro hospital o nuestra propia unidad hayan informatizado datos del proceso a lo largo de su recorrido hasta llegar a la cirugía. Este hecho debe ser también objeto de reflexión puesto que para llegar a un buen resultado quirúrgico final en muchas ocasiones es preciso que el diagnóstico, la exploración, el ajuste del tratamiento médico, el tiempo de demora, etc., sean los adecuados para que no influyan de forma negativa en dicho resultado. El indicador de demora quirúrgica en cirugía carotídea es un fiel reflejo de la anterior reflexión. Como sugieren Ploeg et al.3, debemos evolucionar como cirujanos vasculares desde el análisis exclusivo de los resultados hacia la evaluación de la estructura y el proceso de nuestra asistencia.
Por último, si analizamos los indicadores seleccionados para la TVP y las FAV, ambos realzan la necesidad de crear protocolos asistenciales o vías clínicas detalladas de los pasos del paciente a lo largo de su asistencia y de esa manera disminuir la variabilidad. El hecho de que la mayor parte de las unidades participantes (14/17) tenga un protocolo estandarizado de manejo de la TVP que incluya evaluación del riesgo, profilaxis, diagnóstico y tratamiento es un indicador de calidad asistencial, de la misma manera que la ausencia de dicho protocolo para el manejo de las FAV inmaduras (5/17) refuerza la idea de que mucha parte de nuestra variabilidad en los resultados quirúrgicos se debe a las diferencias organizacionales más que a la técnica o habilidad quirúrgica por sí misma.
ConclusionesEn resumen, y a la vista de estos resultados, podemos concluir que existe una gran variabilidad entre los centros. La utilización de indicadores clave (KPI) de nuestros procesos más frecuentes permite la reflexión y la comparación (benchmarking) para mejorar la calidad asistencial que prestamos. Realizar estos indicadores piloto nos ha permitido mostrar que se trata de una oportunidad de mejora válida puesto que, desde el punto de vista operativo, ha sido factible y su desarrollo metodológico consensuado. Como en otras sociedades científicas internacionales, después de esta positiva experiencia deberíamos ampliar estos indicadores y crear una base de datos nacional para monitorizarlos.
Las iniciativas surgidas en países como EE. UU. o Australia, e incluso en Reino Unido, pretenden crear grandes bases de datos nacionales sobre los procedimientos quirúrgicos vasculares y, a su vez, recoger una mínima cantidad de variables demográficas y epidemiológicas que en cada proceso puedan influir en el resultado. Este planteamiento es el ideal, pero requiere de un gran presupuesto económico que financie esta iniciativa y, a su vez, un importante esfuerzo sobreañadido sobre los cirujanos, ya de por sí muy atareados. Existe un clásico anuncio publicitario que dice: «La calidad no es más cara» y es cierto, pero solo parcialmente. La creación de una base de datos de procedimientos vasculares que permitiera monitorizar una serie de indicadores básicos es muy costosa, pero a largo plazo produciría una mejora en los resultados que se vería claramente reflejada en la asistencia sanitaria y en los presupuestos nacionales para sanidad, Otro motivo importante para la reflexión tanto a nivel político nacional, como dentro de nuestra propia sociedad científica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.