La significación clínica del índice tobillo/brazo (IT/B) elevado y su asociación a enfermedad cardiovascular es controvertida. Nuestro objetivo fue evaluar la asociación entre la elevación basal del IT/B con el riesgo de mortalidad cardiovascular (MCV), mortalidad total (MT) y aumento de evento coronario mayor (ECM) tras 5 años de seguimiento en una población mediterránea.
Sujetos y métodosEstudio poblacional prospectivo de 614 varones entre 55 y 74 años sin enfermedad arterial periférica. Medición basal de factores de riesgo cardiovascular (FRCV) e IT/B categorizados. Las categorías de IT/B fueron: 0,9-1,24(A), 1,25-1,34(B), ≥1,35(C). Los ECM, la MCV y MT fueron evaluadas durante el seguimiento.
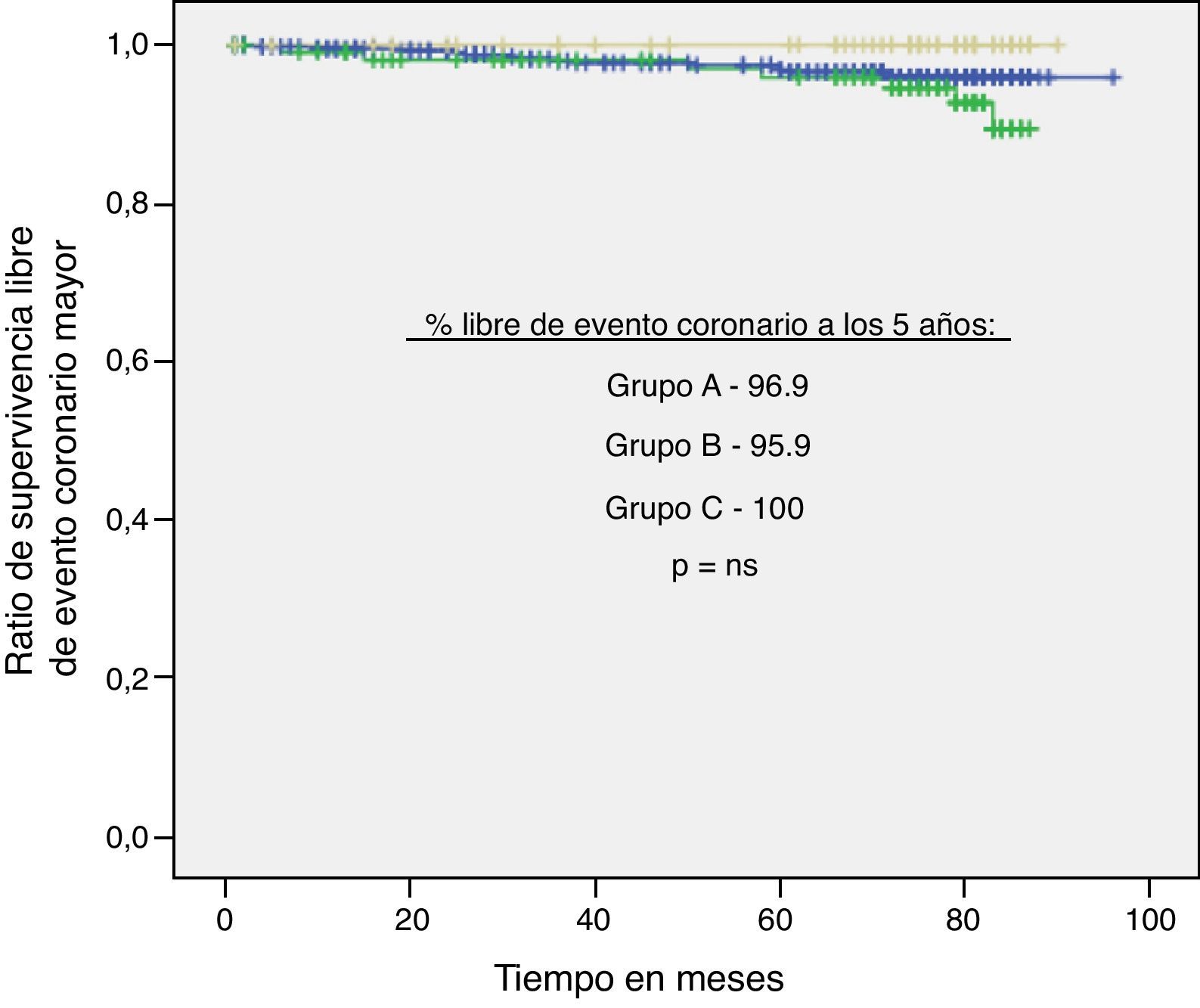
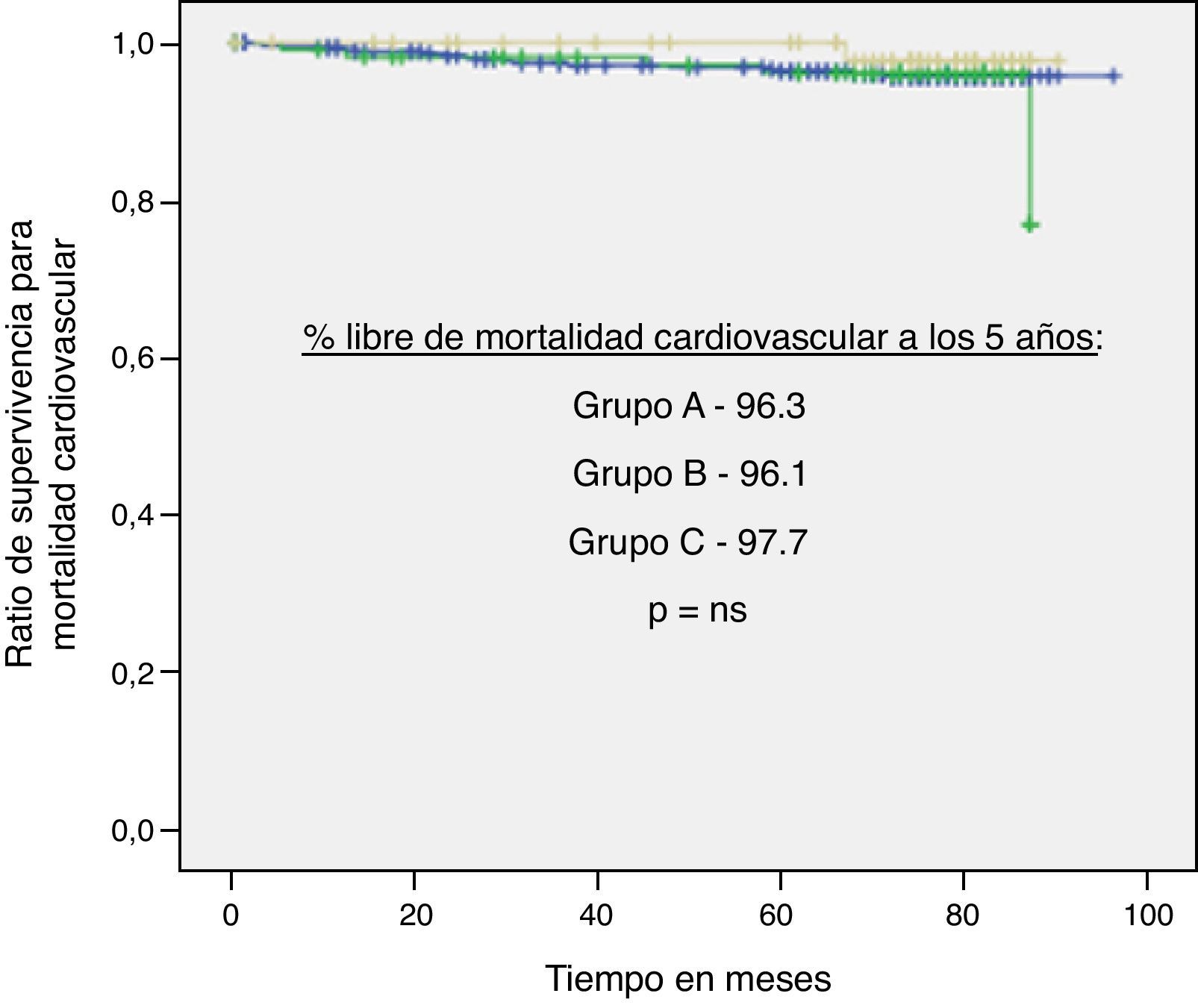
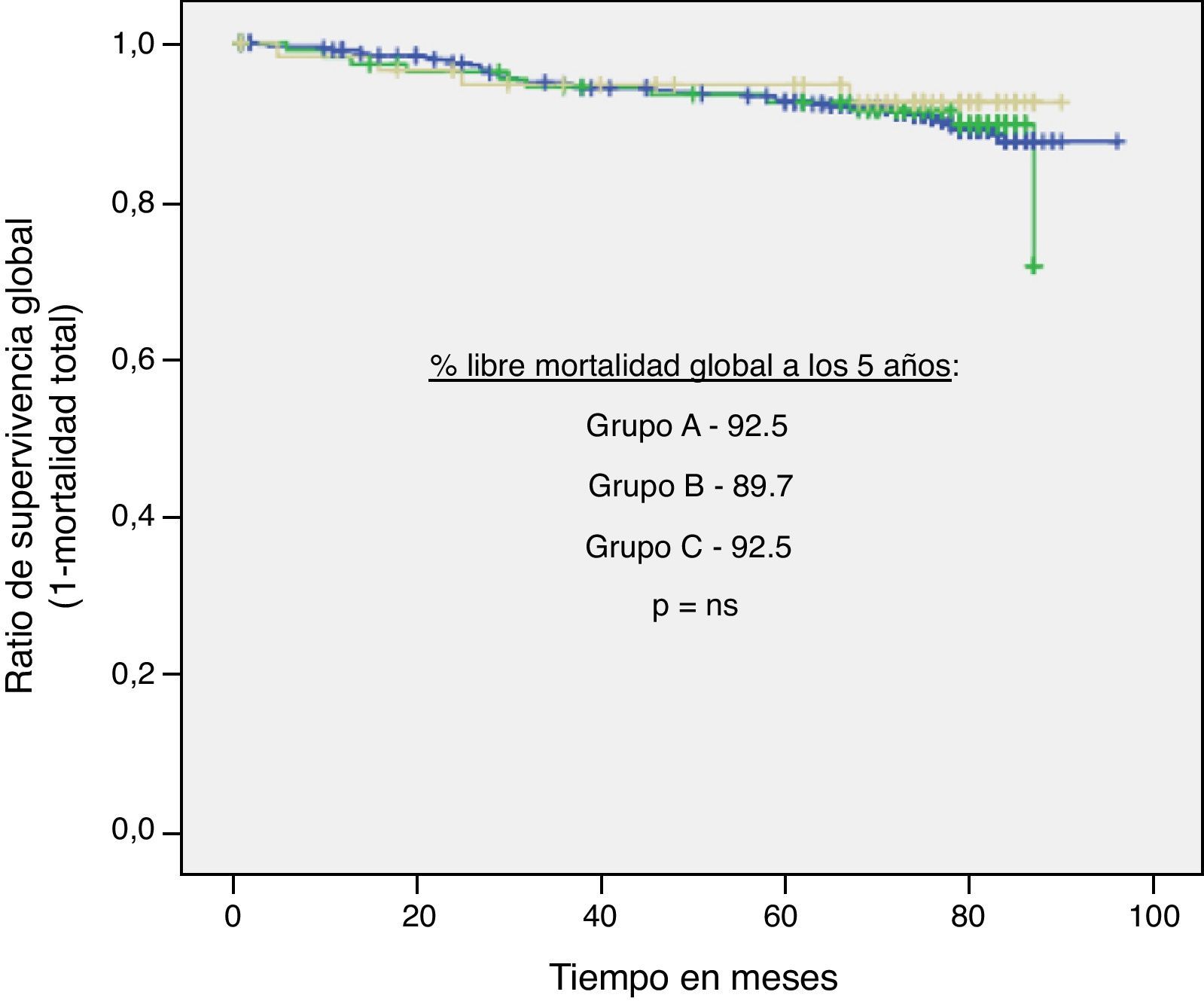
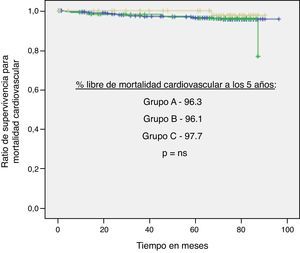
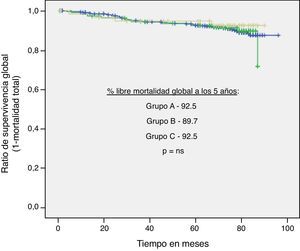
ResultadosLa distribución de los sujetos según su mayor IT/B fue: A=441(71,8%), B=113 (18,4%) y C=60 (9,7%). En referencia al grupo A (IT/B normal), los sujetos del grupo B y C presentaban mayor prevalencia de hipertensión (p<0,01), tabaquismo (p<0,01) y colesterol elevado (p=0,04), siendo similares otros FRCV evaluados. Tras 5 años de seguimiento, y ajustando por posibles factores confusores, el riesgo de MCV y MT para los sujetos del grupo B en relación al grupo A fue de 1,33 (0,48-3,6, p=0,57) y 1,07 (0,55-2,08, p=0,83), respectivamente, y para los del grupo C fue de 0,53 (0,07-4,02, p=0,54) y 0,79 (0,28-2,22, p=0,66). Las diferencias de riesgo de ECM entre los grupos tampoco fue significativa (p=0,07 grupo B y p=0,97 grupo C, respecto A).
ConclusionesEn nuestro estudio, la elevación del IT/B se asocia con una mayor prevalencia de algunos FRCV, sin embargo, este hallazgo hemodinámico no parece asociarse con un riesgo independiente adicional de ECM o mortalidad en nuestro medio.
The clinical significance of an increased ankle/brachial index (ABI) and its association with risk factors and cardiovascular disease has been subject of controversy. Our objective was to evaluate the association between an increased baseline ABI with the risk of cardiovascular mortality (CVM), total mortality (TM) and increased major coronary events (MCE) at 5 years of follow-up in a Mediterranean population.
Subjects and methodsA prospective survey was conducted on 614 men between 55 and 74 years-old with no peripheral arterial disease and representative of an urban district near Barcelona (Spain). Baseline cardiovascular risk factors and categorised ABI were recorded. ABI categories were: 0.9-1.24 (A), 1.25-1.34 (B), ≥1.35 (C). MCE, mortality and their cause were evaluated during 5-years of follow-up.
ResultsThe distribution of subjects according to their ABI was: A=441 (71.8%), B=113 (18.4%) and C=60 (9.7%). The B and C group subjects had a higher prevalence of hypertension (P<.01), higher cholesterol plasma levels (P=.04) and smokers (P<0.01) compared to the normal ABI group (A), with the other risk factors assessed being similar. At 5-year follow-up (mean 65 months), and after adjustment for confounding factors, CVM and TM risk for B subjects were 1.33 (0.48-3.6, P=.57) and 1.07 (0.55-2.08, P=.83) respectively, compared to the normal ABI group (A). For C subjects they were 0.53 (0.07-4.02, P=.54) and 0.79 (0.28-2.22, P=.66). There were no significant differences in MCE risk between ABI groups (P=.07 for B and P=0.97 for C, related to A).
ConclusionsIn our study, an increased ABI is associated with a higher prevalence of some risk factors; however this haemodynamic finding does not seem to be associated with an additional independent risk of MCE or mortality in our setting.
La disminución del índice tobillo/brazo (IT/B) (<0,9) es un marcador válido, económico y no invasivo para la detección de enfermedad arterial periférica1–3 y ha sido reconocida como marcador de enfermedad cardiovascular subclínica y como factor pronóstico de esta4–7. La elevación de este índice por encima de los valores normales es sugestiva de calcificación arterial independientemente de su obliteración, y ha sido propuesta por algunos autores como marcador de riesgo vascular. Sin embargo, la relación de valores anormalmente elevados del IT/B con la morbi-mortalidad cardiovascular no ha sido bien establecida. Los estudios poblacionales prospectivos que relacionan los valores del IT/B con los posteriores eventos excluyen en la mayoría de los casos los sujetos con valores anormalmente elevados de IT/B8–10, y entre los que sí analizan este subgrupo no existe homogeneidad en los resultados11–13.
Por ello, nuestro objetivo fue evaluar la asociación de la ausencia de compresibilidad arterial (evaluada mediante elevación del IT/B) con el riesgo cardiovascular en una cohorte de varones adultos de nuestro medio.
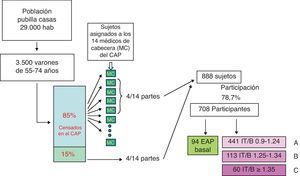
Sujetos y métodosPoblación de estudioLa población de estudio comprendió a todos los sujetos varones entre 55 y 74 años del distrito de Pubilla Casas, Hospitalet de Llobregat, Barcelona. En el momento del estudio, la población de Pubilla Casas era de 29.000 habitantes, de los cuales 3.500 eran varones de este grupo de edad. Los sujetos con enfermedades mentales graves y los que tenían enfermedades terminales fueron excluidos.
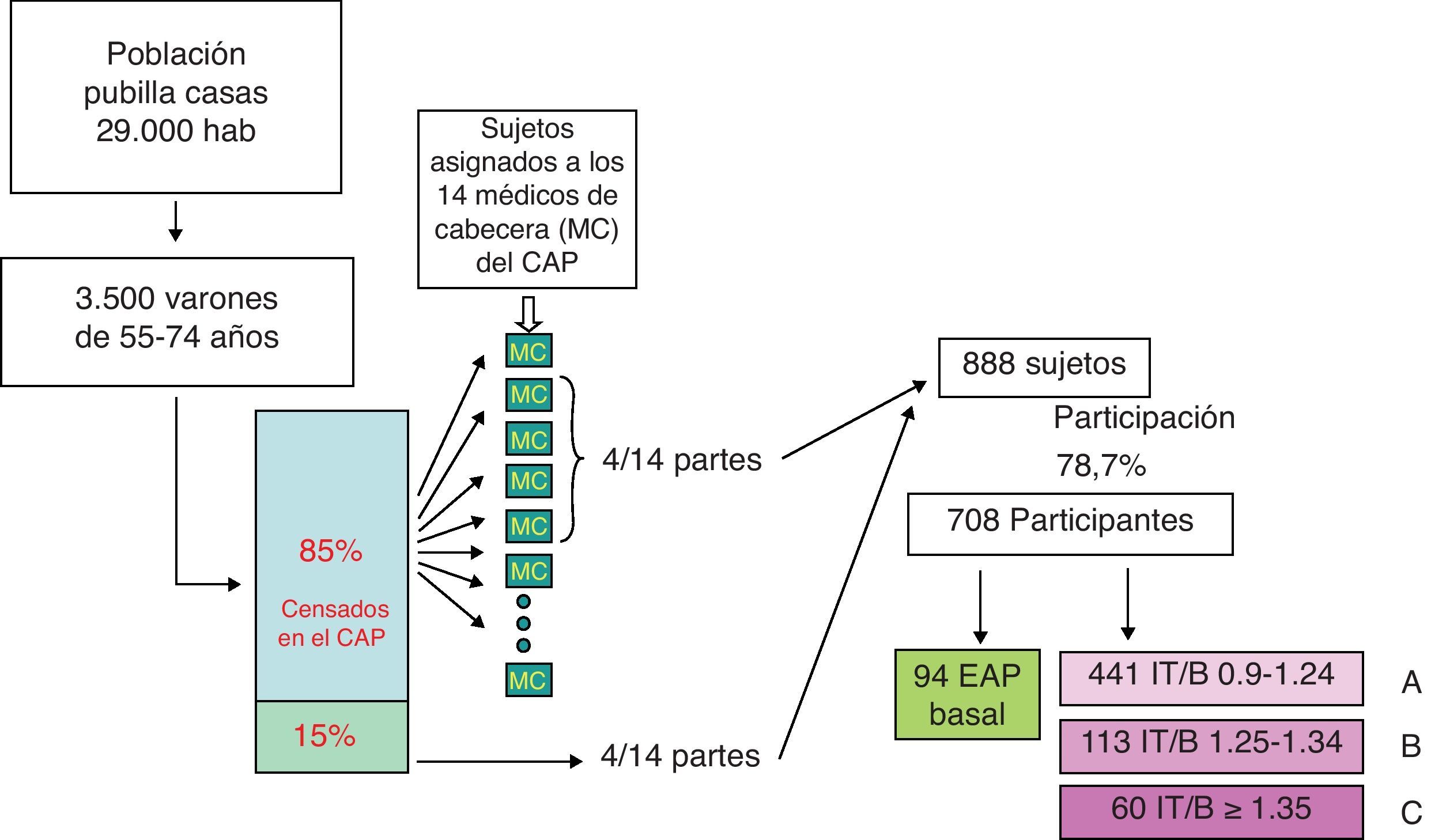
En el momento del reclutamiento de sujetos, el 85% de la población censada estaban registrados en el Centro de Atención Primaria (CAP) de Pubilla Casas, en el cual atendían 14 médicos de familia diferentes. Se incluyeron en el estudio los pacientes que pertenecían a 4 de esos 14 médicos de familia. Para asegurar la representatividad de la muestra, se tomó una muestra aleatoria de 4/14 partes del 15% de población masculina entre 55 y 74 años censada y no adscrita al CAP. A través de estas dos estrategias de inclusión se obtuvo una muestra por conglomerados ajustada a la población general de 888 varones, de los que 708 (79,7%) aceptaron participar. Todos los participantes conocían la finalidad epidemiológica del estudio y dieron su consentimiento. El método de reclutamiento se esquematiza en la figura 1.
MedicionesEn el momento de inclusión, los 4 médicos de cabecera que atendían a la población de estudio valoraron los factores de riesgo cardiovascular y los antecedentes de cardiopatía isquémica sintomática o enfermedad arterial periférica. Los factores de riesgo evaluados incluyeron edad, exposición al tabaco, hipertensión, diabetes mellitus, índice de masa corporal, índice cintura/cadera, colesterol y sus fracciones y triglicéridos. Los antecedentes de cardiopatía isquémica sintomática o enfermedad cerebro-vascular se valoraron mediante anamnesis dirigida, realización de ECG en todos los casos, informes hospitalarios previos y revisión en el historial de cada paciente de las exploraciones cardiológicas previas o informes del cardiólogo. Para definir el infarto de miocardio como fatal o no-fatal se adoptaron los criterios propuestos por la American Heart Association14.
La arteriopatía periférica se evaluó mediante el cuestionario de Edimburgo15, la presencia de pulsos y la determinación del índice tobillo/brazo, realizado por los 4 médicos de familia ya mencionados. Estos fueron previamente entrenados para la práctica del IT/B de manera meticulosa y sus primeros casos verificados para descartar la presencia de falsos negativos.
SeguimientoLos cuatro médicos de familia participantes en el estudio realizaron el seguimiento de estos sujetos en el centro de atención primaria. En todos los casos se llevó a cabo el control de los factores de riesgo (incluido el consejo para el cese del hábito tabáquico) y se realizó un interrogatorio dirigido acerca de posibles eventos cardiovasculares de manera anual y a los 5 años. En los sujetos que refirieron algún evento cardiovascular durante el seguimiento, se anotó dicho episodio y la fecha, y se confirmó mediante informes clínicos hospitalarios o valoración por el especialista (cardiólogo/neurólogo). En cuanto a los eventos coronarios, se clasificaron como evento coronario mayor los infartos de miocardio (fatal o no-fatal) y la muerte súbita de origen coronario (sujetos con antecedentes con enfermedad cardiovascular previa y sin otra causa plausible de muerte súbita).
Métodos estadísticosLos sujetos a estudio se clasificaron según su IT/B más elevado en 3 grupos: grupo A normal/control (IT/B=0,9 – 1,24), grupo B con elevación de IT/B moderada (IT/B=1,25 – 1,34) y grupo C con IT/B sugestivo de calcificación arterial (IT/B≥1,35). La asociación de cada grupo con los futuros eventos coronarios y la mortalidad se evaluó mediante la tasa bruta de evento, curvas de Kaplan-Meier y regresión de Cox. Para evitar el efecto de posibles factores confusores, todas las variables que se asociaron con p<0,10 en el análisis bivariable a la elevación del IT/B o al desarrollo de evento coronario, fueron incluidas en el análisis multivariable. Las variables sin asociación significativa y que no modificaban los coeficientes β fueron retiradas del modelo para aumentar el poder estadístico. Fueron considerados significativos valores de p<0,05. Todos los análisis fueron realizados mediante el software estadístico SPSS 14.0.
ResultadosDe los 708 sujetos, se excluyeron 94 que presentaban arteriopatía obliterante periférica (AOP) de manera basal (al menos un IT/B<0,9). En los casos que presentaban algún IT/B≥1,25, se descartó mediante la presencia de pulsos distales y el cuestionario de Edimburgo la presencia de AOP antes de ser incluidos en el estudio. De esta manera, se obtuvieron 614 sujetos cuya distribución en función de su IT/B basal más elevado aportó 441 individuos al grupo A, 113 al grupo B y 60 al grupo C. La prevalencia de la calcificación arterial resultó del 9,7%.
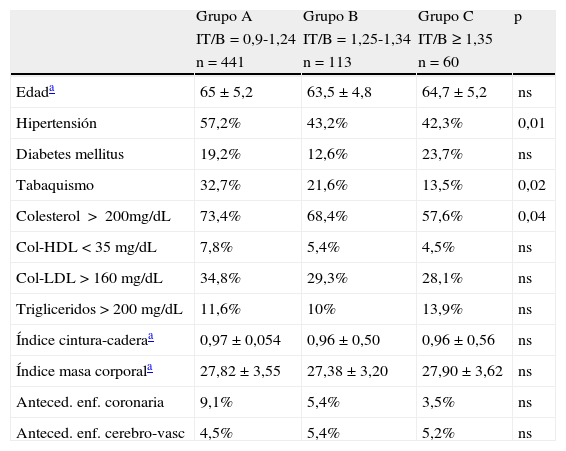
Las características basales de cada grupo se describen en la tabla 1. La distribución de HTA, tabaquismo e hipercolesterolemia fue significativamente diferente entre los distintos grupos (mayor en el grupo de IT/B normal), sin identificarse diferencias en el resto de factores de riesgo basales evaluados.
Distribución basal de factores de riesgo cardiovascular para los diferentes grupos de IT/B
| Grupo A | Grupo B | Grupo C | p | |
| IT/B=0,9-1,24 | IT/B=1,25-1,34 | IT/B≥1,35 | ||
| n=441 | n=113 | n=60 | ||
| Edada | 65±5,2 | 63,5±4,8 | 64,7±5,2 | ns |
| Hipertensión | 57,2% | 43,2% | 42,3% | 0,01 |
| Diabetes mellitus | 19,2% | 12,6% | 23,7% | ns |
| Tabaquismo | 32,7% | 21,6% | 13,5% | 0,02 |
| Colesterol >200mg/dL | 73,4% | 68,4% | 57,6% | 0,04 |
| Col-HDL<35mg/dL | 7,8% | 5,4% | 4,5% | ns |
| Col-LDL>160mg/dL | 34,8% | 29,3% | 28,1% | ns |
| Trigliceridos>200mg/dL | 11,6% | 10% | 13,9% | ns |
| Índice cintura-caderaa | 0,97±0,054 | 0,96±0,50 | 0,96±0,56 | ns |
| Índice masa corporala | 27,82±3,55 | 27,38±3,20 | 27,90±3,62 | ns |
| Anteced. enf. coronaria | 9,1% | 5,4% | 3,5% | ns |
| Anteced. enf. cerebro-vasc | 4,5% | 5,4% | 5,2% | ns |
IT/B: índice tobillo/brazo; ns: no significativo.
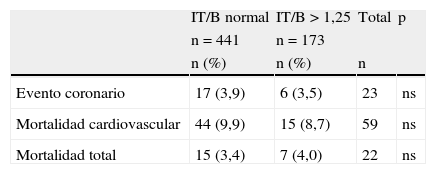
El seguimiento medio de estos pacientes fue de 70,4 meses (±21 meses). Durante este periodo, 7 (4%) sujetos con IT/B elevado (≥1,25) sufrieron un evento coronario mayor vs 15 (3,4%) eventos en el grupo control (p>0,05; ns), el número de muertes de causa cardiovascular y de cualquier causa para los sujetos con IT/B elevado e IT/B normal fue de: 6 (3,5%) vs 17 (3,9%) (p>0,05; ns) y 15 (8,7%) vs 44 (9,9%) (p>0,05; ns), respectivamente (tabla 2).
Tasa de evento coronario mayor, mortalidad cardiovascular y mortalidad total, para los sujetos con IT/B normal y calcificado durante el seguimiento.
| IT/B normal | IT/B>1,25 | Total | p | |
| n=441 | n=173 | |||
| n (%) | n (%) | n | ||
| Evento coronario | 17 (3,9) | 6 (3,5) | 23 | ns |
| Mortalidad cardiovascular | 44 (9,9) | 15 (8,7) | 59 | ns |
| Mortalidad total | 15 (3,4) | 7 (4,0) | 22 | ns |
IT/B: índice tobillo/brazo; ns: no significativo.
Para valorar de manera más fiable la influencia de la elevación del IT/B, se realizó el análisis multivariable para desarrollo de evento coronario mayor, mortalidad total y mortalidad cardiovascular, incluyendo los diferentes grupos de IT/B basal A, B y C, y los factores de riesgo clásicos en el momento basal para evitar su posible efecto confusor. En ninguno de los 3 análisis la gradación del IT/B mostró asociación al evento estudiado.
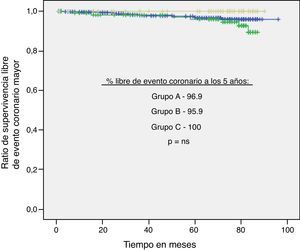
Por otro lado, se realizaron curvas de Kaplan-Meier para estos tres outcomes en función del grupo de IT/B (A, B y C) sin evidenciar diferencias significativas (figs. 2–4).
Los factores de riesgo y ecuaciones de riesgo conocidos en la actualidad no explican todos los eventos cardiovasculares. En la búsqueda de nuevos factores de riesgo que pudieran completar el valor predictivo de los scores ya existentes, algunos autores han sugerido la incompresibilidad del IT/B a tal efecto, basándose en que la calcificación y rigidez que provoca el valor elevado en el IT/B se relaciona con la enfermedad arterial periférica16–18. Sin embargo, dicha calcificación de la túnica media arterial no tiene por qué conllevar la obliteración del vaso y por lo tanto no tiene por qué asociarse a isquemia del territorio que irriga. En este caso, como sugieren Aboyans et al.19, la elevación del IT/B únicamente se asociaría a una mayor tasa de eventos cardiovasculares en el caso de presentar estos sujetos enfermedad arterial obliterante periférica concomitante. Así, la incompresibilidad del IT/B no tendría por qué asociarse de manera independiente a los posteriores eventos cardiovasculares o mortalidad como sugiere nuestro estudio.
La prevalencia de la elevación del IT/B en nuestra población resultó del 9,7%. Los estudios epidemiológicos publicados previamente aportan datos algo dispares: el ARICStudy realizado en población general entre 45 y 64 años mostró un IT/B>1,3 en el 7% de los casos11, el Cardiovascular Heart Study publicó una prevalencia del 3,8% de IT/B>1,3 en varones ≥65años13, en el Strong Heart Study el 9,2% de los hombres y mujeres entre 45 y 74 años incluidos presentó un IT/B>1,412, y tan solo el 1,4% de los hombres y mujeres >40años valorados en el National Health and Nutrition Examination Survey de Estados Unidos presentó un IT/B>1,420. Estas diferencias se explicarían principalmente por la disparidad en el valor de IT/B utilizado como punto de corte, ya que los criterios para definir la incompresibilidad arterial no están bien definidos y las aportaciones de la literatura al respecto son pocas y no uniformes. Mientras algunos autores sospechan la ausencia de compresibilidad arterial a partir de 1,15, otros utilizan puntos de corte entre 1,3 y 1,521–23. En nuestro estudio se definió como incompresible un cociente de IT/B≥1,25.
En cuanto a la asociación entre elevación del IT/B y mortalidad, un meta-análisis publicado en el 2008 por el ABI Collaboration Group, que recopila datos de 16 estudios diferentes realizados en población general, concluye que existe asociación entre el IT/B (incluyendo todo el espectro de valores) y la mortalidad, siendo mayor el riesgo en los extremos de la escala, por lo que la gráfica Valor IT/B – Mortalidad presentaría una forma de «J» invertida4. Sin embargo, al revisar todos los artículos incluidos en este meta-análisis, encontramos que solo en dos de ellos no se excluyeron los sujetos con valores elevados del IT/B. Estos dos estudios son el ARICStudy y el Strong Heart Study. En el primero, no se encontró asociación entre la elevación del IT/B y el desarrollo de evento coronario o la mortalidad (cardiovascular o total)11. En el segundo, sin embargo, sí se evidenció esa asociación en «J invertida» para la mortalidad en relación al valor del IT/B12. De manera más reciente, Criqui et al. presentaron la misma tendencia en el Multi-Ethnic Study of Atherosclerosis, aunque para los valores elevados de IT/B los resultados fueron marginalmente significativos IT/B24. Por otro lado, en el Cardivascular Heart Study, estudio no referenciado por el ABI Collaboration Group, únicamente se evidenció asociación marginal en el grupo de IT/B más elevado para la mortalidad, sin existir asociación con los posteriores eventos cardiovasculares en ningún caso13.
En todos estos estudios la elevación del IT/B se encontraba asociada a la presencia de diabetes mellitus, y solo en algunos a la hipertensión y la edad elevada. En nuestra cohorte, si bien los individuos con mayor elevación del IT/B mostraron mayor tasa de diabetes, este hallazgo no resultó estadísticamente significativo debido posiblemente al tamaño limitado de la muestra.
Si bien el tamaño de la cohorte presentada podría justificar la ausencia de asociación encontrada, teniendo en cuenta que el Strong Heart Study12 mostró asociación entre elevación del IT/B y el ECM con un riesgo relativo de 2,09, y que en nuestra cohorte la tasa de ECM en los sujetos con un IT/B normal fue del 4%, el 8% de los sujetos con IT/B calcificado deberían sufrir ECM durante el seguimiento. Realizando una aproximación de Gauss para proporciones independientes, podemos decir que la potencia de nuestro estudio para encontrar la diferencia obtenida en el Strong Heart Study fue del 89% (Z>1,498).
Podemos concluir que la ausencia de compresibilidad arterial parece asociarse a determinados factores de riesgo cardiovascular como la diabetes mellitus. Sin embargo, la elevación del IT/B es un hallazgo hemodinámico que en nuestro medio no se asocia de manera independiente al desarrollo de eventos cardiovasculares ni a mortalidad cardiovascular o global. Por otro lado, creemos que es necesaria una definición universal de la calcificación arterial en función del valor del IT/B, así como estudios amplios que aporten conclusiones fiables en cuanto a su valor como marcador de riesgo cardiovascular.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.