En un entorno de recursos limitados y de crisis, es importante clarificar las indicaciones absolutas y relativas de la cirugía de las varices para garantizar dicha prestación dentro del Sistema Nacional de Salud (SNS) en los casos necesarios y con los máximos criterios científicos disponibles. La Sociedad Española de Angiología y Cirugía Vascular (SEACV), como depositaria de la representatividad profesional, científica y/o técnica de todos sus socios en relación con las administraciones sanitarias, está obligada a estudiar y analizar las necesidades actuales y/o futuras que se presenten en la población de su ámbito, con respecto a la demanda de la especialidad. Presentamos un documento oficial de la SEACV y de su Capítulo Español de Flebología y Linfología (CEFyL) que sienta las bases científicas de la patología venosa y los criterios a tener en cuenta en el momento de valorar su aplicación futura en el SNS.
In an environment with limited resources and a crisis, it is important to clarify the absolute and relative surgical indications of varicose veins, in order to guarantee this service within the National Health System in necessary cases, and with the maximum scientific criteria available. The Spanish Association of Angiology and Vascular Surgery (SEACV,), as the office that represents the professional, scientific and/or technical aspects of all its members with the Health Administrations, is obliged to study and analyse the current and future needs of the population in its area, as regards the demands of the Specialty. We present an official document by SEACV and its Spanish Chapter of Phlebology and Lymphology (CEFandL) that sets the scientific basis of venous pathology and the criteria to take into account when assessing its future application with the National Health System.
Numerosas y conocidas son las repercusiones clínicas, sociales y económicas de la patología venosa, y concretamente de la insuficiencia venosa, en la que destacan sobremanera las varices de las extremidades inferiores, como diversos estudios españoles han puesto de manifiesto1-5.
De forma muy resumida, las varices forman parte del «top 10» en las listas de enfermedades más prevalentes de la humanidad, de las cirugías programadas más practicadas en los hospitales y de las listas de espera quirúrgicas de todos los sistemas públicos de salud occidentales.
La incidencia y la prevalencia de las varices, en constante aumento, repercuten de manera notable en la asistencia sanitaria y en el Sistema Nacional de Salud (SNS) (tabla 1). Su diagnóstico y tratamiento quirúrgico ocasionan una sobrecarga asistencial que se traduce en largas listas de espera.
Implicaciones de las varices para el SNS
| Elevado número de consultas, en atención primaria y especializada: |
| Para el diagnóstico y tratamiento, en general |
| Para la prescripción de la terapia compresiva, en particular |
| Sobrecarga asistencial, fundamentalmente quirúrgica |
| Problemas derivados de las listas de espera de consultas y quirúrgicas |
| Presión social de las listas de espera y su ajuste con la escasez de recursos |
| Implicaciones logísticas para la provisión de servicios de evaluación y tratamiento |
| Diferencias en las prestaciones (indicaciones), según comunidades autónomas |
| Restricciones sobre prestaciones en ciertas áreas geográficas |
| Manejo por cirujanos no vasculares con diagnósticos y tratamientos inapropiados |
| Consecuencias médico-legales que se derivan |
| Dilema sobre qué prestaciones deben estar financiadas por el SNS y con qué criterios |
| El coste de todos los servicios |
Además de la sobrecarga quirúrgica, los pacientes con varices generan un gran número de consultas tanto en atención primaria como en atención especializada. La prescripción de la terapia compresiva genera a su vez una gran cantidad de consultas en ambos niveles asistenciales.
En un estudio realizado en España6 se ha estimado que la prevalencia de consultas por enfermedad vascular en atención primaria representa el 3,4% del total de las consultas, constituyendo las flebopatías la primera causa (69%), y en este grupo, las varices suponen la mitad de los casos (30,2%). Más de las dos terceras partes de la población (68,6-71%) que acudieron al médico de atención primaria por cualquier causa referían o padecían algún signo o síntoma de insuficiencia venosa crónica (IVC)7-9.
En la actualidad el diagnóstico debe incluir, de forma sistemática e inexcusable, la realización de un eco-Doppler. Conjuntamente, el tratamiento quirúrgico y la elección de la técnica (de las múltiples existentes), salvo en situaciones puntuales, deben ser practicados por especialistas en angiología y cirugía vascular. Actitudes inadecuadas en este sentido pueden comportar consecuencias graves, tanto por complicaciones como por recidivas; mientras las primeras inducen un mayor número de denuncias por responsabilidad médica, las segundas se encargan de retroalimentar las listas de espera quirúrgica.
ObjetivoEn un entorno de recursos limitados y de crisis, es importante clarificar las indicaciones absolutas y relativas de la cirugía de las varices, para garantizar dicha prestación dentro del SNS español. La finalidad última es racionalizar la inclusión de pacientes en lista de espera, empleando criterios científicos y técnicos especializados, partiendo de la idea de que no todas las varices requieren tratamiento quirúrgico, máxime en el entorno sanitario público.
JustificaciónLa Sociedad Española de Angiología y Cirugía Vascular (SEACV), como depositaria de la representatividad profesional, científica y/o técnica de todos sus socios, capítulos y secciones, en relación con las administraciones sanitarias públicas en temas de la especialidad, está obligada a estudiar y analizar las necesidades actuales y/o futuras que se presenten en la población de su ámbito (Estado Español) con respecto a la demanda de la especialidad. Así, entre los múltiples objetivos estatutarios de la SEACV (art. 8) se dice: «Promoverá la máxima calidad asistencial en los ámbitos que le son propios» y «Asesorará a las administraciones sanitarias públicas y privadas en temas de la especialidad»6.
Con la finalidad de realizar este documento oficial de la SEACV y de su Capítulo Español de Flebología y Linfología (CEFyL) para entregar al Ministerio de Sanidad y a las Consejerías de Sanidad de las distintas comunidades autónomas, se ha constituido un grupo paritario de expertos (SEACV y CEFyL). Este documento se entronca con otro importante consenso (publicado) que hace referencia a los criterios de derivación entre primaria y especializada7.
Importancia del temaDada la importancia del tema que nos ocupa, ya en 1999 la SEACV emitió unas recomendaciones para la inclusión en lista de espera quirúrgica de pacientes con varices8; conjuntamente, y con el fin de estudiar y analizar la demanda futura que con respecto a la especialidad se presentara en el Estado Español, se decidió crear un Registro de Actividad Asistencial.
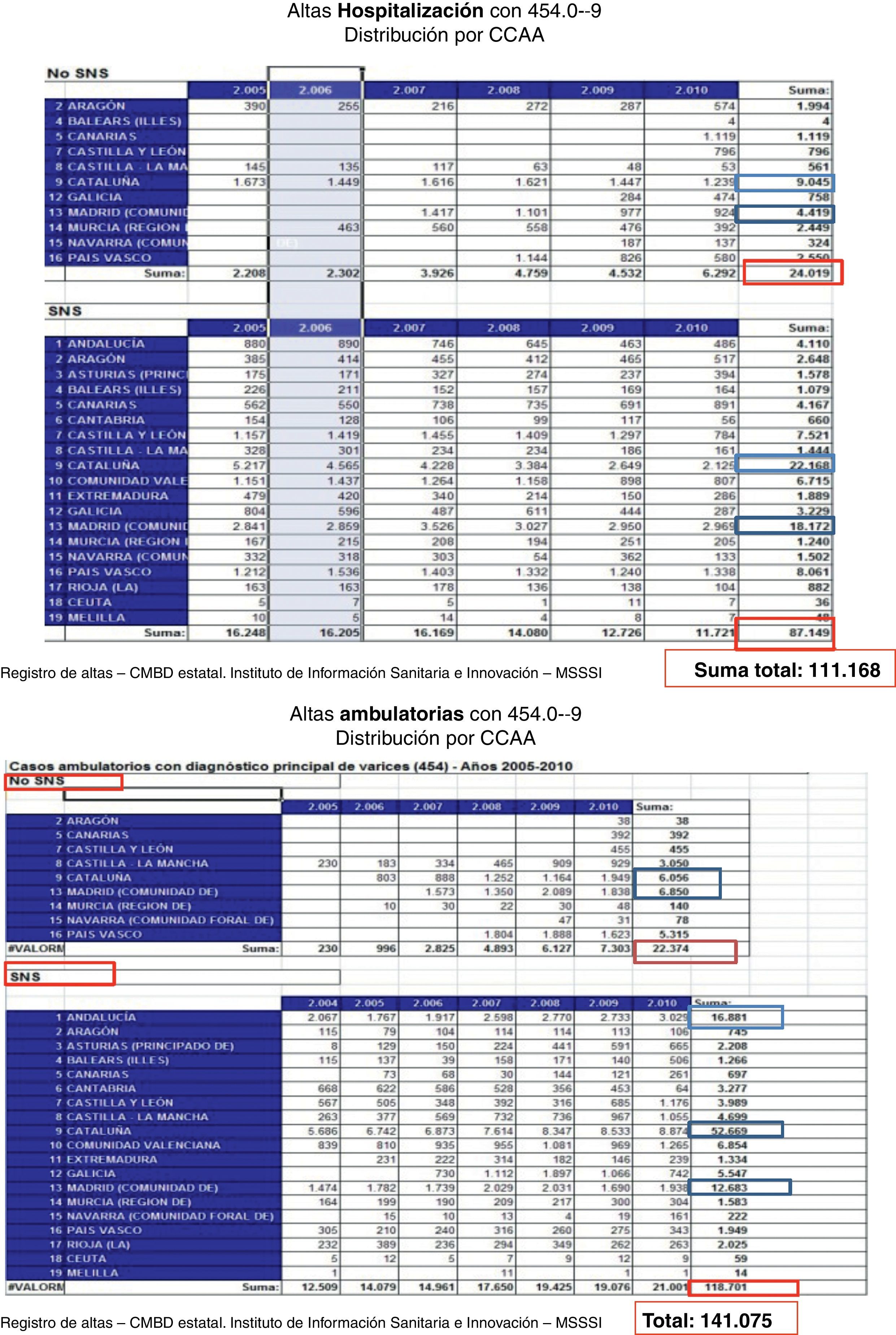
El Registro de Actividad Asistencial de la SEACV, cuyos primeros datos se refieren al año 19979, se ha publicado todos los años en el periodo 1999-201010. Recientemente han sido presentados, en el último congreso nacional de la SEACV, los datos relativos a 2011. El Registro recoge la actividad de los Servicios de Angiología y Cirugía Vascular dentro del SNS. La actividad de los hospitales privados representa alrededor del 5% de toda la actividad, y no está recogida.
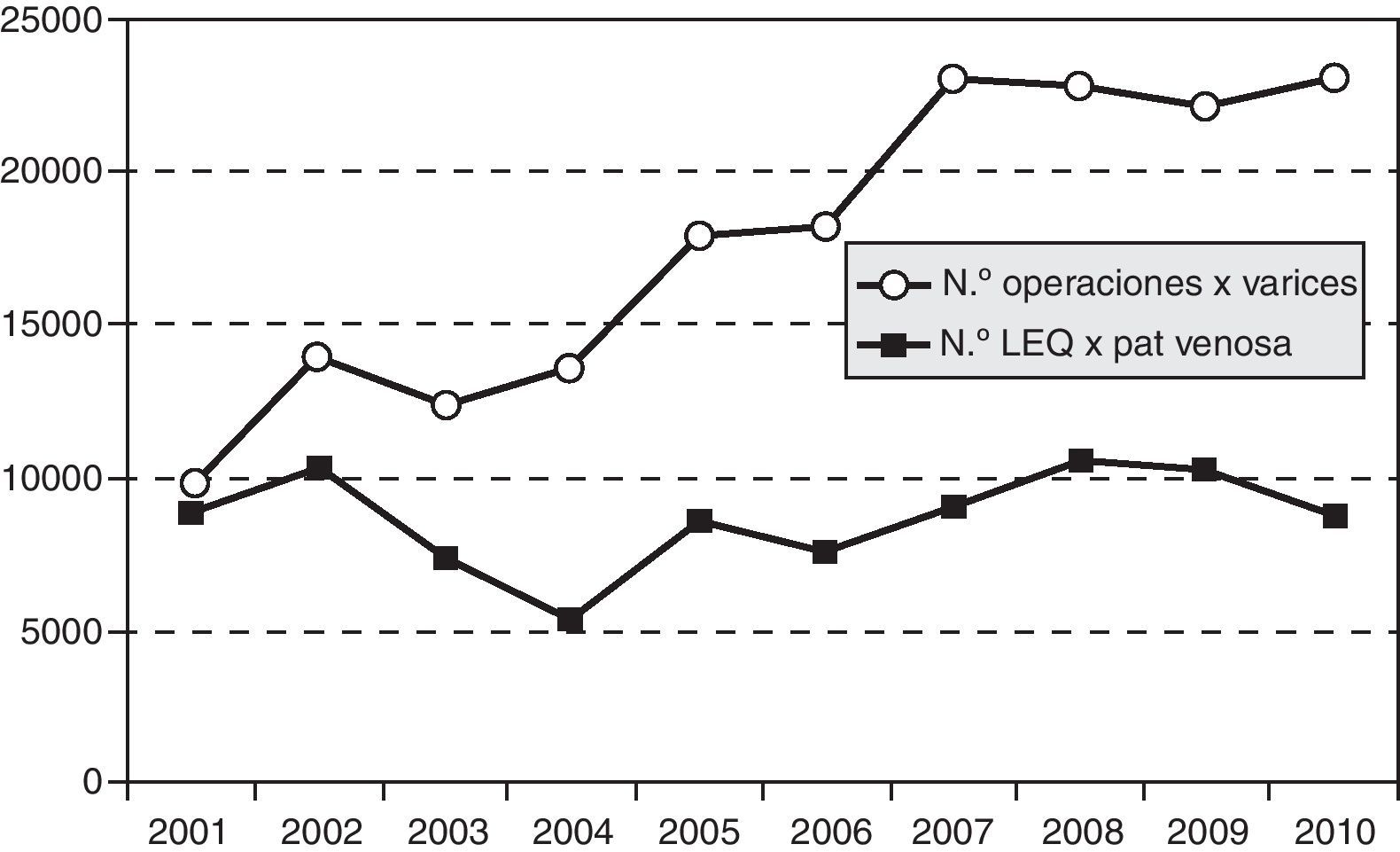
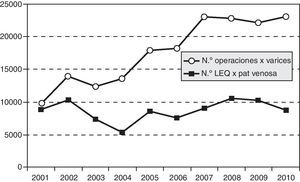
Una visión global de los últimos 10años (fig. 1) pone de manifiesto:
- a)
La elevada frecuencia de este tipo de cirugía dentro del SNS. En este periodo se han intervenido una media de 17.700 varices/año, cifra que ha aumentado a más de 20.000/año en el último quinquenio, lo cual se explica parcialmente por el aumento de servicios que participan en el registro, si bien hay que señalar que los últimos datos (registro de 2010) solo recogen al 88% de la población española.
- b)
Anualmente solo se operan dos tercios de los pacientes portadores de varices, suponiendo ello que el tercio restante permanece incluido en lista de espera quirúrgica. Así se encuentran una media de 8.670 pacientes/año. Dicho de otra manera, cada servicio vascular tiene pendiente de intervenir una media de 131 pacientes/año.
Este gran número de pacientes con varices que requieren tratamiento conlleva importantes implicaciones en el SNS. Este tema ha sido abordado recientemente en una mesa redonda en el último congreso nacional de la SEACV en su capítulo de Flebología y Linfología, por la Dra. Lourdes Reina Gutiérrez, y está pendiente de publicación.
Las implicaciones son:
- •
Implicaciones logísticas para provisionar los servicios y el coste de dichos servicios.
- •
Dilema en cuanto a qué prestaciones deberían estar financiadas por el SNS y con qué criterios.
- •
Los problemas de las listas de espera quirúrgicas y sus implicaciones políticas.
- •
Existe una percepción general de que las varices tienen una prioridad baja. Los pacientes normalmente esperan durante muchas semanas o meses para ser evaluados por el especialista; su evaluación puede llevar tiempo (eco-Doppler) y la cirugía puede ser prolongada, sobre todo si se trata de varices recidivadas. Todos estos factores contribuyen a largos tiempos de espera.
- •
La presión de las listas de espera y la escasez de recursos han conducido a restricciones en las prestaciones ofrecidas en el SNS en ciertas áreas geográficas, lo que está produciendo diferencias en cuanto a indicaciones y disponibilidad de prestaciones en las distintas comunidades autónomas.
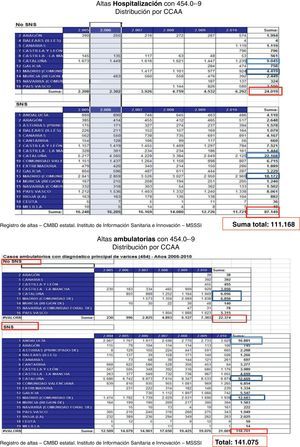
En la tabla 1 y en la figura 1 se observan las diferencias en cuanto a número de altas en las distintas comunidades autónomas, no fácilmente atribuibles únicamente a diferencias de población.
En resumen, es necesario homogeneizar criterios (indicaciones) en lo referente a la cobertura de las prestaciones ofertadas por el SNS español en las varices de los miembros inferiores, con el fin de asegurar la equidad en el acceso a ellas en todo el territorio nacional.
Concomitantemente, en un segundo paso será muy importante realizar estudios de eficacia clínica y coste-efectividad de los distintos tratamientos de las varices en nuestro país, para poder decidir qué prestaciones cubrir y en qué indicaciones, al igual que han hecho otros países de nuestro entorno11 y señala la legislación española12.
Necesidad de la exploración eco-DopplerIntroducciónDesde su aparición como método de diagnóstico de la patología vascular, el eco-Doppler se ha convertido en elemento de uso rutinario en la práctica clínica para la correcta valoración y orientación diagnóstica y terapéutica de la IVC (varices), desplazando otros métodos de estudio utilizados anteriormente, como la pletismografía o el Doppler continuo, y especialmente la flebografía, no exenta de posibles complicaciones y limitaciones en función de la necesidad de inyectar líquido de contraste intravenoso y exponer al paciente a una fuente de irradiación.
El Libro Blanco sobre IVC elaborado por la SEACV13 ya recogía en el año 2008 que el 92% de los cirujanos vasculares españoles utilizaban de forma rutinaria el eco-Doppler como método de diagnóstico de la IVC.
La versatilidad de los actuales aparatos, que combinan altas prestaciones en cuanto a calidad de imagen y determinación de velocimetría Doppler con un reducido tamaño y peso que los hace fácilmente transportables, ha facilitado aún más la posibilidad de efectuar la exploración tanto en consulta externa como en el área de hospitalización o quirúrgica, permitiendo asimismo la valoración de forma inmediatamente previa a la cirugía o durante la misma, situación absolutamente necesaria en determinados tipos de técnica.
El uso de eco-Doppler permite el correcto diagnóstico de la IVC con una adecuada valoración topográfica y hemodinámica del sistema venoso superficial y profundo, obviando la posible existencia de un síndrome postrombótico, y estableciendo asimismo el diagnóstico diferencial con otras posibles entidades patológicas capaces de generar sintomatología superponible a la de la IVC (edema, ingurgitación venosa, trastornos de trofismo cutáneo, disestesias, etc.).
ObjetivoPrecisar la utilización rutinaria del examen eco-Doppler en el diagnóstico inicial, el tratamiento quirúrgico y el seguimiento de la IVC del sistema superficial (varices) en el ámbito del SNS.
Indicaciones del eco-DopplerTeniendo en cuenta las guías nacionales14,15 e internacionales16,17, se propone el siguiente cronograma y los diferentes elementos a evaluar:
CronogramaDebe ser utilizado en el diagnóstico y seguimiento de las varices.
- 1.
Evaluación inicial:
- a.
En los pacientes con signos y síntomas clínicos que orienten al posible tratamiento quirúrgico de la IVC (C2-C6 de CEAP).
- b.
En los pacientes en que deba establecerse un diagnóstico diferencial con otras patologías capaces de generar sintomatología propia de IVC.
- c.
Ante la sospecha de posible trombosis venosa o síndrome postrombótico.
- a.
- 2.
Evaluación preoperatoria:
Debe ser efectuada, idealmente por el propio cirujano, en todos los pacientes quirúrgicos y en el momento previo a la cirugía, independientemente de la técnica a emplear.
- 3.
Evaluación peroperatoria:
Debe ser efectuada durante el acto quirúrgico en todas las técnicas de cirugía endovenosa de varices: láser, radiofrecuencia, vapor de agua, espuma.
- 4.
Evaluación postoperatoria:
- •
Inmediata: entre 1 y 4 semanas después del tratamiento.
- a.
En los tratamientos endovenosos tanto para asegurar su resultado correcto como para evaluar la posible existencia de trombosis venosa profunda como extensión de la obliteración endoluminal de la vena tratada.
- b.
En los tratamientos planteados de forma secuencial como escleroterapia o CHIVA.
- a.
- •
Tardía:
- a.
Corto plazo (1 año) tras la cirugía. En las técnicas endovenosas, si el resultado es correcto suele mantenerse a largo plazo. En la cirugía clásica, para valorar la existencia de neovascularización o de varices residuales y la necesidad de nuevo tratamiento.
- b.
Medio (2 a 3 años) y largo plazo (5 a 10 años). Por razones tanto económicas como de saturación del sistema, debe quedar relegada a estudios prospectivos.
- a.
- 1.
Evaluación preoperatoria (ortostatismo, reflujo en Valsalva y compresión/descompresión de pantorrilla):
- a.
Sistema venoso profundo: permeabilidad y reflujo de sistema venoso profundo.
- b.
Confluente safeno-femoral y safeno-poplíteo: permeabilidad y reflujo. Competencia valvular terminal y preterminal.
- c.
Valoración de tributarias y troncos no safenianos incompetentes y de posibles fugas pélvicas.
- d.
Diámetro y reflujo en safenas accesorias anterior, posterior y vena de Giacomini.
- e.
Diámetro y reflujo de venas perforantes (valor patológico >0,5s).
- a.
- 2.
Evaluación postoperatoria (ortostatismo, reflujo en Valsalva y compresión/descompresión de pantorrilla):
- a.
Sistema venoso profundo: permeabilidad y posibles trombosis por extensión en confluentes poscirugía endovenosa.
- b.
Confluente safenofemoral y safenopoplíteo: presencia de muñón residual, de neovascularización o de reflujo por colaterales o accesorias.
- c.
Valoración de trayectos de safenas y existencia o no de reflujo en los segmentos permeables en relación con la técnica efectuada (endovenosa, CHIVA, fleboextracción corta). Valoración de segmentos permeables y extensión en cayados postratamiento endovenoso. Permeabilidad con reducción de diámetro en venas tratadas endoluminalmente.
- d.
Persistencia y reflujo de tributarias, accesorias, etc.
- e.
Persistencia y reflujo de venas perforantes.
- a.
En consonancia con las indicaciones actuales de las diversas guías clínicas, así como para conseguir un adecuado tratamiento de las varices, minimizar la posibilidad de recidiva y efectuar el tratamiento de la misma de forma precoz, debe efectuarse la valoración mediante eco-Doppler tanto en el pre como en el postoperatorio. El uso de eco-Doppler es imprescindible de forma peroperatoria si la técnica utilizada es por vía endovenosa (láser, radiofrecuencia, vapor de agua, espuma).
Criterios de inclusión y exclusión del tratamiento quirúrgico en pacientes con insuficiencia venosa crónica en el Sistema Nacional de Salud. Indicaciones y contraindicaciones de la cirugía de las varicesIntroducción y justificación del tratamiento quirúrgicoEl tratamiento de las varices de las piernas incluye medidas higiénico-dietéticas (que consisten en control del peso, ejercicio y la terapia postural) y la terapia compresiva dirigidas a disminuir la hipertensión venosa ambulatoria, que favorece el desarrollo y la progresión de la enfermedad; el tratamiento farmacológico con flebotónicos dirigido fundamentalmente al alivio de síntomas, y la eliminación de las varices mediante cirugía. Todos estos tratamientos se complementan entre sí18.
El tratamiento quirúrgico de las varices ha cambiado radicalmente en las últimas 2décadas debido al uso generalizado de la ecografía, lo que ha permitido la aparición de nuevas técnicas percutáneas de ablación endoluminal, como el láser endovenoso, la radiofrecuencia y la escleroterapia con espuma, así como el desarrollo de la cirugía hemodinámica o cura CHIVA.
En la eliminación de la vena safena, la cirugía tradicional de safenectomía sigue siendo para muchos la técnica gold estándar19; sin embargo, su futuro depende de los resultados a largo plazo de las nuevas técnicas de ablación endoluminal térmica (endoláser y radiofrecuencia), que en el corto y medio plazo han mostrado ser al menos tan eficaces y seguras como la cirugía17. La escleroterapia ecoguiada con espuma es menos efectiva en la eliminación de la vena safena17,20, aunque juega un papel relevante en el tratamiento de la recidiva varicosa21, de las varices pélvicas17 y de la úlcera venosa22.
La aparición de estas nuevas técnicas mínimamente invasivas, que no requieren de anestesia general o regional, ha ampliado las indicaciones quirúrgicas en determinadas patologías como la recidiva varicosa, la úlcera venosa o las malformaciones venosas, o en determinados pacientes, como los mayores o los pacientes anticoagulados23.
La mayoría de los pacientes con varices que acuden al médico buscando tratamiento tienen síntomas de dolor, pesadez, cansancio, hormigueos, calambres, picor, piernas inquietas y/o dolor en las venas varicosas que sobresalen en sus piernas. A muchos les preocupa el futuro y las posibles complicaciones que se deriven de sus varices, especialmente en el contexto de una historia familiar de úlceras u otros problemas, y buscan tratamiento preventivo, o les preocupa padecer una trombosis venosa profunda en relación con la creencia generalizada y equivocada de que las varices se asocian con una mayor probabilidad de sufrirla. Algunos, además, cuentan una historia de tromboflebitis o sangrado de sus varices superficiales o presentan signos de una enfermedad venosa más avanzada, tales como edema o cambios tróficos en sus piernas y que incluyen eccema, pigmentación, fibrosis de la piel y del tejido graso, atrofia blanca o úlceras activas o cicatrizadas. Con menor frecuencia, las varices son una preocupación estética2,4.
Las varices sintomáticas disminuyen de forma considerable la calidad de vida1, sobre todo en la dimensión física y del dolor, y la calidad de vida de los pacientes en estadios avanzados de IVC es similar a la de los enfermos con insuficiencia cardiaca, y peores que la de los enfermos con EPOC o diabetes. Los beneficios en mejoría de la salud obtenidos tras la cirugía de varices son comparables a los obtenidos tras la colecistectomía laparoscópica24. Todos los tratamientos para las varices han demostrado mejorar la calidad de vida de los pacientes25-28. Sin embargo, en los pacientes con varices severas sintomáticas la cirugía ha demostrado ser mejor que el tratamiento conservador, en cuanto a la mejoría de síntomas y la mejoría de la calidad de vida, siendo además más coste-efectiva11. El estudio REACTIV11, realizado por la Agencia de Evaluación de Tecnología Sanitaria inglesa (HTA) en 2006, demuestra, además, que las listas de espera quirúrgicas o la mecánica del inicio con tratamiento conservador seguido de tratamiento quirúrgico disminuyen el beneficio de la cirugía. La cirugía temprana demostró ser mejor.
La probabilidad de que un individuo con varices desarrolle cambios tróficos, incluida la úlcera venosa, es desconocida29. No hay evidencia sobre el beneficio de la cirugía en los pacientes con varices no complicadas en cuanto a la prevención de complicaciones a largo plazo, en particular la úlcera venosa (en pacientes que no hayan tenido previamente una úlcera venosa). El beneficio de la cirugía en este tipo de pacientes se limita a la mejoría de los síntomas30.
A pesar de que la recurrencia de las varices tras la cirugía es frecuente, con cifras que varían del 20 al 80% a los 5-20 años31, la mayoría de los pacientes están satisfechos con su operación, puesto que los síntomas han desaparecido o mejorado considerablemente32.
ObjetivoEstablecer las indicaciones y contraindicaciones del tratamiento quirúrgico de las varices, y lo que representan los criterios para inclusión/exclusión en lista de espera para cirugía en el SNS español.
Criterios para la inclusión en lista de espera para cirugía de varices en el Sistema Nacional de SaludEl objetivo del tratamiento quirúrgico de las varices es la mejoría de los síntomas, la reducción del edema, la mejoría de los cambios tróficos y la prevención de la recurrencia de la úlcera venosa33. El tratamiento quirúrgico de las varices con un fin estético no está financiado por el SNS12.
El tratamiento conservador se recomienda en los pacientes asintomáticos o con síntomas leves o con contraindicación para el tratamiento quirúrgico. El tratamiento quirúrgico se hace necesario cuando los síntomas de las varices impactan significativamente en la calidad de vida de los pacientes34 o cuando surgen complicaciones.
Para poder establecer las indicaciones y contraindicaciones del tratamiento quirúrgico en pacientes con IVC vamos a utilizar el sistema de clasificación clínica «C» de la CEAP35, que es el sistema que se usa para clasificar a los pacientes tras la exploración física (tabla 2).
Sistema CEAP. Se evalúan 4 aspectos (C: clínica, E: etiología, A: anatomía, P: patología). La más usada es la clasificación clínica (C)
| Estadios | Descripción |
| Clase 0 | Ausencia de signos visibles o palpables de enfermedad venosa |
| Clase C1 | Telangiectasias o venas reticulares |
| Clase C2 | Varices |
| Clase C3 | Edema |
| Clase C4 | Cambios tróficos, como pigmentación, eccema, lipodermatoesclerosis, atrofia blanca |
| Clase C5 | Úlcera cicatrizada |
| Clase C6 | Úlcera abierta |
Todos estos estadios pueden ser a su vez sintomáticos o asintomáticos. Un paciente puede tener varios de estos estadios a la vez.
El tratamiento quirúrgico está indicado en pacientes con IVC superficial de la extremidad inferior grado C2-C6 de la clasificación CEAP.
Varices no complicadasPacientes con varices (CEAPC2) sintomáticas, siendo dichos síntomas atribuibles a las varices, o varices que por su extensión, localización y tamaño tengan un gran impacto en la calidad de vida de los pacientes o que tengan riesgo de padecer una varicoflebitis36. Se trata de varices que no causan daño ni amenaza a las piernas. Es el grupo de pacientes donde hay más incertidumbre sobre los beneficios y el coste-efectividad del tratamiento.
Varices complicadas- 1.
Pacientes que hayan sufrido una varicoflebitis de repetición.
- 2.
Pacientes que hayan sufrido sangrado en sus varices (varicorragia). Es rara y casi siempre se produce en una zona de piel comprometida sobre la variz. Es alarmante y potencialmente grave.
- 3.
Pacientes con edema (CEAPC3).
- 4.
Pacientes con trastornos tróficos de la piel: pigmentación, eccema, lipodermatoesclerosis, atrofia blanca (CEAPC4).
La aparición de cambios tróficos en la piel de un paciente con varices es indicación de tratamiento con terapia compresiva y/o quirúrgico para prevenir la aparición de una úlcera venosa37.
- 5.
En caso de úlcera (CEAPC6), recomendamos la terapia compresiva como tratamiento inicial para lograr la cicatrización de la úlcera venosa con un grado de evidencia1B.
Para disminuir la recurrencia de la úlcera, recomendamos la eliminación de la insuficiencia venosa superficial en combinación con la terapia compresiva con un grado de evidencia1A17.
Los estudios aleatorizados y prospectivos no han demostrado que la cirugía de la insuficiencia venosa superficial acelere la cicatrización de la úlcera; lo que sí han demostrado es que recidivan menos37-39. No hay estudios que indiquen si la cirugía venosa debería hacerse con la úlcera activa o debería retrasarse hasta su cicatrización38.
En pacientes con varices residuales o recidivadas se seguirán los mismos criterios de inclusión.
Criterios de exclusión de lista de espera para cirugía de varices en el Sistema Nacional de SaludNo están incluidos los pacientes que deseen eliminar sus varices por motivos estéticos o pacientes con varices asintomáticas o con pocos síntomas que no limiten su calidad de vida, de pequeño tamaño y/o que no hayan tenido complicaciones o alteraciones tróficas en la piel (tabla 3).
Criterios de inclusión y exclusión en lista de espera para cirugía de varices en el Sistema Nacional de Salud
| Criterios de inclusión |
| Varices CEAP C2 sintomáticas |
| Varices complicadas: varicoflebitis o varicorragia |
| Varices CEAP C3 |
| Varices CEAP C4 |
| Varices con úlcera abierta o cicatrizada (CEAP C5-6) |
| Criterios de exclusión: motivos estéticos |
| Contraindicaciones absolutas |
| Oclusión trombótica del sistema venoso profundo |
| Malformaciones venosas con agenesia del sistema venoso profundo |
| Varices secundarias a malformaciones arteriovenosas congénitas o fístulas arteriovenosas adquiridas |
| Enfermedad arterial crónica de miembros inferiores en estadios avanzados (iii y iv) |
| Embarazo y/o lactancia |
| Infección sistémica |
| Obesidad mórbida (índice masa corporal ≥40kg/m2) |
| Enfermedad severa (cáncer, hepatitis progresiva, insuficiencia cardiaca, enfermedad arterial coronaria, insuficiencia renal) |
| ASAIV |
| Contraindicaciones relativas |
| Oclusión trombótica del sistema venoso profundo parcial con incompetencia del sistema venoso profundo |
| Alteraciones de la coagulación: trombofilia grave, antecedentes personal o familiar de enfermedad tromboembólica, tratamiento anticoagulante |
| Índice de masa corporal ≥30kg/m2 |
| Personalizar en caso de edad avanzada |
| Linfedema |
| Infección local |
| Enfermedad arterial crónica de miembros inferiores en estadioii |
| ASAIII |
La indicación/contraindicación de la cirugía de varices, al igual que cualquier otra cirugía, se debe hacer tras una evaluación individualizada de su riesgo/beneficio.
En general, la cirugía está contraindicada en pacientes con un riesgo significativo de presentar complicaciones anestésicas o de padecer un tromboembolismo pulmonar.
La cirugía de eliminación de varices del sistema venoso superficial está contraindicada cuando el sistema venoso profundo está obstruido o ausente.
Absolutas- •
Oclusión trombótica del sistema venoso profundo.
- •
Malformaciones venosas con agenesia del sistema venoso profundo.
- •
Varices secundarias a malformaciones arteriovenosas congénitas o fístulas arteriovenosas adquiridas.
- •
Enfermedad arterial crónica de miembros inferiores en estadios avanzados (iii y iv).
- •
Embarazo y/o lactancia en el momento del tratamiento.
- •
Existencia de infección sistémica.
- •
Obesidad mórbida (índice masa corporal ≥40kg/m2).
- •
Enfermedad severa (cáncer, hepatitis progresiva, insuficiencia cardiaca, enfermedad arterial coronaria, insuficiencia renal).
- •
ASAIV.
- •
Oclusión trombótica del sistema venoso profundo parcial con incompetencia del sistema venoso profundo. Dependerá del grado de recanalización y del funcionamiento del sistema venoso profundo tras la trombosis.
- •
Alteraciones de la coagulación: antecedentes de enfermedad tromboembólica personal o familiar, trombofilia grave, tratamiento anticoagulante. Deberá hacerse una valoración individualizada.
- •
Índice de masa corporal ≥30kg/m2.
- •
La edad no es una contraindicación per se, aunque hay que tener en cuenta la disminución de la reservas fisiológicas que acompañan al envejecimiento y que aumentan la morbimortalidad operatoria. Por tanto, debemos seleccionar los pacientes y la técnica quirúrgica a emplear de forma individualizada en los mayores, ya que con las nuevas técnicas de tratamiento mínimamente invasivas que se realizan sin anestesia, como la escleroterapia, o con anestesia local, como el CHIVA o las térmicas, se han ampliado las indicaciones, y esto incluye a los pacientes mayores. Es preciso realizar una evaluación del riesgo quirúrgico y/o anestésico y el beneficio a obtener con la intervención quirúrgica.
- •
Linfedema de miembros inferiores. Debemos evaluar el estadio del linfedema y la técnica quirúrgica. Son preferibles las técnicas con menos posibilidades de dañar las estructuras linfáticas por la propia técnica en sí o por sus posibles complicaciones.
- •
Enfermedad arterial crónica de miembros inferiores en estadioii.
- •
Existencia de infección local.
- •
ASAIII.
Técnicas de ablación endoluminal térmica:
- •
Tortuosidad o antecedentes de tromboflebitis en la vena safena que impidan la entrada de la fibra en el interior de la safena.
- •
Venas safenas de diámetro muy grande o muy pequeño.
- •
Encamamiento y movilidad muy limitada
Técnicas de ablación endoluminal química: escleroterapia ecoguiada con espuma:
- •
Alergia conocida a la sustancia esclerosante.
- •
Encamamiento y movilidad muy limitada.
- •
Foramen oval conocido y sintomático.
La gran mayoría de los pacientes con varices que acuden al médico tienen síntomas, y en una menor proporción complicaciones graves, como cambios tróficos y úlcera venosa.
Los tratamientos conservador y quirúrgico de las varices alivian los síntomas y mejoran la calidad de vida de estos pacientes.
El tratamiento quirúrgico en las varices sintomáticas con reflujo de la safena es más eficaz que el tratamiento conservador en aliviar los síntomas, mejorar la calidad de vida y la satisfacción de los pacientes y es el más coste-efectivo. Por tanto, es el tratamiento de elección en estos pacientes.
Priorización en listas de esperaIntroducciónLas listas de espera son resultado de un desequilibrio entre la oferta y la demanda de los servicios de salud de las enfermedades llamadas «prevalentes». La IVC (varices) es una de las patologías que genera mayores listas de espera en nuestro país y, a pesar de tratarse de una enfermedad a priori banal, sus grados clínicos más avanzados y sus complicaciones pueden llegar a ser importantes desde el punto de vista clínico, psíquico y social. Por ello, es importante considerar la necesidad de priorizar por un sistema que no sea por el orden de llegada («first in, first served»). Además, la sistemática de priorización ha de ser transparente, objetiva y universal para poder asegurar su equidad.
ObjetivoDescribir los sistemas de priorización consensuados en nuestro país, sus ventajas e inconvenientes, y recomendar la aplicación de los mismos en el SNS.
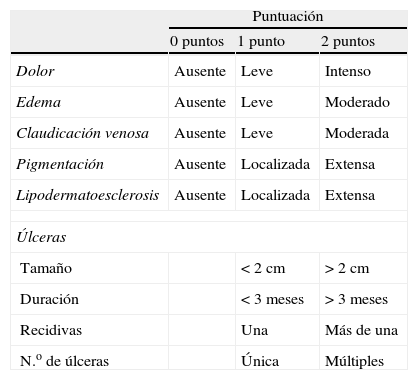
Sistemas de priorizaciónEn el año 2004, la Unidad de Evaluación de Tecnologías Sanitarias de la Agencia Laín Entralgo de la Comunidad de Madrid elaboró el protocolo «Indicaciones y priorización en la cirugía de varices de miembros inferiores. Protocolo de procedimiento quirúrgico PPQ07/04»36. En dicho documento se consideraron como criterios adecuados para la priorización: el dolor (leve e intenso); el edema (leve o moderado); la claudicación venosa (leve o moderada); la pigmentación (localizada o extensa); la lipodermatoesclerosis (localizada o extensa), y la presencia de úlceras. Este sistema de priorización se resume en la tabla 4, está basado en el Consenso de Hawai y es el propuesto por la SEACV en su documento del año 19998.
Sistema de priorización (consenso de Hawai)
| Puntuación | |||
| 0 puntos | 1 punto | 2 puntos | |
| Dolor | Ausente | Leve | Intenso |
| Edema | Ausente | Leve | Moderado |
| Claudicación venosa | Ausente | Leve | Moderada |
| Pigmentación | Ausente | Localizada | Extensa |
| Lipodermatoesclerosis | Ausente | Localizada | Extensa |
| Úlceras | |||
| Tamaño | < 2 cm | > 2 cm | |
| Duración | < 3 meses | > 3 meses | |
| Recidivas | Una | Más de una | |
| N.o de úlceras | Única | Múltiples | |
A mayor puntuación, mayor prioridad (0-18).
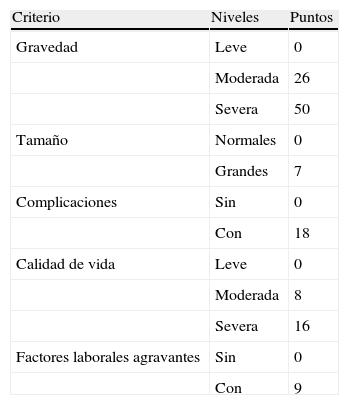
En el año 2008 se publicó el primer sistema de priorización de cirugía de varices desarrollado y validado en nuestro país40. Esta primera publicación revelaba los datos de un estudio preliminar que ha sido posteriormente completado y que está pendiente de publicación. Se realizó mediante la organización de «grupos focales», con representantes de las sociedades científicas a nivel nacional y de la comunidad autónoma de Cataluña, y mediante la aplicación del análisis de conjuntos (conjoint analysis). La ponderación de los criterios elegidos se realizó mediante una encuesta hecha a pacientes, familiares y profesionales implicados en la lista de espera (cirujanos vasculares, médicos de familia y enfermería). Dicho sistema propone la priorización mediante el baremo de la tabla 5. En este sistema de priorización, la gravedad de la patología se evalúa mediante los siguientes criterios: la escala CEAP (C2: leve; C3-C4: moderada; C5-C6: severa), el tamaño (si las varices miden más o menos de 10mm), las complicaciones (si los pacientes han presentado varicoflebitis o varicorragia), la calidad de vida (utilizando la única escala validada en nuestro país, la escala CIVIQ) y los factores laborales agravantes. Se trata de una escala del 0 al 100, y tiene más prioridad el paciente con mayor puntuación.
Sistema de priorización
| Criterio | Niveles | Puntos |
| Gravedad | Leve | 0 |
| Moderada | 26 | |
| Severa | 50 | |
| Tamaño | Normales | 0 |
| Grandes | 7 | |
| Complicaciones | Sin | 0 |
| Con | 18 | |
| Calidad de vida | Leve | 0 |
| Moderada | 8 | |
| Severa | 16 | |
| Factores laborales agravantes | Sin | 0 |
| Con | 9 |
Fuente : De Bellmunt et al.40
A mayor puntuación, mayor prioridad (0-100).
En la misma línea de trabajo, en la comunidad de Cataluña se ha publicado recientemente un documento de priorización «universal» para todas las patologías prevalentes, adaptado a la patología venosa41. El diseño y la ponderación han sido realizados por un grupo multidisciplinar de expertos. Se muestra en la tabla 6.
Sistema de priorización de Cataluña
| Criterios ponderados | Peso (%) |
| Gravedad de la patología/síntoma principal (37%) | |
| Según la escala CEAP (Clínica, Etiología, Anatomía, Fisiopatología) y síntomas | |
| Grado C2 (varices colaterales o tronculares) asintomático | 0 |
| Grado C2 (varices colaterales o tronculares) sintomático | 10 |
| Grado C3 (C2 + edema) asintomático | 20 |
| Grado C3 (C2 + edema) sintomático | 25 |
| Grado C4 (C3 + cambios cutáneos típicos de insuficiencia venosa crónica (IVC - dermatitis ocre, lipodermoesclerosis, eccema) asintomático | 30 |
| Grado C4 (C3 + cambios cutáneos típicos de insuficiencia venosa crónica (IVC - dermatitis ocre, lipodermoesclerosis, eccema) sintomático | 32 |
| Grado C5 (C4 + cambios cutáneos con úlcera cicatrizada) o C6 (C4 + cambios cutáneos con úlcera activa) asintomático | 35 |
| Grado C5 (C4 + cambios cutáneos con úlcera cicatrizada) o C6 (C4 + cambios cutáneos con úlcera activa) sintomático o varices complicadas (varicoflebitis y/o varicorragia) | 37 |
| Progresión de la enfermedad (15%) | |
| En función del tamaño de las varices (pueden ser valoradas según un sistema de cruces o por el tamaño de la vena safena interna o externa) y la presencia de complicaciones | |
| Varices pequeñas (de una cruz de tamaño o con safena interna/externa <6mm) | 0 |
| Varices medianas (de 2 cruces de tamaño o con safena interna/externa entre 6 y 9mm) | 6 |
| Varices grandes (de 3 cruces o safena >9mm) | 10 |
| Varices con complicaciones (varicotrombosis o varicoflebitis y/o varicorragia y/o úlceras y/o cambios cutáneos) | 15 |
| Limitación de las actividades de la vida diaria a causa de la patología (14%) | |
| Limitación, a causa de la patología, para realizar las actividades de la vida cotidiana que se realizaban antes de tener la patología. No se ha de confundir con la gravedad de la patología | |
| Tiene algunos problemas para realizar sus actividades cotidianas | 0 |
| Tiene bastantes problemas para realizar sus actividades cotidianas | 7 |
| Es incapaz de realizar sus actividades cotidianas debido al reposo que requiere por sus varices | 14 |
| Probabilidad o grado de recuperación (12%) | |
| En general, la operación de varices suele ser exitosa pero pueden haber situaciones que hagan que la prioridad de éxito clínico o de resolución sean menores; por ejemplo, la no mejora sintomática con medias elásticas, la obesidad, los problemas ortopédicos, la limitación funcional por otras enfermedades, la complejidad del tratamiento o la posible resolución definitiva de las varices. Se han considerado 3niveles de probabilidad de recuperación en función del porcentaje de éxito de recuperar total o casi totalmente lo que se había perdido | |
| Baja (50-75%) | 0 |
| Moderada (76-95%) | 6 |
| Alta (>95%) | 12 |
| No tener a nadie que cuide al enfermo en caso de necesidad | |
| En caso de necesidad, disponibilidad o no de tener a alguna persona que ayude o cuide al enfermo en sus actividades diarias. En caso de no necesitar a nadie que cuide de la persona, se desestima este criterio. También se desestima en caso de que la patología no cause necesidad de ser cuidado | |
| Tiene alguna persona o no la necesita | 0 |
| No tiene a ninguna persona | 8 |
Fuente : De Solans et al.41.
A mayor puntuación, mayor prioridad.
El sistema de Bellmunt et al.40 es el único sistema validado en nuestro país y el único que tiene una validación completa, pues ha contado con la opinión de todos los grupos implicados (pacientes, familiares y profesionales). Este sistema tiene el inconveniente de que emplea la valoración de la calidad de vida, parámetro que solo puede evaluarse correctamente con el cuestionario CIVIQ de 20preguntas, único cuestionario validado en nuestro país. Esta situación hace que el cuestionario inicial de 5preguntas se convierta en uno de 25.
Por otro lado, se ha desarrollado en nuestro medio el cuestionario de Solans et al.41, pero no ha contado con la colaboración de pacientes y familiares. Este sistema será consensuado con las sociedades científicas de la comunidad de Cataluña y muy posiblemente aplicado en breve en dicha comunidad.
ConclusiónPara limitar la lista de espera es necesario ser muy estricto en las indicaciones de cirugía. Si a pesar de ello la demanda supera a la oferta, es preciso priorizar a los pacientes. La mera priorización según el orden de llegada a la lista puede crear problemas clínicos, psicológicos y sociales, sobre todo en pacientes con grados muy avanzados y complicaciones.
La aplicación de un criterio de priorización explícito y consensuado puede asegurar la equidad del proceso y una mejor adecuación a la realidad de cada paciente.
De todos los modelos propuestos, los 2últimos y más recientes aportan una escala normalizada entre 0 y 100. Parece, posible establecer un punto de corte por debajo del cual los pacientes puedan demorar la cirugía sin límite de tiempo. Solo los pacientes que sobrepasaran ese punto de corte de una cierta puntuación tendrían que ser priorizados e intervenidos. El punto de corte debe basarse en criterios clínicos, aunque pueden influir criterios de eficiencia o de sostenibilidad del sistema.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.