Determinar la prevalencia de estenosis-oclusión carotídea en pacientes remitidos a nuestro Servicio por claudicación intermitente de miembros inferiores desde mayo de 2007 hasta febrero de 2008, así como los factores asociados a mayor riesgo de enfermedad carotídea.
Pacientes y métodosDiseño transversal. Criterios de exclusión: pacientes con clínica neurológica previa y pacientes con eco-doppler carotídeo (eco-TSA) previo. Se determinaron factores de riesgo cardiovascular, antecedentes personales de cardiopatía isquémica y presencia de soplo carotídeo. Se realizaron asimismo un índice tobillo-brazo (ITB) y eco-doppler carotídeo.
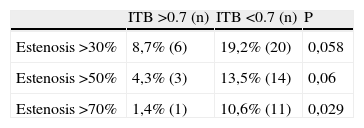
ResultadosSe analizaron 173 pacientes, la mayoría varones (89,6%), con una edad media de 68,1 años. El 19,7% tenía soplo carotídeo. La prevalencia de estenosis > 30% y > 50% fue del 15 y del 9,8% respectivamente, y el ITB medio fue de 0,68. Se ha observado una asociación estadísticamente significativa entre el soplo y la presencia de cualquier grado de estenosis (OR=6; p=0,0001) y de estenosis > 50% (OR=5,9; p=0,0001). También ha habido diferencias significativas en el ITB de los pacientes con estenosis>50% y los que no la presentaban (0,59 vs 0,68; p=0,05). Los pacientes con un ITB menor de 0,7 tienen mayor prevalencia de estenosis severa-oclusión que los pacientes con un ITB mayor (10,6% vs 1,4%; p=0,029).
ConclusionesLa presencia de estenosis carotídea asintomática no es infrecuente en pacientes con arteriopatía periférica. En nuestro estudio la presencia de soplo carotídeo y un ITB menor de 0,7 se comportan como marcadores de riesgo de enfermedad carotídea.
To establish both the prevalence of carotid stenosis-occlusion in patients with lower limb intermittent claudication referred to our Department between May 2007 and February 2008, and the risk factors of carotid disease.
Patients and methodsCross-sectional design. Exclusion criteria: patients with previous neurological symptoms and patients with previous carotid echographic Doppler (Echo-SAT). We recorded cardiovascular risk factors, personal history of ischaemic heart disease and the presence of carotid bruit. We also performed an ankle-brachial index (ABI) and a carotid echo-Doppler.
ResultsWe analysed 173 patients, 89.6% of whom were male, with a mean age of 68.1 years and 19.7% of carotid bruit. The prevalence of >30 and >50% carotid stenosis was 15% and 9.8%, respectively, and the mean ABI was 0.68. We observed a statistically significant association between the presence of a carotid bruit and that of any degree of carotid stenosis (OR=6; P=.0001), or the diagnosis of >50% stenosis (OR=5.9; P=.0001). There were also significant differences in the ABI values of patients with carotid stenosis compared to patients without it (0.58 vs 0.69, P=.05). The patients with an ABI less than 0.7 had a higher prevalence of severe stenosis-occlusion than the patients with a higher ABI (10.6% vs 1.4%, P=.029).
ConclusionsThe presence of asymptomatic carotid stenosis is not uncommon in patients with peripheral artery disease. In our study, the presence of a carotid bruit and an ABI <0.7 have shown to be markers of carotid disease.
La estenosis carotídea en pacientes sin clínica neurológica supone un factor de riesgo de accidente cerebrovascular, con una tasa de ictus anual de hasta el 5% en los casos de estenosis carotídea hemodinámicamente significativa, definiendo esta como aquella estenosis superior al 50%1,2. Frecuentemente la estenosis carotídea es diagnosticada tras un accidente isquémico transitorio, pero en muchas ocasiones el primer evento es un infarto cerebral. Además, la progresión de una estenosis carotídea a la oclusión puede conllevar una importante morbimortalidad, con cifras de hasta un 20% de infarto cerebral en el momento de la oclusión2. Diferentes estudios, como el ACAS, objetivaron el beneficio que la endarterectomía carotídea podría reportar en pacientes con estenosis superiores al 60% asintomáticos2,3. Por todo esto es conveniente diagnosticar a estos pacientes, y para ello es fundamental identificar aquellos con una mayor prevalencia basal de estenosis carotídea.
Entre los subgrupos poblacionales con mayor frecuencia de enfermedad carotídea se incluyen los pacientes con patología arterial periférica, cuya prevalencia de estenosis carotídea significativa se cifra en torno al 20-30% según las series4–7. De los pacientes incluidos en el estudio CAPRIE con afectación vascular periférica el 6% tenía historia de accidente cerebrovascular, y el 8% de accidente isquémico transitorio o déficit neurológico isquémico reversible8; estos datos reflejan la importancia de la afectación cerebrovascular en este subgrupo de pacientes.
Esta elevada prevalencia ha llevado a varios autores a recomendar el cribado con eco-doppler de la estenosis carotídea en pacientes con patología isquémica de miembros inferiores (MMII), aunque sin uniformidad entre los distintos trabajos publicados4–7,9.
El objetivo de este trabajo es determinar la prevalencia de estenosis carotídea extracraneal en los pacientes remitidos a nuestras consultas por claudicación intermitente de MMII, así como aquellos factores que se asocien a un mayor riesgo de enfermedad oclusiva en la carótida extracraneal.
Material y métodosPara llevar a cabo el objetivo de nuestro trabajo hemos diseñado un estudio descriptivo transversal en el que se han incluido pacientes valorados en nuestras consultas externas por claudicación intermitente de MMII desde mayo de 2007 hasta febrero de 2008, pertenecientes a las áreas sanitarias 6 y 7 de la Comunidad Autónoma de Madrid. El número total de habitantes de estas dos áreas sanitarias es de 1.016.086. Los criterios de exclusión fueron: pacientes con sintomatología neurológica previa, independientemente de si ha sido detectada la presencia de estenosis carotídea, y pacientes a los que se les haya realizado una exploración previa con eco-doppler de los troncos supra-aórticos (ECO-TSA).
A todos los pacientes incluidos en el estudio se les realizó historia clínica completa, haciendo especial hincapié en los factores de riesgo cardiovascular clásicos: hipertensión arterial (HTA), diabetes mellitus, hipercolesterolemia, historia de tabaquismo, así como antecedentes personales de cardiopatía isquémica (clínica de angor con diagnóstico de cardiopatía isquémica crónica, infarto de miocardio y/o procedimientos de revascularización coronaria). A continuación se registraron los datos de la exploración física arterial detallando la presencia o ausencia de soplo carotídeo y la palpación de pulsos periféricos en MMII. Tras la primera consulta se realizó un estudio hemodinámico (registro de presiones segmentarias en MMII) con determinación del índice tobillo-brazo (ITB), y teniendo en cuenta la exploración física y los datos del estudio hemodinámico se clasificó a los pacientes en función del nivel de la obstrucción arterial (sector aorto-ilíaco o infrainguinal). Los pacientes cuyos ITB no son valorables por calcificación (aquellos con un ITB mayor de 1,3 o que no colapsan) fueron excluidos del estudio, dado que podrían enmascarar en el análisis estadístico posterior cualquier asociación al elevar falsamente el ITB.
Se llevó a cabo un examen ecográfico de ambos ejes carotídeos, registrando las velocidades picosistólica y telediastólica (VPS y VTD) de carótida común e interna, así como la ratio velocidad sistólica de carótida interna/ velocidad sistólica de carótida primitiva (VSI/ VSC). La gradación de la estenosis carotídea se realizó siguiendo los criterios expuestos en la tabla 1, que son los habitualmente utilizados en nuestro laboratorio de exploración vascular y que han sido validados previamente10.
Por último, para analizar los datos obtenidos se ha empleado el paquete estadístico SPSS 15.0 para Windows, utilizando los tests Chi cuadrado, test de Student, test exacto de Fisher y curvas COR, estableciendo como nivel de significación estadística una p ≤ 0,05.
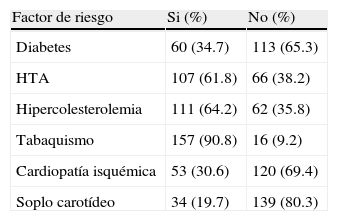
ResultadosSe estudiaron un total de 173 pacientes, 155 de ellos varones (89,6%) con una edad media de 68,1 años (± 9,5 años) y un rango entre los 43 y los 88 años. En la tabla 2 se muestra la distribución de los factores de riesgo cardiovascular entre los pacientes estudiados, de los que cabe destacar el alto porcentaje de pacientes fumadores o exfumadores (157 pacientes, 90,8% de los pacientes incluidos), con HTA (n=107; 61,8%) e hipercolesterolemia (n=111; 64,2%). La mayoría de los pacientes (un 76,9%, n=133) padecía isquemia crónica de MMII con afectación infrainguinal, y un 19,7% (n=34) presentaba soplo carotídeo en la exploración física. El ITB medio obtenido tras la realización del estudio hemodinámico fue de 0,68 (± 0,2; rango: 0,3 - 1,28).
Frecuencias de los distintos factores de riesgo, antecedentes de cardiopatía isquémica y soplo carotídeo
| Factor de riesgo | Si (%) | No (%) |
| Diabetes | 60 (34.7) | 113 (65.3) |
| HTA | 107 (61.8) | 66 (38.2) |
| Hipercolesterolemia | 111 (64.2) | 62 (35.8) |
| Tabaquismo | 157 (90.8) | 16 (9.2) |
| Cardiopatía isquémica | 53 (30.6) | 120 (69.4) |
| Soplo carotídeo | 34 (19.7) | 139 (80.3) |
HTA: hipertensión arterial.
El estudio ecográfico mostró que 26 pacientes (15% de la muestra) presentaban estenosis carotídea superior al 30%, de los cuales 17 (9,8%) alcanzaban el grado de estenosis significativa o superior al 50%. Doce pacientes (6,9%) presentaban estenosis carotídea superior al 70% u oclusión carotídea.
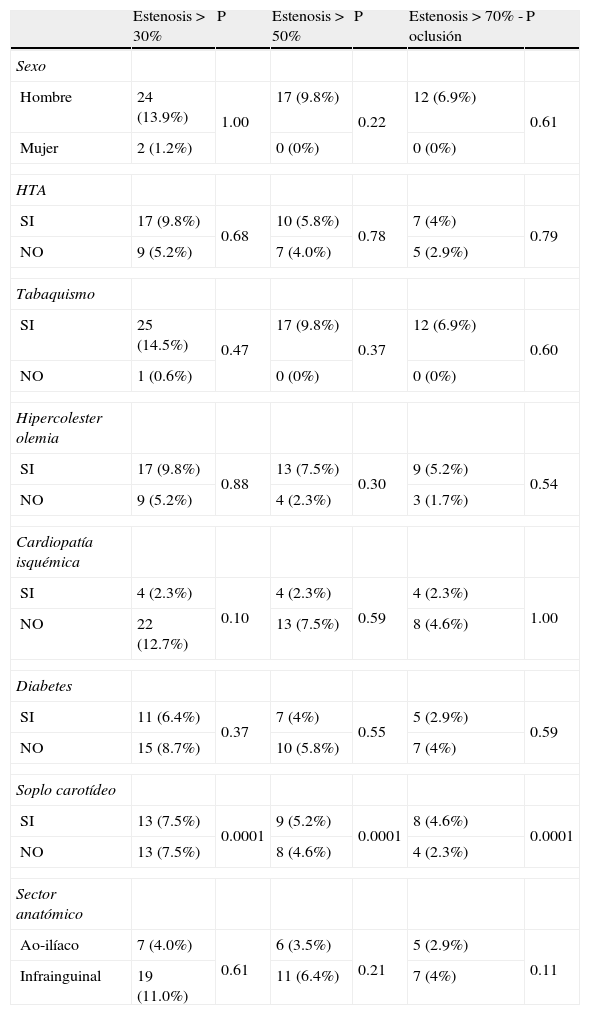
La distribución de los factores de riesgo, sexo y el sector anatómico afectado es similar en los pacientes con y sin estenosis carotídea, como se muestra en la tabla 3. Solo se ha encontrado asociación estadísticamente significativa entre el soplo carotídeo y la presencia de cualquier grado de estenosis u oclusión carotídea (estenosis > 30%: p=0,0001, OR=6, intervalo de confianza: 2,4-14,7; estenosis > 50%: p=0,0001, OR=5,9, IC 2,0-16,7; estenosis > 70% u oclusión: p=0,0001, OR=10,4, IC: 2,9-37).
Factores asociados a riesgo de estenosis carotídea
| Estenosis > 30% | P | Estenosis > 50% | P | Estenosis > 70% - oclusión | P | |
| Sexo | ||||||
| Hombre | 24 (13.9%) | 1.00 | 17 (9.8%) | 0.22 | 12 (6.9%) | 0.61 |
| Mujer | 2 (1.2%) | 0 (0%) | 0 (0%) | |||
| HTA | ||||||
| SI | 17 (9.8%) | 0.68 | 10 (5.8%) | 0.78 | 7 (4%) | 0.79 |
| NO | 9 (5.2%) | 7 (4.0%) | 5 (2.9%) | |||
| Tabaquismo | ||||||
| SI | 25 (14.5%) | 0.47 | 17 (9.8%) | 0.37 | 12 (6.9%) | 0.60 |
| NO | 1 (0.6%) | 0 (0%) | 0 (0%) | |||
| Hipercolester olemia | ||||||
| SI | 17 (9.8%) | 0.88 | 13 (7.5%) | 0.30 | 9 (5.2%) | 0.54 |
| NO | 9 (5.2%) | 4 (2.3%) | 3 (1.7%) | |||
| Cardiopatía isquémica | ||||||
| SI | 4 (2.3%) | 0.10 | 4 (2.3%) | 0.59 | 4 (2.3%) | 1.00 |
| NO | 22 (12.7%) | 13 (7.5%) | 8 (4.6%) | |||
| Diabetes | ||||||
| SI | 11 (6.4%) | 0.37 | 7 (4%) | 0.55 | 5 (2.9%) | 0.59 |
| NO | 15 (8.7%) | 10 (5.8%) | 7 (4%) | |||
| Soplo carotídeo | ||||||
| SI | 13 (7.5%) | 0.0001 | 9 (5.2%) | 0.0001 | 8 (4.6%) | 0.0001 |
| NO | 13 (7.5%) | 8 (4.6%) | 4 (2.3%) | |||
| Sector anatómico | ||||||
| Ao-ilíaco | 7 (4.0%) | 0.61 | 6 (3.5%) | 0.21 | 5 (2.9%) | 0.11 |
| Infrainguinal | 19 (11.0%) | 11 (6.4%) | 7 (4%) | |||
Ao-ilíaco: aorto-ilíaco; HTA: hipertensión arterial; HTA: hipertensión arterial.
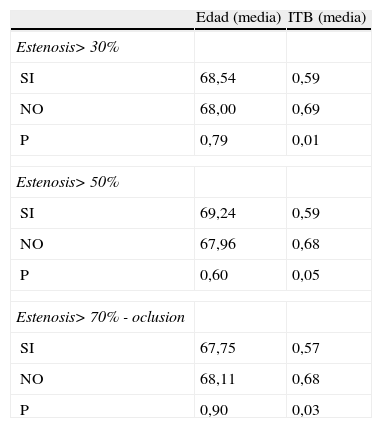
En cuanto al análisis de las variables cuantitativas (edad e ITB) (tabla 4) no se observaron diferencias significativas entre la presencia de estenosis carotídea de cualquier grado y la edad. Sin embargo, los pacientes con estenosis carotídea presentaban un menor ITB, siendo estas diferencias estadísticamente significativas (p=0,01 para la estenosis>30%, p=0,05 para la estenosis>50% y p=0,03 para la estenosis>70% u oclusión arterial).
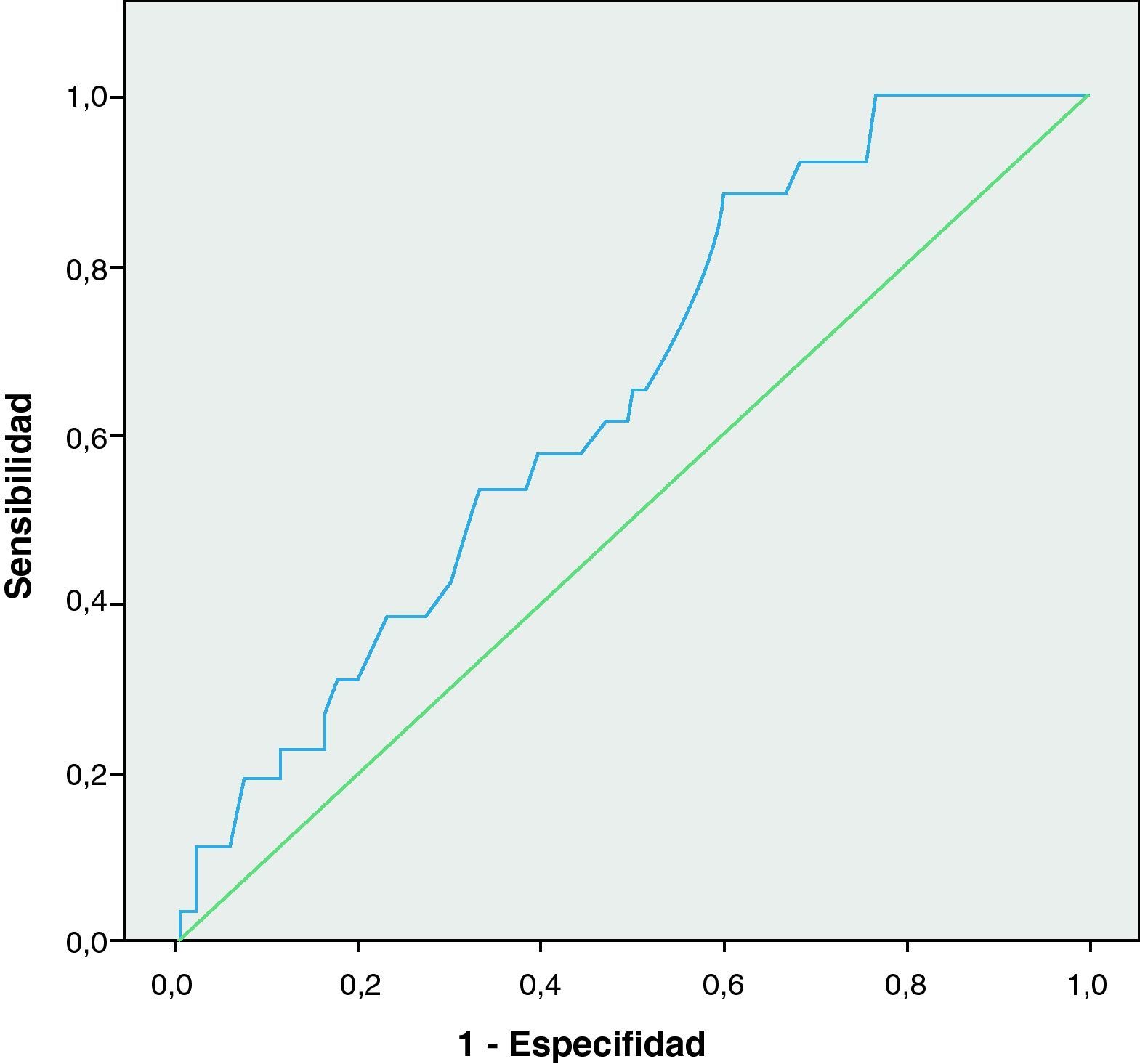
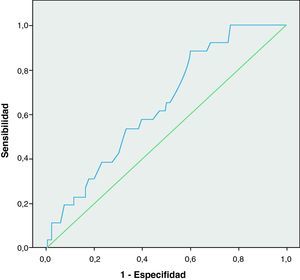
Al realizar una curva COR que represente la relación entre sensibilidad y especificidad del ITB como predictor de estenosis carotídea se obtiene la curva mostrada en la figura 1. Su área bajo la curva es de 0,64 (IC: 0,54-0,75), alcanzando la significación estadística con una p=0,018. El punto de la curva ROC con mejor relación sensibilidad-especificidad fue el ITB=0,7, con una sensibilidad del 77%, una especificidad del 43% y con un índice Kappa de 0,09 (grado de acuerdo muy bajo) para la concordancia entre ITB menor de 0,7 y la presencia de estenosis carotídea. Tras obtener estos resultados en la curva COR, analizamos la posible asociación entre estenosis carotídea y la presencia de un ITB menor de 0,7. Dividimos a los pacientes de la muestra en dos grupos: con ITB mayor de 0,7 y menor de 0,7 (tabla 5). Los pacientes con un ITB menor de 0,7 pesentaban estenosis carotídea con mayor frecuencia que los pacientes con ITB mayor de 0,7. Estas diferencias son estadísticamente significativas entre los pacientes con estenosis > 70%/ oclusión y la presencia de un ITB menor de 0,7 (p=0,029; OR=8; IC: 1,01-63,8). No se encontró asociación estadística con la estenosis de cualquier grado ni con la estenosis significativa, aunque se aproximan a la significación (estenosis > 30%: p=0,058, OR=2,5, IC: 0,9-6,6; estenosis > 50%: p=0,06, OR=3,4, IC: 0,9-12,4).
Teniendo en cuenta este punto de corte se estudió la prevalencia de estenosis en cualquier grado tomando como punto de referencia el ITB<0,7 (tabla 5). De este modo la prevalencia de estenosis>30% se cifra en nuestra muestra en un 19,2% en los pacientes con un ITB<0,7 (n=20) de un 38,2% (n=13) en los pacientes con soplo carotídeo, y asciende a un 57,9% (n=11) en los pacientes con soplo carotídeo e ITB<0,7. Cabe destacar que un 10,6% (n=11) de los pacientes con ITB<0,7 presentaban una estenosis carotídea>70% u oclusión carotídea, y que esta prevalencia ascendía al 42,1% (n=8) en los pacientes que presentaban a la vez soplo carotídeo e ITB<0,7.
Tras la realización del análisis multivariante mediante regresión logística binaria solo la presencia de soplo carotídeo mantuvo la significación estadística (estenosis > 30%: p= 0,0001, OR=12,9, IC: 4,1-40,8; estenosis > 50%: p=0,001, OR=7,8, IC: 2,4-25,5; estenosis > 70% u oclusión: p=0,0001, OR=12,7, IC: 3,1-51,7). Respecto a la presencia de un ITB menor de 0,7 y la estenosis severa u oclusión, aunque también alcanzó la significación estadística, el intervalo de confianza de su OR se encuentra muy cercano al 1 (p=0,049, OR= 8,7, IC: 1,0-75,4).
DiscusiónEn este estudio hemos observado una prevalencia aumentada de patología oclusiva carotídea en pacientes con isquemia crónica de MMII, en comparación con la prevalencia en la población general (de 0 a 7,5% para la estenosis moderada y de 0 a 3,1% para la estenosis severa)11. La presencia de soplo carotídeo y un ITB menor de 0,7 han sido los únicos factores asociados con la presencia de estenosis carotídea.
En la misma línea se han publicado varios trabajos que, aunque con importantes diferencias tanto en el diseño como en las conclusiones, obtienen unos resultados similares. Gentile et al.9 estudiaron la prevalencia de estenosis carotídea en 352 pacientes (neurológicamente asintomáticos) a los que se les iba a realizar cirugía de revascularización de MMII, concretamente revascularización infrainguinal. Un 28,4% de los pacientes presentaban una estenosis hemodinámicamente significativa, y un 12,4% una estenosis superior al 60%. En el análisis multivariante se encontró una débil asociación con la severidad de la isquemia de miembros inferiores. A pesar de esta asociación los autores no establecieron unos criterios fijos de cribado de estenosis carotídea, pero sí recomiendan la realización del mismo en pacientes que requieran revascularización de MMII. Una prevalencia similar se encontró en el trabajo de Kurvers et al12: 12,5% de estenosis carotídea superior al 70% en 2.274 pacientes incluidos en el estudio SMART13.
En el estudio de John Marek et al.7 se realizó un estudio ecográfico de TSA a 188 pacientes sin síntomas cerebrovasculares que acudieron a la consulta por claudicación de MMII. La prevalencia encontrada de estenosis hemodinámicamente significativa fue del 21,8%, con asociación estadística tanto con la presencia de soplo carotídeo como de forma inversa con el ITB, al igual que en los resultados obtenidos en nuestra serie. La relación con la edad se aproximó a la significación estadística. En las conclusiones del estudio cabe destacar la recomendación de realizar un eco-doppler carotídeo a todo paciente con claudicación de MMII.
El grupo de Miralles et al6 encontró un 28% de prevalencia de estenosis carotídea superior al 50% en un grupo de 168 pacientes a los que se les iba a realizar cirugía en el sector aortoilíaco, bien por patología isquémica (110 pacientes), bien para el tratamiento de patología aneurismática (58 pacientes). Tras el análisis estadístico por regresión logística se encontraron como factores predictores de estenosis carotídea la edad, el soplo carotídeo y el ITB.
En estudios similares más recientes, como el de Cinà et al5, se obtuvo una prevalencia del 33% de estenosis carotídea significativa en pacientes referidos al cirujano vascular por claudicación, asociándose su presencia a una edad superior a 70 años, diabetes, historia de ictus previo e ITB menor de 0,8. Los autores concluyeron que el cribado de estenosis carotídea es justificable, aunque no obligatorio, en pacientes con dos o más factores de riesgo cardiovascular o con un ITB menor de 0,4.
Sin embargo, el presente estudio tiene una serie de limitaciones. En primer lugar, un mayor número de pacientes habría permitido establecer asociación estadística entre la presencia de patología oclusiva carotídea y determinados factores o grupos poblacionales de riesgo, así como con la región afectada por la isquemia. Nuestro estudio se ha centrado en pacientes con claudicación intermitente, excluyendo los pacientes con isquemia crítica; podría esperarse una mayor prevalencia de estenosis carotídea si estudiáramos pacientes con isquemia crítica de MMII. Con el objetivo de aumentar la validez del análisis estadístico se excluyeron también del estudio los pacientes con ITB falsamente aumentados por calcificación. Este subgrupo de pacientes es posible que presenten mayor proporción de patología carotídea, dado que la calcificación arterial habitualmente implica una mayor severidad de la aterosclerosis11,14. Además, la prevalencia real de estenosis carotídea en los pacientes con claudicación intermitente podría estar infravalorada en este estudio, dado que se excluyeron los pacientes con estudio ecográfico carotídeo previo. Estos pacientes se excluyeron para evitar posibles sesgos, dado que muchos de esos estudios realizados anteriormente fueron solicitados por sintomatología neurológica, síntomas neurológicos atípicos y, en otras ocasiones, el paciente no recordaba el motivo.
Por último, a pesar de haber encontrado una asociación entre la patología carotídea y el ITB, en nuestro estudio no se han valorado los costes de la realización de un eco-doppler de cribado de estenosis carotídea en pacientes con claudicación intermitente. Si tenemos en cuenta que, dado que se trata de pacientes neurológicamente asintomáticos solo serán intervenidas las estenosis severas, y que según la bibliografía los programas de cribado de patología oclusiva carotídea son coste-efectivos si la prevalencia en la población estudiada es mayor o igual al 20%14,15, es posible que los beneficios de un programa de cribado de esta patología no justifiquen su coste. Para ello es necesaria la realización de estudios de coste-efectividad en nuestro medio.
ConclusionesLos pacientes con isquemia crónica de MMII suponen un subgrupo de la población con una prevalencia aumentada de patología carotídea oclusiva. En nuestro estudio la presencia de soplo carotídeo y el ITB bajos han sido los únicos factores de riesgo asociados a estenosis carotídea. Por lo tanto, podría ser beneficiosa la realización de un examen ecográfico carotídeo a pacientes asintomáticos neurológicamente con soplo carotídeo o con claudicación intermitente de MMII e ITB menor de 0,7.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte de la información de este manuscrito se presentó en el 54° Congreso Nacional de la Sociedad Española de Angiología y Cirugía Vascular (Barcelona, 29-31 de mayo de 2008).