Los leiomiosarcomas de vena cava inferior son los tumores vasculares más frecuentes, desarrollados a partir de la capa muscular lisa de la vena, representan un 0,5% del total de los sarcomas de partes blandas1. Son tumores asintomáticos, y por tanto de diagnóstico tardío. Se clasifican en 3 niveles según su extensión en la vena cava: nivel I o inferior, localizados por debajo de la confluencia renal; nivel II o medio, entre las venas renales y la desembocadura de las venas suprahepáticas, y el nivel III o superior, que afecta a la desembocadura de venas suprahepáticas y la aurícula derecha2,3.
La resección quirúrgica R0 con márgenes libres, incluyendo órganos de vecindad, si es necesario es el único tratamiento que permite una supervivencia a largo plazo2–4.
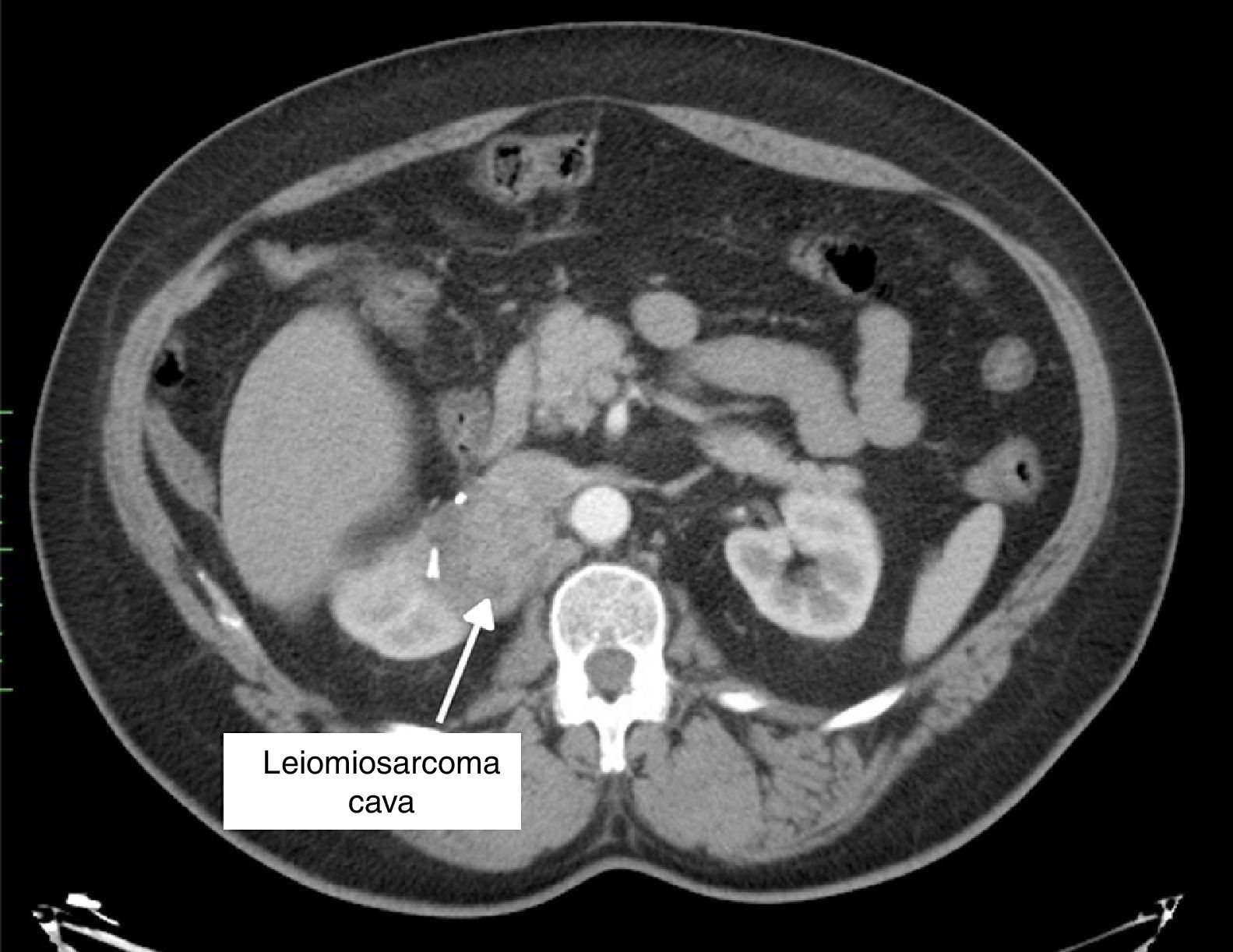
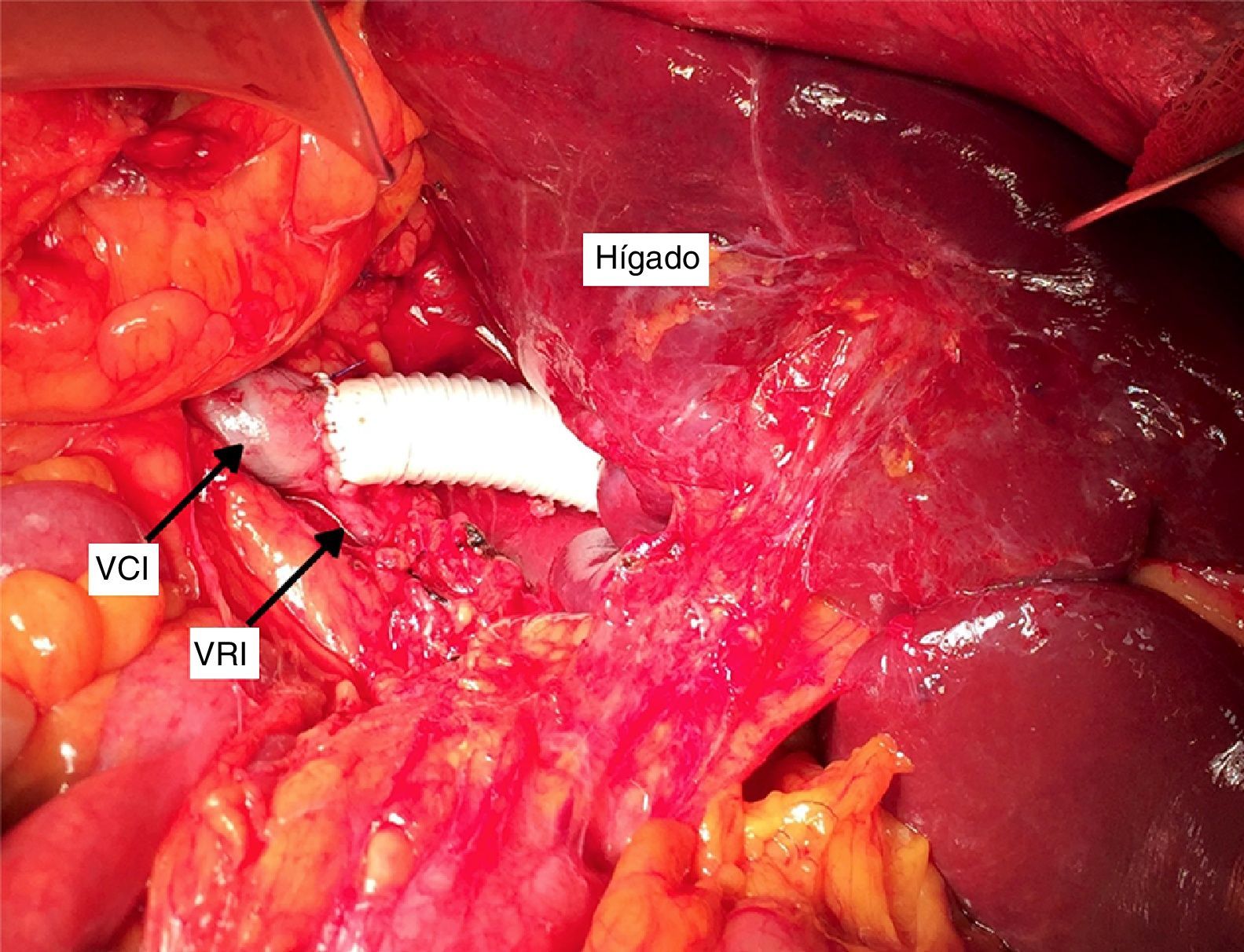
Presentamos el caso de un varón de 50 años, con obesidad severa, de raza negra, remitido a consulta de cirugía con un TC donde se objetiva una lesión de 7cm dependiente de la vena cava inferior que provoca infiltración de la glándula suprarrenal, la vena renal derecha en el borde posterolateral derecho todo ello en probable relación con sarcoma de cava como primera posibilidad diagnóstica (fig. 1). El paciente fue intervenido mediante incisión subcostal derecha con extensión a línea media, movilización medial del hemihígado derecho liberando los vasos de la vena cava retrohepática para control vascular de cava proximal, justo por debajo de las venas suprahepáticas y distal por debajo de las venas renales. Se realizó nefrectomía derecha incluyendo glándula suprarrenal y exéresis en bloque de un segmento de vena cava inferior desde 1cm por debajo de la desembocadura de las venas suprahepáticas incluyendo la vena renal derecha y preservando el desagüe de la vena renal izquierda (fig. 2). La vena cava fue reconstruida mediante un segmento de PTFE (Goretex®) anillado de 20mm de calibre (fig. 2). Previo al clampaje y antes de la resección vascular, el paciente fue anticoagulado con 3.000UI de heparina sódica. La duración de intervención fue de 180min. Tras la cirugía, el paciente evolucionó favorablemente, con mínima insuficiencia renal (pico de creatinina: 2,3mg/dl), que evolucionó de forma satisfactoria con tratamiento médico. No se evidenció edema de miembros inferiores ni otra sintomatología asociada. El paciente fue dado de alta a los 8 días de la intervención. Se mantuvo profilaxis para evitar episodios de trombosis con heparina de bajo peso molecular (1mg/kg de peso cada 24h, subcutáneo) desde el primer día del postoperatorio hasta 4 semanas después de la intervención. Posteriormente se indicó Adiro® 100mg/día de forma continua. La anatomía patológica fue informada como leiomiosarcoma retroperitoneal grado 3 con origen en vena cava, que infiltraba glándula suprarrenal y vena renal derecha. El paciente recibió radioterapia adyuvante en fracciones de 2Gy, realizando un total de 25 ciclos (dosis total 50Gy). En la actualidad, con un seguimiento mediante TC a los 3, 6 y 12 meses desde la intervención, se encuentra asintomático y libre de enfermedad.
El tratamiento de los leiomiosarcomas de vena cava, solo contempla la resección quirúrgica como opción con intención curativa2–6. Los factores implicados con un mejor pronóstico y mayor supervivencia son: márgenes libres de tumor en la pieza de resección (R0) y tumores en el nivel II (medio)2,3,5. Desde el punto de vista técnico, la obligatoriedad de resecar la vena cava o no, puede variar dependiendo del nivel de la tumoración, y también de la existencia de una trombosis parcial o total previa a la cirugía2,4. Existen publicaciones de autores que aseguran poder ligar la vena cava en los tumores localizados en el nivel I y II (por debajo de la desembocadura venosa suprahepática), sin repercusión hemodinámica ni clínica para el paciente6–8. Sin embargo, la mayoría de los autores abogan por una reconstrucción vascular siempre que se pueda en tumores de nivel II, incluyendo si es posible re-anastomosis de venas renales al muñón de vena cava, tras su sección2,3,8. El tipo de prótesis vascular más frecuentemente utilizado es PTFE anillado de 16 a 22mm de diámetro, ajustado al tamaño de la vena cava2,3. En nuestra experiencia, este tipo de prótesis ha sido manejada de forma cómoda en la cirugía, permitiendo realizar de forma satisfactoria la anastomosis vascular entre el injerto y la vena cava, ofreciendo un buen resultado postoperatorio. Uno de los riesgos de las reconstrucciones vasculares con injertos protésicos es la trombosis a medio o largo plazo, sin embargo, en este caso al ser la vena cava un vaso de alto flujo, el riesgo potencial de trombosis es menor y no suele ser necesario la realización de procedimientos como fístulas arteriales femorales temporales para aumentar el flujo vascular. La extirpación de órganos vecinos como riñón (65%), glándula suprarrenal (27%) o hígado (20%) puede ser necesaria en caso de infiltración para lograr una resección R0 con márgenes libres2,3,8. En nuestro caso, la resección del riñón derecho y glándula suprarrenal en bloque junto con la vena cava fue necesaria debido a la amplia infiltración de la vena renal derecha, permitiéndonos lograr un margen oncológico adecuado para la extirpación completa del tumor. La asociación de radioterapia preoperatoria es referida por algunos autores como favorable para obtener una mejor resecabilidad7, por otro lado, el tratamiento neoadyuvante mediante quimioterapia no parece aumentar claramente la supervivencia4.
Como conclusión, la resección quirúrgica con margen negativo (R0) del sarcoma de vena cava incluyendo los órganos afectados en vecindad con reconstrucción mediante prótesis de PTFE anillada es una técnica factible en manos de cirujanos experimentados, asociando baja morbilidad postoperatoria y ofreciendo una supervivencia adecuada a largo plazo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.