Introducción. La aparición de pseudoaneurismas tras endarterectomía carotídea es una complicación poco habitual. Su corrección se asocia a una notable morbimortalidad, y ante la imposibilidad de reestablecer la continuidad del flujo, puede ser incluso necesaria la ligadura arterial. Caso clínico. Varón de 73 años de edad con un pseudoaneurisma desarrollado tras once años de la corrección inicial de un primer pseudoaneurisma que precisó la ligadura de la arteria carótida primitiva. El estudio hemodinámico completo (dúplex y Doppler transcraneal) confirmó la presencia del pseudoaneurisma, la oclusión de la carótida primitiva y la permeabilidad de las arterias carótida interna (ACI) y externa (ACE). Además, se objetivó la correcta perfusión de la arteria cerebral media directamente a través del flujo invertido originado en la ACE. Ante estos hallazgos y la sospecha de un sustrato infeccioso, se practicó la resección del pseudoaneurisma y una anastomosis terminoterminal ACE/ACI, y se desestimó una revascularización convencional (anatómica/extraanatómica) o la ligadura arterial distal. Cultivos perioperatorios positivos para Staphylococcus aureus. En el postoperatorio inmediato, no se observan eventos neurológicos ni lesión de pares craneales. El paciente se mantuvo con tratamiento antibiótico (cloxacilina) domiciliario durante seis semanas. El control ecográfico al mes y a los seis meses de seguimiento confirmó la permeabilidad de la técnica y la ausencia de signos de sobreinfección. Conclusiones. Este caso refleja el beneficio de realizar un estudio hemodinámico completo intra/extracraneal previo a establecer una estrategia de revascularización óptima en situaciones clínicas inusuales. Además, confirma la potencial viabilidad de la utilización de la ACE como fuente de flujo directo para la revascularización cerebral en presencia de oclusión de carótida primitiva. [ANGIOLOGÍA 2009; 61: 35-40]
Introduction. The appearance of pseudoaneurysms following a carotid endarterectomy is an infrequent complication. Their correction is associated with a notable rate of morbidity and mortality, and if it becomes impossible to re-establish a continuous flow, arterial ligation may even become necessary. Case report. A 73-year-old male with a pseudoaneurysm that developed 11 years after the initial correction of a first pseudoaneurysm that required ligation of the primitive carotid artery. The full haemodynamic study (by duplex and transcranial Doppler) confirmed the presence of a pseudoaneurysm, the occlusion of the primitive carotid and the patency of the internal and external carotid arteries (ICA and ECA, respectively). Moreover, correct perfusion of the middle cerebral artery was also observed directly by the reversed flow originated in the ECA. Given these findings and the suspicion of an infectious substrate, resection of the pseudoaneurysm and an end-to-end ICA/ECA anastomosis were performed; both conventional (anatomical/extraanatomical) revascularisation and distal arterial ligation were rejected. Perioperative cultures were positive for Staphylococcus aureus. In the immediate post-operative period, no neurological events or injuries to cranial nerves were observed. The patient was kept on home treatment with antibiotics (cloxacillin) for six weeks. An ultrasonography examination at one month and at six months of follow-up confirmed the patency of the technique and the absence of signs of over-infection. Conclusions. This case reflects the benefits of performing a full intra/extracranial haemodynamic study prior to establishing an optimal revascularisation strategy in unusual clinical situations. Furthermore, it confirms the potential viability of utilising the ECA as a suitable direct entrance for cerebral revascularisation in the presence of occlusion of the primitive carotid. [ANGIOLOGIA 2009; 61: 35-40]
Los pseudoaneurismas tras endarterectomía carotídea (TEA) son una patología infrecuente [1]. La morbimortalidad asociada a su tratamiento es significativamente mayor que la de la TEA convencional [2], y no es infrecuente la necesidad de practicar ligadura carotídea en caso de imposibilidad de revascularización [3]. Presentamos una inusual corrección de un pseudoaneurisma carotídeo basada en el estudio hemodinámico previo.
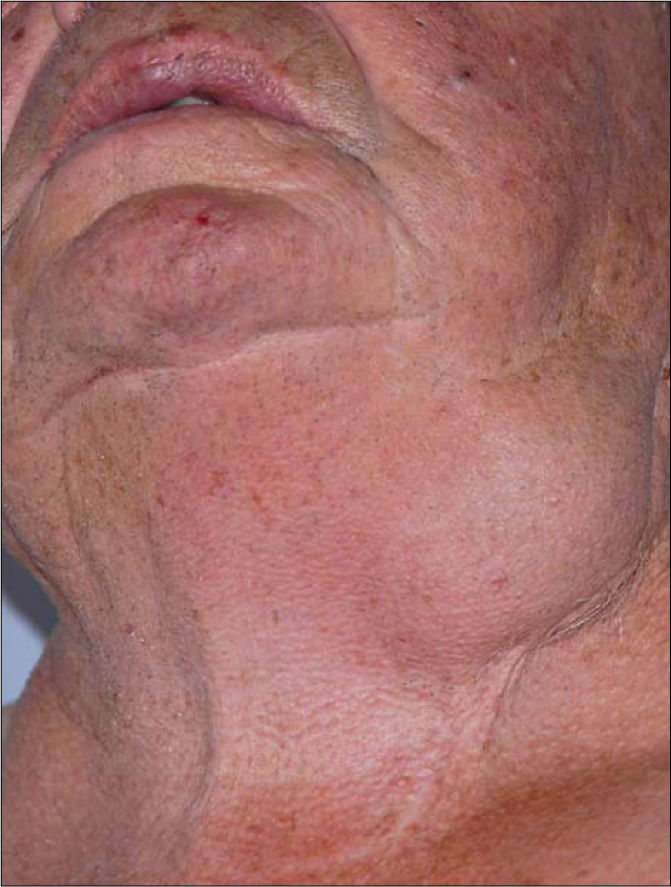
Caso clínicoVarón de 73 años de edad que consulta por masa laterocervical izquierda de una semana de evolución (Fig. 1). Intervenido previamente en 1996 mediante TEA (con cierre arterial directo) por estenosis sintomática de la arteria carótida interna (ACI) izquierda. Seis meses después es reintervenido ante la presencia de un pseudoaneurisma carotídeo en la zona endarterectomizada (resección + sutura simple del punto de sangrado). Se obtienen cultivos peroperatorios positivos para Enterobacter aerogenes. En el postoperatorio inmediato hay sangrado masivo incontrolable que obliga a practicar la ligadura de la arteria carótida primitiva izquierda a nivel proximal, tras la cual el paciente desarrolla afasia y hemiparesia derecha. Tras este episodio, durante el seguimiento se observa una recuperación ad integrum de su clínica neurológica y en las pruebas de imagen (dúplex/TC) de control no se objetiva recurrencia de infección.
Once años después de este segundo procedimiento, el paciente consulta a urgencias por una nueva tumoración laterocervical izquierda de una semana de evolución. No tiene fiebre ni signos inflamatorios. No hay signos de infección orofaríngea ni cervical de vecindad. En la exploración se observa una masa compacta, no dolorosa y sin pulsatilidad franca. Presenta una analítica sin alteraciones significativas. Se practica tomografía computarizada (TC) que muestra la presencia de un pseudoaneurisma en la bifurcación carotídea de 5,5cm, parcialmente trombosado y con un cuello amplio. A nivel intracraneal, la TC informa de lesión corticosubcortical frontal posterior izquierda compatible con lesión isquémica residual.
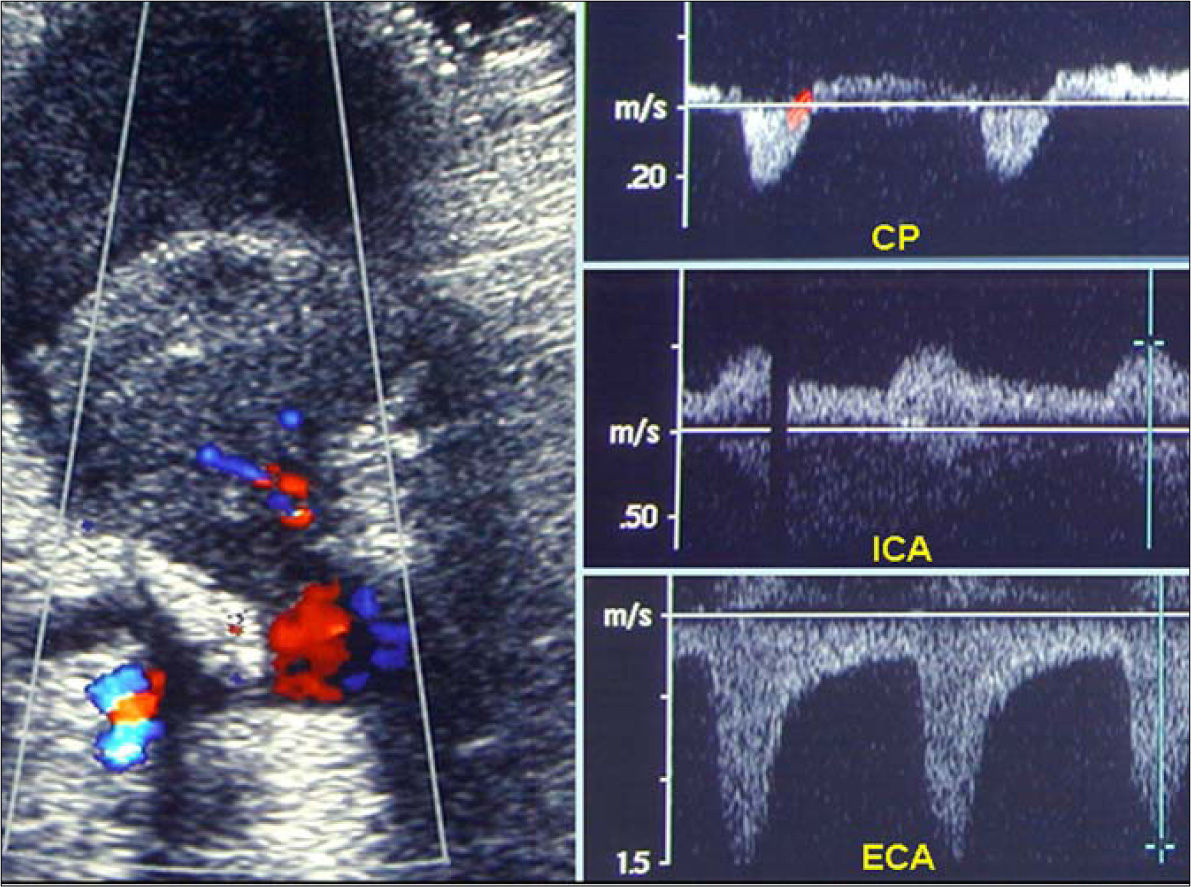
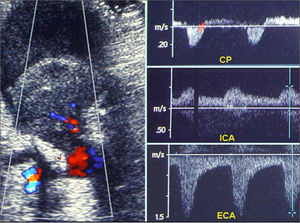
Tras este hallazgo, se realiza una consulta a nuestro servicio, que solicita un estudio hemodinámico preoperatorio completo para determinar la estrategia terapéutica. Dúplex: oclusión extensa de la carótida primitiva, flujo invertido en carótida externa (ACE) y, finalmente, ACI permeable con ondas Doppler de flujo normal (Fig. 2). Dúplex transcraneal: arteria cerebral media izquierda (ACM) con ondas de flujo normal y velocidades pico sistólicas de 110cm/s. No hay inversión del flujo intracraneal de cerebral anterior ni del resto de arterias del polígono de Willis.
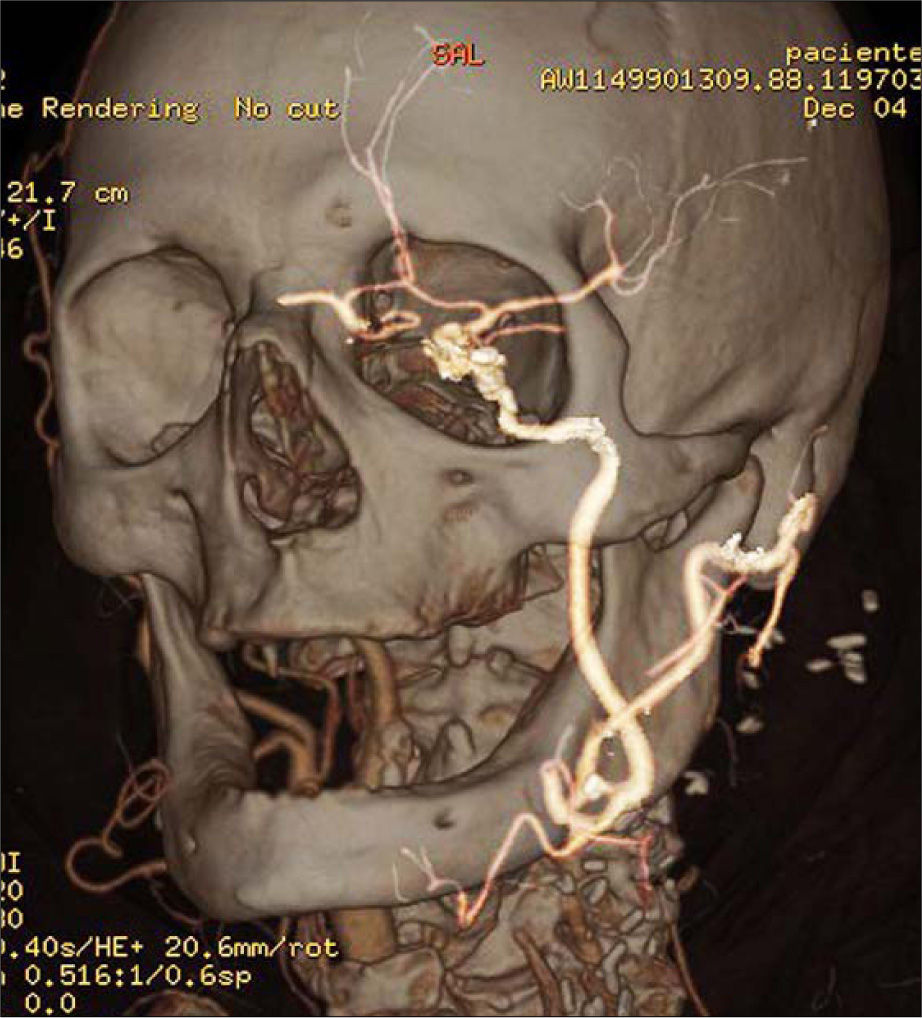
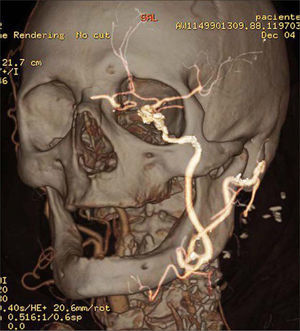
Se interviene al paciente con anestesia general. Intraoperatoriamente se observa pseudoaneurisma por rotura completa de la sutura de la endarterectomía previa con moderada reacción inflamatoria perianeurismática. Así mismo, hay presencia de pulso en el origen de la ACI, que desaparece tras el pinzamiento de la ACE proximal. Se practica resección del pseudoaneurisma y anastomosis en terminoterminal de ACE sobre ACI tras la ligadura de la arteria tiroidea superior. En el postoperatorio no hay incidentes de interés. No se observan eventos neurológicos ni lesión de pares craneales. Se realiza un cultivo de pared positivo a Staphylococcus aureus. Se inicia tratamiento con cloxacilina durante seis semanas y el paciente es dado de alta con antiagregación simple. Tras un mes de seguimiento se practica angio-TC de 64 coronas que confirma la permeabilidad de la técnica y la ausencia de colecciones o signos de sobreinfección (Fig. 3). Se hizo un control a los seis meses mediante dúplex sin anomalías reseñables.
DiscusiónLa incidencia de pseudoaneurismas carotídeos tras TEA es de menos del 1% [4]. La etiología de la lesión es debida habitualmente a un fallo de sutura, degeneración de la pared arterial/patch carotídeo o, finalmente, a la presencia de infección [1]. En nuestro caso, en la corrección del segundo pseudoaneurisma observamos perioperatoriamente un fallo completo de la sutura y los cultivos, incluyendo la pared del pseudoaneurisma, confirmaron la presencia de S. aureus. Los microorganismos aislados con más frecuencia en las diferentes series son: S. aureus y Salmonella sp. Otros organismos como Streptococcus, Klebsiella, Escherichia coli, Proteus, Corinebacterium y Yersinia también se han referenciado [5]. La forma de colonización de la pared arterial es habitualmente por extensión de un proceso infeccioso local o secundario a una bacteriemia. A pesar de la infección por Enterobacter en la primera corrección del pseudoaneurisma, en el seguimiento no se objetivaron datos clínicos ni radiológicos de persistencia de infección. El segundo pseudoaneurisma se presentó más de 10 años después del primer evento y no se observó infección concomitante evidente, por lo que nos inclinamos a pensar que la infección arterial se produjo debido a una bacteriemia durante el seguimiento. La corrección de urgencia del pseudoaneurisma impidió la realización previa de una gammagrafía con leucocitos marcados.
La forma de presentación más habitual de los pseudoaneurismas carotídeos es como masa pulsátil, aunque también pueden aparecer dolor, disfagia, síndrome de Horner y afectación de pares craneales o neurológica central [6]. El diagnóstico se establece fácilmente mediante la exploración clínica y las pruebas de imagen. El dúplex, la resonancia magnética o la TC son las pruebas de imagen de elección, siendo las dos últimas más precisas en la demostración de gas, colecciones o reacción inflamatoria perilesionales y permiten además descartar la presencia de infecciones concomitantes del espacio cervical profundo [7,8].
En nuestro caso, el dúplex fue el elemento clave en el diagnóstico, ya que constató no sólo la permeabilidad de los vasos eferentes de la bifurcación carotídea, sino que además estableció la direccionalidad del flujo desde ACE hacia ACI. El Doppler transcraneal puede aportar información de gran utilidad, sin embargo, debemos tener en cuenta que su trazado puede verse modificado en función del resto de circulación intracerebral.
Aunque una velocidad de 110cm/s pueda considerarse normal, no es un parámetro definitivo para valorar la correcta perfusión de la ACM. La curva de flujo o la comparación con la velocidad de la ACM contralateral (se considera significativa una disminución > 30%) pueden ser parámetros más indicativos [9]. En nuestro caso, no se tomaron velocidades en la ACM contralateral, pero la morfología de la curva de la ACM homolateral era normal y no se observó inversión de flujo en el resto de las arterias del polígono de Willis. La colateralización de la carótida externa sobre la interna no se realizó a través de las anastomosis distales habituales entre ambos territorios, sino que, como hemos señalado, el flujo invertido en la ACE a nivel proximal generaba un pulso normal directamente en el origen de la ACI.
Una vez realizado el diagnóstico, los pseudoaneurismas deben ser corregidos por el riesgo de rotura, la compresión de estructuras vecinas y la posibilidad de accidente cerebrovascular (ACV) secundario [10].
La cirugía convencional entraña la dificultad inherente a la disección sobre territorios previamente intervenidos o sobreinfectados. La lesión de pares craneales tras la redisección alcanza valores en torno a un 15% [2]. Las técnicas habitualmente empleadas son: resección más patch, resección más bypass anatómico/ extraanatómico o incluso la ligadura arterial. La ligadura de carótida interna asocia un riesgo de 30-60% de ACV particularmente en pacientes mayores [11].
En nuestro caso, los factores determinantes para decidir practicar una revascularización fueron: la recuperación clínica ad integrum del evento neurológico previo con ausencia de grandes lesiones residuales en la TC, los hallazgos del dúplex a la altura de la bifurcación carotídea y la ausencia de inversión de flujo en las arterias del polígono de Willis.
La anastomosis terminoterminal entre la ACE y la ACI fue un gesto sencillo una vez realizada la disección distal de los vasos y aportaba ventajas evidentes sobre la ligadura de éstos. Además, evitó la necesidad de ampliar la disección a nivel intratorácico (carótida primitiva) o en las subclavias/carótida contralateral (bypass extraanatómico), permitió disminuir el número de anastomosis y evitó el uso de material protésico en un zona infectada.
En un estudio sobre condiciones hemodinámicas en la bifurcación carotídea tras pinzamiento selectivo mediante balón de oclusión, Ouriel mostró que las condiciones descritas en el presente caso podían observarse en el 21% de pacientes de su serie [12].
La primera descripción de la técnica reportada en este caso la realizó Conley en 1952. Este otorrinolaringólogo utilizó el procedimiento para prevenir el posible efecto deletéreo de la ligadura de la carótida primitiva en el tratamiento de cuatro pacientes con patología tumoral cervical con afectación vascular [13]. Sin embargo, según nuestro conocimiento, no existe en la literatura ninguna otra referencia con respecto a dicha técnica.
Se han utilizado endoprótesis vasculares o coils para la corrección de pseudoaneurismas carotídeos [2,5,14,15]. Estos tratamientos presentan como ventajas principales: menor morbilidad secundaria a la lesión de pares craneales, disminución de las pérdidas sanguíneas y posibilidad de realizar el procedimiento con anestesia local. Sin embargo, el mayor perfil de las endoprótesis cubiertas con respecto a las libres puede incrementar la posibilidad de embolización distal en presencia de trombo mural. Las complicaciones secundarias al uso de coils están directamente relacionadas con el diámetro del cuello del pseudoaneurisma. En nuestro caso, la ligadura previa de la carótida primitiva impidió la realización de cualquier tratamiento endoluminal convencional. También se desestimó la embolización percutánea directa mediante coils debido al amplio cuello del pseudoaneurisma. La hipotética colocación de una endoprótesis cubierta (desde la ACE a la ACI) de forma retrógrada por punción percutánea ecoguiada o tras una pequeña disección de los vasos distales nos parece poco viable debido a la grave angulación entre ambos vasos en la bifurcación carotídea.
El riesgo de cronificar la infección a causa de la persistencia de material protésico tras el tratamiento endovascular de pseudoaneurismas carotídeos infectados sigue siendo una circunstancia que se debe de tener en cuenta.
La corrección quirúrgica del pseudoaneurisma con sospecha de infección debe estar acompañada de tratamiento antibiótico de amplio espectro durante un mínimo de cuatro semanas [16]. A pesar de no tener ninguna evidencia de la recurrencia de infección tras seis meses de seguimiento, la posibilidad de infección tardía debe tenerse siempre en consideración.
En conclusión, este caso refleja la utilidad de realizar un completo estudio hemodinámico carotídeo previo (intra/extracraneal) a la hora de establecer una estrategia revascularizadora adecuada en situaciones clínicas inhabituales. Además, confirma la potencial viabilidad de la utilización de la ACE como fuente de flujo directo para la revascularización cerebral en presencia de oclusión de la carótida primitiva.
Agradecimientos. A X. Arruabarrena, por su inestimable colaboración en la edición de las imágenes del caso.