Os aneurismas da artéria esplénica são, de todos os aneurismas viscerais, os mais frequentes, com uma taxa de rotura até 10%. Não obstante, o seu diagnóstico é normalmente acidental e o seu tratamento eletivo está preconizado para diâmetros >2,5cm. Outrora tratado exclusivamente por cirurgia aberta, através de resseção de aneurisma com ou sem reconstrução arterial, com ou sem esplenectomia associada, também aqui o tratamento endovascular, através da embolização com coils ou stenting da artéria esplénica, tem sido crescentemente utilizado. Os estudos comparativos reportam eficácia sobreponível, com menor morbimortalidade perioperatória, mas maior taxa de complicações tardias. Dentro destas, estão o enfarte e o abcesso esplénico, que nos propusemos estudar e descrever com este trabalho.
Splenic artery aneurysms are the most common of all visceral artery aneurysms, with a risk of rupture up to 10%. Most patients present asymptomatically and its elective treatment is recommended for diameters>2.5cm. Once treated exclusively by open surgery through aneurysm resection with or without arterial reconstruction, with or without splenectomy associated, nowadays endovascular repair has become increasingly used, by embolization with coils or stenting of the splenic artery. Comparative studies report overlapping efficacy, with lower perioperative morbidity and mortality, but higher rate of late complications. Splenic infarction and abscess is one of them, and the goal of our study was to study and describe this complication.
Os aneurismas da artéria esplénica são raros e a melhor forma de tratamento é controversa. A abordagem conservadora parece segura nos aneurismas <2cm. Quando é decidido intervir, a abordagem endovascular mostra resultados de eficácia e segurança superiores à cirurgia convencional. No entanto, o número de complicações tardias parece superior após tratamento endovascular. Dentro das complicações após procedimento estão o enfarte e abcesso esplénico que, apesar de não ter mortalidade associada descrita, leva a reinternamentos, reintervenções e a um aumento significativo da morbilidade do paciente.
ObjetivoApresentação de um caso clínico de tratamento endovascular de aneurisma da artéria esplénica complicado de enfarte e abcesso esplénico.
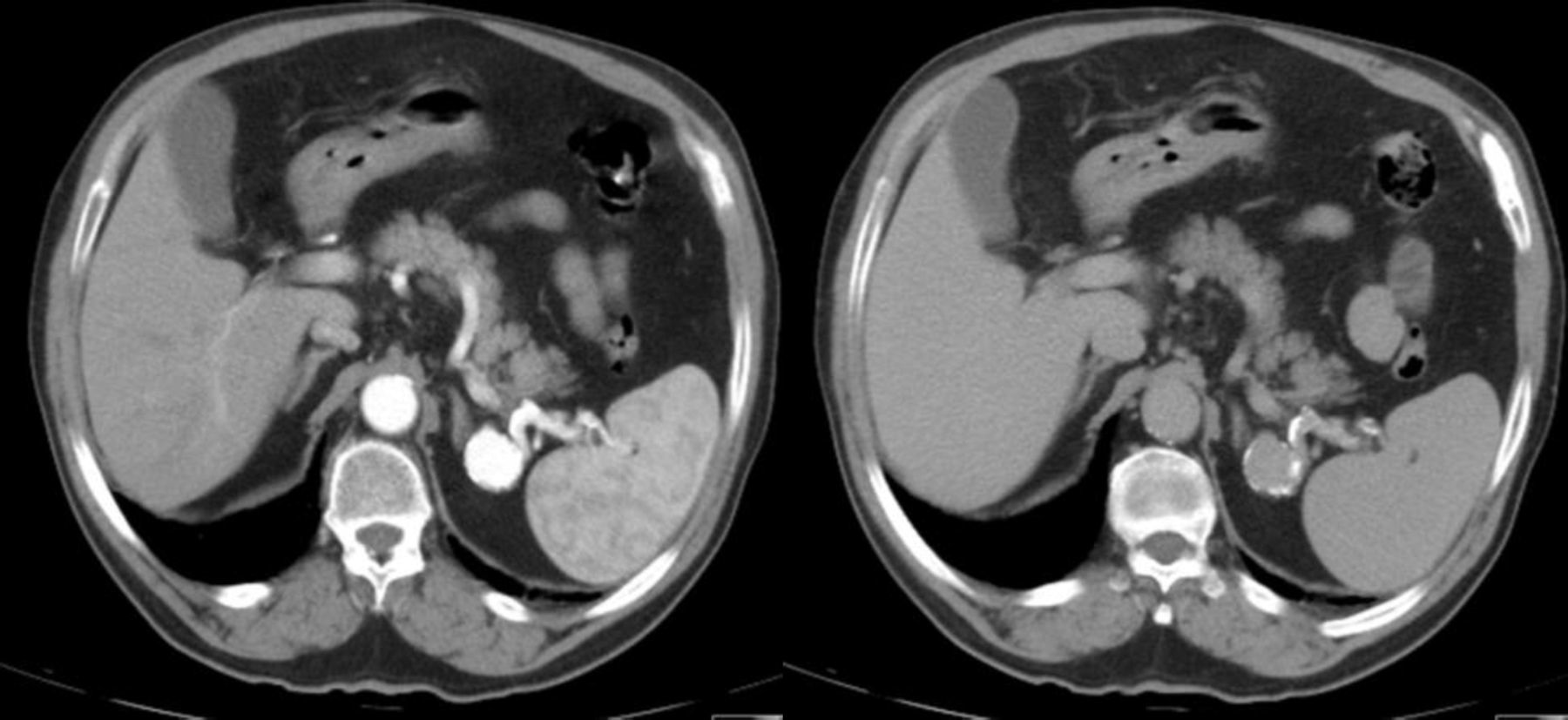
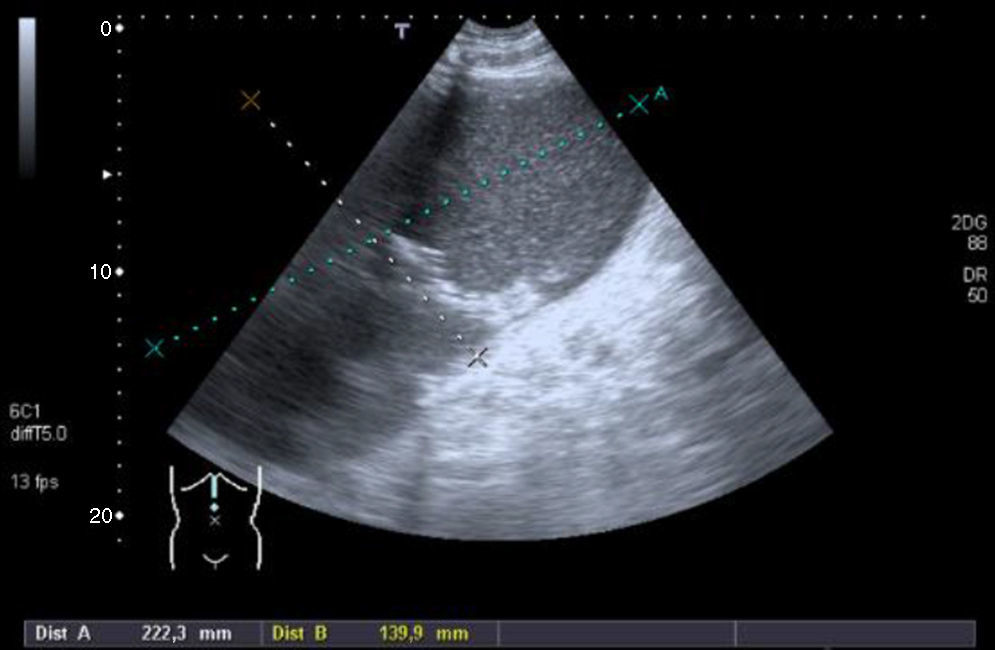
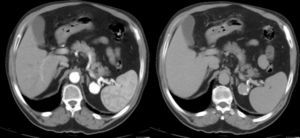
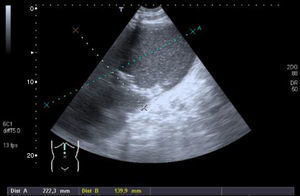
Caso clínicoHomem, 68 anos, com antecedentes de hipertensão arterial e doença renal crónica. Enviado à consulta de cirurgia vascular por aneurisma da artéria esplénica com 25mm de diâmetro (fig. 1), assintomático, detetado por tomografia computorizada (TC) (realizada durante investigação de doença renal). Pelo diâmetro do aneurisma e pelo risco de rotura associado, foi proposto para tratamento endovascular do aneurisma.
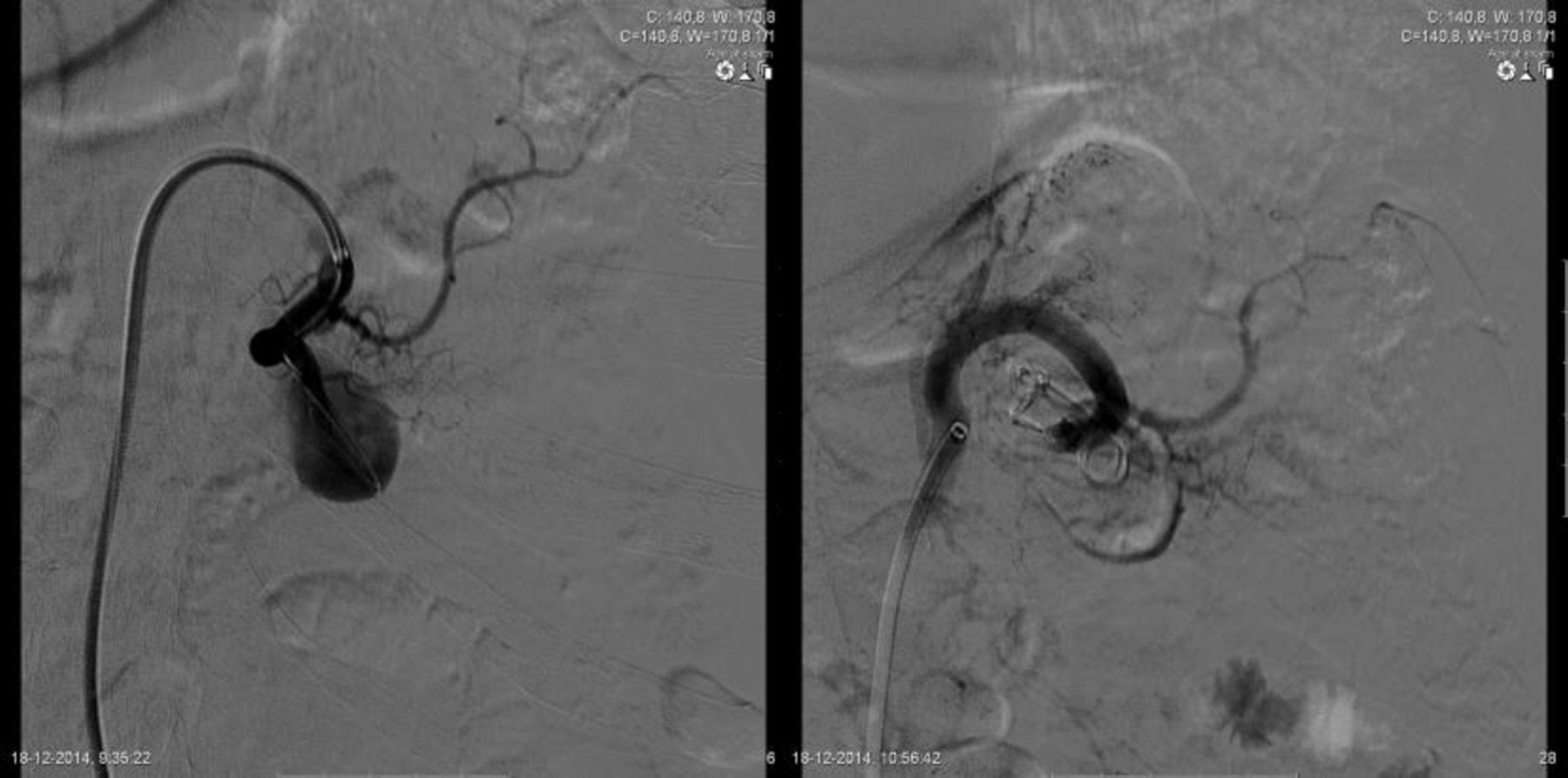
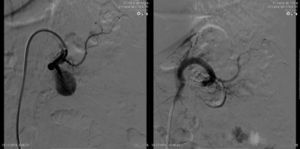
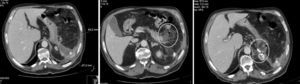
Admitido eletivamente no internamento de cirurgia vascular, foi submetido a embolização com coils (Retracta, COOK®) do saco aneurismático (8*100mm) e da artéria aferente (3×7*50mm), após tentativa não conseguida de colocação de endoprótese, por impossibilidade de ancoragem do fio guia na artéria eferente. Após embolização, o controlo angiográfico final demonstrou exclusão do saco aneurismático. (fig. 2)
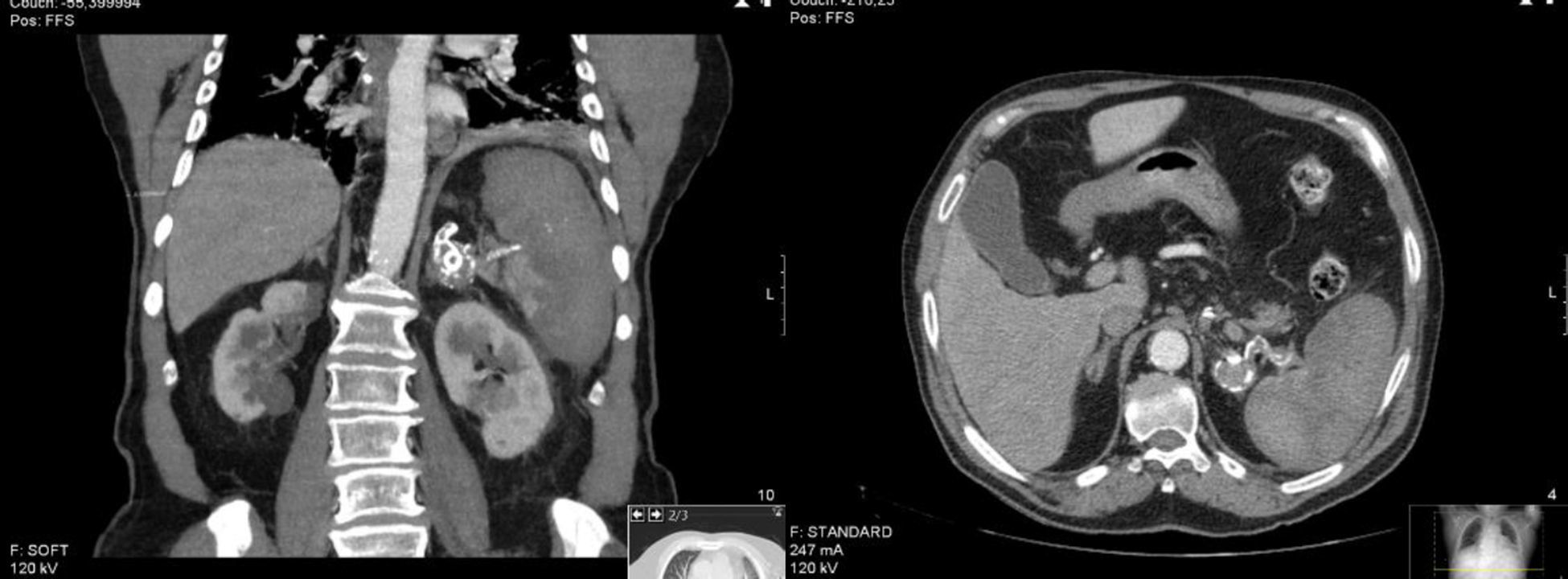
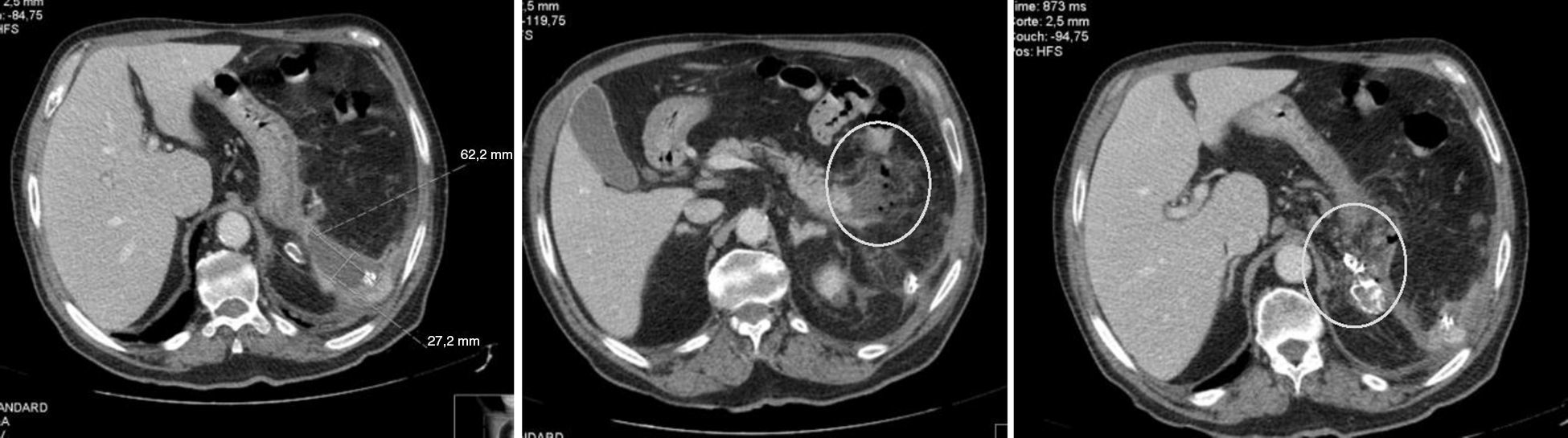
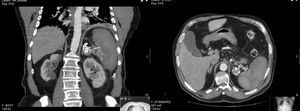
No 3.° dia de pós‐operatório iniciou hipertermia de 37,4°, atingindo máximo de 38°, associada a dor no flanco esquerdo, sem sinais de irritação peritoneal. Instituiu‐se antibioterapia empírica com amoxicilina/clavulanato, e realizou TC que documentou embolização da artéria esplénica, a cerca de 4cm a montante do aneurisma, com coils no seu lúmen e trombose da artéria esplénica a jusante do aneurisma com sinais de enfarte esplénico (fig. 3). Foi instituída escalada de antibiótico para piperacilina/tazobactam, fluidoterapia e vigilância clínica. Colheu sangue periférico para hemoculturas, cujo resultado foi negativo. Após 7 dias de antibiótico em regime de internamento, teve alta, assintomático e com indicação para vacinação antipneumocócica, antimeningocócica e anti‐Haemophilus tipo b.
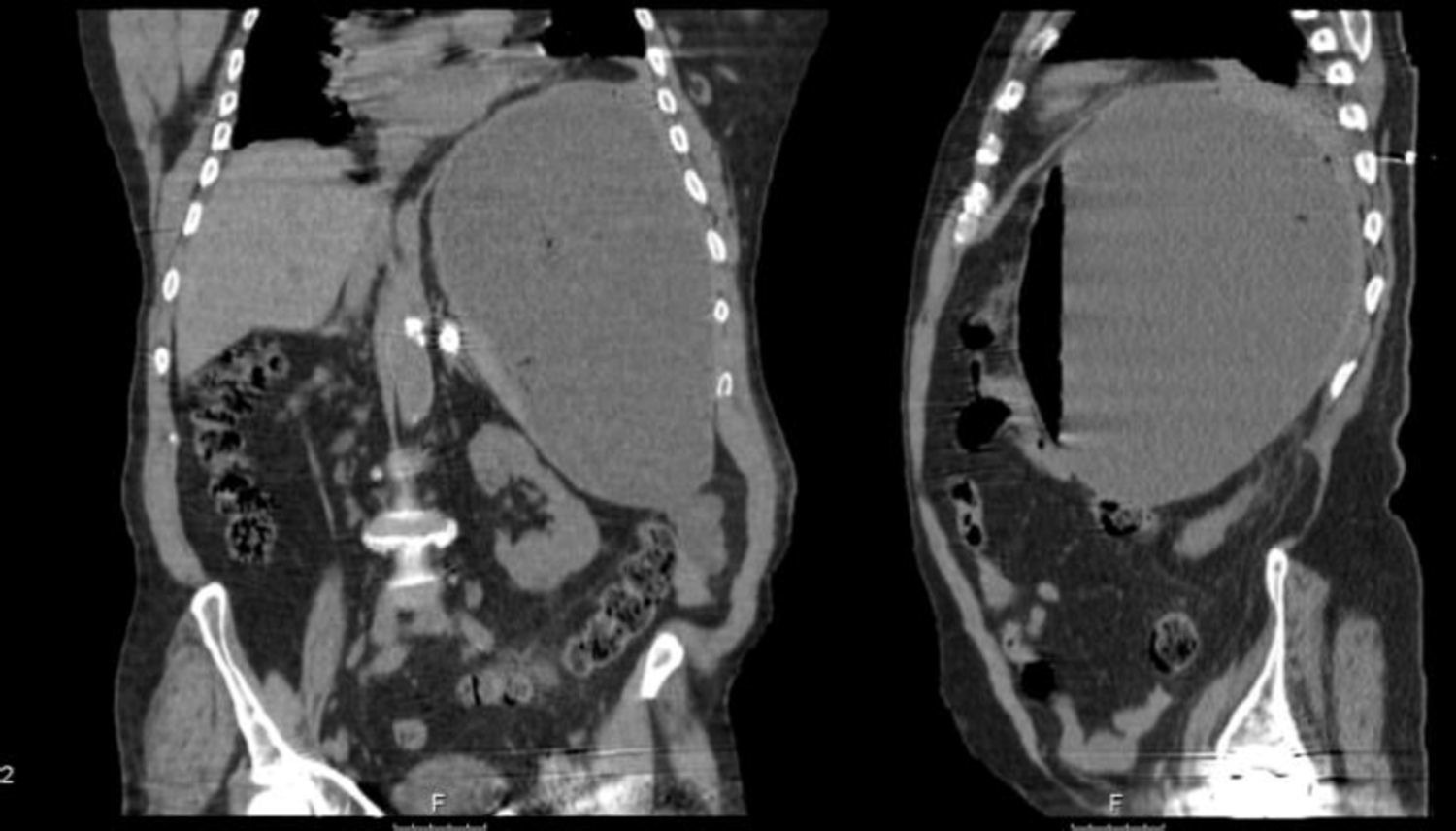
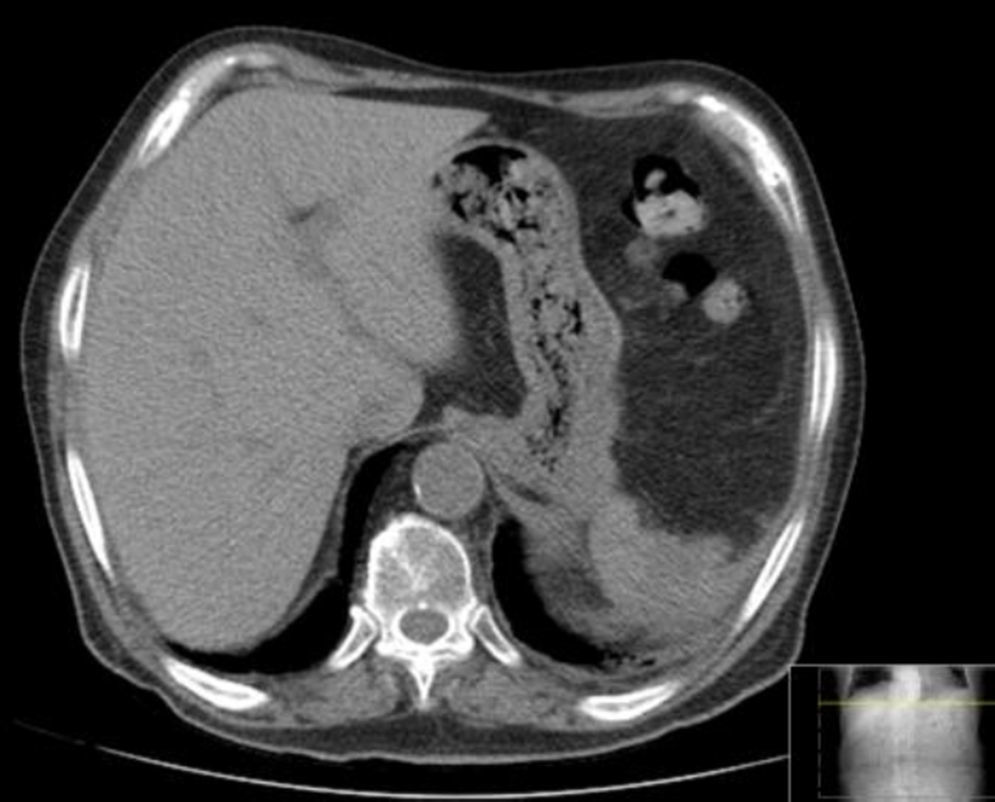
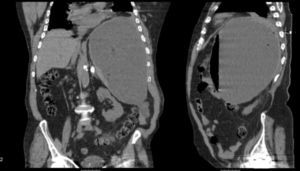
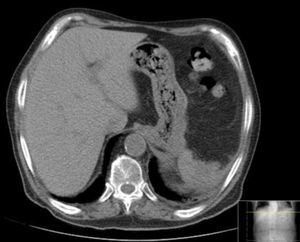
Três meses após o procedimento, período em que se manteve assintomático, deu entrada no serviço de urgência por dispneia e febre. Analiticamente, apresentava leucocitose de 28.300 e PCR 149. Realizou TC que documentou volumoso abcesso esplénico, de 15,6mm por 24,7mm (fig. 4).
Procedeu‐se a drenagem percutânea de abcesso esplênico com saída de 1.100ml de líquido purulento (fig. 5), com colocação de dreno 8Fr por técnica de Seldinger e iniciou antibioterapia com piperacilina/tazobactam, à qual se adicionou mais tarde vancomicina, de acordo com a sensibilidade do micro‐organismo isolado (Staphylococcus epidermidis).
Documentou‐se melhoria clínica e analítica imediatamente após colocação de dreno.
Durante o internamento evoluiu com regressão lenta, mas progressiva, da coleção e, 49 dias depois da admissão, após constatação ecográfica de coleção de aspeto residual, foi removido o dreno. No entanto, o doente não tolerou esta interrupção da drenagem e registou‐se novo aumento dos parâmetros inflamatórios, tendo sido necessária colocação de novo dreno. Apesar da estabilidade clínica e analítica do doente com a drenagem percutânea, face à perpetuação do caso, ao 62.° dia de internamento foi submetido a esplenectomia e drenagem cirúrgica do abcesso. A microbiologia do pus revelou Pseudomonas aeruginosa apenas sensível ao imipenem e colistina, exigindo novo ajuste na antibioterapia. Como intercorrência pós‐operatória, documentou‐se a presença de uma fístula pancreática, pelo que iniciou nutrição parentérica total. Duas semanas após esplenectomia, foi registado novo aumento dos parâmetros inflamatórios e repetiu controlo imagiológico com documentação de crescimento do abcesso esplénico. Nova amostra do líquido drenado foi enviada para análise microbiológica com isolamento de novo micro‐organismo (Proteus mirabilis) mas sem necessidade de reajustar antibioterapia. A TC de controlo mostrou então: abcesso esplénico 62x27mm, presença de tecido esplénico persistente, globosidade da cauda pancreática e aneurisma trombosado da artéria esplénica (fig. 6).
Uma nova tentativa conservadora de drenar o abcesso foi feita com a construção de sistema de lavagem por 2 cateteres, após troca over‐the‐wire do dreno Blake 30F, para Readyvac 12F e Pigtail 12F.
No entanto, o abcesso manteve‐se constante e os parâmetros inflamatórios sempre aumentados. Rediscutido com cirurgia geral, foi protelada nova intervenção cirúrgica por possível iatrogenia intraoperatória, dada a complexidade anatómica das estruturas que envolviam o abcesso.
O caso arrastou‐se por mais 2 meses de internamento. Como intercorrências, o isolamento de Candida glabrata em sangue periférico, com necessidade de instituição de fluconazol, mais tarde substituída por micafungina, e a necessidade de transferência do doente para a unidade de cuidados intermédios por disfunção cardíaca, respiratória e renal associada a sépsis grave. Após estabilização clínica e analítica, e com a documentação imagiológica de diminuição do abcesso, doente foi submetido colangiopancreatografia retrógrada endoscópica, por suspeita do abcesso estar a ser alimentado por fístula pancreática. Durante o procedimento, foi decidida a colocação de uma prótese reta 5Fr com 5cm de comprimento no ducto de Wirsung; procedimento decorreu sem intercorrências. Procedeu‐se, mais tarde, ao encerramento do orifício externo da drenagem e interrompeu‐se a antibioterapia. Última TC de controlo evidenciou: ausência de formações expansivas em topografia subfrénica esquerda, de conteúdo espontaneamente hipodenso ou com bolhas gasosas, sugestivas de abcesso (fig. 7). Manteve‐se o doente 5 dias em vigilância, sem que os parâmetros inflamatórios aumentassem.
Após 142 dias de internamento, o doente teve alta, com bom estado clínico e estabilidade analítica. Já foi revisto 2 vezes em consulta externa num espaço de um mês, sem alteração do estado geral.
Discussão/conclusãoOs aneurismas da artéria esplénica representam 60% de todos os aneurismas viscerais1 e têm uma prevalência descrita de 0,8% em arteriografias e 0,04‐0,10% em autópsias2. O seu risco de rotura é considerado elevado, estando descrito um risco de rotura 2‐10% e uma mortalidade associada superior a 36%3.
As atuais indicações para o tratamento eletivo de aneurismas da artéria esplénica são a existência de sintomatologia associada (dor epigástrica, dor lombar ou dor no quadrante abdominal superior esquerdo), sexo feminino em idade fértil, hipertensão portal, transplante hepático previsto e aneurismas com diâmetro superior a 2,5cm2. O tratamento conservador é considerado seguro para diâmetros inferiores, com 2 estudos a mostrar taxas de rotura de 0% em aneurismas <2,17cm e <2,0cm, respetivamente4,5. O aumento de fluxo sanguíneo na artéria esplénica durante a gravidez, na hipertensão portal e após transplante hepático aumentam o risco de formação e de risco de rotura dos aneurismas esplénicos6. Relativamente à indicação terapêutica em grávidas e mulheres em idade fértil, foi recentemente questionada por Nanez que, num estudo retrospetivo de 5 anos num dos hospitais com maior taxa de natalidade nos EUA, não identificou nenhum caso de rotura de aneurisma da artéria esplénica em grávidas7.
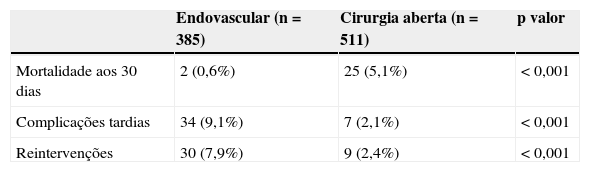
Relativamente à segurança da cirurgia endovascular face à clássica, uma revisão sistemática de todos os estudos que comparavam os resultados após terapêutica endovascular e cirurgia aberta mostrou taxas de mortalidade perioperatória inferior no grupo endovascular, mas maiores taxas de complicação tardia e de reintervenção, descritas na tabela 18.
Revisão sistemática dos resultados após tratamento endovascular e convencional de aneurisma da artéria esplénica
| Endovascular (n=385) | Cirurgia aberta (n=511) | p valor | |
|---|---|---|---|
| Mortalidade aos 30 dias | 2 (0,6%) | 25 (5,1%) | <0,001 |
| Complicações tardias | 34 (9,1%) | 7 (2,1%) | <0,001 |
| Reintervenções | 30 (7,9%) | 9 (2,4%) | <0,001 |
Uma outra revisão da literatura, distinguindo tratamento eletivo e em rotura de aneurismas viscerais, mostrou uma mortalidade de 7,1% (18/353) no pós‐operatório de cirurgia aberta (eletivos e em rotura) e de 3,6% (10/276) após terapia endovascular, sendo que no tratamento eletivo, esta diferença é de 2,38% (6/252) vs. 0% (0/163). Nenhum estudo revisto mostrou benefício da cirurgia endovascular relativamente às complicações pós‐operatórias5.
Entre as raras complicações descritas da técnica endovascular estão: falência técnica em cateterizar a artéria aferente, trombose arterial ou embólica com enfarte esplénico e abcesso, migração de coils, recidiva de aneurisma e hematoma, e falso aneurisma no local de punção arterial.
Cochennec et al., num estudo retrospetivo de 10 anos comparando abordagem endovascular e cirúrgica de aneurismas viscerais, registaram uma menor taxa de complicações pós‐operatórias após tratamento endovascular: 6,7% (1/15) vs. 23,5% (4/17); mas esta diferença não foi estatisticamente significativa (p=0,34). A complicação após tratamento endovascular consistiu em síndrome de pós‐embolização severo, com múltiplos enfartes esplénicos, tendo exigido readmissão para controlo da dor. Dos aneurismas eletivos não foi registada nenhuma rotura ou mortalidade em qualquer um dos procedimentos durante o período de follow‐up (média 15,6 meses). Uma morte foi registada após embolização de aneurisma esplénico infetado em rotura (morte por choque séptico, uma semana após o procedimento). O tempo de internamento foi significativamente inferior no tratamento endovascular (4 dias vs. 17 dias, p<0,001). Dos 17 aneurismas seguidos conservadoramente por diâmetro inferior a 2cm, não houve registo de nenhuma complicação ou rotura5.
A taxa de enfarte esplénico após embolização de aneurisma da artéria esplénica pode atingir os 44%, como foi descrito por Yamamoto et al., com a descrição de enfarte esplénico parcial em 7 dos 16 doentes submetidos a embolização de aneurisma esplénico com coils9. No caso de embolização da artéria esplénica proximal, esta taxa sobe aos 63%10.
Apesar de frequentes, a maioria dos enfartes esplénicos resolve sem sequelas, com taxas descritas de evolução para abcesso de apenas 1,9%9. O tratamento inicial de enfarte esplénico consiste em hidratação, analgesia e monitorização, com resolução habitual dos sintomas em 7‐14 dias. O tratamento cirúrgico está apenas indicado quando há persistência dos sintomas ou complicações (abcesso, hemorragia, pseudoquisto esplénico)11.
O diagnóstico de abcesso esplénico obriga à instituição imediata de antibioterapia de largo espectro (que deverá depois ser dirigida de acordo com os isolamentos microbiológicos do abcesso) e o seu tratamento atual assenta em 2 opções terapêuticas: esplenectomia, modalidade histórica e considerada gold standard, e drenagem percutânea guiada por ecografia ou por TC. Esta última abordagem tem ganho maior ênfase nos últimos anos, dada a menor morbimortalidade a curto‐prazo e a preservação do baço, com taxas de sucesso entre 50‐90%. A incapacidade em obter uma drenagem eficaz ou melhoria clínica do doente é indicação para tratamento cirúrgico definitivo. A duração da antibioterapia não foi, ainda, estabelecida. Em casos de drenagem percutânea, a duração da antibioterapia deve ser adaptada à evolução clínica do paciente, incluindo a resolução do abcesso por exame imagiológico. Em caso de esplenectomia e erradicação confirmada do foco de infeção, pode ser possível uma interrupção mais breve da antibioterapia12.
Embora a taxa de enfarte e abcesso esplénico esteja descrita como rara, não deve ser desprezível a morbilidade a que ela está associada. Este caso é disso paradigma.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.