Se presenta el desarrollo de la Escala de Detección de Malestar Emocional de los Cuidadores principales de pacientes con enfermedad avanzada o terminal que reciben cuidados paliativos (DME-C). Se describe el proceso de elaboración de la escala. Para ello, se ha revisado la bibliografía existente sobre el tema, se ha establecido un marco teórico de referencia y los criterios que debía cumplir el instrumento de cribado que se iba a elaborar. La escala DME-C consta de 2 partes: 1) 3 preguntas dirigidas a los cuidadores, y 2) la observación realizada por el personal sanitario de la presencia de signos externos de malestar emocional del cuidador. La escala final fue revisada tanto por expertos como por cuidadores. La escala DME-C es una herramienta apropiada para la identificación del malestar emocional de los cuidadores. Proponemos el uso sistemático de la DME-C para una detección precoz e intervención específica del sufrimiento emocional.
This paper presents the development of the Detection of Emotional Distress Scale in primary Caregivers (DED-C) of patients living with advanced disease or terminal illness who are receiving palliative care. The scale development process is described. For this purpose, literature has been reviewed and a theoretical framework of study as well as the characteristics of the screening tool have been established. The DED-C scale consists of 2 parts: 1) 3 questions addressed to primary caregivers, and 2) the health care professional's appreciation or observation of any external signs of emotional distress on behalf of the caregivers. The final scale was reviewed by experts and caregivers. The DED-C scale will be an appropriate tool for identifying caregivers’ emotional distress. We propose the systematic use of DED-C for early detection of and specific intervention on emotional distress.
La Organización Mundial de la Salud (World Health Organization, 2007) estima que alrededor del 80% de los 7,5 millones de personas que mueren cada año de cáncer serían susceptibles de beneficiarse de la atención de cuidados paliativos (CP), pudiendo prevenir y aliviar su sufrimiento al final de la vida y ayudar a sus seres queridos tras la pérdida.
El Ministerio de Sanidad y Consumo (2002) define enfermedad en fase avanzada o final de la vida como aquella dolencia incurable, avanzada, progresiva, con pronóstico de vida limitado, escasa posibilidad de respuesta a tratamientos específicos, que presenta una evolución de carácter oscilante y frecuentes crisis de necesidades, y que provoca un intenso impacto emocional y familiar con repercusiones sobre la estructura cuidadora que condicionan una alta demanda y uso de recursos.
Las consecuencias fundamentales de esta situación en la familia y en aquellos miembros de esta que ejercen la función de cuidador son el sufrimiento y el impacto emocional negativo, fruto de la vivencia de una experiencia personal y familiar difícil, de alto impacto emocional, y de las dificultades de adaptación a la situación y a la evolución progresiva, así como la alta necesidad y demanda de recursos (Limonero, 2001; Maté-Méndez et al., 2013). Desde el diagnóstico hasta el fallecimiento del enfermo, la familia está padeciendo las consecuencias biomédicas y psicosociales de la enfermedad y de la percepción de muerte inevitable, sobre todo en la última fase de la dolencia (Limonero, 2001).
En España, cada año mueren más de 300.000 personas a causa de una enfermedad, en muchos casos crónica y de pronóstico de vida limitado, con una evolución progresiva y de alta necesidad de demanda de atención, suponiendo más del 90% del total de las causas de fallecimiento (Instituto Nacional de Estadística, 2015). De estas muertes, en 2013, las enfermedades representaron el 96,2% de todas las causas de fallecimiento, siendo las dolencias cardiovasculares y los tumores la primera (30,1%) y la segunda causa de muerte (28,4%), respectivamente, seguidos de las enfermedades respiratorias (10,9%) y las del sistema nervioso (5,5%). Con estos datos (Instituto Nacional de Estadística, 2015) se pone en evidencia el gran número de familiares y de cuidadores que están implicados en la atención de un ser querido que padece una enfermedad crónica (Pérez-Escoda, Velar Ceballos y Ruiz-Bueno, 2014), en muchos casos avanzada o al final de la vida.
Desde el ámbito de los CP se percibe como un objetivo prioritario la atención conjunta del enfermo y su familia. En relación con la familia, es el cuidador principal quien requerirá de una atención más específica, ya que son estos cuidadores informales los principales proveedores de cuidados a sus seres queridos (Ferris et al., 2002; Ferris, Gómez-Batiste, Fürst y Connor, 2007; Ministerio de Sanidad y Consumo, 2011). En este ámbito, se entiende por cuidador principal (a veces denominado también primario o informal) aquella persona que es familiar –pareja, hijo, hermano u otro miembro– o amigo y que presta atención o cuidado al paciente ingresado en una unidad o servicio de CP y que pasa una buena parte del día cuidándolo sin recibir remuneración alguna a cambio. Este cuidador es la persona de referencia del equipo de atención multidisciplinar en el cuidado del paciente. Así mismo, para Astudillo, Mendinueta y Astudillo (2002) este cuidador ejerce además un papel en la reorganización, el mantenimiento y la cohesión de la familia.
La atención paliativa centrada en la familia tiene por objetivo proporcionar el máximo bienestar posible, aliviando o reduciendo su sufrimiento y el malestar emocional. De hecho, un familiar preocupado, con malestar emocional y sufrimiento significativos, incrementa la probabilidad de que el enfermo también lo esté, repercutiendo negativamente en su bienestar y generando el fenómeno denominado «sufrimiento recíproco» (Wittenberg-Lyles, Demiris, Oliver y Burt, 2011).
Las necesidades de los pacientes y sus familias (cuidadores) se describieron a través de un modelo multidimensional denominado «square of care» o cuadro de cuidados (Ferris et al., 2002), en donde se planifica la actuación del equipo sanitario sobre el enfermo y la familia a partir del análisis de sus necesidades. Por su parte, en nuestro país, Maté-Méndez et al. (2013) han propuesto el Modelo de Atención de Necesidades Esenciales en Cuidados Paliativos del Instituto Catalán de Oncología, centrado en la relación terapéutica directa profesional-paciente con el objetivo fundamental de atender las necesidades esenciales del paciente oncológico, entre las que destacan la dignidad, la espiritualidad, el afecto, la autonomía y la esperanza.
En nuestro contexto destaca el modelo clásico, pero plenamente vigente, de Amenazas-Recursos (Bayés, Arranz, Barbero y Barreto, 1996), que además de explicar el sufrimiento del enfermo, también describe el de los cuidadores. Según este modelo, el cuidador percibe diferentes síntomas de naturaleza interna y/o externa; si estos son valorados como amenazantes para su integridad somática o psicológica, el cuidador analizará los recursos que tiene para afrontarlos. Si considera que carece de ellos o que no son eficaces para reducir esa amenaza potencial, experimentará impotencia ante los mismos al no poder hacerles frente, generándole sufrimiento. Este sufrimiento está modulado por el estado de ánimo que presenta el cuidador. Se trata de una situación dinámica y cambiante en función de la evolución de la enfermedad. Esta variabilidad temporal condiciona la necesidad de disponer de instrumentos fiables y no invasivos que detecten y monitoricen los cambios para actuar adecuadamente. Este modelo ha sido recientemente ampliado por el Modelo Integrativo del Sufrimiento (Krikorian y Limonero, 2012), que incorpora nuevos aspectos. Según este modelo, para que el cuidador sufra se han de dar 2 condiciones básicas: que perciba la situación como amenazante y que crea que carece de recursos eficientes para afrontarla o que dicha situación se afronte de manera disfuncional, bien por un uso de estrategias de afrontamiento poco adecuadas, bien por el agotamiento de las mismas si dicha situación se prolonga en el tiempo. En el contexto de final de la vida las causas de malestar emocional o sufrimiento son múltiples y cambiantes en su naturaleza, lo cual comporta la necesidad de evaluar la situación del enfermo y de su familia de manera holística y continuada (Bayés y Limonero, 1999; Limonero, Gómez-Romero y Mateo, 2016). En este sentido, para que la familia pueda ejercer su papel de cuidadora del enfermo moribundo y se convierta en un pilar básico de soporte emocional, en especial en nuestro contexto sociocultural, se han de tener presentes e identificar en el proceso de morir del enfermo sus principales preocupaciones, necesidades o prioridades, y, en general, su malestar emocional, que condicionará su comportamiento y sufrimiento (Krikorian, Limonero y Maté, 2012).
Dada la complejidad inherente a la situación de enfermedad avanzada-terminal, son escasos los instrumentos desarrollados hasta el momento para analizar las necesidades de los cuidadores o evaluar su sufrimiento (McGuire y Grant, 2012), aspecto que dificulta la consecución del objetivo principal de los CP –el alivio o reducción del malestar emocional del cuidador– al carecer de indicadores fiables de medida.
Ante esta carencia de instrumentos específicos en este ámbito de los CP nuestro equipo de investigación desarrolló un instrumento de cribado de malestar emocional en personas con enfermedad avanzada denominado Escala de Detección de Malestar Emocional en el Enfermo (Maté et al., 2009; Limonero et al., 2012), cuestionario de gran difusión no solo en España, sino también en Iberoamérica.
Teniendo en cuenta los argumentos anteriores y ante la falta de herramientas que nos permitan medir el malestar emocional de los cuidadores principales de personas con enfermedad avanzada, surge la finalidad del presente trabajo: 1) describir el proceso sistemático de elaboración de la Escala de Detección del Malestar Emocional del Cuidador principal (DME-C) del paciente con enfermedad avanzada y al final de la vida atendido en una unidad de CP, y 2) presentar la escala DME-C con los elementos definitivos que la integran.
MétodoUn equipo multidisciplinario compuesto por 10 profesionales expertos en CP (6 psicólogos, 2 trabajadores sociales, un médico y una enfermera) se reunió en múltiples ocasiones, de forma presencial y online, a lo largo de 2013 y buena parte del 2014, para elaborar la escala DME-C. Este baremo es fruto de la adaptación de la Escala de Detección de Malestar Emocional en el Enfermo, que previamente había elaborado el mismo grupo de investigación y que ha mostrado ser una adecuada herramienta de detección del malestar emocional en el paciente (Limonero et al., 2012; Maté et al., 2009).
A continuación se describen los pasos realizados, desde un punto de vista cronológico, para el desarrollo de la escala DME-C:
- 1.
Revisión de la literatura. Se usaron las bases de datos electrónicas Medline, Scopus y Crochane, así como documentos oficiales como guías, manuales o tesis doctorales publicados o inéditos desde 1990 hasta 2015. Las palabras clave que se utilizaron fueron: caregivers, primary caregivers, distress, psychological distress, emotional distress, subjective assessment, psychological assessment, emotional assessment, well-being, palliative care, terminal care, palliative medicine y sus consiguientes homólogos en castellano.
- 2.
Establecimiento de los criterios que debía cumplir el instrumento de cribado que se iba a elaborar. De acuerdo con nuestra experiencia, este instrumento de DME-C debería cumplir los siguientes criterios (Maté et al., 2009; Bayés, 2000; Bayés y Limonero, 1999), similares a los que presenta la escala de la cual se ha adaptado: 1) ser sencillo y de fácil aplicación; 2) adaptado al lenguaje del cuidador; 3) administración capaz de generar efectos terapéuticos y nunca iatrogénicos; 4) que evalúe aspectos relevantes; 5) que contenga pocas preguntas; 6) tiempo de aplicación breve; 7) que monitorice la evolución del malestar emocional en el tiempo, y 8) que facilite su derivación, si fuera necesario, a un profesional especializado para una evaluación e intervención específicas y además poseer buenas propiedades psicométricas (Krikorian, Limonero y Corey, 2013).
- 3.
Establecimiento de un marco teórico de referencia. En la elaboración del DME-C se partió del Modelo Integrativo del Sufrimiento (Krikorian et al., 2012) que tiene su origen en modelos precedentes, como el de Amenazas-Recursos de Bayés et al. (1996) y el Modelo Transaccional del Estrés de Lazarus y Folkman (1984), entre otros. Este modelo nos permite describir de forma clara tanto la génesis del sufrimiento como los factores potenciales del mismo como resultado del afrontamiento que el cuidador realiza de la situación de final de la vida relacionada con la atención del enfermo y con la inminencia de la muerte.
- 4.
Validación de contenido. El diseño preliminar de la escala se sometió a un grupo de profesionales expertos en CP que valoraron la idoneidad de las preguntas y si estas debían ser modificadas o reformuladas.
- 5.
Valoración por cuidadores expertos de la escala DME-C. Se ha realizado una valoración aparente de contenido de la escala DME-C por cuidadores (validez de facie) para confirmar que el cuidador comprendía bien las preguntas, si las consideraba importantes, si faltaba algún aspecto relevante que no se hubiera preguntado, si consideraba inadecuadas las preguntas o le habían molestado.
De acuerdo con lo expuesto en el apartado precedente, la escala DME-C se ha elaborado teniendo en cuenta la revisión bibliográfica, la discusión de diferentes modelos teóricos, el consenso de los miembros del grupo de trabajo, la valoración de expertos y de cuidadores, así como la Escala de Detección de Malestar Emocional en el Enfermo, previamente elaborada por el grupo.
De la revisión bibliográfica realizada observamos que la mayoría de los instrumentos desarrollados no cumplen nuestros criterios: contienen un número excesivo de ítems, no evalúan directamente el malestar emocional o sufrimiento ni los aspectos que inciden en el mismo, se centran más en evaluar la calidad de vida, aspectos psiquiátricos, necesidades del cuidador, competencias o aspectos del duelo (Family Caregiver Alliance, 2012; Hudson et al., 2010).
En el trabajo reciente de revisión de Carolan, Smith y Forbat (2015) se concluye que existe poco consenso respecto a cómo evaluar el malestar emocional de los cuidadores de enfermos al final de la vida, y que dicho constructo se concibe como dimensional. En este sentido, esta carencia de instrumentos de medida ha dado lugar a que se evalúe el malestar emocional a través de escalas de depresión y/o ansiedad (Gaugler, Eppinger, King, Sandberg y Regine, 2013) o a través de cuestionarios que miden quejas somáticas o problemas derivados del cuidado (Zavagli et al., 2016), escalas que, por otra parte, no son específicas para cuidadores de enfermos avanzados que reciben CP.
Dada esta carencia de instrumentos específicos y que estos no satisfacían los aspectos anteriormente indicados, se procedió a la elaboración de la presente escala para detectar el malestar emocional del cuidador principal de enfermos con enfermedad avanzada/final de la vida (DME-C). Esta escala consta de 2 partes: una, dirigida al cuidador, y otra, dirigida al profesional sanitario. Con relación al cuidador, se presentan 3 preguntas que están relacionadas con el estado de ánimo y con el resultado del proceso de adaptación a la situación de enfermedad al final de la vida y al cuidado del enfermo, así como con las principales preocupaciones. Estos 3 aspectos evaluados se cuantifican con una escala visual numérica de 0 a 10 (fig. 1).
Con relación al profesional sanitario, se realiza una descripción de una serie de signos externos relacionados con la presencia de malestar emocional, como pueden ser comportamientos relacionados con la demanda o rechazo de visitas, dificultad para separarse del enfermo, signos visibles de llanto, miedo, tristeza o de enfado, entre otros. Estos signos externos indicativos de malestar emocional también se cuantifican con una escala visual numérica de 0 a 10.
La puntuación total de la DME-C hace referencia a la valoración obtenida en las preguntas 1 y 2, siendo la puntuación total posible de 20, con un rango de 0 a 20. La pregunta sobre las preocupaciones nos ayuda a comprender la causa del malestar y nos indicaría la necesidad o no de derivar al cuidador a un especialista, si la puntuación de la misma es superior a 5. Finalmente, la observación realizada por el profesional sanitario valida la puntuación obtenida por el cuestionario y también nos ayuda a comprender mejor su comportamiento y los elementos que están implicados en su malestar (fig. 1).
La escala DME-C se sometió a un grupo de expertos que evaluaron su idoneidad y no realizaron ninguna modificación en ella, aunque plantearon su posible aplicación a otros contextos diferentes de los CP, dada su sencillez y su futura posible aplicabilidad y utilidad clínica.
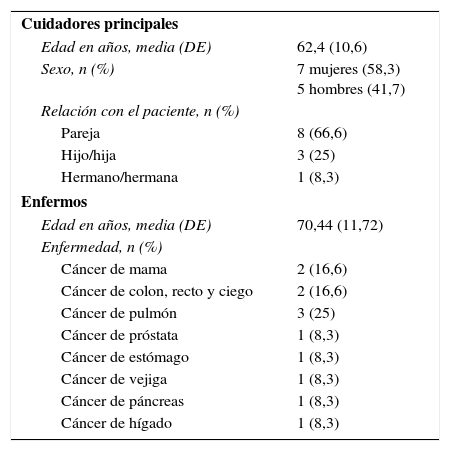
En este sentido, para analizar la idoneidad de las preguntas de la escala DME-C, es decir, su validez aparente, se preguntó a 12 cuidadores principales (7 mujeres y 5 hombres) de edades comprendidas entre los 38 y los 78 años, cuyos familiares estaban ingresados en unidades de CP de 2 de los hospitales participantes, si comprendían bien las preguntas, si les parecían importantes para ellos y si les había molestado el hecho de que se les preguntara por estos aspectos o, por el contrario, les había ayudado en su situación (tabla 1).
Descripción de las características del cuidador principal y del enfermo
| Cuidadores principales | |
| Edad en años, media (DE) | 62,4 (10,6) |
| Sexo, n (%) | 7 mujeres (58,3) 5 hombres (41,7) |
| Relación con el paciente, n (%) | |
| Pareja | 8 (66,6) |
| Hijo/hija | 3 (25) |
| Hermano/hermana | 1 (8,3) |
| Enfermos | |
| Edad en años, media (DE) | 70,44 (11,72) |
| Enfermedad, n (%) | |
| Cáncer de mama | 2 (16,6) |
| Cáncer de colon, recto y ciego | 2 (16,6) |
| Cáncer de pulmón | 3 (25) |
| Cáncer de próstata | 1 (8,3) |
| Cáncer de estómago | 1 (8,3) |
| Cáncer de vejiga | 1 (8,3) |
| Cáncer de páncreas | 1 (8,3) |
| Cáncer de hígado | 1 (8,3) |
Para decidir si se mantenían, se eliminaban o se reformulaban las preguntas que formaban parte de la escala, se tomó como criterio que el grado de comprensión y de adecuación realizado por los cuidadores debía ser cómo mínimo de un 80%. Valores inferiores indicarían la necesidad de reformulación o eliminación de estos ítems.
Como se puede observar en las tablas 2 y 3, los 12 cuidadores consultados comprendieron bien las preguntas, las consideraron importantes y no las eliminarían ni las modificarían.
Valoración de las preguntas y su comprensión por parte de los cuidadores principales
| ¿Comprende bien esta pregunta, es clara para usted? | □ Nada clara □Poco clara □ Regular □Clara □Muy clara Clara 41,7% (n=5); Muy clara 58,3% (n=7) |
| ¿Considera importante que hagamos esta pregunta? | □Sí □No Sí 100% |
| ¿Eliminaría esta pregunta? | □Sí □No No 100% |
| ¿Modificaría esta pregunta? | □Sí, cómo___ □No No 100% |
Valoración de la adecuación de las preguntas por parte de los cuidadores principales
| En general, ¿considera que estas preguntas pueden ayudar a personas que están en una situación similar a la suya? | □Nada □ Poco □Ni mucho ni poco □Bastante □Mucho Bastante 25% (n=3); Mucho 75% (n=9) |
| ¿Considera inadecuadas o le han generado molestias o incomodidad las preguntas que acabamos de realizar? | □Nada □ Poco □Ni mucho ni poco □Bastante □Mucho Nada 100% |
Por otra parte, los cuidadores consideraron que las preguntas realizadas les podrían ayudar en su situación y no valoraron negativamente ninguna de ellas, en términos de molestia o incomodidad (tabla 3).
DiscusiónLa situación de enfermedad al final de la vida genera un alto impacto emocional tanto en el enfermo como en sus cuidadores, provocando, en la mayoría de los casos, sufrimiento y malestar emocional (Applebaum y Breitbart, 2012; Krikorian y Limonero, 2015). En este sentido, el objetivo primordial de los CP será la atención de este malestar emocional o sufrimiento tanto del enfermo como de su cuidador (Ministerio de Sanidad y Consumo, 2011; WHO, 2007). De hecho, el sufrimiento del paciente incide en el sufrimiento del familiar y viceversa, denominándose a esta interacción sufrimiento recíproco (Wittenberg-Lyles et al., 2011).
Para poder atender adecuadamente el sufrimiento del cuidador, se hace necesario disponer de instrumentos de cribado sensibles y fáciles de usar que nos permitan medir este aspecto y nos proporcionen una medida válida, fiable y clínicamente significativa (Andersen et al., 2014). Aunque no disponemos de datos concluyentes de la escala, consideramos que la DME-C que presentamos cumple con el objetivo de ser una herramienta sencilla, de fácil administración y corta duración, que evalúa el malestar emocional del cuidador del paciente. No existe en la actualidad ninguna herramienta de evaluación de estas características dirigida a los cuidadores principales que permita detectar de forma rápida el malestar emocional del cuidador principal en esta última fase de la vida de un ser querido.
La validez de contenido de la escala realizada, tanto a través de jueces expertos como de los cuidadores principales de enfermos, ha demostrado de forma preliminar la idoneidad de la misma. Así mismo, queremos resaltar que ni los profesionales expertos ni los cuidadores realizaron modificación alguna en la escala, y que en el caso de los cuidadores todos valoraron que esta les podría ayudar. De hecho, esta escala es un instrumento que permite el inicio de un vínculo entre el cuidador y el profesional sanitario con capacidad para proveer un soporte relacional, facilitando el abordaje de estos aspectos emocionales, tal y como se ha observado en otros estudios que han usado una escala similar (Maté et al., 2009; Limonero et al., 2012).
La escala DME-C desarrollada nos permitirá monitorizar el malestar emocional y los factores asociados del cuidador a lo largo del tiempo, ya que su administración reiterada no supondrá un malestar añadido y nos proporcionará datos sobre su evolución. De hecho, el conocimiento evolutivo de estos factores puede actuar como un elemento preventivo de un trastorno emocional posterior (Rumpold et al., 2016).
Si importante es saber si un cuidador principal sufre o no, no lo es menos conocer las causas de dicho sufrimiento (Palacio, 2014). La escala DME-C nos permitirá conocer aquellos factores que inciden sobre el mismo y, en caso de que sea necesario, será un mecanismo que nos permitirá la derivación del cuidador a un especialista.
Así mismo, la administración sistemática de la escala por parte del profesional sanitario facilitará una mayor conciencia de este sufrimiento y que este pueda ser mejor abordado. De hecho, el personal del equipo de CP que use el DME-C también podrá conocer mejor los signos externos de malestar emocional, tener conciencia de ellos, aspecto que ayudará a realizar una evaluación más completa del cuidador, y, por tanto, de su sufrimiento. Con el uso de este instrumento de cribado del malestar emocional del cuidador principal se persigue conseguir una mejora de la atención de estos cuidadores al disponer los profesionales sanitarios de herramientas que les permitan tener un mejor conocimiento de aquellos factores que están incidiendo, en un momento dado, en su malestar emocional o sufrimiento. Esta mejor eficiencia de la praxis sanitaria relacionada con la atención al cuidador redundará, así mismo, en una mejor atención del propio enfermo.
Con el fin de analizar posteriormente las propiedades psicométricas de la escala DME-C, se ha diseñado un estudio en 2 fases: en una primera fase, de estudio piloto, se administrará el instrumento DME-C a un grupo reducido de cuidadores y hospitales para analizar el protocolo de implementación usado y pasar posteriormente, en función de la información obtenida en su administración, a realizar las correcciones necesarias en el mismo. En una segunda fase de este proyecto se procederá al estudio principal de evaluación de las propiedades psicométricas del instrumento elaborado, administrando la escala junto con otras herramientas de evaluación de valor reconocido que servirán para analizar dichas propiedades. Actualmente, ya se dispone de la aprobación de los comités de ética e investigación clínica de 5 hospitales (Corporación Sanitaria Parc Taulí de Sabadell, Consorcio Sanitario de Terrassa, Hospital Universitario Sant Joan de Reus, la Fundación Hospital Residencia Sant Camil de Sant Pere de Ribes y el Instituto de Cancerología de las Américas de Medellín) y de la Comisión de Ética en la Experimentación Animal y Humana de la Universidad Autónoma de Barcelona.
Una limitación importante de este trabajo está relacionada con el hecho de que no se dispone de resultados concluyentes sobre la escala, al no tener analizadas sus propiedades psicométricas. No obstante, aunque la escala DME-C es una propuesta inicial de un instrumento de detección o cribado en el ámbito de los CP, dada la experiencia previa del equipo de trabajo en la elaboración de este tipo de escalas, creemos que esta herramienta supondrá un paso importante en la mejora de la atención integral de los cuidadores principales de los enfermos. No obstante, en el futuro, y con la experiencia que se acumule en su administración, serán los profesionales sanitarios los que nos irán indicando con sus comentarios y apreciaciones la bondad y validez de la misma.
FinanciaciónEste trabajo se ha realizado, en parte, gracias a la ayuda PSI2013-43555-R del Ministerio de Economía y Competitividad de España.
Conflicto de interesesLos autores declaran que no hay ningún conflicto de intereses.