El objetivo de este trabajo es evaluar la relación entre la ansiedad y el manejo inadecuado de las emociones negativas en personas con síntomas de bruxismo, en una muestra de 192 participantes, separados en grupos sin bruxismo (n=64) y bruxismo (n=128), dividido este en los subgrupos bruxismo de sueño (n=26), bruxismo en vigilia (n=52) y bruxismo combinado (n=50). Se utilizó un método descriptivo, no experimental y transversal. Se aplicó el Cuestionario de autoinforme de bruxismo (SBQ), el Inventario de ansiedad de Beck (BAI) y el Inventario de estrategias de afrontamiento (CSI). El análisis estadístico se realizó mediante un modelo de ecuaciones estructurales, con estadísticos de bondad de ajuste de valores adecuados. Los resultados muestran una asociación fuerte y positiva entre el afrontamiento inadecuado, los síntomas de ansiedad y el bruxismo autoinformado. Las estrategias autocritica y retirada social tienen efecto directo sobre los síntomas de ansiedad afectivo-cognitivos y somáticos, y estos síntomas predicen los síntomas clínicos de bruxismo.
The aim of this paper was to assess the relationship between anxiety and the mismanagement of negative emotions in people with bruxism symptoms. A total of 192 participants were included and divided into non-bruxism (n=64) and bruxism (n=128) groups. The bruxism group was subdivided into sleep bruxism (n=26), awake bruxism (n=52), and combined bruxism (n=50). A non-experimental and cross-sectional descriptive method was used. The self-reported bruxism questionnaire (SBQ), the Beck Anxiety Inventory (BAI) and Coping Strategies Inventory (CSI) were used. Statistical analysis was performed using structural equation modelling and the goodness of fit figures presented adequate values. Results showed a strong positive association between inadequate coping, anxiety symptoms and self-reported bruxism. The model showed that self-criticism and social withdrawal strategies have a direct effect on affective-cognitive and somatic anxiety symptoms; these symptoms predicted the clinical symptoms of bruxism.
El bruxismo es un problema de salud que se diagnostica y se atiende de forma habitual dentro de un contexto odontológico, debido a que esta actividad músculo-mandibular provoca daños en dientes, periodonto, músculos masticadores y articulación temporomandibular (Manfredini, Winocur, Guarda y Lobbezoo, 2012; Shetty, Pitti, Babu, Kumar y Deepthi, 2011).
Su etiología es atribuida a diferentes factores, como los factores morfológicos, patofisiológicos y psicosociales (Lobbezoo, Hamburger y Naeije, 2010; Rasit Tutuncu y Acikel, 2012); dentro de estos últimos se mencionan el estrés emocional, la ansiedad, las estrategias de afrontamiento desadaptativas, los problemas de personalidad, y los desórdenes psicosomáticos, entre otros (Lobbezoo et al., 2013; Paesani et al., 2013).
De los anteriores, el estrés es una de las variables psicosociales más estudiadas en relación con la etiología del bruxismo; sin embargo, son escasos los trabajos que explican cómo influyen las emociones negativas en el paciente con bruxismo a partir de una teoría psicológica.
En el presente trabajo se retoma la teoría transaccional propuesta por Lazarus y Folkman (1984), que define al estrés psicológico como la reacción de la persona ante su medio ambiente, evaluando si una situación es amenazante y altera su bienestar (González y Landero, 2006; Piña, Ybarra y Fierros, 2012). Enfrentarse al estrés da origen a una respuesta cognitivo-conductual conocida como afrontamiento, en la cual se evalúan las emociones presentes y la forma como influyen en el afrontamiento. Esta respuesta se genera a nivel emocional, conductual y fisiológico, y es diferente en cada persona (García et al., 2011; González, 2011; Lazarus y Folkman, 1987).
Durante el afrontamiento se originan varias emociones, principalmente la ansiedad (Lazarus, 1999), que es considerada como una emoción normal cuando esta contribuye a responder frente a un estresor. Esta respuesta puede ser adaptativa por medio de un proceso cognitivo cotidiano. Sin embargo, cuando esta emoción persiste por largo tiempo puede causar una respuesta sistémica o psicológica negativa, generando un afrontamiento desadaptativo (Cano-Vindel, 2011; Cash y Gardner, 2011; Castaño y León, 2010; Frydenberg, 2014).
La ansiedad se puede manifestar con síntomas físicos, cognitivos, conductuales y sociales (Ramos-Cejudo y Cano-Vindel, 2008). La respuesta normal de ansiedad se caracteriza por su corta duración, baja intensidad y respuesta no incapacitante, en contraste con la respuesta patológica o desadaptativa, que genera diferentes problemas de salud o altera las actividades sociales, laborales o intelectuales (Bulacio, 2011; Perales, Chue, Padilla y Barahona, 2011).
Como se ha reportado, las respuestas desadaptativas provocan que estas emociones duren largos periodos de tiempo, aumentando la posibilidad de causar afecciones sistémicas y psicológicas negativas, como signos y síntomas de bruxismo (Cano-Vindel, 2011; Cash y Gardner, 2011; Frydenberg, 2014). En el presente trabajo se evalúan los síntomas de ansiedad en personas con diagnóstico clínico de bruxismo de vigilia y de sueño autoinformados, así como sus estrategias de afrontamiento para diferenciar si sus respuestas son o no adaptativas y observar si estas estrategias influyen en las emociones, particularmente en los síntomas afectivos, cognitivos y sistémicos de ansiedad. Por medio de un modelo de ecuaciones estructurales, siguiendo el criterio de Kline (2016), se comprobará si existe una consistencia entre los datos obtenidos y el modelo teórico, que tiene como hipótesis las siguientes relaciones: el nivel de ansiedad y los estilos de afrontamiento predicen los síntomas de bruxismo.
MétodoParticipantesTodos los participantes fueron contactados por referencia de diferentes centros odontológicos del noreste de México. El periodo de selección se realizó durante 3 meses seguidos y se dedicaron 2 citas por participante. Fue realizado por un odontólogo que fue entrenado siguiendo las recomendaciones de los criterios diagnósticos de la guía clínica para la investigación de los trastornos temporomandibulares RDC-TMD (Dworkin y LeResche, 1992), con una tasa de respuesta de 88,47%.
Se trabajó con una muestra no probabilística incidental de 192 participantes de ambos géneros, de los cuales 57 eran hombres en un rango de edad entre 14 y 68 años, con una media de 35,91 (DE=13,10), y 135 eran mujeres, con edades comprendidas entre los 16 y 71 años, y una media de 36,41 (DE=13,12).
La muestra total se dividió en grupo sin bruxismo (n=64) y grupo con diagnóstico clínico de bruxismo (n=128). Este último grupo incluye los subgrupos bruxismo de sueño (n=26), bruxismo en vigilia (n=52) y bruxismo combinado (n=50).
ProcedimientoEl proceso de evaluación clínica se realizó bajo los mismos criterios en ambos grupos —sin bruxismo y bruxismo de autoinforme—, y se inició con una entrevista y diagnóstico clínico para identificar y diferenciar signos o síntomas de bruxismo en la cavidad oral, articulaciones temporomandibulares y músculos masticadores del cuello y parte alta de la espalda (Paesani et al., 2013; Rasit et al., 2012).
Se explicó el procedimiento a los participantes y se les entregó el consentimiento informado y los cuestionarios autoadministrados: Cuestionario de autoinforme de bruxismo (SBQ), Inventario de ansiedad de Beck (BAI) e Inventario de estrategias de afrontamiento (CSI). Se les dio instrucciones de cumplimentación y su participación en el estudio fue voluntaria y anónima.
En el grupo bruxismo se incluyeron personas que autorreportaron signos y síntomas de bruxismo y que fueran confirmados por diagnóstico clínico-dental. Para el grupo sin bruxismo se incluyeron personas con dentadura completa y oclusión estable, y sin evidencia positiva de signos o síntomas según los criterios diagnósticos RDC-TMD (Paesani et al., 2013).
Los criterios de exclusión en ambos grupos fueron: personas con aparatos de ortodoncia, con trastornos neurológicos, dolor corporal crónico, enfermedades reumatoides crónicas, o aquellos que consumieron drogas que afectan al sistema serotoninérgico o al sistema nervioso central, así como drogas recreativas, durante los 6 meses previos a la realización del estudio (Paesani, 2010, Paesani et al., 2013; Rasit et al., 2012).
InstrumentosPara medir los síntomas de bruxismo se usó el SBQ (Cruz, González y Vanegas, en preparación). Es un cuestionario de 11 ítems, que incluye preguntas específicas para reconocer síntomas asociados a bruxismos de vigilia y del sueño. La escala tiene un recorrido tipo Likert de 5 puntos (1=nada; 5=mucho), con un coeficiente de confiabilidad de α=0,884. Este instrumento permite diferenciar los grupos de bruxismo y sin bruxismo autoinformados, además de distinguir los síntomas asociados a bruxismos de vigilia, de sueño y combinado mediante autoinforme. La fiabilidad en este estudio fue de α=0,868. La percepción de síntomas de ansiedad se evaluó con el BAI (Beck, Epstein, Brown y Steer, 1988). Es un cuestionario autoinformado de ansiedad que evalúa 2 factores, el somático y el afectivo-cognitivo. Se usó la versión estandarizada para población mexicana propuesta por Robles, Varela, Jurado y Páez (2001). Esta escala tiene 21 preguntas con un rango de puntuación de 0 a 63. Los ítems del BAI reflejan los síntomas emocionales, fisiológicos y cognitivos de la ansiedad, y miden la gravedad de la ansiedad actual en adultos y adolescentes, mediante el reporte del grado de nivel en que se ve afectado durante la última semana. Es una escala Likert de 4 puntos, que va de 0 (no del todo), a 3 (extremamente, apenas pudiera soportarlo). Los puntos de corte sugeridos para interpretar la ansiedad son: de 0 a 21 (puntuación baja), 22 a 35 (moderada), más de 36 (extrema). Su fiabilidad en este estudio fue de α=0,907. Para la evaluación del afrontamiento de estrés (CSI; Tobin, Holroyd, Reynolds y Wigal, 1989) se usó la versión original adaptada al español como Inventario de estrategias de afrontamiento por Cano, Rodríguez y García (2007) para evaluar los tipos comunes de estrategias de afrontamiento. Esta versión es de 40 ítems y utiliza la escala tipo Likert de 5 puntos.
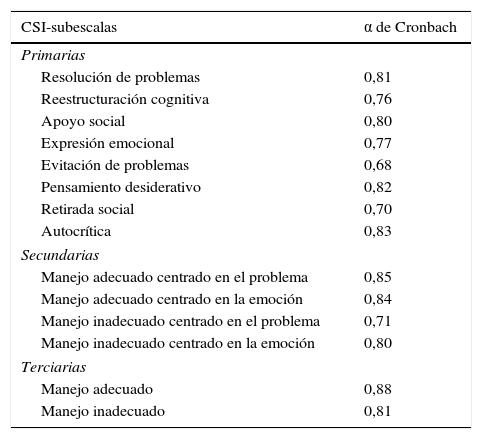
El CSI en su estructura incluye 8 estrategias primarias, 4 secundarias y 2 terciarias. Las estrategias cognitivas primarias contribuyen a una función específica: a) la resolución de problemas, orientada a eliminar el estrés modificando la situación que lo produce; b) la reestructuración cognitiva, que modifica el significado de la situación estresante; c) el apoyo social, orientada a buscar un apoyo emocional; d) la expresión emocional, que contribuye a liberar las emociones que surgen en el proceso de estrés; e) la evitación de problemas, la cual incluye estrategias de negación y evitación de pensamientos o actos relacionados con el estresor; f) el pensamiento desiderativo, que refleja el deseo de que la realidad no fuera estresante; g) la retirada social, cuando la persona se retira de amigos, familiares, compañeros y personas cercanas asociados a la reacción emocional en el proceso estresante, y h) la autocrítica, que hace referencia a la autoinculpación y la autocrítica debido a la situación estresante o su inadecuado manejo (Cano et al., 2007).
La fiabilidad en este estudio fue α=0,851 en la escala completa. Los resultados por subescalas se muestran en la tabla 1.
Análisis de fiabilidad de la escala CSI
| CSI-subescalas | α de Cronbach |
|---|---|
| Primarias | |
| Resolución de problemas | 0,81 |
| Reestructuración cognitiva | 0,76 |
| Apoyo social | 0,80 |
| Expresión emocional | 0,77 |
| Evitación de problemas | 0,68 |
| Pensamiento desiderativo | 0,82 |
| Retirada social | 0,70 |
| Autocrítica | 0,83 |
| Secundarias | |
| Manejo adecuado centrado en el problema | 0,85 |
| Manejo adecuado centrado en la emoción | 0,84 |
| Manejo inadecuado centrado en el problema | 0,71 |
| Manejo inadecuado centrado en la emoción | 0,80 |
| Terciarias | |
| Manejo adecuado | 0,88 |
| Manejo inadecuado | 0,81 |
CSI: Inventario de estrategias de afrontamiento.
El análisis estadístico se realizó con el programa IBM SPSS statistics 21. Se analizó y evaluó la fiabilidad de las escalas mencionadas en el apartado anterior. Para cada variable se obtuvieron los estadísticos descriptivos, confirmando la normalidad de distribución y, para analizar la relación que existe entre ellas, se utilizó la correlación de Pearson. Asimismo, con la finalidad de explicar la conducta del bruxismo desde el contexto de la teoría transaccional (Lazarus, 1999) retomando el proceso estrés-emoción-manejo, se evaluó un modelo estructural congruente con esta teoría. Se utilizó el AMOS Graphics 21 para estimar el efecto y las relaciones entre las variables. Los criterios de los índices de ajuste aceptables usados son: CMIN o Chi cuadrado, χ2/gl<2, o hasta 5 indican ajuste razonable; goodness-of-fit statistic (GFI) 1, o hasta 0,9 se considera adecuado; adjusted goodness-of-fit statistic (AGFI) mayor que 0,9; Tucker-Lewis index (TLI), normed-fit index (NFI) mayor que 0,9; comparative-fit index (CFI) 0,95; standardized-root-mean squared-residual (SRMR) 0,08; root-mean-square-error of approximation (RMSEA) valor ideal <0,05. Dichos valores siguen las recomendaciones de Hooper, Coughlan y Mullen (2008), Hu y Bentler (1999), y Kline (2016).
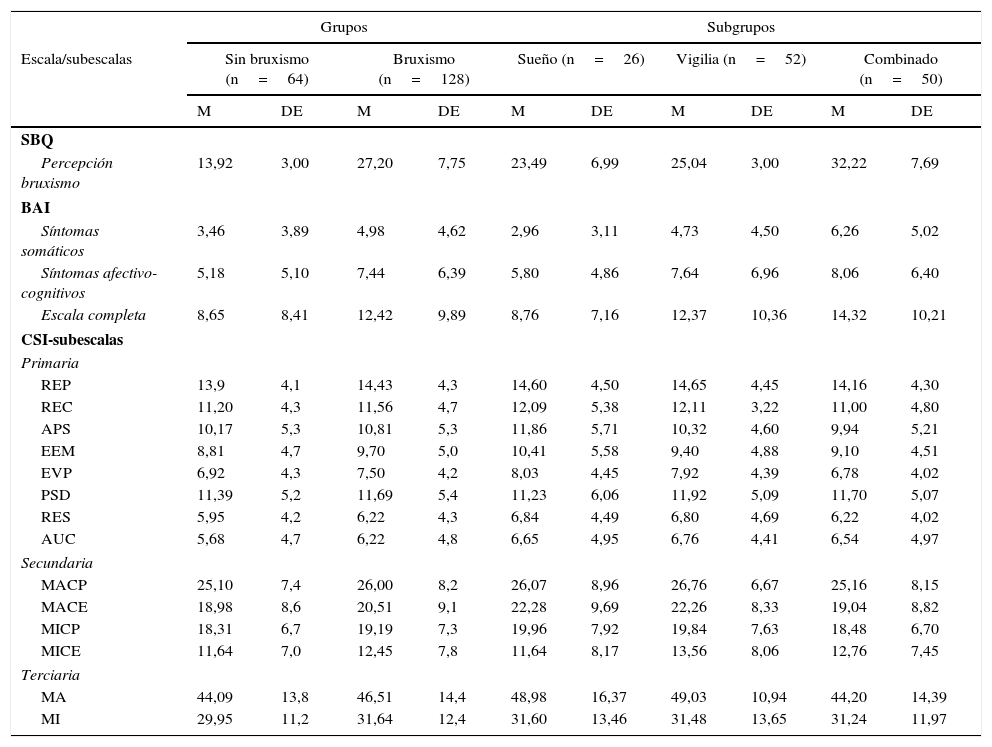
ResultadosLa muestra total de 192 participantes se dividió en los grupos sin bruxismo (grupo NB: n=64) y bruxismo (grupo B: n=128), de los cuales en la escala de autoinforme de síntomas de bruxismo, 52 autorreportaron síntomas de bruxismo de vigilia (grupo BV), 26 de bruxismo de sueño (grupo BS) y 50 bruxismo combinado (grupo BC). Los resultados de los estadísticos descriptivos se observan en la tabla 2
Estadísticos descriptivos de las escalas por grupos y subgrupos
| Grupos | Subgrupos | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Escala/subescalas | Sin bruxismo (n=64) | Bruxismo (n=128) | Sueño (n=26) | Vigilia (n=52) | Combinado (n=50) | |||||
| M | DE | M | DE | M | DE | M | DE | M | DE | |
| SBQ | ||||||||||
| Percepción bruxismo | 13,92 | 3,00 | 27,20 | 7,75 | 23,49 | 6,99 | 25,04 | 3,00 | 32,22 | 7,69 |
| BAI | ||||||||||
| Síntomas somáticos | 3,46 | 3,89 | 4,98 | 4,62 | 2,96 | 3,11 | 4,73 | 4,50 | 6,26 | 5,02 |
| Síntomas afectivo-cognitivos | 5,18 | 5,10 | 7,44 | 6,39 | 5,80 | 4,86 | 7,64 | 6,96 | 8,06 | 6,40 |
| Escala completa | 8,65 | 8,41 | 12,42 | 9,89 | 8,76 | 7,16 | 12,37 | 10,36 | 14,32 | 10,21 |
| CSI-subescalas | ||||||||||
| Primaria | ||||||||||
| REP | 13,9 | 4,1 | 14,43 | 4,3 | 14,60 | 4,50 | 14,65 | 4,45 | 14,16 | 4,30 |
| REC | 11,20 | 4,3 | 11,56 | 4,7 | 12,09 | 5,38 | 12,11 | 3,22 | 11,00 | 4,80 |
| APS | 10,17 | 5,3 | 10,81 | 5,3 | 11,86 | 5,71 | 10,32 | 4,60 | 9,94 | 5,21 |
| EEM | 8,81 | 4,7 | 9,70 | 5,0 | 10,41 | 5,58 | 9,40 | 4,88 | 9,10 | 4,51 |
| EVP | 6,92 | 4,3 | 7,50 | 4,2 | 8,03 | 4,45 | 7,92 | 4,39 | 6,78 | 4,02 |
| PSD | 11,39 | 5,2 | 11,69 | 5,4 | 11,23 | 6,06 | 11,92 | 5,09 | 11,70 | 5,07 |
| RES | 5,95 | 4,2 | 6,22 | 4,3 | 6,84 | 4,49 | 6,80 | 4,69 | 6,22 | 4,02 |
| AUC | 5,68 | 4,7 | 6,22 | 4,8 | 6,65 | 4,95 | 6,76 | 4,41 | 6,54 | 4,97 |
| Secundaria | ||||||||||
| MACP | 25,10 | 7,4 | 26,00 | 8,2 | 26,07 | 8,96 | 26,76 | 6,67 | 25,16 | 8,15 |
| MACE | 18,98 | 8,6 | 20,51 | 9,1 | 22,28 | 9,69 | 22,26 | 8,33 | 19,04 | 8,82 |
| MICP | 18,31 | 6,7 | 19,19 | 7,3 | 19,96 | 7,92 | 19,84 | 7,63 | 18,48 | 6,70 |
| MICE | 11,64 | 7,0 | 12,45 | 7,8 | 11,64 | 8,17 | 13,56 | 8,06 | 12,76 | 7,45 |
| Terciaria | ||||||||||
| MA | 44,09 | 13,8 | 46,51 | 14,4 | 48,98 | 16,37 | 49,03 | 10,94 | 44,20 | 14,39 |
| MI | 29,95 | 11,2 | 31,64 | 12,4 | 31,60 | 13,46 | 31,48 | 13,65 | 31,24 | 11,97 |
APS: apoyo social; AUC: autocrítica; BAI: Inventario de ansiedad de Beck; CSI: Inventario de estrategias de afrontamiento; EEM: expresión emocional; EVP: evitación de problemas; MA: manejo adecuado; MACE: manejo adecuado centrado en la emoción; MACP: manejo adecuado centrado en el problema; MI: manejo inadecuado; MICE: manejo inadecuado centrado en la emoción; MICP: manejo inadecuado centrado en el problema; PSD: pensamiento desiderativo; REC: reestructuración cognitiva; REP: resolución de problemas; RES: retirada social; SBQ: Cuestionario de autoinforme de bruxismo.
Los resultados del autoinforme de bruxismo muestran una media mayor en el grupo B: M=27,20 (DE=7,75), y en el subgrupo BC: M=32,22 (DE=7,69) (F=54,27; p=0,001). Los estadísticos descriptivos de estrategias de afrontamiento se observan en la tabla 2.
Por otra parte, los síntomas de ansiedad en el grupo B fueron: M=12,42 (DE=9,89), y en el grupo NB: M=8,65 (DE=8,41) (F=4,29; p=0,006). En las subescalas el grupo B mostró valores más altos en síntomas somáticos: M=6,26 (DE=5,02) (F=5,13; p=0,002), y en síntomas afectivo-cognitivos: M=8,06 (DE=6,40) (F=2,84; p=0,039). Los resultados de las diferentes subescalas que forman la muestra se observan en la tabla 2.
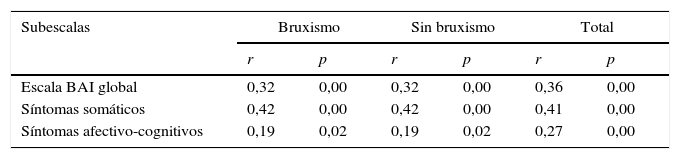
En el análisis de correlación de Pearson para síntomas de ansiedad, esta fue positiva y significativa en ambos grupos, tanto para el grupo B (r=0,32; p=0,000) como para el NB (r=0,51; p=0,00). En la tabla 3 se reportan los resultados globales.
Correlación de Pearson de la escala de síntomas de ansiedad BAI por grupos
| Subescalas | Bruxismo | Sin bruxismo | Total | |||
|---|---|---|---|---|---|---|
| r | p | r | p | r | p | |
| Escala BAI global | 0,32 | 0,00 | 0,32 | 0,00 | 0,36 | 0,00 |
| Síntomas somáticos | 0,42 | 0,00 | 0,42 | 0,00 | 0,41 | 0,00 |
| Síntomas afectivo-cognitivos | 0,19 | 0,02 | 0,19 | 0,02 | 0,27 | 0,00 |
Muestra total (N=192); grupo sin bruxismo NB (n=64) y grupo bruxismo B (n=128). Sub-escalas autoinformadas de bruxismo de vigilia BV (n=52), bruxismo de sueño BS (n=26) y bruxismo combinado BC (n=50).
BAI: Inventario de ansiedad de Beck.
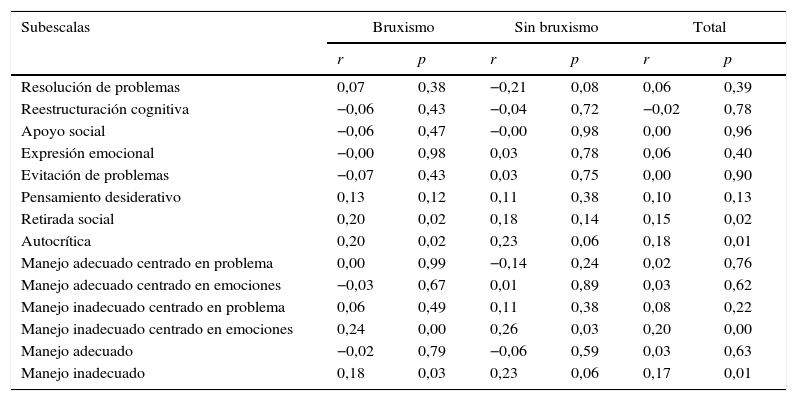
La correlación para estrategias de afrontamiento en el grupo B fue significativa para las estrategias desadaptativas, retirada social (r=0,20; p=0,02) y autocrítica (r=0,20; p=0,02); en la escala secundaria manejo inadecuado centrado en la emoción lo fue en los grupos B (r=0,24; p=0,006) y NB (r=0,26; p=0,03), y en la escala terciaria manejo inadecuado, en el grupo B (r=0,18; p=0,03). En la tabla 4 se encuentran los valores de estas variables en las diferentes subescalas que forman la muestra.
Correlación de Pearson, de la escala de afrontamiento CSI, por grupos
| Subescalas | Bruxismo | Sin bruxismo | Total | |||
|---|---|---|---|---|---|---|
| r | p | r | p | r | p | |
| Resolución de problemas | 0,07 | 0,38 | −0,21 | 0,08 | 0,06 | 0,39 |
| Reestructuración cognitiva | −0,06 | 0,43 | −0,04 | 0,72 | −0,02 | 0,78 |
| Apoyo social | −0,06 | 0,47 | −0,00 | 0,98 | 0,00 | 0,96 |
| Expresión emocional | −0,00 | 0,98 | 0,03 | 0,78 | 0,06 | 0,40 |
| Evitación de problemas | −0,07 | 0,43 | 0,03 | 0,75 | 0,00 | 0,90 |
| Pensamiento desiderativo | 0,13 | 0,12 | 0,11 | 0,38 | 0,10 | 0,13 |
| Retirada social | 0,20 | 0,02 | 0,18 | 0,14 | 0,15 | 0,02 |
| Autocrítica | 0,20 | 0,02 | 0,23 | 0,06 | 0,18 | 0,01 |
| Manejo adecuado centrado en problema | 0,00 | 0,99 | −0,14 | 0,24 | 0,02 | 0,76 |
| Manejo adecuado centrado en emociones | −0,03 | 0,67 | 0,01 | 0,89 | 0,03 | 0,62 |
| Manejo inadecuado centrado en problema | 0,06 | 0,49 | 0,11 | 0,38 | 0,08 | 0,22 |
| Manejo inadecuado centrado en emociones | 0,24 | 0,00 | 0,26 | 0,03 | 0,20 | 0,00 |
| Manejo adecuado | −0,02 | 0,79 | −0,06 | 0,59 | 0,03 | 0,63 |
| Manejo inadecuado | 0,18 | 0,03 | 0,23 | 0,06 | 0,17 | 0,01 |
Muestra total (N=192); grupo sin bruxismo NB (n=64) y grupo bruxismo B (n=128). Subescalas autoinformadas de bruxismo de vigilia BV (n=52), bruxismo de sueño BS (n=26) y bruxismo combinado BC (n=50).
CSI: Inventario de estrategias de afrontamiento.
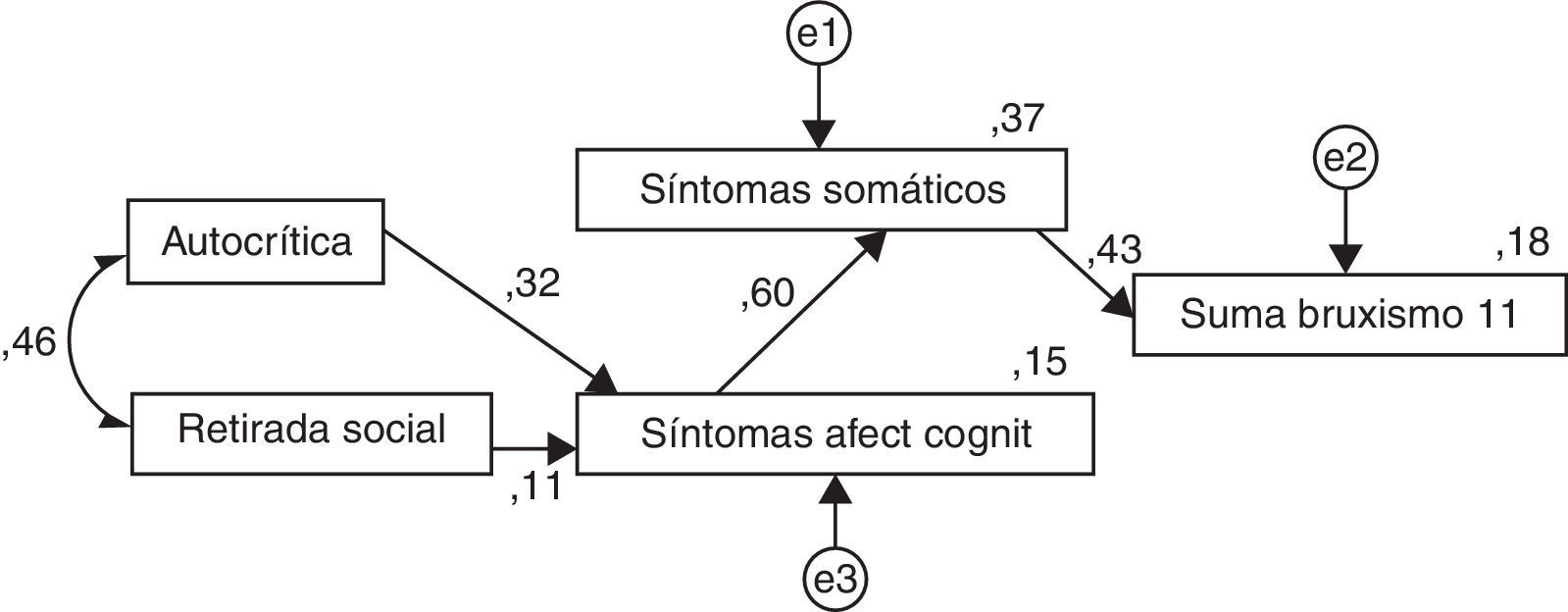
Los resultados del análisis estadístico realizado con el modelo de ecuaciones estructurales muestran estadísticos de bondad de ajuste dentro del rango de valores adecuados (Hooper et al., 2008; Hu y Bentler, 1999; Kline, 2016) (ver tabla 5).
Tabla de adecuación de ajuste del análisis estadístico del modelo de ecuaciones estructurales
| Modelo | CMIN/DF, χ2/gl | GFI | AGFI | TLI | NFI | RMSEA | SRMR | CFI |
|---|---|---|---|---|---|---|---|---|
| 1,24 | 0,98 | 0,94 | 0,98 | 0,95 | 0,04 | 0,04 | 0,99 | |
| Criterios índice de ajuste | <2, o hasta 5 | 1, o hasta 0,9 | >0,9 | >0,9 | >0,9 | <0,05 | 0,08 | 0,95 |
Puntos de corte propuestos por Hooper et al. (2008), Hu y Bentler (1999) y Kline (2016).
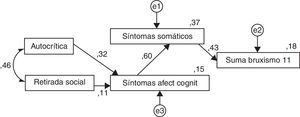
Con los resultados obtenidos en el modelo de ecuaciones estructurales (fig. 1) que representa el proceso del afrontamiento del estrés, se observa que, como respuesta a la evaluación de un estímulo, las personas con bruxismo usan como recursos las estrategias de afrontamiento de autocrítica y retirada social, las cuales tienen efecto sobre los síntomas afectivo-cognitivos y estos a su vez sobre los síntomas somáticos de ansiedad, que influyen directamente en los síntomas de bruxismo.
DiscusiónEste estudio tuvo como objetivo evaluar la relación entre la ansiedad, el uso de estrategias de afrontamiento y el manejo inadecuado de las emociones negativas en pacientes con síntomas de bruxismo, para proponer con ello una posible relación teórica entre dichos constructos mediante el desarrollo de un modelo estructural.
En estudios previos como el realizado por Geerts, Kotze y Stuhlinger (2010), se encontró una relación entre los niveles de ansiedad por arriba del promedio y la hiperactividad de los músculos masticadores o conducta de bruxismo.
Tanto el estudio comparativo entre los pacientes con bruxismo vs. sin bruxismo como el modelo propuesto en esta investigación son congruentes con los hallazgos de diversos autores, como los de Ahlberg et al. (2013), quienes realizaron un trabajo para medir la prevalencia de ansiedad-bruxismo en 874 participantes que autoinformaron rechinar o apretar sus dientes durante el sueño o al estar despiertos, y determinaron mayor nivel de ansiedad y estrés en personas con autoinforme de síntomas de bruxismo, los cuales coinciden con el presente estudio, observando también niveles de ansiedad significativamente superiores en el grupo bruxismo. Conjuntamente, los autores encontraron que las personas con bruxismo del sueño presentaron cambios en la profundidad del sueño y una tendencia a despertar con más frecuencia durante las etapas del sueño, además de que la ansiedad y el estrés exacerbaban el bruxismo. En este estudio, pudo ser comprobado que los síntomas somáticos y afectivo-cognitivos de la escala de ansiedad mediaban la sintomatología reportada por los pacientes con diagnóstico clínico de bruxismo. Tales resultados pudieron también ser predichos al evaluarse las estrategias de afrontamiento utilizadas por los pacientes, siendo de evidente superioridad el uso de aquellas orientadas a la autocrítica y la retirada social.
En el trabajo reportado por Gungormus y Erciyas (2009), estos evaluaron a 99 personas con trastornos temporomandibulares (TTM) —58 con bruxismo y 41 sin bruxismo—, y midieron el nivel de ansiedad por medio de la escala de ansiedad hospitalaria (HADS) y la escala de nivel de ansiedad de Hamilton (HAMA). Sus resultados en el grupo bruxismo (M=17,83 [DE=10,76]) y sin bruxismo (M=11,29 [DE=10,24]) (p=0,003) coinciden con los encontrados en este trabajo, observando en el grupo con bruxismo la media mayor del nivel de ansiedad.
Estos resultados coinciden también con lo reportado por Alves, Alchieri y Barbosa (2013), quienes evaluaron la asociación entre el bruxismo y la ansiedad en 80 personas —40 con bruxismo y 40 sin bruxismo— mediante el Inventario de ansiedad estado y rango, y obtuvieron los siguientes resultados: M=42,7 (DE=9,6) para ansiedad-estado en bruxismo y M=38,6 (DE=8,2) para ansiedad-estado sin bruxismo (p≤0,04); M=44,5 (DE=11,0) para ansiedad-rasgo en bruxismo y M=40,7 (DE=9,5) para ansiedad-rasgo sin bruxismo (p≤0,11).
Por otra parte, la información que se tiene de la relación entre estrategias de afrontamiento y síntomas de bruxismo es escasa. Como el trabajo de Schneider et al. (2007), en el que evaluaron las estrategias de afrontamiento en 75 personas con bruxismo y 38 sin bruxismo, la media del afrontamiento positivo en bruxismo fue M=10,75 (DE=2,12) y sin bruxismo, M=12,35 (DE=1,97) (p<0,001). Los resultados de afrontamiento negativo en bruxismo fueron M=8,34 (DE=2,84) y en sin bruxismo, M=7,80 (DE=3,04). Estos resultados reflejan una tendencia de las personas con bruxismo a un afrontamiento negativo, lo cual coincide con los resultados obtenidos en el presente estudio. Y en contraste con Giraki et al. (2010), quienes evaluaron la correlación entre estrés, afrontamiento y bruxismo del sueño autoinformado en 69 personas, 48 con bruxismo del sueño y 21 sin bruxismo. Estos reportaron correlación significativa para los problemas cotidianos (r=0,46) (p<0,01), problemas en el trabajo (r=0,29), fatiga (r=0,28), problemas físicos (r=0,28) y en el tipo de afrontamiento estrategia de escape (r=0,29), (p<0,05). Si bien ellos encuentran una correlación positiva y significativa entre mayor nivel de estrés y estrategias negativas de afrontamiento en personas con bruxismo del sueño, contrasta con nuestro estudio en relación con el tipo de estrategia de retirada social y autocrítica, que mostraron correlación positiva con bruxismo en el presente trabajo, sin embargo, la tendencia es hacia un afrontamiento inadecuado.
Por último, el modelo estructural desarrollado presenta una posible explicación de la ansiedad como una respuesta desadaptativa patológica en las personas con síntomas de bruxismo. Esta actividad músculo-mandibular de apretar y rechinar los dientes es un problema de salud que a mediano plazo altera el bienestar físico, cognitivo, conductual e incluso social. Ya que desde el contexto teórico se explica que cuando las transacciones son acompañadas de emociones negativas, con una respuesta desadaptativa, se supone que esta emoción desadaptativa ya duró más tiempo y, al prolongarse esta respuesta, desencadena la sintomatología somática, que en el caso del paciente con bruxismo consiste en apretar y rechinar los dientes.
Dentro de las limitaciones del estudio se encuentra el hecho de haber analizado solo la ansiedad por ser la emoción que más se ha asociado al proceso de estrés y al bruxismo, por lo que se sugiere evaluar en personas con bruxismo diferentes emociones, así como otros síntomas psicosomáticos.
Es necesario proponer investigaciones que analicen las respuestas desadaptativas encontradas en este grupo de bruxismo con diferentes grupos cuyos participantes manifiesten semejantes procesos sistémicos desadaptativos, para analizar la relación que hay entre emociones, estrategias de afrontamiento y evaluar las diferentes manifestaciones sistémicas.
Profundizar en el estudio de ansiedad en el paciente con bruxismo desde diferentes perspectivas teóricas y hacer propuestas de tratamientos multidisciplinarios que contribuyan al bienestar de estos pacientes sería también tema de futuras investigaciones.
ConclusionesCon los resultados obtenidos podemos confirmar el uso de estrategias de afrontamiento de autocrítica y retirada social y una tendencia al manejo inadecuado de ansiedad en este grupo de personas con autoinforme de bruxismo, así como una asociación fuerte y positiva entre el afrontamiento inadecuado, los síntomas de ansiedad y el bruxismo autoinformado.
Conflicto de interesesDeclaramos que no hay conflicto de intereses.
Este estudio fue aprobado por el comité institucional de bioética de la Facultad de Odontología de la Universidad Autónoma de Nuevo León (SPSI-010613. 0046) y todos los participantes firmaron el consentimiento informado. Esta investigación se llevó a cabo sin financiamiento.