Introducción
La práctica diaria del cardiólogo utiliza pruebas diagnósticas que requieren familiaridad con la probabilidad de la enfermedad sospechada en base al escenario clínico, las propiedades discriminatorias intrínsecas de la prueba y como su aplicación cambia la probabilidad en el paciente en cuestión. Los siguientes casos clínicos ilustran tales conceptos.
Caso 1
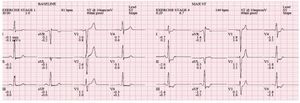
PM, abogado de 38 años, acude a consulta por presentar episodios de dolor precordial de tres meses de evolución. El dolor es de tipo opresivo, irradiado al cuello y espalda, de 20 minutos de duración. El dolor está relacionado con el esfuerzo físico, cede con el reposo y en otras ocasiones mediante la ingesta de alimentos lácteos. Ocasionalmente le ocurre al acostarse. Tiene historia personal de reflujo gastroesofágico diagnosticado hace seis meses, el cual trata con antiácidos por razón necesaria. No tiene historia personal de hipertensión, tabaquismo, dislipidemia, diabetes o programa de ejercicio regular. En el examen físico: presión arterial: 126/86 mmHg, pulso: 70, peso: 92 kg, estatura: 1.72 m, índice de masa corporal: 31 kg/m2, circunferencia de cintura: 96 cm. Es un varón con obesidad abdominal. No hay distensión venosa yugular ni soplos carotideos. Los ruidos cardiacos rítmicos y regulares, sin S3, S4 o soplos. Resto del examen físico sin datos relevantes. El ECG en reposo fue normal. Se decide realizar una prueba de esfuerzo con valoración electrocardiográfica (Figura 1), como parte del estudio de su cuadro actual para investigar una posible etiología coronaria. Permaneció nueve minutos en el protocolo de Bruce, sin desarrollar dolor precordial. Alcanzó una FC de 160, 87% de frecuencia máxima estimada para su edad. Respuesta de presión arterial normal. En el ECG, se observó una depresión del segmento S-T de 1.5 mm por debajo del nivel basal a 0.08 segundos después del punto J al esfuerzo máximo. Estos cambios desaparecieron durante el primer minuto de la recuperación. Con estos datos: ¿Cuál es la probabilidad de una estenosis coronaria significativa como responsable de su dolor?
Figura 1. Depresión del segmento S-T como resultado de la prueba de esfuerzo con valoración electrocardiográfica.
Caso 2
AL, ama de casa de 51 años de edad, acudió a consulta por presentar dificultad respiratoria progresiva y palpitaciones durante los últimos cinco meses. Ha tenido mareo severo al asumir la posición erecta en más de una ocasión. Historia personal de mieloma múltiple diagnosticado hace 12 meses, tratado con transplante autólogo de medula ósea. No tiene historia personal de hipertensión, dislipidemia, tabaquismo, obesidad o diabetes mellitus tipo 2. Presión arterial 122/70 mmHg en decúbito, 92/60 de pie, pulso: 64 en decúbito y 88 de pie. Peso: 68 kg, estatura: 1.70 m, índice de masa corporal: 23.5 kg/m2, circunferencia de cintura 78 cm. Al examen físico: distensión venosa yugular, con predominancia de ondas v. Los ruidos cardiacos son rítmicos, con S4 en foco aórtico principal y accesorio. Soplo sistólico en foco aórtico accesorio y apex grado III/VI, tiene matidez en la percusión y estertores crepitantes en ambas bases pulmonares. El hígado se palpó a 5 cm debajo del borde costal, pulsátil. Edema de miembros inferiores grado II/III. Hb: 12.5, velocidad de sedimentación globular y exámenes bioquímicos dentro de valores normales. La radiografía estándar de tórax mostró silueta cardiaca de tamaño normal, redistribución vascular y derrame pleural bilateral en ambas bases pulmonares. El electrocardiograma tuvo complejos QRS de bajo voltaje en todas derivaciones (Figura 2). El ecocardiograma mostró leve engrosamiento septal y de pared posterior consistente con hipertrofia ventricular concéntrica e hiper-ecogenicidad poco delimitada en miocardio (Figura 3). Hubo insuficiencia mitral y tricuspídea de moderada a severa. Función sistólica de ventrículo izquierdo preservada, fracción de eyección 64%. Disfunción diastólica grado III, con restricción al llenado ventricular izquierdo. Con esta información: ¿Cuál es la etiología de la insuficiencia cardiaca congestiva de esta paciente?
Figura 2. Complejos QRS de bajo voltaje en todas las derivaciones.
Figura 3. Proyección apical de las cuatro cavidades. Leve hipertrofia septal e hiper-ecogenicidad poco delimitada en miocardio.
Capacidad diagnóstica de una prueba clínica
La medicina es una ciencia de probabilidades y el arte de manejar la incertidumbre en el proceso de diagnosticar mediante herramientas como la historia clínica, la exploración física y la utilización de pruebas clínicas complementarias.1-2
La validez de una prueba diagnóstica es la capacidad de discriminar a los pacientes sanos o enfermos, o de otra manera definir la presencia o ausencia de una patología. Los criterios principales que definen la validez de una prueba diagnóstica son: la exactitud, sensibilidad, especificidad y valores predictivos. Estos criterios son obtenidos al comparar una prueba con otra propuesta o aceptada como estándar de oro para el diagnóstico de la enfermedad. El estándar de oro es la prueba de referencia con la que se compara una prueba diagnóstica en estudio que determinará el verdadero estado del paciente y que generalmente tiene la mayor sensibilidad y especificidad.
Es frecuente que el estándar de oro no es aplicable de primera instancia, porque puede resultar costoso, riesgoso o complejo. Cuando no se cuenta con un estándar de oro, se pueden utilizar características clínicas con base a la enfermedad en estudio además de índices de concordancia o evaluaciones hechas por expertos.3
Luego de obtener un estudio científico o referencia estándar, es necesario analizarlo críticamente con una serie de preguntas para valorar su validez interna, y de esta manera saber si sus resultados pudieran ser aplicados en el contexto de un caso clínico en particular1 (Tabla 1).
Para mejor el entendimiento de la obtención de los criterios principales de la validez de una prueba diagnóstica tomamos como referencia una tabla de dos por dos. (Tabla 2).
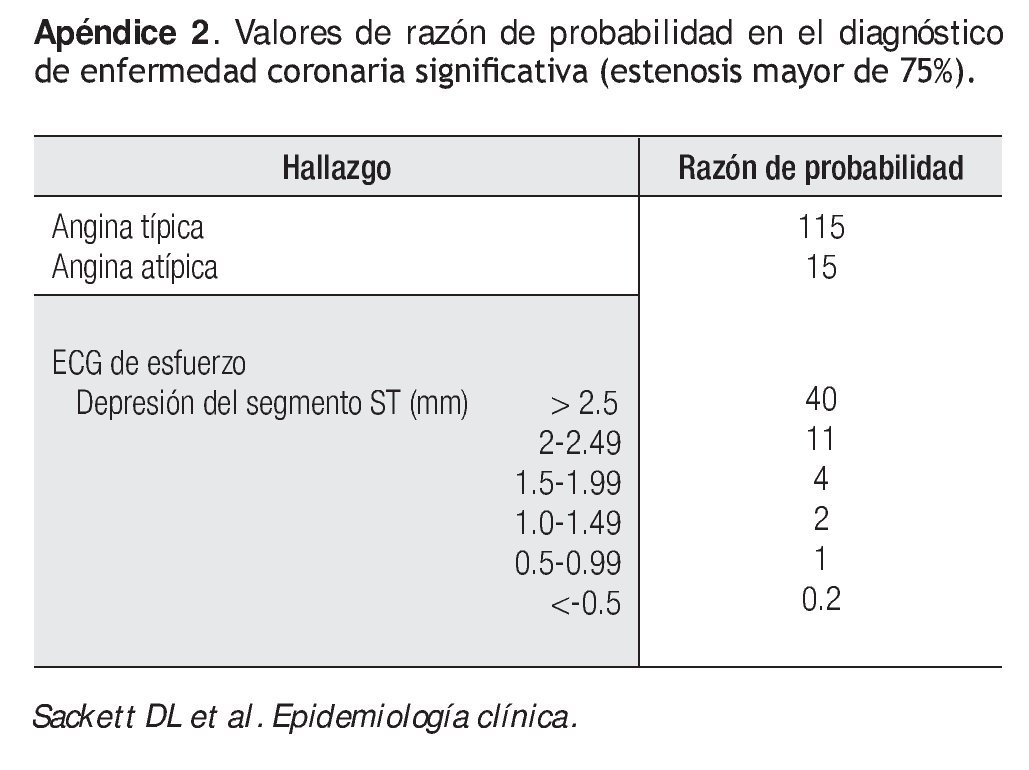
Prevalencia: Es la proporción de la población afectada por una determinada enfermedad en un momento determinado, además de ser la estimación que asumimos antes de realizar una prueba y se la obtiene con el número de individuos que padecen la enfermedad por el total de la muestra. De la Tabla 2: A+C/ (A+B+C+D) o VP+FN/ VP+VN+FP+FN. Esta estimación es probablemente la más crítica en el proceso diagnóstico. Su acuciosidad mejora con el grado de maduración clínica y experiencia del cardiólogo. De ella depende en gran manera, junto con las propiedades intrínsecas de la prueba diagnóstica (sensibilidad y especificidad) cual es la probabilidad posprueba. El terreno ideal para la aplicación de cualquier prueba, es cuando la prevalencia es intermedia (i.e. 30-60%). Si la prevalencia de la enfermedad sospechada es baja (por ejemplo, <5% a 10%) o alta (por ejemplo >80% a 90%), el cambio en la probabilidad posprueba no afecta de manera substancial la certidumbre en un diagnóstico. Dos ejemplos: cuando la prevalencia de enfermedad coronaria significativa es baja (dolor de pecho no anginoso en mujer de 35 años, 1% (Tabla 3), una prueba de ECG de esfuerzo positiva, con depresión del segmento ST de 2 mm incrementa la probabilidad posprueba aproximadamente 45 + 1 = 46% (para su cálculo rápido, ver sección posterior, (Tabla 4 y Apéndice 1), a un nivel intermedio, aún incierto. Por otro lado, con un dolor anginoso típico en un varón de 55 años (prevalencia de 92%, Tabla 3), una prueba de ECG de esfuerzo negativa no disminuye la probabilidad post-prueba suficiente para descartarlo (92 - 30 = 47% probabilidad post-prueba aun intermedia). Una prueba de esfuerzo negativa en el primer ejemplo o positiva en el segundo claramente no cambia la probabilidad post-prueba con valor diagnóstico, aunque pueden afianzar la certidumbre del clínico.
Exactitud: Es la probabilidad de que los resultados de una prueba diagnóstica de referencia sean correctos y se obtiene de la sumatoria del número de enfermos con prueba positiva con el número de individuos ausentes o libres de la enfermedad con prueba negativa por el total de la muestra. De la Tabla 2. A+D/(A+B+C+D) o VP+VN/VP+VN+FP+FN.
Sensibilidad: Es la probabilidad que posee una prueba diagnóstica de identificar correctamente a un individuo enfermo o de otra manera es la proporción de verdaderos positivos que son correctamente identificados por la prueba. La sensibilidad mide sólo la distribución de personas con la enfermedad y se la obtiene al dividir el número de enfermos con prueba positiva por la sumatoria de los enfermos con prueba positiva y los enfermos con prueba negativa; ejemplo: A/(A+C) o VP/VP+FN. La aparente paradoja es que el mejor uso de una prueba con alta sensibilidad es para descartar una enfermedad, puesto que es cuando la proporción de falsos negativos es menor.
Especificidad: Es la probabilidad que posee una prueba diagnóstica de clasificar correctamente a un individuo sano o de otra manera es la proporción de verdaderos negativos que son correctamente identificados por la prueba. La especificidad mide sólo la distribución de personas libres de la enfermedad y se la obtiene al dividir el número de individuos libres de la enfermedad con prueba negativa por la sumatoria de individuos libres de la enfermedad con prueba negativa y positiva; ejemplo D/ (D+B) o VN/VN+FP. De manera similar, el mejor uso de una prueba con alta especificidad es para confirmar un diagnóstico, puesto que es cuando la proporción de falsos positivos es menor.
Valor predictivo positivo: Es la probabilidad de que los pacientes con resultados positivos sean correctamente diagnosticados o también llamada "probabilidad postest" y se la obtiene al dividir el número de enfermos con prueba positiva por la sumatoria de este último y el número de individuos ausentes o libres de la enfermedad con prueba positiva; ejemplo: A/(A+B) o VP/VP+FP.
Valor predictivo negativo: Es la probabilidad de que los pacientes con resultados negativos sean correctamente diagnosticados y se obtiene al dividir el número de individuos ausentes o libres de la enfermedad con prueba negativa por la sumatoria de este último y el número de enfermos con prueba negativa, por ejemplo: D/(D+C) o VN/VN+FN.
Los criterios de sensibilidad y especificidad describen la propiedad de la prueba de que las personas con una enfermedad sean detectadas y a las sanas se les descarte la enfermedad. Estos valores no son alterados por los cambios en la prevalencia de la enfermedad al momento de aplicarlos, aunque su capacidad diagnostica está determinada por la calidad del estudio comparativo (con el estándar de oro) que encontró tales valores, el cual si está influenciado por la prevalencia.4 Es decir, el cardiólogo idealmente debe aplicar valores de sensibilidad/ especificidad de estudios comparativos hechos en poblaciones similares a las que él está tratando (Tabla 1). Esos valores pueden ser muy diferentes cuando fueron obtenidos en estudios de hospitales de tercer nivel, que reflejan una prevalencia diferente de enfermedad a la población general (sesgos de selección y espectro de enfermedad). Por otro lado, los valores predictivos nos dan la probabilidad de que la enfermedad esté presente o ausente en base al resultado de la prueba y son dependientes directos de la prevalencia de la enfermedad.5-7 Estos valores son los de más utilidad para el clínico.
Un método alternativo para calcular los valores predictivos de la prueba es utilizando la fórmula de Bayes, por lo que se requiere el conocimiento previo de la sensibilidad y especificidad de la prueba diagnóstica, además de la prevalencia de la enfermedad, y se la obtiene de la siguiente manera:
Sens = sensibilidad; Esp = especificidad; Prev = prevalencia
Una herramienta valiosa para establecer el impacto de una prueba diagnóstica es el concepto conocido como razón de probabilidad (RP), que es un valor probabilístico que combina los valores de sensibilidad y especificidad en uno solo y de esta manera resuelve las limitantes de utilizar los valores de sensibilidad y especificidad por separado.2,8 La razón de probabilidad puede ser positiva o negativa, de acuerdo al resultado de la prueba. La razón de probabilidad positiva (RP+), describe la probabilidad de tener la enfermedad en oposición a no tenerla teniendo un resultado positivo de la prueba. Mientras que la razón de probabilidad negativa (RP-), describe la probabilidad de tener la enfermedad en oposición a no tenerla teniendo un resultado negativo de la prueba. Una razón de probabilidad con resultado positivo mayor de diez o una probabilidad con resultado negativo menores de 0.1 son lo suficientemente poderosos para modificar casi cualquier probabilidad pre-prueba. Las fórmulas para obtener las razones de probabilidad y probabilidad post-prueba se dan en el Apéndice 1.9
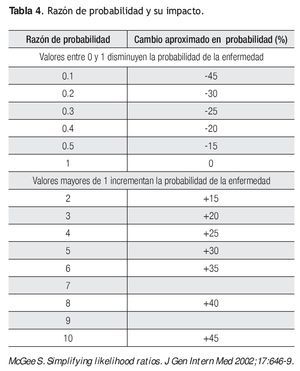
Muchas veces estos procesos matemáticos resultan tediosos en la vida práctica, por lo que otra forma eficaz y simple de utilizar la razón de probabilidad es la propuesta por McGee, donde primero se necesitan recordar tres valores de razón de probabilidad como son dos, cinco y 10 que corresponderán a un incremento de la probabilidad de 15%, 30% y 45% (múltiplos de 15). Para valores menores a uno, la regla es el valor recíproco, tomando como ejemplo, una razón de probabilidad de dos correspondería a 1/2 = 0.5 que disminuiría la probabilidad 15%.10 De la misma forma, 1/5 = 0.2 el cual disminuye la probabilidad 30%, y 1/10 = 0.1 que baja la probabilidad 45% (Tabla 4).
Análisis de los casos clínicos
Caso 1
Nos encontramos frente a un paciente con cuadro clínico con ciertas características atípicas de angina de pecho, que de acuerdo con su edad, sexo y síntomas, se estima una probabilidad intermedia baja que tenga enfermedad coronaria oclusiva. La prueba de esfuerzo con valoración electrocardiográfica mostró depresión significativa del segmento S-T (1.5 mm), que catalogó la prueba como positiva. Si conocemos que la prevalencia de enfermedad coronaria en sujetos de 30 a 39 años con angina atípica es de 22% (Tabla 3) con una sensibilidad y especificidad de la prueba de esfuerzo de 60% y 85% respectivamente, el VP+ es 53%, es decir que hay una probabilidad de 53% de que el paciente tenga estenosis coronaria significativa.11,12 Si bien hay un aumento del doble de la probabilidad pre a post-prueba, continua siendo un valor ambiguo para confirmar el diagnóstico. Por otro lado, utilizando la sensibilidad y especificidad de la prueba se obtuvo una razón de probabilidad positiva (RP+) = 4 (Apéndice 1). De igual manera aplicando el método simplificado de razón de probabilidad correspondería a un incremento de probabilidad post-prueba de 25% (22 + 25 = 47%). Lo que nos llevó a encontrar otra prueba diagnóstica con una mayor certeza para confirmar o descartar la posibilidad de que el paciente padezca la enfermedad. El paciente se sometió a una angiografía coronaria donde no se demostró oclusión coronaria significativa. Subsecuentemente, se realizó una medición ambulatoria de pH esofágico, que mostró presencia de acidez esofágica que coincidió con los episodios de dolor precordial al esfuerzo. El paciente fue tratado con inhibidores de la bomba de protones de manera intensiva, y no ha tenido recurrencia del dolor. El Apéndice 2 muestra valores de razón de probabilidad en el diagnóstico de enfermedad coronaria oclusiva.
Caso 2
Paciente con cuadro clínico progresivo de insuficiencia cardiaca congestiva hace cinco meses, con antecedente personal de mieloma múltiple. La presencia de hipotensión ortostática sugiere una probable neuropatía autonómica como la observada con amiloidosis. El bajo voltaje del electrocardiograma en todas sus derivaciones, los hallazgos ecocardiográficos de hipertrofia ventricular izquierda sin historia de hipertensión arterial u obstrucción al tracto de salida ventricular izquierda, con patrón de restricción al llenado ventricular, sugieren una miocardiopatía restrictiva por depósitos amiloides. La probabilidad que un paciente con mieloma múltiple desarrolle tal miocardiopatía es de 25%.13 Si tomamos una sensibilidad y especificidad del ecocardiograma de 60% y 99% respectivamente, obtenemos un VP+ de 95% y VP- de 88%, es decir, que si consideramos los hallazgos ecocardiográficos como positivos la probabilidad es de 95% que haya infiltración amiloide; por otro lado, si consideramos los hallazgos como negativos hay 88% de probabilidad de que el resultado sea negativo.14 Los valores de razón de probabilidad de acuerdo a la sensibilidad y especificidad de la prueba son: RP+: 60 y RP-: 0.40, que aplicando el método simplificado de la razón de probabilidad correspondería un incremento a 95% de la probabilidad post-prueba en caso de considerarla como positiva (25 + 70 = 95%), y una disminución de la probabilidad a 5% en caso de considerar la prueba como negativa (25 - 20 = 5%). En este caso, la interpretación del ecocardiograma como positivo o negativo en si debe tomar en cuenta el contexto del paciente. El conjunto de antecedentes personales, hallazgos clínicos y electrocardiográficos inclinan la balanza a considerar el ecocardiograma como positivo. Como tal, la certidumbre diagnóstica de infiltración amiloide es de 95%. La decisión de realizar una prueba confirmatoria ulterior depende de las implicaciones terapéuticas posibles. En el caso de esta paciente, la posibilidad de transplante cardiaco, al establecer que permaneció en remisión del mieloma múltiple, llevó a realizar una resonancia magnética cardiaca con realce de gadolinio. El estudio mostró un patrón parcheado o en "cebra" en regiones sub-endocárdicas y sub-epicárdicas características de miocardiopatía amiloidea confirmando su diagnóstico. Por otro lado, en circunstancias donde el transplante cardiaco no fuera posible, este caso clínico ilustra que el cambio de probabilidad diagnóstica con ecocardiografía sería suficiente para tener una alta certidumbre en el diagnóstico clínico.
En resumen, el diagnóstico clínico constituye una actividad preciada, y a la vez demandante para el cardiólogo clínico. Requiere una familiarización, en el curso de su maduración clínica, con la probabilidad de la(s) enfermedad(es) sospechadas de acuerdo al contexto clínico del paciente. Asimismo, supone una actualización y juicio crítico acerca del valor intrínseco de las pruebas diagnósticas disponibles en su armamentario, para su utilización mesurada y costo-efectiva. El uso de fórmulas como la razón de probabilidad pueden ayudarlo a plasmar con cifras concretas si tal prueba ha cambiado significativamente la probabilidad de la enfermedad en cuestión.
Correspondencia: Francisco López-Jiménez, MD MSc,
Mayo Clinic. Division of Cardiovascular Diseases, 200 first Street SW, Rochester, MN 55905.
Correo electrónico: Lopez@mayo.edu.
Recibido el 29 de julio de 2011;
aceptado el 3 de agosto de 2011.