El European System for Cardiac Operative Risk Evaluation (EuroSCORE) estratifica el riesgo quirúrgico en cirugía cardiaca de manera fácil y accesible; se validó en Norteamérica con buenos resultados, pero en muchos países de Latinoamérica se utiliza rutinariamente sin validación previa. Nuestro objetivo fue validar EuroSCORE en pacientes con cirugía valvular en el Instituto Nacional de Cardiología Ignacio Chávez (INCICh) de México.
MétodosSe aplicaron los modelos de EuroSCORE aditivo y logístico para predecir mortalidad en pacientes con cirugía valvular de marzo de 2004 a marzo de 2008. Se usó la prueba de bondad de ajuste de Hosmer-Lemeshow para evaluar la calibración. Se calculó el área bajo la curva ROC para determinar la discriminación.
ResultadosSe incluyeron 1,188 pacientes con edades de 51.3±14.5 años, 52% mujeres. Hubo diferencias significativas en la prevalencia de los factores de riesgo entre la población del INCICh y del EuroSCORE. La mortalidad total fue de 9.68% con predichas de 5% y 5.6% por EuroSCORE aditivo y logístico. De acuerdo a EuroSCORE aditivo tenían riesgo bajo 11.3%, intermedio 52.9% y alto 35.9%; para estos grupos la mortalidad fue de 0.7%, 6.4% y 17.4% contra las predichas de 2%, 3.9% y 7.64%. La prueba de Hosmer-Lemeshow tuvo una p<0.001 para ambos modelos, y el área bajo la curva ROC de 0.707 y de 0.694 para EuroSCORE aditivo y logístico.
ConclusiónEn el INCICh el 88.7% de los pacientes con cirugía valvular tuvieron riesgo intermedio a alto y EuroSCORE subestimó el riesgo de mortalidad.
The EuroSCORE (European System for cardiac operative risk evaluation) stratifies cardiac risk surgery in easy and accessible manner; it was validated in North America with good results but in many countries of Latin America is used routinely without prior validation. Our objective was to validate the EuroSCORE in patients with cardiac valve surgery at the Instituto Nacional de Cardiología Ignacio Chávez (INCICh) in México.
MethodsEuroSCORE additive and logistic models were used to predict mortality in adults undergoing cardiac valve surgery from march 2004 to march 2008. The goodness of fit test of Hosmer-Lemeshow was used to evaluate the calibration. The area under the ROC curve was calculated to determinate discrimination.
ResultsWe included 1188 patients with ages of 51.3±14.5 years, 52% women. There were significant differences in the prevalence of risk factors among the INCICh and the EuroSCORE populations. Total mortality was 9.68% versus 5% and 5.6% predicted by additive and logistic EuroSCORE. According to additive EuroSCORE the risk was low in 11.3%, intermediate in 52.9% and high in 35.9%; for these groups the mortality was .7%, 6.34% and 17.4% against those predicted of 2%, 3.9% and 7.64%. Hosmer-Lemeshow test had a P<.001 for both models and the area under the ROC curve was .707 and .694 for additive and logistic EuroSCORE.
ConclusionIn the INCICh 88.7% of patients with cardiac valve surgery had intermediate to high risk and EuroSCORE underestimated the risk of mortality.
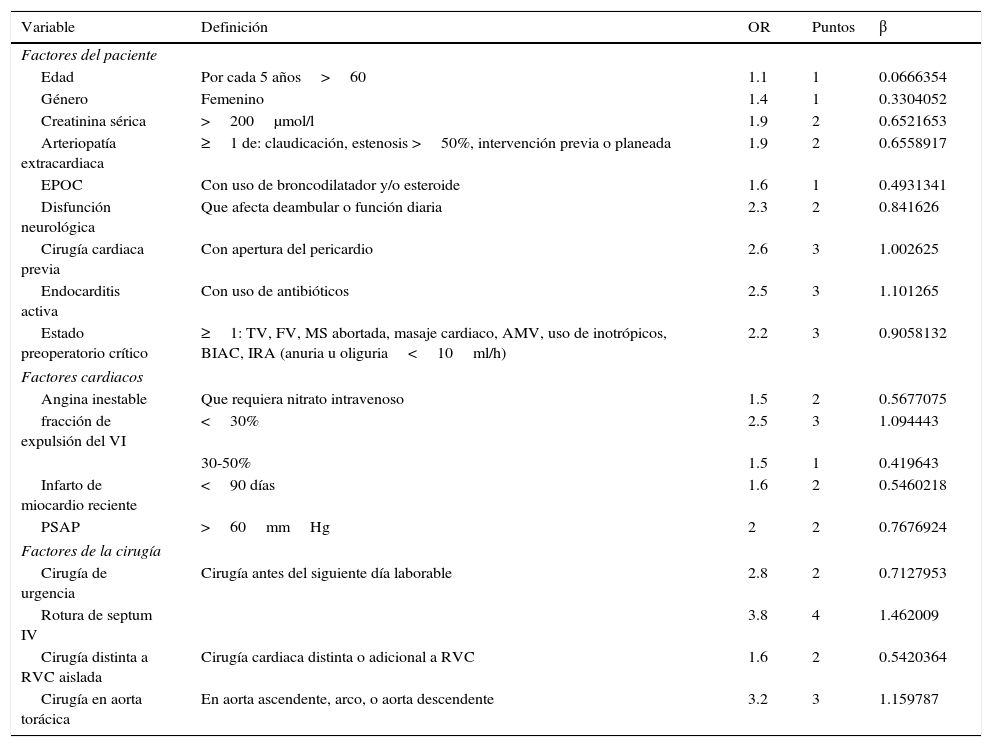
En 1999 se publicó el sistema europeo para evaluar el riesgo de mortalidad a 30 días en cirugía cardiaca (European System for Cardiac Operative Risk Evaluation: EuroSCORE)1,2, el cual fue desarrollado en 132 centros hospitalarios de 8 países con 19,030 pacientes donde analizaron 97 variables a través de regresión logística, de las cuales 18 se asociaron a mortalidad y con ellas establecieron un modelo predictivo con puntaje aditivo, y en 2003 un modelo logístico a través del coeficiente beta de cada variable (tabla 1). De este modo, EuroSCORE fue adoptado en la mayoría de países europeos y pasó a ser el más utilizado. Fue validado de manera individual en 6 de 8 países que participaron en el estudio3; en Estados Unidos lo validaron con datos de la Sociedad de Cirujanos de Tórax (Society of Thoracic Surgeons) con más de 400,000 pacientes4. También demostró su utilidad para predecir la mortalidad en pacientes operados de aorta torácica en Japón5.
Variables de riesgo del EuroSCORE
| Variable | Definición | OR | Puntos | β |
|---|---|---|---|---|
| Factores del paciente | ||||
| Edad | Por cada 5 años>60 | 1.1 | 1 | 0.0666354 |
| Género | Femenino | 1.4 | 1 | 0.3304052 |
| Creatinina sérica | >200μmol/l | 1.9 | 2 | 0.6521653 |
| Arteriopatía extracardiaca | ≥1 de: claudicación, estenosis >50%, intervención previa o planeada | 1.9 | 2 | 0.6558917 |
| EPOC | Con uso de broncodilatador y/o esteroide | 1.6 | 1 | 0.4931341 |
| Disfunción neurológica | Que afecta deambular o función diaria | 2.3 | 2 | 0.841626 |
| Cirugía cardiaca previa | Con apertura del pericardio | 2.6 | 3 | 1.002625 |
| Endocarditis activa | Con uso de antibióticos | 2.5 | 3 | 1.101265 |
| Estado preoperatorio crítico | ≥1: TV, FV, MS abortada, masaje cardiaco, AMV, uso de inotrópicos, BIAC, IRA (anuria u oliguria<10ml/h) | 2.2 | 3 | 0.9058132 |
| Factores cardiacos | ||||
| Angina inestable | Que requiera nitrato intravenoso | 1.5 | 2 | 0.5677075 |
| fracción de expulsión del VI | <30% | 2.5 | 3 | 1.094443 |
| 30-50% | 1.5 | 1 | 0.419643 | |
| Infarto de miocardio reciente | <90 días | 1.6 | 2 | 0.5460218 |
| PSAP | >60mmHg | 2 | 2 | 0.7676924 |
| Factores de la cirugía | ||||
| Cirugía de urgencia | Cirugía antes del siguiente día laborable | 2.8 | 2 | 0.7127953 |
| Rotura de septum IV | 3.8 | 4 | 1.462009 | |
| Cirugía distinta a RVC aislada | Cirugía cardiaca distinta o adicional a RVC | 1.6 | 2 | 0.5420364 |
| Cirugía en aorta torácica | En aorta ascendente, arco, o aorta descendente | 3.2 | 3 | 1.159787 |
AMV: asistencia mecánica ventilatoria; β: coeficiente beta del modelo logístico; BIAC: balón intraaórtico de contrapulsación; EPOC: enfermedad pulmonar obstructiva crónica; FV: fibrilación ventricular; IRA: insuficiencia renal aguda; IV: interventricular; MS: muerte súbita; OR: odds ratio; PSAP: presión sistólica de la arteria pulmonar; RCP: reanimación cardiopulmonar; RVC: revascularización coronaria; TV: taquicardia ventricular; VI: ventrículo izquierdo.
El objetivo general del estudio fue validar EuroSCORE en pacientes con cirugía cardiaca valvular en el Instituto Nacional de Cardiología Ignacio Chávez (INCICh). Los objetivos específicos fueron valorar la calibración de los 2 modelos de EuroSCORE mediante la comparación de la mortalidad observada contra la esperada, así como evaluar la discriminación de dichos modelos para distinguir los pacientes que mueren de los que sobreviven con posterioridad a la cirugía.
MétodosEstudio observacional, longtudinal y retrospectivo de marzo de 2004 a febrero de 2007 y prospectivo de marzo de 2007 a febrero del 2008 como proyecto de investigación del Programa de Maestría en Ciencias Médicas de la Universidad Nacional Autónoma de México. Se obtuvo la aprobación de los Comités de Investigación y Ética del INCICh. Seleccionamos pacientes con edad≥18 años y cirugía cardiaca valvular única o con revascularización coronaria (RVC). Se excluyeron pacientes con enfermedad de Marfan.
De cada paciente se obtuvo una hoja de recolección de datos para indicar la presencia o ausencia de cada una de las variables del modelo de EuroSCORE obtenida de la página http://www.euroscore.org que calcula en una hoja de Excel el puntaje para el modelo aditivo y el modelo logístico de manera automática y simultánea. El modelo aditivo suma el valor de cada variable (tabla 1) y estratifica a los pacientes en riesgo bajo (0-2 puntos), intermedio (3-5 puntos) y alto (>6 puntos). La variable dependiente fue mortalidad a 30 días de acuerdo con la definición operacional de EuroSCORE2.
Las variables numéricas se resumieron con media y desviación estándar; las variables categóricas con frecuencias y proporciones. Para la comparación de las variables de nuestra población con la de EuroSCORE se utilizó la prueba «t» de Student de una muestra y se consideró significativo un valor de p<0.05. Se utilizó el paquete SPSS versión 15.0 para Windows.
La calibración se realizó con Chi cuadrado de bondad de ajuste de Hosmer-Lemeshow6 para comparar los valores de mortalidad reales de los esperados por los modelos aditivo y logístico de EuroSCORE. Se consideró una buena calibración o predicción de mortalidad cuanto menor fuera el valor del estadístico, con un valor de p>0.05 indicando que el modelo ajusta bien los datos y, por lo tanto, predice bien la probabilidad de morir del paciente.
La discriminación se realizó mediante el cálculo del área bajo la curva ROC7 con sus intervalos de confianza al 95%. Se consideró una buena discriminación con un área bajo la curva >0.708, considerando un valor de 1 como una discriminación perfecta y un valor de 0.5 que el modelo no discrimina mejor que el azar. Un valor de p<0.05 se consideró una diferencia significativa.
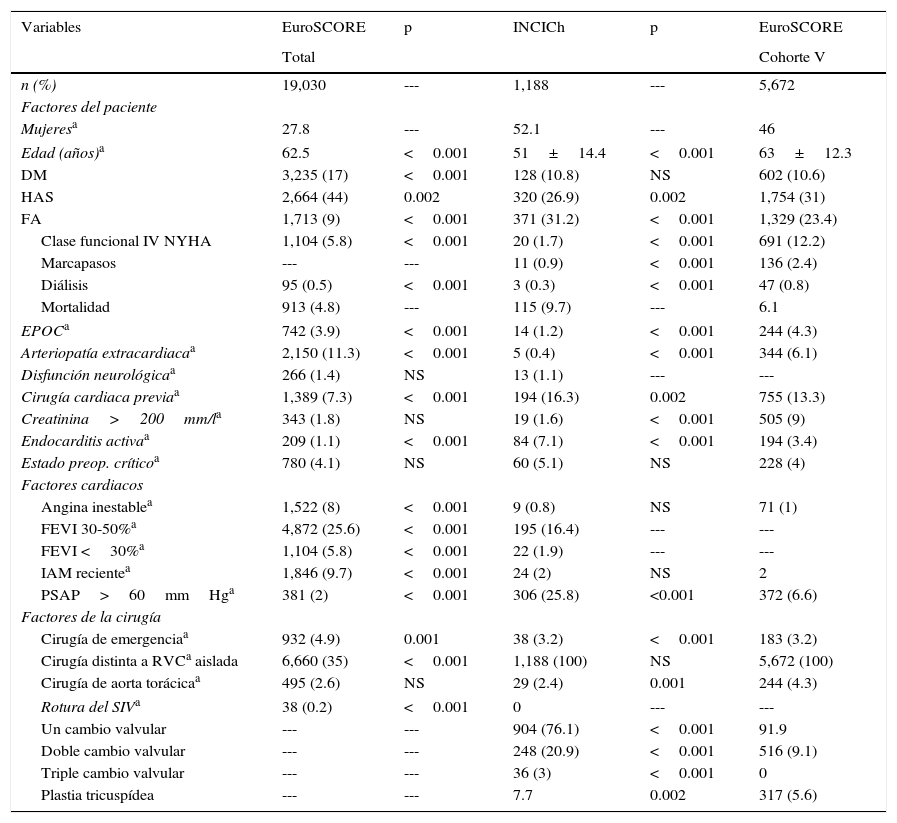
ResultadosEstudiamos 1,188 pacientes con edad de 18 a 85 años, peso de 65.44±13.4kg, talla de 1.60±0.98m e índice de masa corporal de 25.2±4.1; 163 (13.7%) con dislipidemia. En la tabla 2 comparamos algunas características con el grupo de EuroSCORE total y con el grupo de cirugía valvular. Tenían clase funcional i de la NYHA 298 pacientes (25%), clase ii 684 (57.7%), clase iii 186 (15.6%) y clase iv 20 (1.6%). También 229 (19.3%) tenían cardiomegalia grado iii medida por índice cardiotorácico9; 342 (28.8%) tenían aurícula izquierda (AI) >60mm medida en cualquiera de sus ejes por ecocardiograma bidimensional. A 245 pacientes que requerían intervención de la válvula tricúspide se le solicitó gamagrama hepatoesplénico y se encontró disfunción hepatocelular moderada en 35 (14.28% y 2.7% del grupo total).
Características clínicas y demográficas. Comparación EuroSCORE vs INCICh
| Variables | EuroSCORE | p | INCICh | p | EuroSCORE |
|---|---|---|---|---|---|
| Total | Cohorte V | ||||
| n (%) | 19,030 | --- | 1,188 | --- | 5,672 |
| Factores del paciente | |||||
| Mujeresa | 27.8 | --- | 52.1 | --- | 46 |
| Edad (años)a | 62.5 | <0.001 | 51±14.4 | <0.001 | 63±12.3 |
| DM | 3,235 (17) | <0.001 | 128 (10.8) | NS | 602 (10.6) |
| HAS | 2,664 (44) | 0.002 | 320 (26.9) | 0.002 | 1,754 (31) |
| FA | 1,713 (9) | <0.001 | 371 (31.2) | <0.001 | 1,329 (23.4) |
| Clase funcional IV NYHA | 1,104 (5.8) | <0.001 | 20 (1.7) | <0.001 | 691 (12.2) |
| Marcapasos | --- | --- | 11 (0.9) | <0.001 | 136 (2.4) |
| Diálisis | 95 (0.5) | <0.001 | 3 (0.3) | <0.001 | 47 (0.8) |
| Mortalidad | 913 (4.8) | --- | 115 (9.7) | --- | 6.1 |
| EPOCa | 742 (3.9) | <0.001 | 14 (1.2) | <0.001 | 244 (4.3) |
| Arteriopatía extracardiacaa | 2,150 (11.3) | <0.001 | 5 (0.4) | <0.001 | 344 (6.1) |
| Disfunción neurológicaa | 266 (1.4) | NS | 13 (1.1) | --- | --- |
| Cirugía cardiaca previaa | 1,389 (7.3) | <0.001 | 194 (16.3) | 0.002 | 755 (13.3) |
| Creatinina>200mm/la | 343 (1.8) | NS | 19 (1.6) | <0.001 | 505 (9) |
| Endocarditis activaa | 209 (1.1) | <0.001 | 84 (7.1) | <0.001 | 194 (3.4) |
| Estado preop. críticoa | 780 (4.1) | NS | 60 (5.1) | NS | 228 (4) |
| Factores cardiacos | |||||
| Angina inestablea | 1,522 (8) | <0.001 | 9 (0.8) | NS | 71 (1) |
| FEVI 30-50%a | 4,872 (25.6) | <0.001 | 195 (16.4) | --- | --- |
| FEVI <30%a | 1,104 (5.8) | <0.001 | 22 (1.9) | --- | --- |
| IAM recientea | 1,846 (9.7) | <0.001 | 24 (2) | NS | 2 |
| PSAP>60mmHga | 381 (2) | <0.001 | 306 (25.8) | <0.001 | 372 (6.6) |
| Factores de la cirugía | |||||
| Cirugía de emergenciaa | 932 (4.9) | 0.001 | 38 (3.2) | <0.001 | 183 (3.2) |
| Cirugía distinta a RVCa aislada | 6,660 (35) | <0.001 | 1,188 (100) | NS | 5,672 (100) |
| Cirugía de aorta torácicaa | 495 (2.6) | NS | 29 (2.4) | 0.001 | 244 (4.3) |
| Rotura del SIVa | 38 (0.2) | <0.001 | 0 | --- | --- |
| Un cambio valvular | --- | --- | 904 (76.1) | <0.001 | 91.9 |
| Doble cambio valvular | --- | --- | 248 (20.9) | <0.001 | 516 (9.1) |
| Triple cambio valvular | --- | --- | 36 (3) | <0.001 | 0 |
| Plastia tricuspídea | --- | --- | 7.7 | 0.002 | 317 (5.6) |
DM: diabetes mellitus; FA: fibrilación auricular; HAS: hipertensión arterial sistémica; IAM: infarto agudo de miocardio; INCICh: Instituto Nacional de Cardiología Ignacio Chávez; NS: no significativa; NYHA: New York Heart Association; P: valor de p; preop: preoperatorio; PSAP: presión sistólica de la arteria pulmonar; Qx: cirugía; RVC: revascularización coronaria; SIV: septum interventricular; V: cohorte de cirugía valvular.
Algunas características se observan en la tabla 2. Se realizó cirugía de cambio valvular aórtico en 706 (59.4%), mitral en 616 (51.9%), tricuspídeo en 245 (20.6%) y cirugía de Ross en 5 (0.4%). Del grupo total 904 (76.1%) tuvieron solo un cambio valvular, 248 (20.9%) doble cambio y 36 (3%) triple cambio. Se realizó cirugía en el anillo aórtico en 109 (9.2%). De los pacientes con valvulopatía mitral se hizo tratamiento quirúrgico de la fibrilación auricular (FA) tipo MAZE III en 37 (6%) y reducción de AI en 88 (14.28%). Se hizo cierre de comunicación interauricular en 22 (1.85%), cierre de comunicación interventricular en 8 (0.67%) y corrección de conducto arterioso persistente en 3 (0.25%).
Los hallazgos histopatológicos de las válvulas nativas fueron compatibles con origen reumático en 352 (29.62%), degenerativo en 344 (28.95%), isquémico en 24 (2.02%), congénito en 129 (10.85%) y otras como origen mixoide en 159 (13.38%). En 180 (15.15%) no se pudo precisar la etiología por la deformidad existente del tejido valvular, pero considerando los antecedentes y características clínicas de cada enfermo, lo atribuimos a etiología reumática, que sumada al 29.62% arriba citado suman un total de 44.7%.
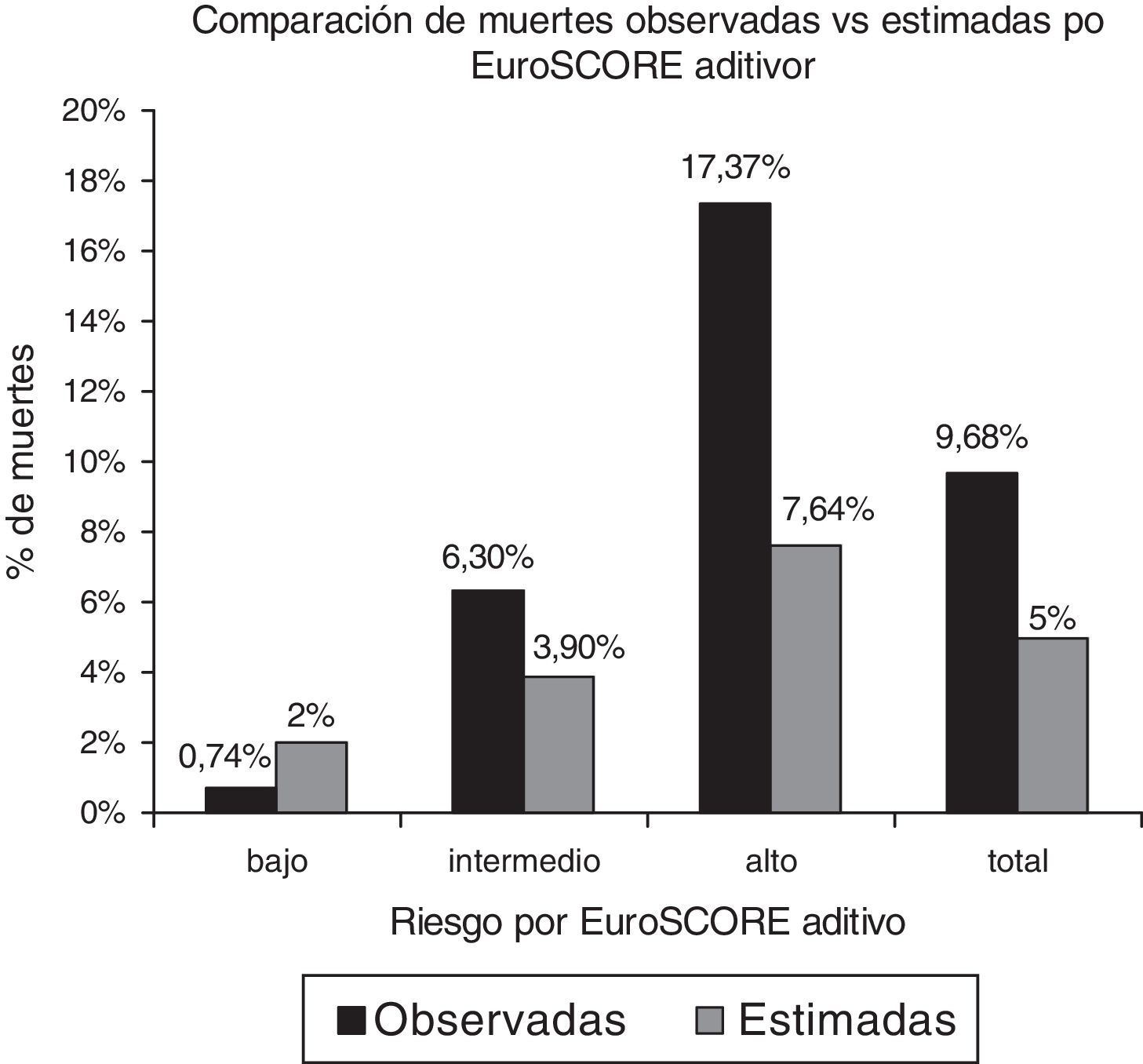
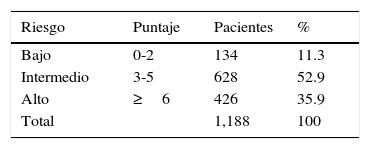
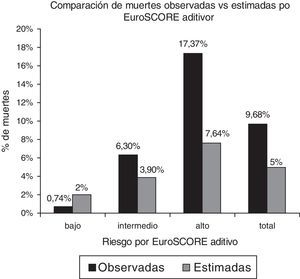
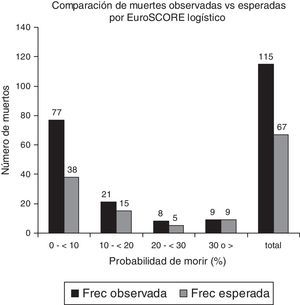
Riesgo quirúrgico por European System for Cardiac Operative Risk Evaluation y mortalidadLa tabla 3 muestra los grupos de riesgo de acuerdo a EuroSCORE. Nótese que cerca del 90% de nuestra población tenía riesgo intermedio a alto de mortalidad quirúrgica. En la figura 1 podemos observar que la mortalidad total fue de 9.68% contra las esperada de 5% y 5.6% para EuroSCORE aditivo y logístico respectivamente, mientras que la mortalidad observada para los grupos de riesgo bajo, intermedio y alto fue de: 0.74%, 6.3% y 17.37% contra las probabilidades predichas del modelo aditivo de 2%, 3.9% y 7.64% respectivamente. Para el modelo aditivo la Chi cuadrado de bondad de ajuste tuvo un valor de 63.15 (p<0.001).
Riesgo de muerte por puntaje de EuroSCORE aditivo
| Riesgo | Puntaje | Pacientes | % |
|---|---|---|---|
| Bajo | 0-2 | 134 | 11.3 |
| Intermedio | 3-5 | 628 | 52.9 |
| Alto | ≥6 | 426 | 35.9 |
| Total | 1,188 | 100 |
De acuerdo a EuroSCORE aditivo más de la mitad de los casos tenían riesgo intermedio y más de la tercera parte tenían riesgo alto, que sumados corresponden a 88.7% del total.
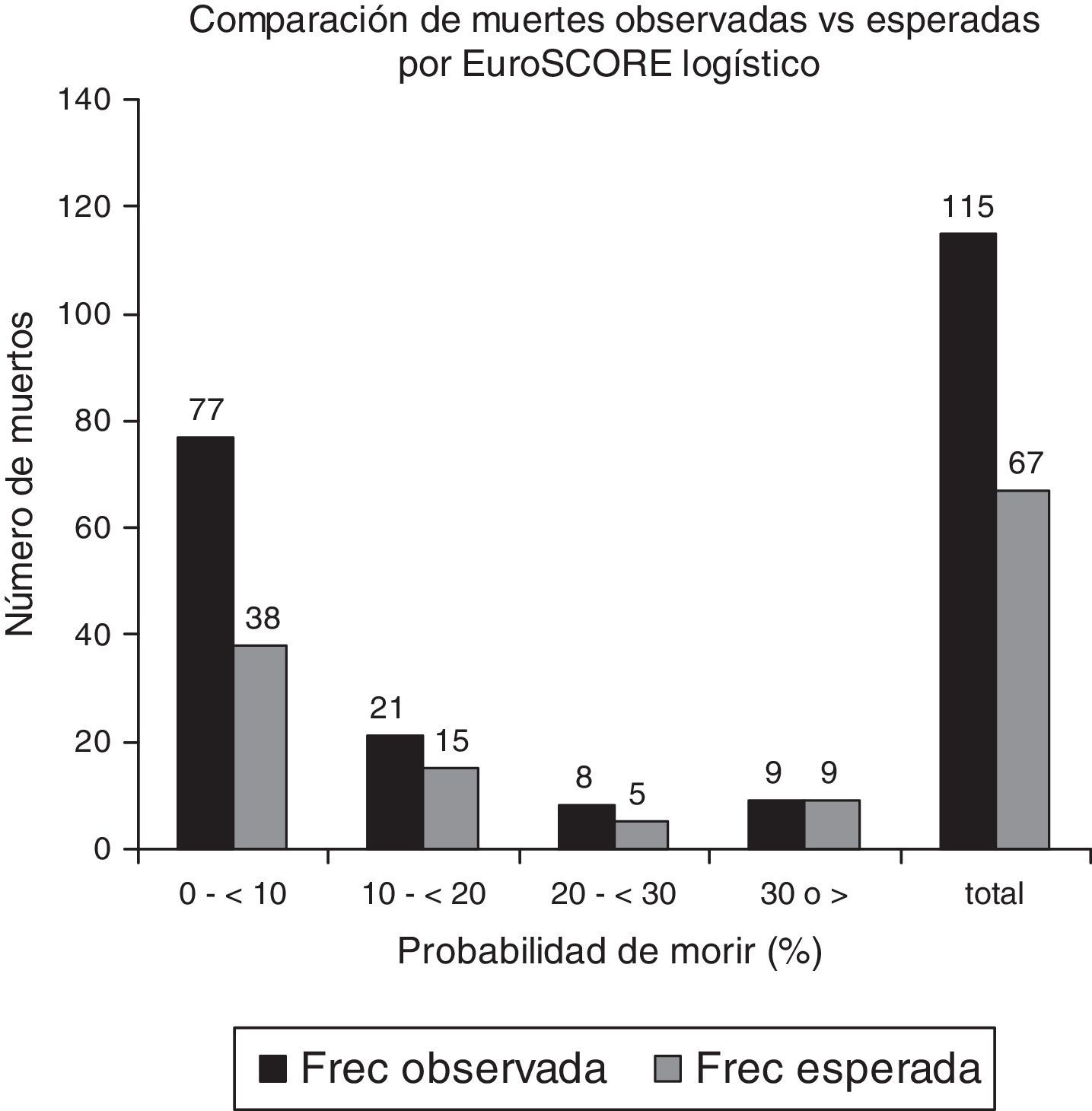
Para EuroSCORE logístico, dado que 6 de los deciles para la Chi cuadrado de Hosemer-Lemeshow quedaron vacíos, la población se dividió en cuartiles; la figura 2 muestra la comparación de muertes observadas contra esperadas con un valor de p<0.001; podemos ver que únicamente coincidió el número de muertes cuando la probabilidad de morir era ≥30%.
Chi cuadrado Hosemer Lemeshow=45.6, p<0.001. Dado que 6 de los deciles para la Chi cuadrado quedaron vacíos, la población se dividió en cuartiles. Por EuroSCORE logístico el número de muertes observadas fue mayor que las esperadas para el grupo total y cuando la probabilidad de morir era<30%. Podemos ver que únicamente coincidió el número de muertes cuando la probabilidad de morir era≥30%.
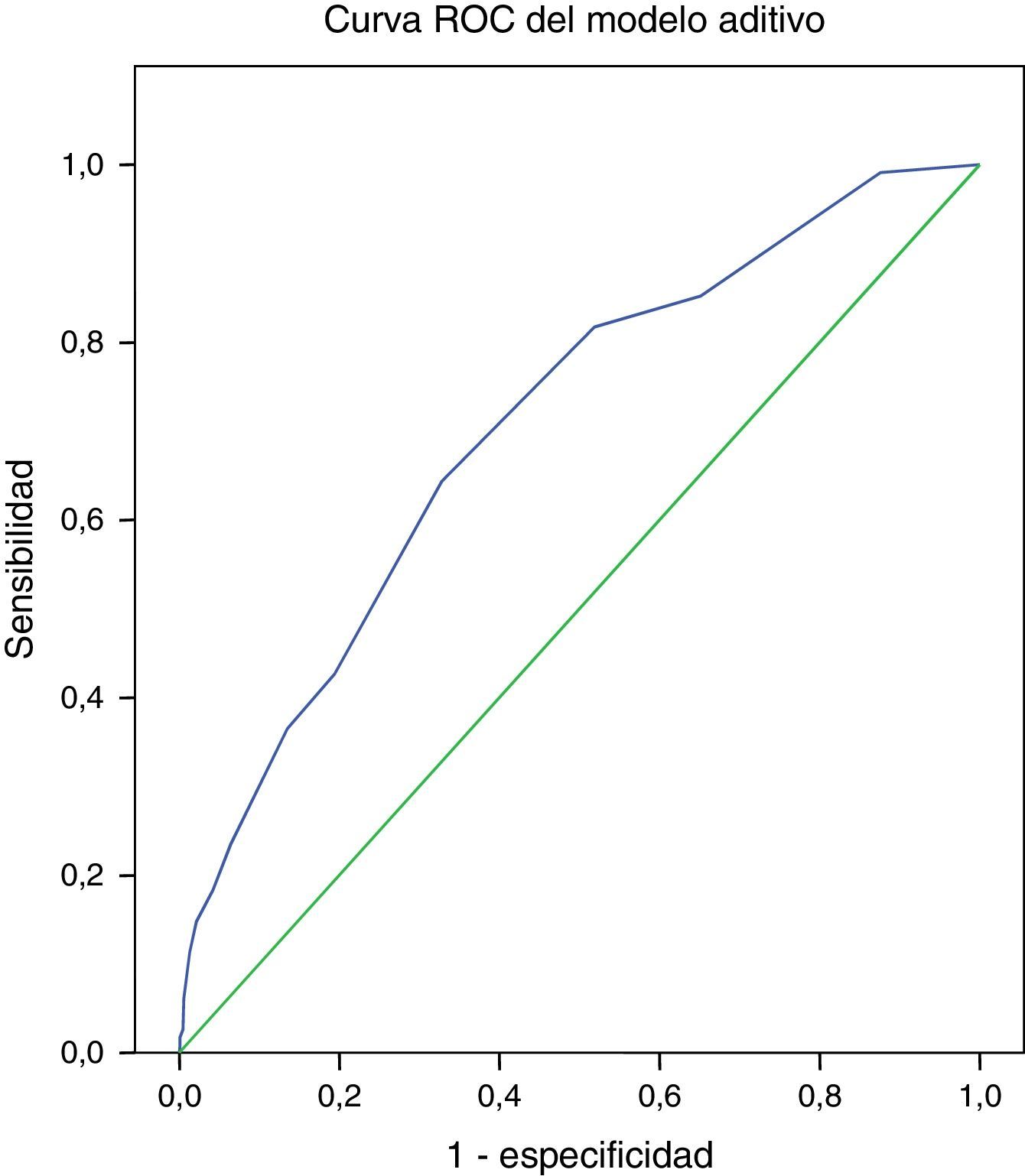
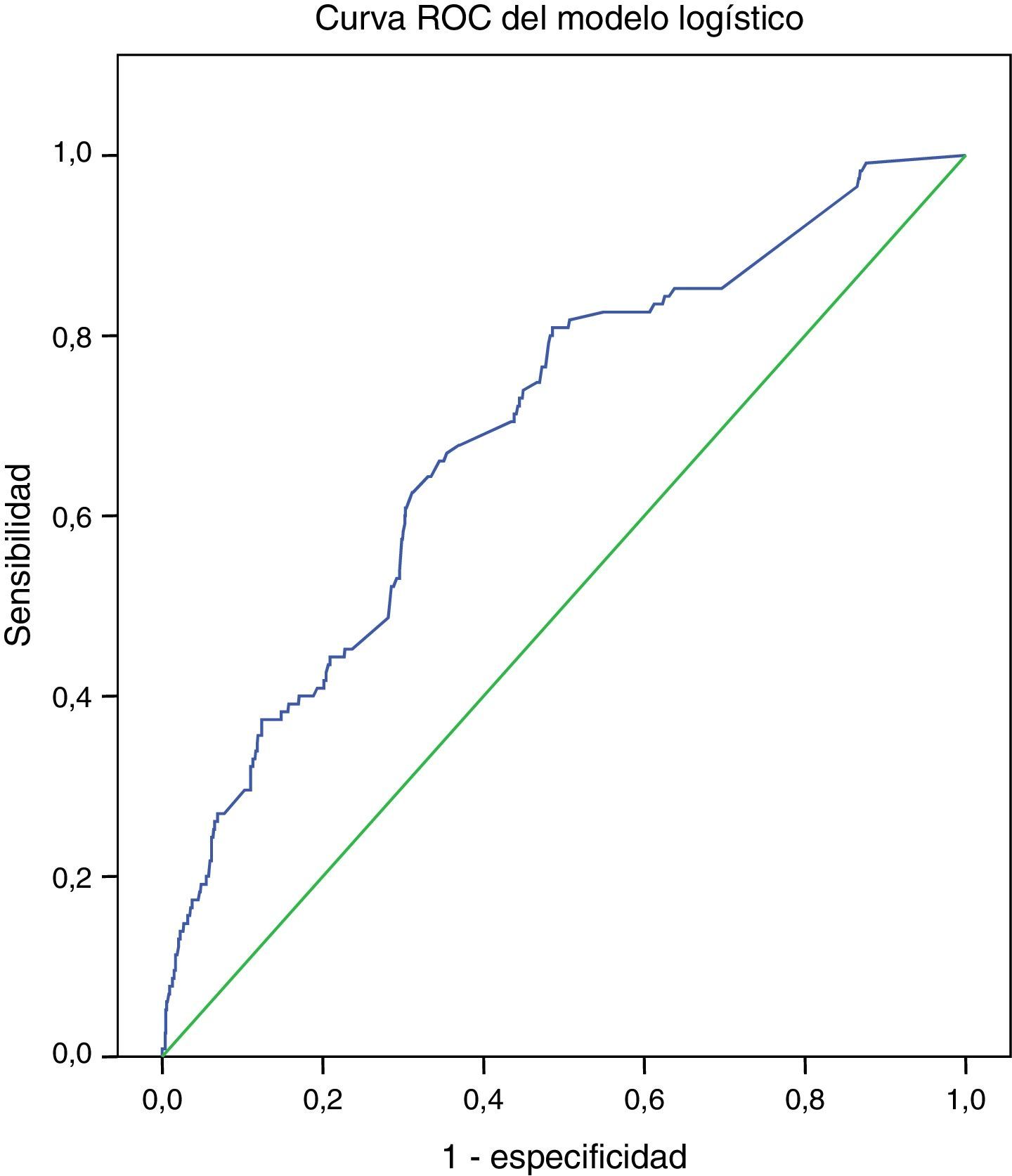
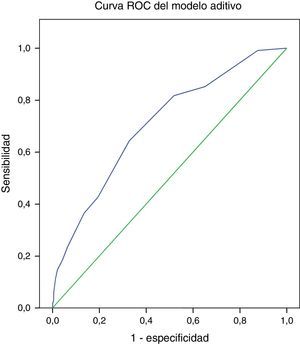
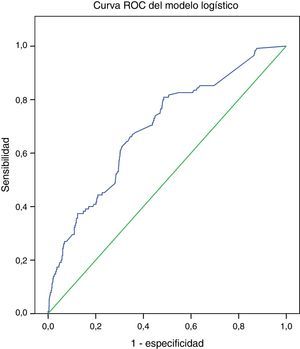
El área bajo la curva ROC fue de 0.707 (IC 95% 0.65-0.75, p<0.001) para EuroSCORE aditivo y de 0.694 (IC 95% 0.64-0.74, p<0.001) para EuroSCORE logístico, que indican una discriminación limítrofe para el modelo aditivo y pobre para el modelo logístico (figs. 3 y 4 respectivamente).
Los modelos pronósticos de riesgo son necesarios para evaluar la calidad de atención, toman en cuenta determinadas características de los pacientes para proporcionar resultados de intervenciones ajustadas según los riesgos, nos permiten construir grupos de riesgo para la toma de decisiones clínicas al establecer un balance riesgo/beneficio y, de este modo, optimizar los recursos institucionales y comparar el desempeño quirúrgico intra e interinstitucional10. En 1989 iniciaron los modelos pronósticos de riesgo en cirugía cardiaca11 en Estados Unidos y Canadá. La validación externa de un modelo pronóstico permite establecer que funciona satisfactoriamente en otros pacientes diferentes de los que se derivó el modelo. Para ello se requiere un número apropiado de pacientes, medir todas las variables pronósticas y comparar las predicciones con las observaciones12. Cortina ha mencionado que para validar requerimos al menos 100 muertes13,14, basándose en la opinión de Harrell15. EuroSCORE fue validado en Estados Unidos con una buena calibración y discriminación (áreas bajo la curva ROC de 0.75 a 0.78) en 2 periodos de 1998 a 1995 para todas las cirugías y para el grupo de RVC4; en Australia sobreestimó el riesgo de morir aun teniendo una muy buena discriminación con área bajo la curva de 0.83 para todas las cirugías y de 0.82 para el grupo de RVC16.
En Latinoamérica el EuroSCORE se ha utilizado rutinariamente en trabajos de investigación de países como Cuba17, Venezuela18, Uruguay19,20, Argentina21 y Brasil22. En México Gartz y su grupo aplicaron EuroSCORE aditivo en RVC y encontraron una mortalidad semejante a la predicha23.
En cuanto a la cirugía valvular, el grupo de EuroSCORE encontró que el valor predictivo de mortalidad era bueno para el modelo aditivo24. En un metaanálisis donde analizaron 12 de 37 estudios con 26,621 pacientes la discriminación fue buena, con un área bajo la curva de 0.730, pero concluyeron que EuroSCORE sobreestimó el riesgo de morir25. En México existe un solo estudio del grupo del Dr. Careaga del Instituto Mexicano del Seguro Social que encontró una buena calibración y discriminación con un área bajo la curva de 0.77 para el modelo aditivo y de 0.975 para el logístico, con la limitante de ser un estudio con 206 pacientes26.
Nuestro instituto es un hospital público de tercer nivel de atención, con 213 camas censables, que recibe pacientes de todo el país sin seguridad social, en particular de la zona centro y sur. En el INCICh las valvulopatías son la segunda causa de atención en pacientes que ingresan por primera vez a la consulta externa. Se realizan de 1,000 a 1,200 cirugías cardiacas anuales con predominio de la cirugía valvular en el 35% al 45% de los casos, con una mortalidad del 9% para este grupo en particular.
En nuestro grupo la predicción tanto del modelo aditivo como del logístico fue inadecuada, y la discriminación fue limítrofe con el modelo aditivo, con un área bajo la curva de 0.707 y pobre con el modelo logístico con un área de 0.694.
Para justificar nuestros resultados hay que tener en cuenta que EuroSCORE fue desarrollado en una población con 29% de cirugía valvular1,2; posiblemente esto explique que a pesar de tomar en cuenta factores como diálisis27–30, FA28–31, insuficiencia cardiaca crónica29–31, cirugía mitro-aórtica28 y cirugía tricuspídea28, en su análisis de regresión logística no fueron predictores de mortalidad, si bien se asociaron a mayor mortalidad al analizar el grupo específico de cirugía valvular26. Un estudio de la Society of Toracic Surgeons encontró mayor riesgo de morir con cirugía tricuspídea con una OR de 2.2632, la misma que se realizó en el 20% de nuestro grupo; no obstante, en sus modelos de riesgo no se incluye cirugía tricuspídea, sino insuficiencia tricuspídea moderada/grave29,30.
En la población de EuroSCORE el 9% tenían FA versus el 31.2% de nuestro grupo, a pesar de ser más jóvenes. Otros factores de riesgo ya descritos en modelos o scores de cirugía valvular y no incluidos en el análisis de EuroSCORE son el índice de masa corporal28, área de superficie corporal29–31, clase funcional iii o iv de la NYHA29,30,33, fallo hepático27 y cirugía plurivalvular27, los mismos que tuvimos en el 27.7% de nuestros pacientes y semejante a lo reportado previamente en nuestro hospital34; al respecto, el score de New York27 le da un alto puntaje a la cirugía plurivalvular, y en un estudio mostró tener mejor calibración y discriminación que EuroSCORE35.
Aunque no es el propósito del estudio, vale la pena mencionar factores no estudiados ni por EuroSCORE ni por los scores de cirugía valvular, como las dimensiones del ventrículo izquierdo y el grosor parietal que cuantifican cambios preoperatorios asociados a sobrevida posterior a cirugía cardiaca36, y forman las bases de las guías de tratamiento de las valvulopatías. Tampoco se consideran procedimientos adicionales como la cirugía de Maze o la reducción de AI, técnicas que han venido empleándose en la última década en pacientes con cirugía mitral y FA y/o AI gigante, reportadas en México desde 200337, y que en nuestro grupo se realizó en el 14.8% de los pacientes con cirugía mitral y en el 7.4% del grupo total.
Por otra parte, ninguno de los estudios de validación de EuroSCORE en cirugía valvular25 se ha hecho en población latina que tiene características peculiares por ser países de economía emergente, como son la etiología reumática, que en nuestro grupo fue cercana al 45%, y el momento quirúrgico tardío, pues el 80% de nuestros pacientes son de bajo nivel socioeconómico38 y cultural, que los hace buscar atención médica hasta tener síntomas incapacitantes o aceptan la cirugía cuando ya no responden al tratamiento farmacológico; la combinación de estos factores conlleva tener mayor daño orgánico y funcional, manifestados en nuestros pacientes por cardiomegalia grado iii en el 19.3%, dilatación de AI >60mm en 28.8%, FA en el 31.2%, endocarditis activa en el 7.1% e hipertensión arterial pulmonar en el 25.8%, a pesar de que nuestra población fuera más joven. Lo anterior, a su vez, explica que el 52.9% de nuestro grupo tuviera riesgo quirúrgico intermedio y el 35.9% riesgo alto. De este modo hubo diferencias significativas en 13 de las variables de riesgo de EuroSCORE (tabla 2), que podría explicar que a pesar de tener una discriminación aceptable, no hubo una adecuada calibración. Cabe señalar que EuroSCORE aditivo sobrestimó la mortalidad en el grupo de riesgo bajo, y la subestimó en los grupos de riesgo intermedio y alto (fig. 1). En el modelo logístico también se subestimó el riesgo quirúrgico, excepto en el grupo de pacientes que tenía una probabilidad de morir ≥30% donde la predicción fue igual (fig. 2).
De los modelos específicos para predecir el riesgo quirúrgico no están disponibles los programas para hacer el cálculo de manera automática, fácil y rápida, como EuroSCORE, por lo que este sigue siendo muy utilizado en todo el mundo; además, en 2010 el modelo se actualizó39 y se conoce actualmente como EuroSCORE II.
Es atractiva la idea de validar scores específicos de cirugía valvular, como el de New York27, que tiene un índice para cirugía valvular aislada y otro para pacientes con RVC, con el inconveniente de que no lo hace de manera automática. Por otra parte, Argentina publicó el primer sistema latinoamericano para estratificar el riesgo en cirugía cardiaca desarrollado en su población40, y aunque nuestras características demográficas podrían ser diferentes, creemos que valdría la pena validarlo también en nuestro hospital.
LimitacionesEuroSCORE fue desarrollado para predecir mortalidad en todo tipo de cirugía cardiaca, con predominio de la cirugía coronaria, y nuestro estudio de validación fue solamente en cirugía cardiaca valvular. Además, se realizó en un solo centro hospitalario, sin embargo nuestra población refleja en gran medida la situación de la gran mayoría de México, pues el INCICh es un centro de referencia para el tratamiento quirúrgico de las cardiopatías que recibe pacientes de todo el país, en particular de la zona centro y sur.
ConclusiónEn el INCICh EuroSCORE subestima la mortalidad en cirugía cardiaca valvular en los grupos de riesgo intermedio y alto; sin embargo, un mayor puntaje de EuroSCORE se asoció a mayor mortalidad, por lo que es una herramienta útil en términos relativos. Nuestros pacientes forman parte de una población diferente a la estudiada por EuroSCORE, por lo que deben ser investigados otros predictores de riesgo con mayor prevalencia y significación clínica en nuestro medio, y de ser posible desarrollar un score de riesgo.
Sería interesante validar el EuroSCORE II y los scores específicos de cirugía valvular, aunque hayan sido desarrollados en Reino Unido y Norteamérica, para confirmar que las particulares características clínicas y epidemiológicas de la población latina constituyen una gran diferencia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.