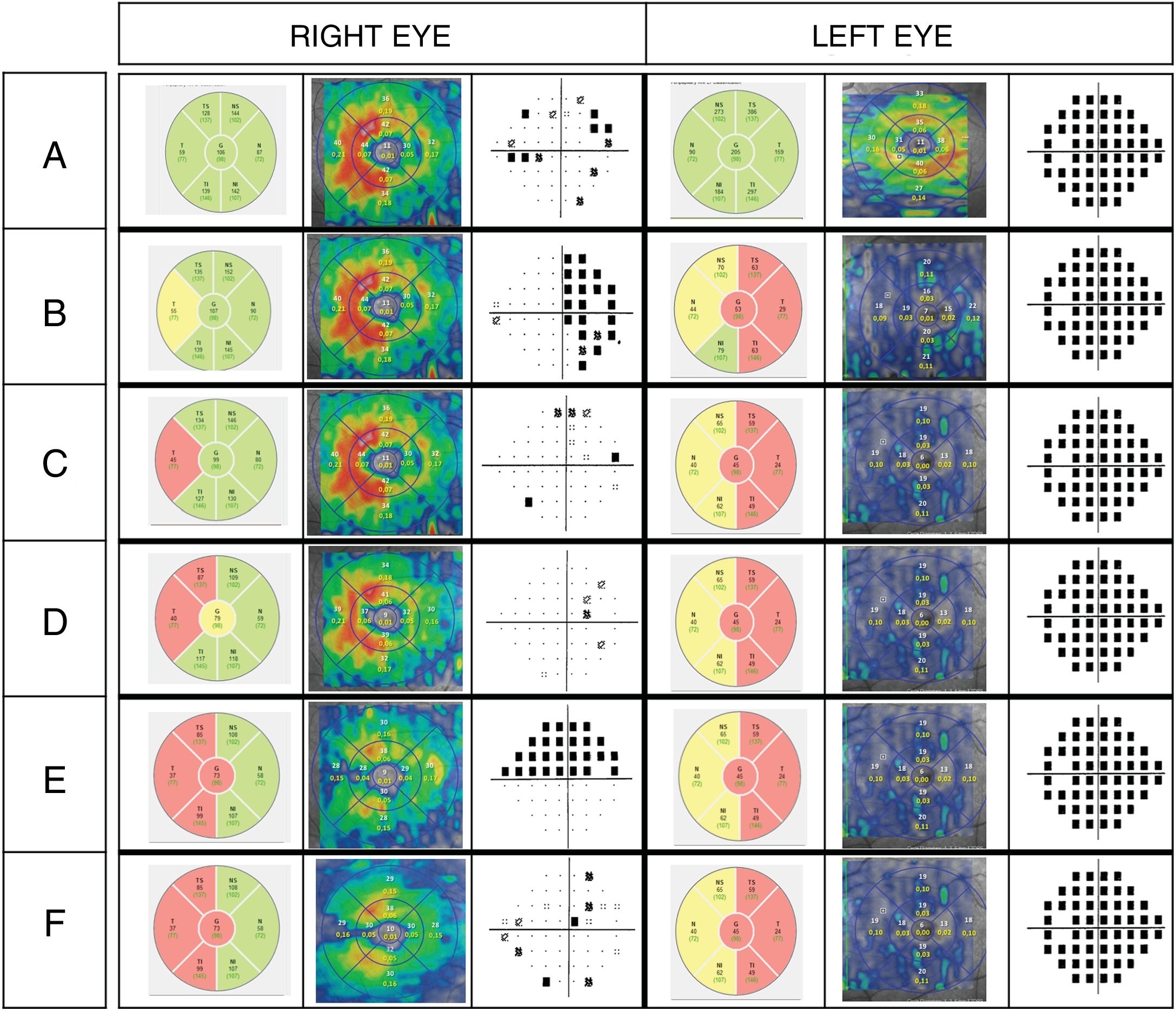
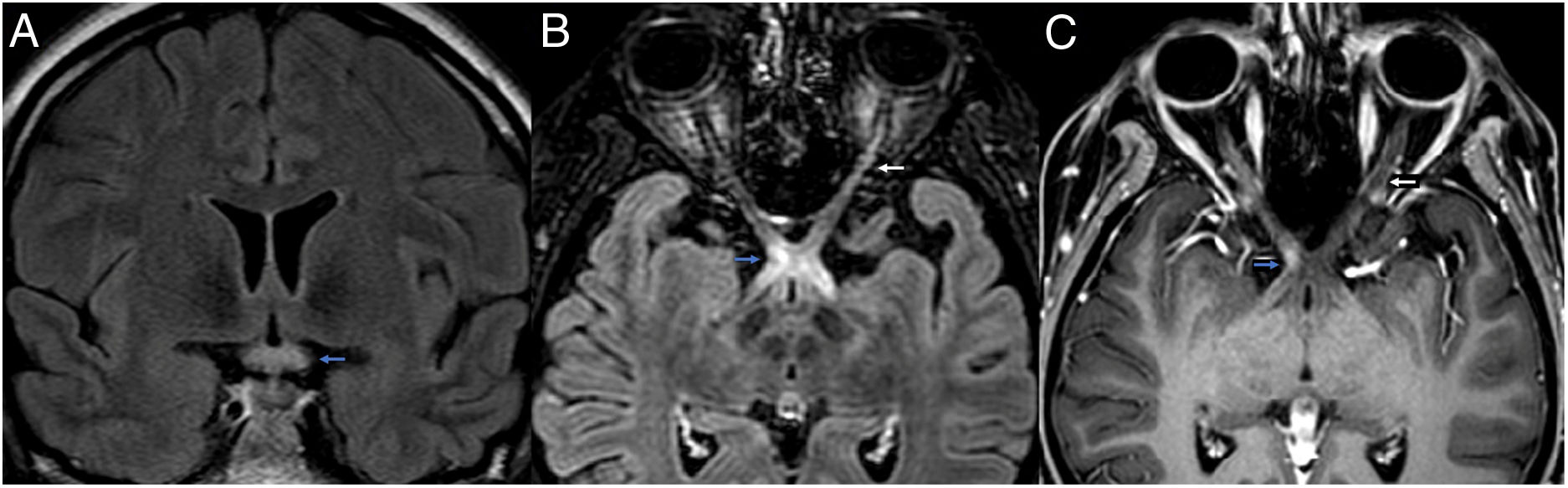
The case concerns a 26-year-old patient with bilateral recurrent optic neuritis episodes in the context of suspected neuromyelitis optica (NMO). In the first outbreak, she had greatly impaired visual acuity of the left eye, as well as seeing ganglion cell layer (GCL) damage in both eyes in the optic coherence tomography, with evidence of a possible extensive lesion in the optic chiasma. Likewise, MRI with contrast showed a great involvement of the left optic nerve that compromises the chiasma increasing the suspicion of a neuromyelitis origin. Althogh the anti- myelin oligodendrocyte glycoprotein (MOG) and anti-AQP4 (aquaporin-4) antibodies were negative at first, bilateral involvement of the ganglion cells suggested an extensive lesion that is more characteristic of seropositive anti-MOG neuromyelitis.
Paciente de 26 años con episodios de neuritis óptica recurrentes en contexto de diagnóstico de sospecha de neuromielitis óptica. En el primer brote la paciente presenta gran afectación de la agudeza visual del ojo izquierdo, objetivándose en la tomografía de coherencia óptica afectación de la capa de células ganglionares en ambos ojos, evidenciando posible lesión extensa del nervio que llega hasta el quiasma óptico. Así mismo, en la RMN con contraste se objetiva afectación del nervio óptico izquierdo de gran longitud que compromete el quiasma permitiendo la sospecha etiológica de neuromielitis. A pesar de que los anticuerpos anti-MOG y anti-AQP4 fueron negativos en un primer momento, la afectación bilateral de las células ganglionares, hace sospechar una lesión extensa que es más característica de las neuromielitis anti-MOG seropositivas.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora