Describir la conducta actual en el manejo clínico del insomnio de los médicos de AP (MAP).
DiseñoEstudio descriptivo transversal.
EmplazamientoÁrea sanitaria de Mallorca, 2011-2012.
ParticipantesMAP, se excluyó a médicos residentes, de urgencias y pediatras.
MedicionesCuestionario autoadministrado con variables sociodemográficas, profesionales, formación en insomnio, preferencias de prescripción y su manejo clínico.
ResultadosRespondieron 322 de 435 médicos (74%). Un 55% eran mujeres, con una media de edad de 48 años y una media de años de profesión de 21 años. La mayoría considera el insomnio como un problema importante de salud y refiere interrogar sobre hábitos del sueño y su repercusión sobre la vida diaria. Un tercio ha recibido formación los últimos 5 años. Un 0,6% deriva a los pacientes al psiquiatra y un 1,9% al psicólogo. El tratamiento farmacológico más prescrito son benzodiacepinas (33,4%) y fármacos Z (25,7%); el 69,4% declara revisarlo al mes de su inicio. Refieren prescribir higiene del sueño un 85,1%, plantas medicinales un 15,1% y terapia cognitivo-conductual (TCC) un 14,2%. El 70% consideraba esta terapia efectiva y aplicable por médicos y enfermeros. Los de mayor edad prescriben con menor frecuencia benzodiacepinas y las mujeres más medidas de higiene del sueño y plantas medicinales.
ConclusionesLa mayoría de los MAP consideran el insomnio como un problema importante de salud que manejan ellos mismos. Los tratamientos más empleados son higiene del sueño, benzodiacepinas y fármacos Z. La TCC es considerada efectiva pero escasamente utilizada.
To describe the current clinical management of insomnia by family physicians.
DesignCross-sectional study.
SettingMajorca Health Area, 2011-2012.
ParticipantsFamily physicians (FP). Paediatricians, resident physicians and emergency physicians were excluded.
MeasurementsUsing a self-administered questionnaire, the following variables were collected: social, demographic, professional, training in insomnia, prescription preferences, and its clinical management.
ResultsA total of 322 of 435 physicians answered (74%), of whom 55% were female. The mean age was 48 years with a mean of 21 years in the profession. Most of them consider insomnia as a major health problem, and refer to asking patients about sleep habits and its impact on daily life. About one third have been trained in insomnia in the last 5 years. Very few (0.6%) refers patients to a psychiatrist, and 1.9% to a psychologist. The most prescribed drugs are benzodiazepines (33.4%) and Z drugs (25.7%), with 69.4% of them claiming to have checked the treatment after month of onset. Most refer to advice about sleep hygiene measures (85.1%), 15.1% prescribe herbal remedies, and 14.2% behavioural cognitive therapy (CBT). Seven out of ten physicians consider CBT as effective and applicable by both physicians and nurses. The older FPs prescribe benzodiazepines with less frequency, while female FPs prescribe more sleep hygiene measures and herbal remedies.
ConclusionsMost FPs consider insomnia as a major health problem, in which they usually get involved. The most commonly used treatments are sleep hygiene advice, followed by benzodiazepines and Z drugs. The CBT is considered effective but not widely used.
El insomnio es una patología común en los países desarrollados, donde hasta un 30-40% de la población adulta tiene alguna de sus manifestaciones1,2. Según el estudio de Ohayon2, en la población española existe un 20,8% que presenta al menos un síntoma relacionado con el insomnio 3 o más veces a la semana y concretamente en Mallorca se observó una prevalencia de un 17,4%3. Cuando la definición se basa en los criterios diagnósticos del DSM-IV para el trastorno del insomnio primario, la prevalencia se reduce a un 6,4%4. El insomnio se suele presentar asociado a fatiga diurna y a síntomas del ámbito emocional, cognitivo-conductual, y quejas somáticas5-7, junto con afectación de su funcionamiento social y aumento del absentismo laboral8.
Según la Guía de Práctica Clínica del Insomnio del Ministerio de Sanidad9, el tratamiento que se debería recomendar en primer lugar son las medidas fundamentales de higiene del sueño, como coadyuvantes de otras intervenciones terapéuticas psicológicas y farmacológicas, ya que por sí solas no siempre son efectivas. Para conseguir mayor eficiencia del sueño, se recomienda su combinación con técnicas conductuales, tales como: el control de estímulos, relajación o restricción de tiempo en la cama9. Otras técnicas, como la intención paradójica y la reestructuración cognitiva, se consideran técnicas cognitivo-conductuales de segunda elección. La terapia cognitivo-conductual (TCC), aunque ha mostrado su efectividad para abordar el insomnio10, se suele utilizar poco en Atención Primaria (AP)5.
El tratamiento farmacológico, especialmente las benzodiacepinas y los fármacos Z (zolpidem y zopiclona), es una medida coadyuvante para el tratamiento integral del insomnio9,11. Aunque los beneficios a corto plazo de los hipnóticos son claros12, se han vislumbrado problemas de tolerancia, dependencia, disminución del efecto clínico y consecuencias para la salud de su uso a largo plazo13. Por ello se recomienda que cuando se utilicen hipnóticos para tratar el insomnio se haga a corto plazo, a dosis lo más baja posible y restringidos al insomnio agudo. No se han demostrado diferencias significativas, ni clínicas ni en los efectos adversos, entre benzodiacepinas y fármacos Z, por lo que se pueden usar indistintamente de primera elección14,15. En personas mayores, se deben tener en cuenta las patologías concomitantes y la posible modificación de los estilos de vida que afecten a la calidad del sueño, recordando que el uso de ciertos fármacos, como los hipnóticos, se asocia a mayores efectos adversos16,17. Existe suficiente evidencia para el uso de antidepresivos para el insomnio asociado a depresión, pero no en el insomnio primario11,18. Otros tratamientos alternativos son la acupuntura y las hierbas medicinales, de los que todavía no hay suficiente evidencia para aceptar o descartar su efectividad19-21, y la melatonina, que sí ha mostrado ligeros efectos beneficiosos respeto a placebo22.
Los médicos de familia son los primeros en recibir las quejas relacionadas con el sueño, por ello debemos reconocer la importancia de los trastornos del sueño en AP y disponer de herramientas efectivas para manejarlos adecuadamente. En este sentido, se han llevado a cabo diversos estudios para valorar el manejo del insomnio de los médicos de familia y sus conocimientos sobre este. En ellos, se ha detectado que la mayoría de los profesionales se limita a prescribir benzodiacepinas u otros hipnóticos, habitualmente durante años23-25.
Por lo expuesto anteriormente, este estudio pretende describir la conducta actual en el manejo clínico del insomnio por los médicos de familia, el grado de conocimiento y el uso de tratamientos farmacológicos y otros tratamientos en la práctica diaria, teniendo en cuenta las recomendaciones de las guías de práctica clínica.
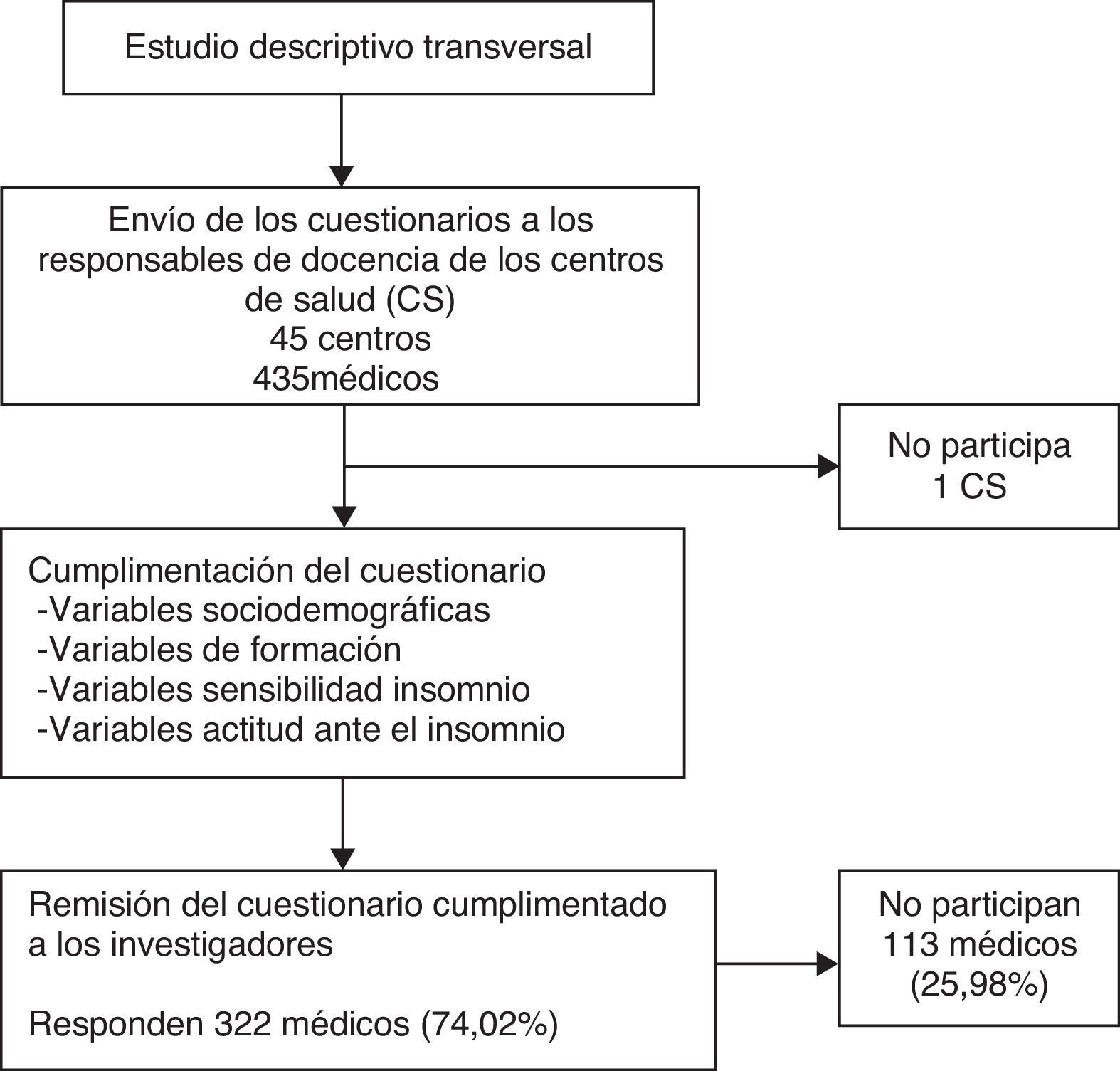
Material y métodosSe trata de un estudio descriptivo transversal donde los médicos de familia (435) que ejercían en los centros de salud (CS) del área de AP de Mallorca fueron invitados a participar durante los años 2011 y 2012. Se excluyó a los médicos de familia que trabajaban en los servicios de atención urgente extrahospitalaria y los residentes. Se enviaron los cuestionarios al coordinador o responsable de docencia de cada centro de salud para que los entregara a cada uno de los médicos de su centro y los recogiera cumplimentados. Los cuestionarios fueron remitidos a los investigadores por correo interno.
MedicionesSe elaboró un cuestionario ad hoc anónimo para ser autocumplimentado en el que se recogieron: 1) variables sociodemográficas, como, edad, sexo, estado civil, tipo de contrato; 2) Variables sobre formación, experiencia profesional, perfil docente (experiencia como tutor medicina de familia), visitas al día; 3) sensibilidad sobre el insomnio que incluía 6 ítems referentes a antecedentes de insomnio, importancia, y formación, y 4) variables de actitud respecto al insomnio: manejo diagnóstico, preferencias tratamiento farmacológico y otros tratamientos, prescripción a largo y corto plazo, consejos, derivaciones. La mayoría de las respuestas de este apartado eran tipo Likert, con 5 categorías de respuesta.
AnálisisSe presenta la distribución de las variables en porcentajes y en medias ± desviación estándar en el caso de las variables cuantitativas. Se ha analizado la relación de las características del médico en términos de edad, sexo, perfil docente, años de experiencia y carga de trabajo, y las preferencias de prescripción farmacológica y no farmacológica. En el caso de variables categóricas, se utilizó el test de la chi al cuadrado y para las variables continuas, test no paramétricos de Kruskal-Wallis.
Este estudio ha obtenido la aprobación de la Comisión de Investigación de AP de Mallorca.
Esquema general del estudio:
ResultadosRespondieron 322 médicos de familia de los 435 que trabajaban en el momento del estudio (74,02%). Las principales características de la muestra se presentan en la tabla 1. La media de edad ± desviación estándar de los médicos encuestados era de 48 ±8,5 años y la media de años de profesión de 21 ±8,9, con una media de visitas/día de 31,1 ±6,3. El 94,9% de los médicos cursaron sus estudios de medicina en España y el 97,3% ha realizado la especialidad también en este país.
Descripción de la muestra
| Variable | N (%) |
|---|---|
| Género | |
| Hombre | 144 (45,0) |
| Mujer | 176 (55,0) |
| Centro de trabajo | |
| Docente | 165 (52,2) |
| No docente | 151 (47,8) |
| Tipo de Contrato | |
| Fijo | 239 (74,9) |
| Interino | 45 (14,1) |
| Sustituto | 35 (11,0) |
| Especialidad | |
| MFyC | 286 (89,1) |
| Otras | 35 (10,9) |
| Vía especialidad | |
| MIR | 196 (63,6) |
| No MIR | 112 (36,4) |
| Tutor de residentes | |
| Tutor | 104 (33,0) |
| No tutor | 211 (67,0) |
MFyC: Medicina Familiar y Comunitaria; MIR: médico interno residente.
Casi 2 tercios de los médicos declaran tener familiares con insomnio y hasta un 42,6% declaran presentar o haber presentado insomnio en alguna ocasión. La mayoría (89,4%) considera el insomnio un problema importante de salud y el 58,3% lo considera un problema secundario a otra patología. Prácticamente todos interrogan sobre los hábitos que pueden alterar el sueño y las repercusiones que pueda tener el insomnio en la vida diaria. El 39,4% declara haber realizado formación en trastornos del sueño durante los últimos 5 años; la mayoría se ha formado sobre todo a través de revistas (76,1%) y sesiones clínicas (76,1%). Como criterios diagnósticos, un 32,6% manifiesta utilizar el CIE-10 y un 29,8% el DSM-IV.
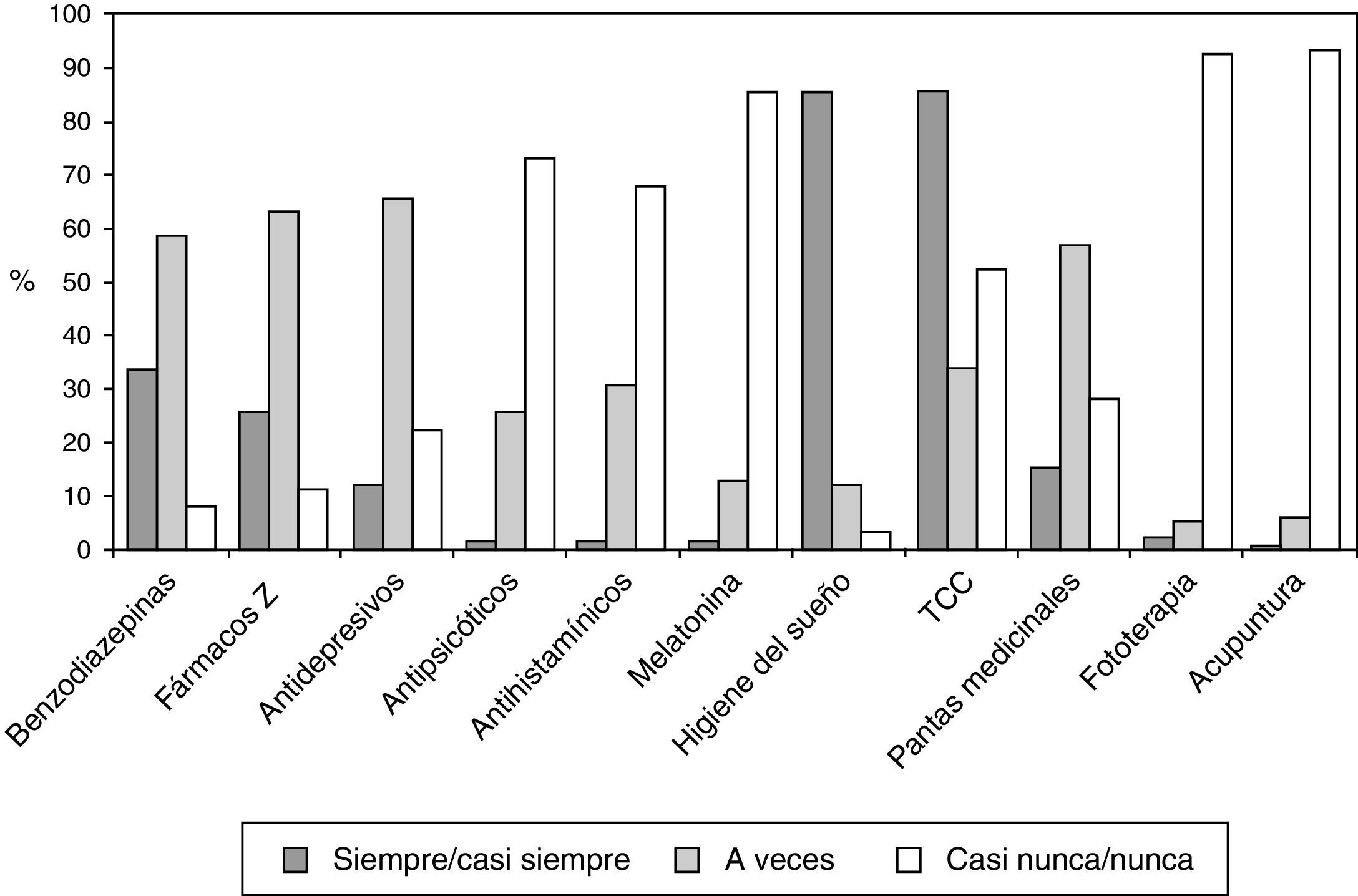
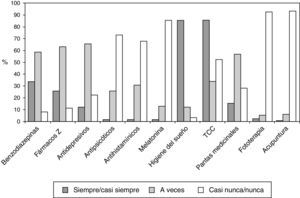
En cuanto al tratamiento, un 53,5% declara dar siempre o casi siempre algún fármaco. Los fármacos más utilizados son las benzodiacepinas, seguidas de los fármacos Z, en tercer lugar encontramos los antidepresivos; los antipsicóticos, los anthistamínicos y la melatonina en mucha menor medida (fig. 1). De los que afirman dar siempre o casi siempre benzodiacepinas, un 40,6% prescribe también fármacos Z. El 69,4% de los médicos revisan el tratamiento farmacológico prescrito al mes del inicio de este y el 21,3% a los 3 meses. La práctica totalidad (94,4%) declara tener en cuenta las posibles reacciones adversas y valora de forma distinta a los pacientes de edad avanzada (92,6%).
Dentro de los otros tratamientos, las medidas de higiene del sueño son las más prescritas, seguidas de las plantas medicinales y la TCC. Otras terapias, como la acupuntura o la fototerapia, se recomiendan ocasionalmente (fig. 1).
Respecto a las medidas de higiene del sueño, un 85,6% de los profesionales declara dar consejos verbales a sus pacientes y en mucha menor proporción (26,2%) declaran darlos por escrito. Por otro lado, un 48,1% de los entrevistados aconseja al paciente disponer de un diario del sueño y, de entre los que lo hacen, casi todos (98%) lo analizan junto con él.
En cuanto a la TCC, el 66,5% de los entrevistados cree que es efectiva como tratamiento del insomnio. Solo 5 médicos de los 237 que respondieron a esta pregunta (2,1%) refieren que en su CS se realiza casi siempre TCC y 19 (8%) que se realiza a veces. En estos casos, es llevada a cabo mayoritariamente por psicólogos (24%), médicos (22%) y enfermeros (14%). Los profesionales consideran que la TCC podría ser aprendida y aplicada por los profesionales de enfermería en un 82,7%, o bien por los médicos en el 76,3%.
Los facultativos manifiestan derivar muy ocasionalmente a los pacientes con insomnio a los profesionales de Salud Mental, solo un 0,6% declara derivarlos siempre o casi siempre al psiquiatra y un 1,9% al psicólogo.
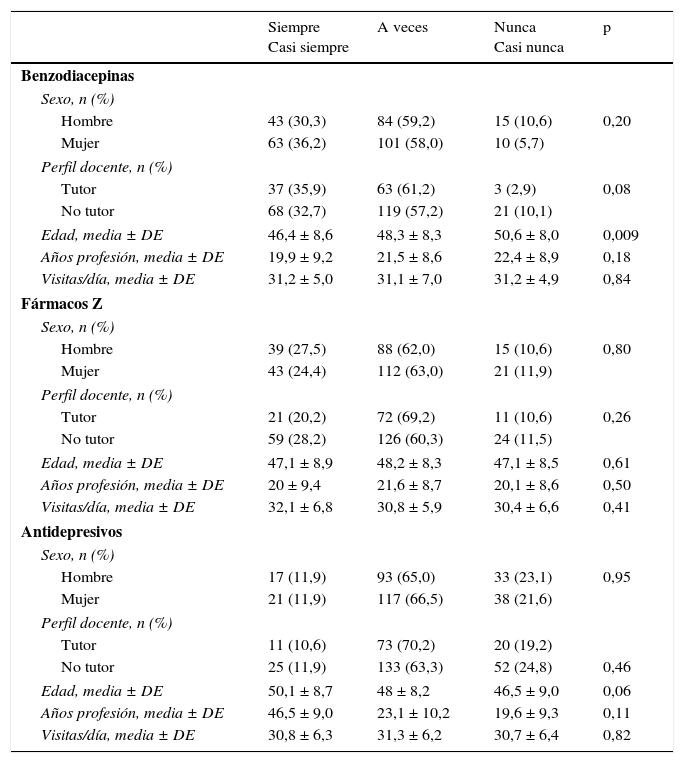
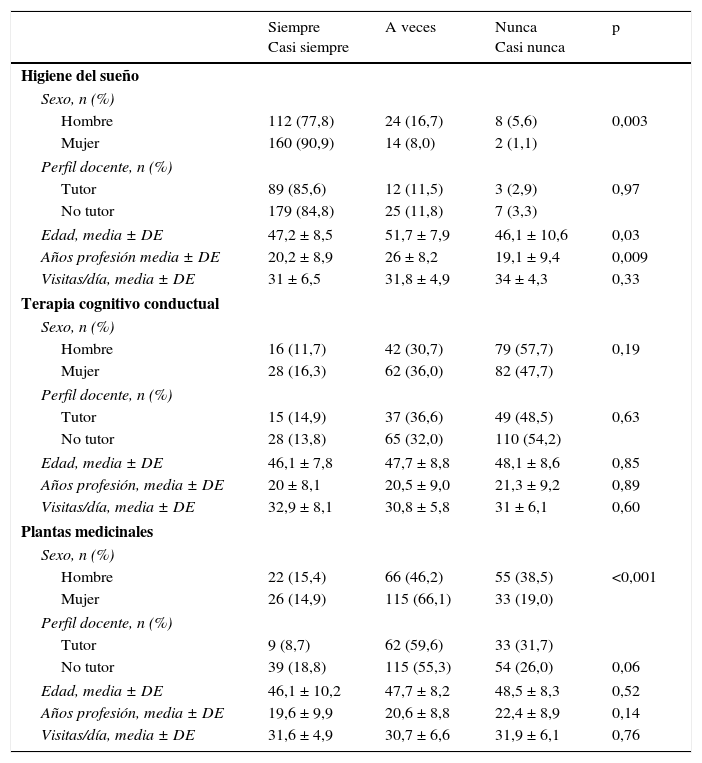
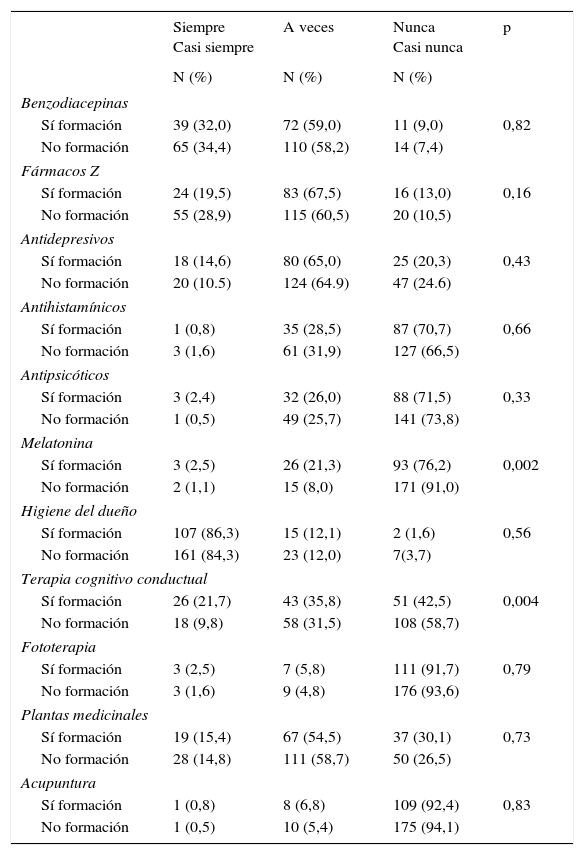
La relación entre las características de los profesionales y la prescripción del tratamiento del insomnio está detallada en las tablas 2 y 3. En dichos resultados, no hemos encontrado diferencias en cuanto a la prescripción farmacológica por sexo ni por perfil docente. En cambio, sí se observan diferencias estadísticamente significativas cuando relacionamos la edad con la prescripción de benzodiacepinas, donde los profesionales de mayor edad son los que recetan con menos frecuencia benzodiacepinas para el tratamiento del insomnio. De igual forma, existen diferencias en la prescripción de medidas de higiene del sueño según el sexo, la edad y los años de profesión; las mujeres las prescriben más que los hombres y los de más edad y con más años de profesión declaran hacerlo «a veces». Los hombres recomiendan en menor proporción el uso de plantas medicinales. En cuanto a la prescripción de TCC, no aparecen diferencias según el sexo, el perfil docente, la edad o los años de profesión, pero sí con los profesionales que han realizado más formación en trastornos del sueño en los últimos 5 años, y estos también prescriben en mayor medida melatonina (tabla 4).
Relación de las características de los profesionales con la prescripción de tratamiento farmacológico
| Siempre Casi siempre | A veces | Nunca Casi nunca | p | |
|---|---|---|---|---|
| Benzodiacepinas | ||||
| Sexo, n (%) | ||||
| Hombre | 43 (30,3) | 84 (59,2) | 15 (10,6) | 0,20 |
| Mujer | 63 (36,2) | 101 (58,0) | 10 (5,7) | |
| Perfil docente, n (%) | ||||
| Tutor | 37 (35,9) | 63 (61,2) | 3 (2,9) | 0,08 |
| No tutor | 68 (32,7) | 119 (57,2) | 21 (10,1) | |
| Edad, media ± DE | 46,4 ± 8,6 | 48,3 ± 8,3 | 50,6 ± 8,0 | 0,009 |
| Años profesión, media ± DE | 19,9 ± 9,2 | 21,5 ± 8,6 | 22,4 ± 8,9 | 0,18 |
| Visitas/día, media ± DE | 31,2 ± 5,0 | 31,1 ± 7,0 | 31,2 ± 4,9 | 0,84 |
| Fármacos Z | ||||
| Sexo, n (%) | ||||
| Hombre | 39 (27,5) | 88 (62,0) | 15 (10,6) | 0,80 |
| Mujer | 43 (24,4) | 112 (63,0) | 21 (11,9) | |
| Perfil docente, n (%) | ||||
| Tutor | 21 (20,2) | 72 (69,2) | 11 (10,6) | 0,26 |
| No tutor | 59 (28,2) | 126 (60,3) | 24 (11,5) | |
| Edad, media ± DE | 47,1 ± 8,9 | 48,2 ± 8,3 | 47,1 ± 8,5 | 0,61 |
| Años profesión, media ± DE | 20 ± 9,4 | 21,6 ± 8,7 | 20,1 ± 8,6 | 0,50 |
| Visitas/día, media ± DE | 32,1 ± 6,8 | 30,8 ± 5,9 | 30,4 ± 6,6 | 0,41 |
| Antidepresivos | ||||
| Sexo, n (%) | ||||
| Hombre | 17 (11,9) | 93 (65,0) | 33 (23,1) | 0,95 |
| Mujer | 21 (11,9) | 117 (66,5) | 38 (21,6) | |
| Perfil docente, n (%) | ||||
| Tutor | 11 (10,6) | 73 (70,2) | 20 (19,2) | |
| No tutor | 25 (11,9) | 133 (63,3) | 52 (24,8) | 0,46 |
| Edad, media ± DE | 50,1 ± 8,7 | 48 ± 8,2 | 46,5 ± 9,0 | 0,06 |
| Años profesión, media ± DE | 46,5 ± 9,0 | 23,1 ± 10,2 | 19,6 ± 9,3 | 0,11 |
| Visitas/día, media ± DE | 30,8 ± 6,3 | 31,3 ± 6,2 | 30,7 ± 6,4 | 0,82 |
DE: desviación estándar.
Relación de las características de los profesionales con la prescripción de otros tratamientos
| Siempre Casi siempre | A veces | Nunca Casi nunca | p | |
|---|---|---|---|---|
| Higiene del sueño | ||||
| Sexo, n (%) | ||||
| Hombre | 112 (77,8) | 24 (16,7) | 8 (5,6) | 0,003 |
| Mujer | 160 (90,9) | 14 (8,0) | 2 (1,1) | |
| Perfil docente, n (%) | ||||
| Tutor | 89 (85,6) | 12 (11,5) | 3 (2,9) | 0,97 |
| No tutor | 179 (84,8) | 25 (11,8) | 7 (3,3) | |
| Edad, media ± DE | 47,2 ± 8,5 | 51,7 ± 7,9 | 46,1 ± 10,6 | 0,03 |
| Años profesión media ± DE | 20,2 ± 8,9 | 26 ± 8,2 | 19,1 ± 9,4 | 0,009 |
| Visitas/día, media ± DE | 31 ± 6,5 | 31,8 ± 4,9 | 34 ± 4,3 | 0,33 |
| Terapia cognitivo conductual | ||||
| Sexo, n (%) | ||||
| Hombre | 16 (11,7) | 42 (30,7) | 79 (57,7) | 0,19 |
| Mujer | 28 (16,3) | 62 (36,0) | 82 (47,7) | |
| Perfil docente, n (%) | ||||
| Tutor | 15 (14,9) | 37 (36,6) | 49 (48,5) | 0,63 |
| No tutor | 28 (13,8) | 65 (32,0) | 110 (54,2) | |
| Edad, media ± DE | 46,1 ± 7,8 | 47,7 ± 8,8 | 48,1 ± 8,6 | 0,85 |
| Años profesión, media ± DE | 20 ± 8,1 | 20,5 ± 9,0 | 21,3 ± 9,2 | 0,89 |
| Visitas/día, media ± DE | 32,9 ± 8,1 | 30,8 ± 5,8 | 31 ± 6,1 | 0,60 |
| Plantas medicinales | ||||
| Sexo, n (%) | ||||
| Hombre | 22 (15,4) | 66 (46,2) | 55 (38,5) | <0,001 |
| Mujer | 26 (14,9) | 115 (66,1) | 33 (19,0) | |
| Perfil docente, n (%) | ||||
| Tutor | 9 (8,7) | 62 (59,6) | 33 (31,7) | |
| No tutor | 39 (18,8) | 115 (55,3) | 54 (26,0) | 0,06 |
| Edad, media ± DE | 46,1 ± 10,2 | 47,7 ± 8,2 | 48,5 ± 8,3 | 0,52 |
| Años profesión, media ± DE | 19,6 ± 9,9 | 20,6 ± 8,8 | 22,4 ± 8,9 | 0,14 |
| Visitas/día, media ± DE | 31,6 ± 4,9 | 30,7 ± 6,6 | 31,9 ± 6,1 | 0,76 |
DE: desviación estándar.
Prescripción farmacológica y de otros tratamientos según la formación en trastornos del sueño en los últimos 5 años
| Siempre Casi siempre | A veces | Nunca Casi nunca | p | |
|---|---|---|---|---|
| N (%) | N (%) | N (%) | ||
| Benzodiacepinas | ||||
| Sí formación | 39 (32,0) | 72 (59,0) | 11 (9,0) | 0,82 |
| No formación | 65 (34,4) | 110 (58,2) | 14 (7,4) | |
| Fármacos Z | ||||
| Sí formación | 24 (19,5) | 83 (67,5) | 16 (13,0) | 0,16 |
| No formación | 55 (28,9) | 115 (60,5) | 20 (10,5) | |
| Antidepresivos | ||||
| Sí formación | 18 (14,6) | 80 (65,0) | 25 (20,3) | 0,43 |
| No formación | 20 (10.5) | 124 (64.9) | 47 (24.6) | |
| Antihistamínicos | ||||
| Sí formación | 1 (0,8) | 35 (28,5) | 87 (70,7) | 0,66 |
| No formación | 3 (1,6) | 61 (31,9) | 127 (66,5) | |
| Antipsicóticos | ||||
| Sí formación | 3 (2,4) | 32 (26,0) | 88 (71,5) | 0,33 |
| No formación | 1 (0,5) | 49 (25,7) | 141 (73,8) | |
| Melatonina | ||||
| Sí formación | 3 (2,5) | 26 (21,3) | 93 (76,2) | 0,002 |
| No formación | 2 (1,1) | 15 (8,0) | 171 (91,0) | |
| Higiene del dueño | ||||
| Sí formación | 107 (86,3) | 15 (12,1) | 2 (1,6) | 0,56 |
| No formación | 161 (84,3) | 23 (12,0) | 7(3,7) | |
| Terapia cognitivo conductual | ||||
| Sí formación | 26 (21,7) | 43 (35,8) | 51 (42,5) | 0,004 |
| No formación | 18 (9,8) | 58 (31,5) | 108 (58,7) | |
| Fototerapia | ||||
| Sí formación | 3 (2,5) | 7 (5,8) | 111 (91,7) | 0,79 |
| No formación | 3 (1,6) | 9 (4,8) | 176 (93,6) | |
| Plantas medicinales | ||||
| Sí formación | 19 (15,4) | 67 (54,5) | 37 (30,1) | 0,73 |
| No formación | 28 (14,8) | 111 (58,7) | 50 (26,5) | |
| Acupuntura | ||||
| Sí formación | 1 (0,8) | 8 (6,8) | 109 (92,4) | 0,83 |
| No formación | 1 (0,5) | 10 (5,4) | 175 (94,1) | |
Este estudio, realizado a los médicos de AP de nuestra área sanitaria, refleja que los profesionales consideran el insomnio como un importante problema de salud y valoran la repercusión que este tiene sobre la vida diaria de los que lo presentan. Según refieren, cuando los pacientes con insomnio acuden a sus consultas de AP, son ellos los que los tratan y hacen el seguimiento, y solo un pequeño porcentaje es remitido a servicios más especializados. Aun así, menos de la mitad declaran haber recibido algún curso de formación en los últimos 5 años. Prácticamente todos interrogan sobre los hábitos que puedan causarlo o perpetuarlo, y sobre el efecto que la alteración del sueño pueda causar sobre la vida diaria y laboral.
- •
Para el tratamiento del insomnio los médicos de familia prescriben sobre todo benzodiacepinas u otros hipnóticos, habitualmente durante años.
- •
Los médicos de AP tratan a la mayoría de los pacientes que consultan por insomnio, remitiendo muy pocos a atención especializada.
- •
La mayoría de los médicos dan consejos de higiene del sueño. Más de la mitad declara dar fármacos, sobre todo benzodiacepinas y, en menor medida, fármacos Z. Pocos médicos de familia refieren aplicar terapias psicológicas de forma habitual.
Al preguntarles sobre el tratamiento prescrito, la mayoría dice darles consejos de higiene del sueño a los pacientes, y más de la mitad darles fármacos; muy pocos aplican terapias psicológicas, aunque refieren que podrían ser implementadas tanto por médicos como por enfermeros del equipo de AP.
Una de las fortalezas del estudio recae en el hecho de haber obtenido una tasa de respuesta alta, parecida a otros estudios similares6,24, lo que nos asegura cubrir un espectro amplio de la práctica clínica habitual de los profesionales de nuestra área; no por ello hay que menospreciar el posible sesgo derivado del 25,98% de no respondedores y que podría afectar a los resultados. Este estudio no pretende valorar los conocimientos teóricos que los médicos tienen sobre el tema, sino la actitud que adoptan ante los pacientes con insomnio. En cuanto a las limitaciones, hay que considerar que es un cuestionario ad hoc no validado y puede que algunos ítems den lugar a respuestas de complacencia o a interpretaciones confusas, y esto pueda afectar a los resultados obtenidos. También hay que tener en cuenta que los datos obtenidos son los revelados por los encuestados y no están cotejados con los datos que figuran en la historia clínica de AP, lo que no nos permite objetivar la concordancia entre lo que declaran y la práctica clínica real. Por otro lado, en nuestro país, existe una cierta variabilidad en la prescripción de ansiolíticos e hipnóticos entre las diferentes comunidades autónomas26, por ello, el hecho de que el estudio se centre en una sola área sanitaria podría suponer una estimación sesgada del abordaje del insomnio.
Los médicos consideran que un 58,3% de los pacientes tienen un insomnio secundario a otra patología, física o mental, semejante a lo que opinan los médicos franceses, que consideran que en un 62,4% es un síntoma y no un síndrome completo6, y distante de lo que opinan los médicos noruegos, que manifiestan que un 62,2% es secundario a una patología médica y un 24,5% a una patología mental25. Como en otros países, asumen su manejo y tratamiento, y derivan en muy pocas ocasiones a los pacientes a las unidades de salud mental25.
Prácticamente la mitad declara aconsejar a los pacientes insomnes llevar un diario del sueño, siendo esta cifra sorprendentemente muy superior a la encontrada en la literatura6,25.
Los profesionales que dicen prescribir un fármaco a estos pacientes tienen preferencia por las benzodiacepinas frente a los fármacos Z. Esto concuerda con los datos de nuestra área, donde la dosis por 1.000 habitantes día (DHD) de benzodiacepinas es de 73,51 frente al 12,02 de fármacos Z (datos del 2012 de la Dirección General de Farmacia27), aunque hay que tener en cuenta que estas cifras incluyen también las prescripciones de benzodiacepinas, como ansiolíticos y relajantes musculares. Los estilos de prescripción de nuestros profesionales se diferencian de los aparecidos en otros países, en los que los médicos prescriben más fármacos Z24,25,28-30. Aunque en España los fármacos Z han tenido una evolución ascendente, como en otros países15,29,30, el número de DHD es todavía muchísimo menor que el de benzodiacepinas31. Nuestros médicos, al prescribir también tienen en cuenta que la fisiología del sueño y la respuesta al tratamiento cambia con la edad9,32. Más de la mitad declaran que a veces prescriben antidepresivos, en contraste con los resultados de otros países, donde los profesionales manifiestan una mayor preferencia por estos fármacos24,25,28. Al igual que el estudio realizado en Inglaterra, la prescripción de antihistamínicos y antipsicóticos por nuestros médicos es ocasional24, mientras que en Noruega son prescritos de forma más habitual25.
Como en otros estudios, la higiene del sueño es el tratamiento más prescrito (85,6%)6,25,28. En cambio, refieren aplicar la TCC un porcentaje menor de facultativos (14,2%). Esta cifra es muy superior a la encontrada en otros estudios, como el realizado en Noruega25, aunque desconocemos si han interpretado el ítem como una TCC estructurada o como una intervención sobre el control de estímulos o la restricción del tiempo en la cama a modo de consejos. Esta escasa aplicación en AP podría deberse a que los médicos de familia están poco familiarizados con este tipo de terapia o a que los tratamientos farmacológicos son percibidos como menos costosos que los tratamientos conductuales33, además del esfuerzo que suponen estas técnicas en un contexto de gran presión asistencial25. Sin embargo, según un metaanálisis que comparaba los costes de farmacoterapia con TCC, se demostraba que la farmacoterapia podía tener efectos mayores a corto plazo pero ser menos efectivas que la TCC a largo plazo34.
Por otro lado, como sucede con los médicos noruegos25, se vislumbra un cierto reconocimiento de la efectividad de esta terapia y aceptan que podría ser aplicada por médicos y enfermeros de AP. Nuestros resultados muestran que aquellos profesionales mejor formados son los que apuestan más por terapias conductuales. Por ello, ofrecer formación reglada a los médicos de familia, así como disponer de profesionales de referencia dentro de los equipos de AP35, es uno de los pasos imprescindibles para implementar este tipo de tratamiento.
Hemos encontrado diferencias en el abordaje del insomnio según el perfil sociodemográfico de los profesionales. A más edad, tienden a prescribir menos fármacos y más medidas de higiene del sueño, resultados que coinciden con los obtenidos por Siriwardena et al.24 y difieren de los obtenidos por Sivertsen et al.25. Siriwardena et al.24 consideran que estas diferencias podrían ser debidas a la controversia que se dio a mediados de los años 80 sobre la prescripción de hipnóticos, y que no vivieron los médicos más jóvenes.
En resumen, nuestros profesionales asumen el manejo del insomnio y prácticamente no derivan pacientes a atención especializada, utilizando preferentemente medidas de higiene del sueño y farmacológicas. A pesar de que la TCC es el tratamiento más recomendado después de las medidas higiénicas, no está integrada en la práctica habitual. Pocos médicos de familia se reconocen suficientemente preparados para poner en práctica medidas más estructuradas como esta; aun así, manifiestan que podría ser impartida tanto por médicos como por enfermeros de los centros de salud. Por ello es necesario garantizar la formación y difusión de las técnicas cognitivo-conductuales en AP, teniendo en cuenta que esta formación debe ser aceptada por los profesionales, deben crearse las condiciones organizativas para que estas técnicas sean aplicables en la consulta de AP y ser aceptadas por los pacientes. Asimismo, es necesario impulsar la investigación para averiguar la forma más efectiva para implementar estas técnicas en AP.
AutoríaIT tuvo la idea del proyecto. Todos los investigadores participaron en su diseño y en la recogida de datos. ME ha realizado el análisis. IT ha sido la principal redactora del manuscrito, aunque todos los autores han participado tanto en la redacción como en la revisión final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.
AgradecimientosQueremos agradecer a todos los médicos de familia que respondieron a la encuesta. Agradecemos a Antonio Aguiló los comentarios realizados sobre el artículo.
Presentado previamente en: I. Torrens Darder, M. Ortuño Daniel, J. I. Guerra Lavarello, N. Maldonado, P. Lorente Montalvo, M. Esteva Cantó. Manejo del insomnio por los médicos de AP. XXXIII Congreso de SemFYC. Granada 6-8 de junio del 2013.
Ortuño Daniel M, Torrens Darder I, Guerra Lavarello JI, Lorente Montalvo P, Esteva Cantó M. Manejo del insomnio por los médicos de AP: relación entre las características de los profesionales y prescripción de tratamientos. XIV Jornades de la Societat Balear de Medicina Familiar i Comunitària. Palma de Mallorca 21-23 de noviembre del 2013.